Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Española de Cirugía Oral y Maxilofacial
versión On-line ISSN 2173-9161versión impresa ISSN 1130-0558
Rev Esp Cirug Oral y Maxilofac vol.31 no.3 Madrid may./jun. 2009
DISCUSIÓN
Luxación crónica recidivante. Tratamiento del componente óseo y muscular: osteotomía glenotemporal de Norman
Chronic recurring dislocation. Treatment of muscular and bone components: Norman glenotemporal osteotomy
Jacinto Fernández Sanromán
Jefe de Servicio. Servicio Cirugía Oral y Maxilofacial. Hospital POVISA, Vigo, España
Se han descrito diversos tratamientos de la luxación recidivante de la articulación témporomandibular. Éstos incluyen medidas no quirúrgicas: fisioterapia, férulas oclusales, modificación conductual, fármacos anticonvulsivantes o relajantes musculares; técnicas mínimamente invasivas: infiltración de sustancias esclerosantes intra o periarticulares, infiltración de toxina botulínica en músculos de la masticación o la inyección se sangre autóloga intraarticular. También se han publicado numerosas técnicas quirúrgicas que tratan los diferentes componentes articulares: aumento o eliminación de la eminencia articular, refuerzo de la cápsula articular y sus ligamentos, eliminación de la tracción muscular del músculo pterigoideo lateral.
La existencia de todos estos procedimientos reflejan la posible etiopatogenia multifactorial de la luxación recidivante: laxitud de la cápsula y los ligamentos, hipertonía muscular, alteraciones en la anatomía ósea normal de la articulación o existencia de trastornos internos articulares asociados (desplazamiento anterior del disco, sinovitis, osteoartrosis).
La mayoría de las publicaciones existentes (como la del presente artículo) presentan estudios clínicos que evaluan la eficacia de una técnica en el tratamiento de esta entidad. No existen estudios prospectivos randomizados que comparen unas técnicas con otras. Y por otra parte en la mayoría de ellos tampoco están convenientemente descritas la patología articular que se trata, ni presentan resultados a largo plazo. De la revisión bibliográfica puede inferirse que cualquier técnica (desde las más compleja a la menos invasiva) es adecuada para tratar esta patología. Probablemente esta conclusión no sea correcta.
El diagnóstico de la causa o causas de la luxación recidivante es el que nos debe guiar en la selección de la mejor modalidad de tratamiento del paciente. La historia clínica (edad del paciente, existencia de patología ligamentosa sistémica, trastornos neurológicos o musculares), la exploración (hiperlaxitud articular, bloqueo en boca abierta, ruidos articulares) y la RM (trastorno internos asociados, morfología ósea articular) nos permitirán evaluar qué componentes de la ATM y de los músculos de la masticación deben ser tratados.
Los autores del presente artículo no presentan los resultados de la RM que realizan en el preoperatorio por lo que no podemos saber en que casos existían trastornos internos asociados. Sólo realizan una meniscopexia y una meniscectomía en su serie (¿en el resto de los casos los discos estaban situados en una posición normal?). No queda definido ni en material y métodos ni en los resultados como han evaluado las variables clínicas (dolor, ruidos, apertura oral, etc.) por lo que resulta difícil evaluar sus resultados.
Los dos grupos de pacientes con luxación recidivante que encontramos con mayor frecuencia en nuestras consultas son: pacientes ancianos con trastornos neuropsiquiátricos (demencias, espasticidad) y pacientes a menudo mujeres jóvenes con hipermovilidad articular.
Cuando han fracasado las medidas conservadoras (control de espasticidad, movimientos oromasticatorios anormales, ejercicios isométricos de musculatura de cierre oral, infiltración con toxina botulínica en casos seleccionados) quizás el tratamiento quirúrgico de primera elección en el primer grupo de pacientes sea la eminectomía (Myrhaug H, 1951) bilateral. Este procedimiento extraarticular nos asegura que el paciente no va a volver a presentar episodios de luxación de una forma sencilla, predecible y con una rápida recuperación.
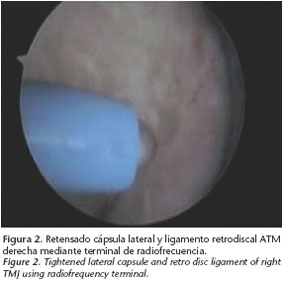
La selección de la técnica quirúrgica en el segundo grupo de pacientes dependerá del diagnóstico etiopatogénico y de la coexistencia de trastornos internos articulares secundarios. En los casos de hipermovilidad articular por laxitud con una eminencia de altura normal (Fig. 1) quizás el procedimiento de elección sea la artroscopia (al ser una técnica menos invasiva que la artrotomía) (Merrill RG, 1992; Onishi M, 1989; Fernández Sanromán J, 2009). Mediante control artroscópico se puede retensar la cápsula articular mediante dispositivos de radiofrecuencia (Fig. 2), realizar infiltración de sustancias esclerosantes en el ligamento posterior o la cápsula articular (Fig. 3), tratar los trastorno internos mediante técnicas de reposición discal y disminuir la tracción del músculo pterigoideo lateral bien mediante miotomía (Fig. 4) o por infiltración directa con toxina botulínica (Fig. 5).
En los casos excepcionales en los que exista una disminución de la altura de la eminencia se puede plantear o bien la eminectomía (que altera la mecánica normal de la articulación con riesgo en el futuro de trastornos internos) o cualquier técnica de aumento de la altura de la eminencia asociada o no a la reposición del disco articular si éste está desplazado anteriormente. La técnica de Norman con interposición de calota craneal como describimos en 1997 (Fernández Sanromán J, 1997) nos parece una alternativa más segura y predecible que la colocación de materiales de osteosíntesis que pueden producir problemas en el futuro al estar sometidos a cargas constantes en pacientes jóvenes.
Bibliografía
1. Myrhaug H. A new method of operation for habitual dislocation of the mandible: A review of former methods of treatments. Acta Odontol Scand 1951;9:247. [ Links ]
2. Merrill RG. Mandibular dislocation, in Keith DA (ed): Surgery of the temporomandibular joint. Cambridge, MA, Blackwell Scientific 1992;170. [ Links ]
3. Onishi M. Arthroscopic surgery for hypermobility and recurrent mandibular dislocation. Oral Maxillofac Surg Clin North Am 1989;1:153- 64. [ Links ]
4. Fernández Sanromán J. Atlas de artroscopia de la ATM. Madrid, Ripano (En prensa). [ Links ]
4. Fernández Sanromán J. Surgical treatment of recurrent mandibular dislocation by augmentation of the articular eminence with cranial bone. J Oral Maxillofac Surg 1997;55:333-8. [ Links ]











 texto en
texto en