INTRODUCCIÓN
El sarcoma de Kaposi (SK) es una enfermedad sistémica y maligna que surge de la hiperproliferación endotelial derivada de la infección por el virus del herpes humano 8 (VHH-8)(1. La patogenia completa del SK se desconoce; en este sentido, la infección por VHH-8 es esencial pero insuficiente, siendo la inmunosupresión el factor principal para el desarrollo y la progresión de la enfermedad.
Se distinguen cuatro subtipos clínicos: el clásico o esporádico, inicialmente descrito por Kaposi y de comportamiento más benigno; el endémico o africano, que suele afectar a una población más joven, el epidémico o asociado al virus de la inmunodeficiencia humana (VIH), el cual es el más frecuente a nivel mundial pero que su incidencia ha descendido gracias a la terapia antirretroviral de gran actividad (TARGA) y, por último, el subtipo iatrogénico, que se relaciona la inmunodepresión y que presenta un aumento en su incidencia considerable en los últimos años1,2,3,4.
Estos cuatro subtipos comparten la misma afectación clínica en diferentes grados de severidad. Suelen presentar lesiones mucocutáneas que evolucionan progresivamente desde lesiones maculosas hasta nódulos. También pueden afectarse los ganglios linfáticos y los órganos internos sin relación sincrónica con la afectación cutánea. La afectación de la cavidad oral es infrecuente en el SK, más aún en el subtipo iatrogénico1,3,5.
CASO CLÍNICO
Varón de 41 años sin reacciones alérgicas medicamentosas ni hábitos tóxicos, con antecedentes de trasplante renal e hipertensión arterial y en tratamiento con prednisona, tacrolimus, ácido micofenólico, carvedilol y amlodipino.
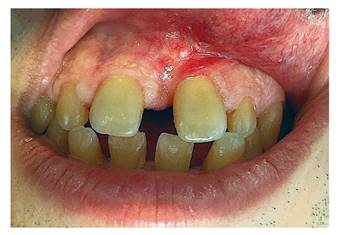
Es derivado para valoración de una tumoración no dolorosa (0/10 EVA), de 2 meses de evolución, en encía del maxilar tras fracaso de tratamiento periodontal previo, con clínica de sangrado con el cepillado y sin síntomas B. A la exploración se apreció una tumoración exofítica hiperqueratósica, de color rojo-violácea, de bordes bien definidos y de 1-1,5 cm de diámetro en encía adherida entre piezas 21 y 11 (Figura 1). No ocasionaba movilidad dentaria ni se palpaban adenopatías cérvico-faciales. La ortopantomografía (OPG) descartaba afectación ósea y dental. En el diagnóstico diferencial se incluyó: el granuloma piógeno, las afecciones granulomatosas, las lesiones vasculares, el linfoma, la angiomatosis bacilar y el SK, motivo por el cual se decidió realizar exéresis de la lesión y reconstrucción con colgajo local de encía vestibular libre.
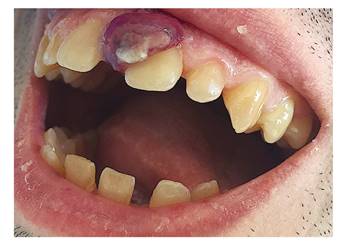
Figura 1. Tumoración exofítica hiperqueratósica, rojo-violácea, de bordes bien definidos, de 1 x 1,5 cm en encía adherida entre piezas 21 y 11.
El estudio histológico reveló una proliferación neoplásica por células fusocelulares atípicas con actividad Ki67 del 60 % y tinción intensa con CD34 y HHV-8, confirmando el diagnóstico de SK (Figura 2).
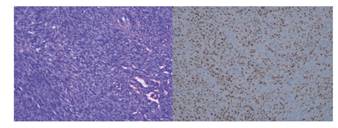
Figura 2 A: Histología con hematoxilina y eosina: proliferación de células fusocelulares atípicas con actividad proliferativa Ki67 y actividad CD34. B: tinción positiva para HHV-8.
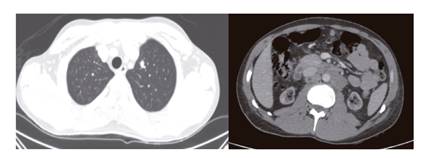
Tras la confirmación se completó el estudio con una tomografía computarizada (TC), evidenciándose afectación diseminada pulmonar bilateral, así como ganglionar cervical, subcarinal, hepática, retroperitoneal e ilíaco-inguinal (Figura 3). El estudio serológico descartó infección por VIH y presentó positividad para HHV-8, confirmando el diagnóstico de SK subtipo iatrogénico diseminado.
Ante este diagnóstico, el tratamiento del paciente tuvo que verse modificado, recibiendo 6 ciclos de doxorrubicina liposomal pegilada (PLD) y sustituyendo la medicación inmunosupresora (tacrolimus y ácido micofenólico por everolimus).
Durante el seguimiento, se comprobó la correcta cicatrización de la herida intraoral con buena adaptación del colgajo de encía (Figura 4). Tras finalizar el tratamiento quimioterápico el paciente obtuvo una respuesta completa, sin evidencia de recidivas durante el periodo de seguimiento (12 meses).
DISCUSIÓN
La finalidad de este artículo es dar a conocer que el SK es una neoplasia infrecuente, que conlleva una gran dificultad de diagnóstico y que debemos tenerla presente en determinados pacientes.
En la actualidad, la TARGA ha disminuido el número de casos en paciente VIH, mientras que la incidencia del SK subtipo iatrogénico ha aumentado en los países desarrollados, secundario al aumento de pacientes trasplantados. El riesgo de SK en receptores de trasplante de órganos es de 50 a 500 veces mayor en comparación con la población general, siendo el trasplante renal el de mayor incidencia y presentando un pico en los primeros 2 años tras el trasplante. El riesgo aumenta con la edad del receptor (afecta sobretodo a varones mayores de 45 años), con el número de desajustes en el locus HLA-B y con un régimen inmunosupresor más agresivo, como sucede en nuestro caso1. La mayoría de los casos de SK después del trasplante se desarrollan como resultado de la reactivación de VHH-8, tal como ocurrió con el caso del paciente presentado1.
Las manifestaciones orales son muy infrecuentes (2 %), sobre todo como clínica de debut. Suelen localizarse en mucosa de paladar, encía y lengua6. Cuando existen lesiones nodulares intraorales, se considera una enfermedad avanzada debido a la frecuente relación sincrónica con una afectación sistémica de mayor/menor grado, como sucede en nuestro paciente2. La prueba de elección para el diagnóstico de SK es la detección del virus en una muestra histológica y, tras ello, confirmar el diagnóstico con una serología vírica y realizar las pruebas complementarias necesarias para valorar una posible enfermedad diseminada y su etiología1.
Las terapias para el SK han evolucionado durante los últimos años obteniendo un gran abanico de posibilidades. Se realiza de forma individualizada en función del subtipo de SK, las características del paciente, la gravedad y la extensión de la enfermedad. En casos como el del paciente presentado, que recibe tratamiento inmunosupresor, la literatura científica expone la necesidad de realizar una sustitución de la terapia inmunosupresora a everolimus o sirolimus. Además, en pacientes con enfermedad diseminada y/o visceral, se recomienda tratamiento sistémico con doxorrubicina liposomal pegilada (PLD) o paclitaxel (PCT)(1,7.
Actualmente, se están desarrollando tratamientos que actúan específicamente contra VHH-8 y/o contra factores angiogénicos, como la lenalidomida, el bevacizumab o la pomalidomida, con resultados prometedores pero que aún están en fases de estudio precoces.
Finalmente, destacamos la necesidad de un correcto diagnóstico del SK. Es de vital importancia tener la sospecha de infecciones oportunistas y sospechar el SK iatrogénico para poder realizar un adecuado diagnóstico diferencial ante pacientes con tratamiento inmunosupresor y lesiones mucocutáneas (incluidas las de cavidad oral) de nueva aparición. La biopsia de la lesión y el estudio serológico, junto con un estudio de imagen complementario son esenciales para el diagnóstico y estadificación de la enfermedad.