INTRODUCCIÓN
El carcinoma basoescamoso (CBE) cutáneo se considera un subtipo agresivo de carcinoma basocelular (CBC). En muchas ocasiones se diagnostica erróneamente como un CBC o CCE, ya que no existen unos criterios histológicos definidos para esta neoplasia1.
A grandes rasgos esta lesión se compone de áreas de células basaloides y áreas de células escamosas con una zona de transición intermedia que representa la diferenciación de una estirpe a otra.
Presenta un elevado riesgo de recurrencia y metástasis, incluso mayor que los CBC y CCE respectivamente, lo que implica un pronóstico muy desfavorable.
Concretamente, para el CBE metastásico se estima una supervivencia libre de enfermedad de 1,1 años en estadios avanzados2.
Estos datos tan negativos convierten el diagnóstico precoz y el tratamiento adecuado en una necesidad.
En este artículo presentamos el caso de un varón de 75 años con un CBE maxilar derecho diagnosticado de forma tardía.
CASO CLÍNICO
Varón de 75 años, fumador de 23 paquetes-año, derivado desde el servicio de Dermatología por CBC paranasal derecho refractario en mayo de 2015.
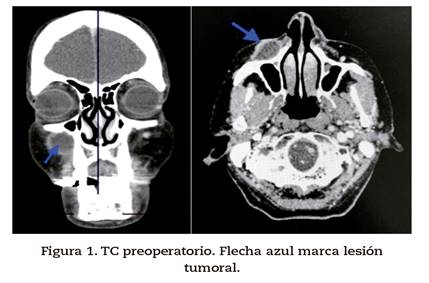
En primer lugar, se realiza un TC donde presenta lesión de características necrótico quísticas de 26,3 x 19,1 x 21 milímetros en región paranasal derecha en contacto con la piel y con la cortical del maxilar superior derecho (Figura 1).
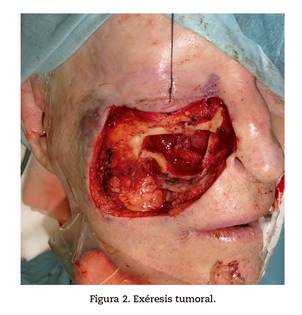
Se realiza exéresis tumoral y parcial del seno maxilar derecho con reconstrucción mediante colgajo septocutáneo antebraquial izquierdo (Figura 2). Durante la intervención se objetiva adenopatía perilesional, en cuyo análisis se describe infiltración positiva para CBC, por lo que se decide disección cervical suprahomoiodea derecha, con tejido linfático extraído libre de infiltración tumoral. Posteriormente, se presenta en comité de tumores donde se decide llevar a cabo una actitud expectante.
Unos meses más tarde, en marzo de 2016, el paciente acude por dolor lumbar de carácter inflamatorio de varios meses de evolución. En la RMN se describe lesión en D12 con características agresivas y lesión lítica en pedículo izquierdo de L5. El resultado de la biopsia ósea de D12 es de CCE G2.
Ante el resultado de CCE, y tratándose de un CBC hasta el momento, se revisan biopsias previas observándose pequeños focos escamosos en el centro de nidos de celular basaloides y tinción inmunohistoquímica para Ver-EP4 positiva, sugiriendo una variante basoescamosa (Figura 3).
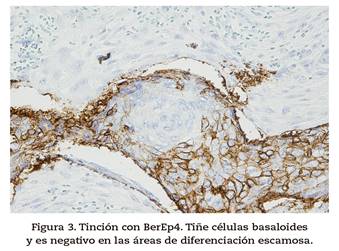
Figura 3. Tinción con BerEp4. Tiñe células basaloides y es negativo en las áreas de diferenciación escamosa.
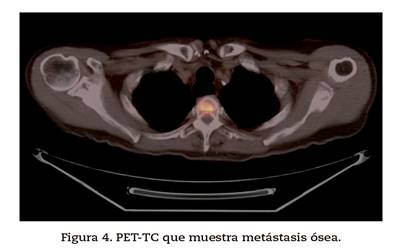
En el PET/TC se observan depósitos focales patológicos del metabolismo 18-F-FDG (fluorodesoxiglucosa) en región hepática, óseas, musculares y en lecho quirúrgico cervical derecho compatibles con tejido tumoral viable (Figura 4). Ante el diagnóstico de enfermedad diseminada, se plantea tratamiento combinado con quimioterapia con carboplatino-vinorelbina y vismodegib.
Tan solo un mes más tarde, en abril de 2016, el paciente fallece por un shock séptico de origen abdominal con fracaso multiorgánico en el contexto de neutropenia G4 y trombopenia G4 postquimioterapia.
DISCUSIÓN
El CBE se considera un subtipo agresivo de CBC que en muchas ocasiones se diagnostica erróneamente como un CBC o un CCE.
La incidencia de CBE oscila entre el 1,7 % y el 2,7 % de carcinomas cutáneos. La mayoría se localizan en la cabeza y el cuello (82-97 %). Se observa un predominio masculino y un pico de incidencia mayor en la séptima década de la vida3. Los factores de riesgo incluyen los tipos 1 y 2 de piel de Fitzpatrick, la exposición UV y el consumo de tabaco1.
En cuanto a la histología, el CBE contiene áreas de células basaloides con crecimiento infiltrativo y áreas de células escamosas con una zona de transición intermedia que representa una etapa intermedia de diferenciación de linaje entre las células CBC Y CCE.
En 1997, Jones y cols. demostraron una gradación en la reactividad del marcador Ber-EP4 a medida que el tumor se movía del área de CBC al área de CCE, lo que representa una zona de transición en la que se produce una pérdida gradual de marcadores celulares4.
Es importante diferenciarlo de un tumor de colisión, en el que encontramos áreas separadas de CBC y CCE, es decir, sin zona de transición5.
No existe un protocolo estandarizado universal para el CBE. Sin embargo, sí encontramos algunas sugerencias en la literatura acerca del manejo y tratamiento.
Volkenstein y cols. refieren en su estudio que la escisión local ampliada es una técnica muy empleada, sin embargo, presenta un 45,7 % de recurrencia local en el primer año6, casi el doble que en el CBC o el CCE.
En contraposición a estos datos, Tan y cols. y Allen y cols. informan de una tasa de recurrencia en el primer año del 8,9 % y del 4,9 %, respectivamente, si se realiza una cirugía micrográfica de Mohs, apoyando esta técnica como el tratamiento de elección para el CBE4.
Estas tasas de recurrencia, aunque son menores que con la escisión local ampliada, siguen siendo significativamente más altas que las cifras de recurrencia para EBC (0,64 %) y CCE (1,2 %) con cirugía de micrográfica de Mohs.
Yoshida y cols. y Wermke y cols. proponen la biopsia selectiva de ganglio centinela (BSGC) para lesiones de alto riesgo o con factores pronósticos desfavorables debido a la alta tasa de infiltración ganglionar subclínica al diagnóstico.
Los factores de mal pronóstico que asocian una mayor recurrencia tumoral son: márgenes quirúrgicos positivos, invasión linfática, afectación perineural, sexo masculino y tamaño tumoral > 2 cm7.
En nuestro caso, hubiera sido crucial un diagnóstico histopatólogico más precoz del tumor para poder aplicar otras técnicas quirúrgicas con mejores resultados como la cirugía de Mohs o la BSGC.
En cuanto al manejo del CBE metastásico, existen diferentes opciones de tratamiento. Actualmente la única terapia dirigida aprobada para pacientes con CBC avanzado es el vismodebigb, un inhibidor de la vía Hedgehog (Hh). Se plantea su uso para el CBE diseminado, pero se necesitan estudios que evalúen su eficacia.
En nuestro caso, tras la recurrencia, y ante la presencia de enfermedad diseminada, se decidió iniciar tratamiento combinado con vismodegib y quimioterapia. Desgraciadamente debido a la evolución tan rápida y el fallecimiento del paciente no se pudo valorar la eficacia del tratamiento.
Los estudios más recientes sobre esta patología se centran en dilucidar los mecanismos genéticos que favorecen el desarrollo de un CBE primario y así poder crear terapias dirigidas. Algunas de las dudas que se plantean en su estudio Zhao y cols. es si ciertos CBE clasificados como primaros son en realidad CBC tratados con vismodegib que desarrollan resistencia al tratamiento y desencadenan una diferenciación escamosa hacia CBE8.
Es vital tener en mente esta patología ante CBC refractarios al tratamiento. Se debe realizar una resección temprana con márgenes libres y el estudio completo para descartar metástasis ganglionares y a distancia. También reconocer el mayor riesgo de recurrencia asociado con la invasión linfática o perineural, el sexo masculino y el tamaño mayor de 2 cm. Los esfuerzos en el futuro deben estar dirigidos a evaluar la utilidad de la BSGC, la aplicación de terapias adyuvantes y la creación de estudios multicéntricos que ayuden a comprender mejor la historia natural de esta neoplasia.
A modo de conclusión, nos gustaría destacar que a pesar de que el CBE es un tumor relativamente raro, preocupa su gran potencial metastásico y las dificultades que presenta el diagnóstico histológico, tal y como se muestra en el paciente que presentamos en este caso clínico.