My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Farmacia Hospitalaria
On-line version ISSN 2171-8695Print version ISSN 1130-6343
Farm Hosp. vol.37 n.5 Toledo Sep./Oct. 2013
https://dx.doi.org/10.7399/FH.2013.37.5.534
ORIGINALES
Potenciales interacciones medicamentosas en pacientes con sepsis internados en la unidad de terapia intensiva
Potential drug interactions in patients with sepsis admitted to the intensive care unit
R. A. Caribé1, G. R. Chaves1, J. D. Pocognoni2 e I. A. Souza1
1 Departamento de Ciencias Farmacéuticas, Universidad Federal de Pernambuco, Brasil. Dirección: Rua Desembargador Virgilio de Sá Pereira, n. 544, Cordeiro, Recife Pernambuco, CEP 50720-040, Teléfono: 55 81 34457715, e-mail: rebekaaalves@hotmail.com.
2 Hospital El Sauce, Mendoza, Argentina
Dirección para correspondencia
RESUMEN
Objetivo: Analizar, detectar y clasificar las potenciales interacciones medicamentosas (IMs) en pacientes con cuadro de sepsis internados en la Unidad de Terapia Intensiva.
Método: El diseño de este estudio fue una cohorte prospectiva y observacional en pacientes sépticos, durante el periodo de abril de 2010 a agosto de 2011. La recolección de datos incluyó datos demográficos, clínicos y análisis de la terapéutica farmacológica.
Resultados: De los 86 pacientes, 80% presentaron potenciales IMs, con una media de 1,84 ± 1,09 interacciones por paciente. En cuanto a la clasificación de las IMs, 64,2% presentaron perfil farmacodinámico, 60% gravedad mayor, 53% inicio rápido y 53,8% buena documentación científica. La prevalencia de las interacciones se asociaron con la edad, el número de medicamentos prescriptos y la duración de la internación.
Conclusión: El estudio demostró que las interacciones medicamentosas representan una importante preocupación clínica en pacientes sépticos internados en unidades de terapia intensiva.
Palabras clave: Interacción medicamentosa; Sepsis; Unidad de Terapia Intensiva.
ABSTRACT
Objective: To analyze, detect and classify potential drug interactions in patients with sepsis admitted to the intensive care unit.
Methods: This prospective observational cohort study of septic patients was conducted between April 2010 and August 2011. Data collection included demographic characteristics, clinical features, and analysis of pharmacotherapy.
Results: Of 86 patients, 80% had potential drug interactions, with a mean of 1.84 ± 1.09 interaction per patient. Regarding the classification of drug interactions, 64.2% had a pharmacodynamic profile, 60% were of major severity, 53.3% had a rapid onset of action, and 53.8% had good documentation. The prevalence of interactions was associated with age, number of drugs prescribed, and length of stay in the intensive care unit (p < 0.001).
Conclusion: This study showed that drug interactions represent an important clinical concern in septic patients admitted to intensive care units.
Key words: Drug interactions; sepsis; Intensive Care Units.
Introducción
Los medicamentos son herramientas tecnológicas de salud esenciales para el tratamiento de los pacientes, principalmente en las unidades de terapia intensiva. Asimismo, el uso de múltiples drogas representa un alto riesgo para interacciones, tornándolos ciertamente más susceptibles1-3.
El término interacciones medicamentosas (IMs) se refiera a cuando la acción de un fármaco es alterada por la presencia de otro fármaco o alimento, pudiendo ser neutra, benéfica o maléfica. El riesgo de su ocurrencia y gravedad se debe a factores relacionados con el paciente, los medicamentos en sí y la prescripción médica1,2.
Sin embargo, infelizmente la mayoría de las interacciones medicamentosas que ocurren son indeseables y representan un importante tipo de evento adverso de las drogas en la práctica clínica, pudiendo ser en muchos casos evitados basándose en evidencia previa, estudios clínicos en el conocimiento de los principios básicos de farmacología3.
Los investigadores también tienen demostrados que las IMs están asociadas al aumento de los costos de los sistemas de salud y pueden ser responsables del 3 al 5% de todas las reacciones adversas a medicamentos (RAM) prevenibles en los hospitales4,5. Estudios realizados en diferentes países describieron tasas de interacciones medicamentosas variables de entre 1 a 66%, siendo estas variabilidades debidas principalmente a la metodología aplicada6.
Actualmente se estima que cerca del 10% de las camas de la UTI están ocupadas por pacientes sépticos7, debido a la seriedad del impacto de esta patología y a la complejidad del tratamiento de este grupo de pacientes con diferentes clases farmacoterapéuticas es preocupante el riesgo de IMs. En la práctica hospitalaria muchas IMs son subnotificadas o atribuidas al cuadro clínicos de éstos pacientes. Esta investigación tubo el objetivo de analizar, detectar y clasificar las potenciales interacciones medicamentosas en pacientes con cuadro de sepsis y es pionera, pues no existe al momento, relatos científicos que agrupen el abordaje de las potenciales interacciones medicamentosas en este grupo de pacientes específicamente.
Método
El estudio fue realizado en la UTI de adultos del Hospital Otavio de Freitas del Estado de Pernambuco, Brasil, durante el período de abril de 2010 a agosto de 2011. El hospital pertenece al Sistema Único de Salud (SUS) y posee 495 camas, siendo 20 de la UTI de adultos. El diseño del estudio fue una cohorte prospectiva y observacional, la pesquisa fue aprobada por el comité de Ética del Hospital Otavio de Freitas del estado de Pernambuco
Protocolo no 0027.0.344.172-10 y todos los pacientes o sus cuidadores legales firmaron un consentimiento libre e informado. Los criterios de inclusión fueron: pacientes internados en la UTI, con 18 años o más de edad y que presentaban sepsis al momento de la internación o luego a la admisión.
Las prescripciones de los pacientes fueron acompañadas desde el primer hasta el séptimo día de internación. Un cuestionario fue utilizado para garantizar la uniformidad de la colecta de datos, que incluyó: datos demográficos, clínicos y análisis de la terapéutica farmacológica.
El análisis estadístico fue realizado con el software estadístico STATA/SE 9.0. Todos fueron realizados con 95% de confianza. A las variables edad, sexo, tiempo de internación y tipo de sepsis se les aplico el test de Normalidad de Kolmogorov-Smirnov y para verificar la existencia de la asociación fue utilizado el o Teste Qui-Quadrado e o Teste Exato de Fisher. Para verificar la posibilidad de interacción usamos las monografías de los fármacos de la base de datos DrugReax® System de Micromedex8. Las potenciales interacciones medicamentosas fueron clasificadas según: gravedad (menor, moderada y grave), velocidad de acción (rápida o lenta), documentación (buena, pobre y excelente) y farmacocinética y farmacodinámicamente.
Resultados
Durante el estudio 120 pacientes fueron diagnosticados con sepsis en la UTI, de estos 71,67% fueron incluidos en el estudio. Los restantes pacientes fueron excluidos por no cumplir con los criterios del estudio. Cerca del 53,49% de los pacientes de estudios pertenecían al sexo masculino y con una media de edad de 57,49 ± 19,77 años. El tiempo de permanencia en la UTI vario entre 7 a 90 días, teniendo una media global de 21,79 ± 20,08 días (Tabla1).
En cuanto al número de medicamentos prescriptos, los pacientes recibieron en la admisión de 9 a 16 drogas, en el tercer día vario entre 11 a 17 y en el séptimo día vario de entre 13 a 19 medicamentos. La media para el primer, tercer y el séptimo día fue de 11,88; 13, 56 y 15, 25 respectivamente.
El estudio clasifico los fármacos según la Clasificación Terapéutica Anatómica Química (ATC)9. Los fármacos relacionados al aparato digestivo y al metabolismo representaron la mayor frecuencia (27,4%), seguidos por los anti-infecciosos generales de uso sistémico (19,5%), medicamentos del sistema nervioso (15.6%) y los del aparato cardiovascular (10,3%).
En relación a la vida de administración de los medicamentos, la más frecuente fue la intravenosa (71%), seguida por la vía oral (14,2%), la subcutánea (8,4%) y la inhalatoria (6,4%).
De los 86 pacientes, 80% presentaron potenciales IMs, con una media de 1,84 ± 1,09 interacciones por pacientes. En términos de gravedad, la mayoría fue clasificada como mayor (60%), moderada (35%) y contraindicada (5%). En cuanto a la documentación de las IMs, 53,8% fue buena; 32,4% excelente y 13,4% razonable. En lo que es respecto a la velocidad de ocurrencia de las IMs, 53,3% presentaron aparición rápida. Las interacciones farmacodinámicas fueron predominantes (62,2%) en relación a las interacciones farmacocinéticas (35,8%). De las interacciones farmacocinéticas, el principal mecanismo afectado fue el metabolismo, correspondiendo a 79,5% de las interacciones detectadas en las prescripciones médicas.
La tabla 2 muestra las quince principales interacciones medicamentosas de los pacientes sépticos internados en la Unidad de Terapia Intensiva.
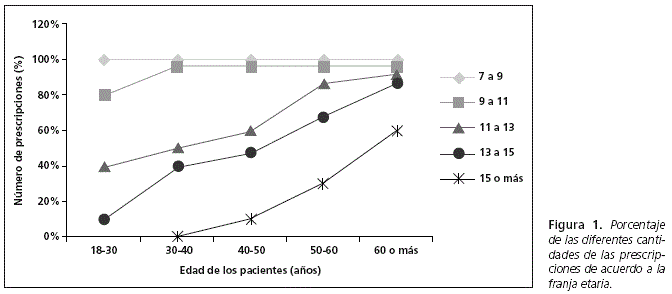
Se observó que la edad estaba relacionada con un aumento del número de drogas prescriptas, lo que aumento a su vez el riesgo de interacciones. La figura 1 muestra que el número de fármacos prescriptos se relaciona en proporción directa con el aumento de la edad (p 0,001).
La prevalencia de las interacciones se asociaron fuertemente con el número de drogas prescriptas y el tiempo de internación (p 0,001). El análisis de los datos no demostró asociación entre sexo y clasificación de la sepsis con el potencial de las interacciones.
Discusión
Este fue el primer estudio sobre las potenciales interacciones medicamentosas específicamente en los pacientes con un cuadro sepsis. De los ochenta y seis pacientes validados para la ocurrencia de riesgo de interacciones medicamentosas, estas ocurrieron en un 80%, de estas 60% fueron clasificadas como con gravedad mayor. La importancia de este estudio es estimar el impacto de este problema en este grupo de paciente, visto que a la complejidad del tratamiento se suman aspectos como el grado de disfunción orgánica y las condiciones clínicas desfavorables, que elevan el riesgo de interacciones.
El estudio demostró que 20% de los pacientes tuvieron por lo menos una potencial interacción medicamentosa. Cuando analizamos lo pacientes que tuvieron dos y tres o más potenciales interacciones medicamentosas esos porcentajes fueron de 33,33% y 26,67% respectivamente. Estudios realizados en brasileros por Júnior et al.6, Cruzial-Souza et al.10 y Sehn et al.11, constataron una prevalencia de interacciones de 79,7%, 49,7%, 65,0% respectivamente. Asimismo, estudios realizados específicamente en unidades de terapia intensiva por Rossignoli et al.12 y Reis et al.13 presentaron una prevalencia de interacciones de 53% y 70% respectivamente. Hablando de pacientes pediátricos, Meibers et al.14 detectaron una prevalencia de 38,9%.
Vale destacar que estos datos no pueden ser directamente comparados debidos a la diferencia metodológica, la población y el diseño del estudio, que contribuyen considerablemente para la variación de las pasas de prevalencia mencionadas.
La tasa de prevalencia también fue claramente asociada al número de medicamentos prescriptos, sugiriendo que el número de medicamentos prescriptos es un factor predictivo que aumenta el riesgo de interacciones en pacientes hospitalizados, inclusive los internados en unidades de terapia intensiva, siguiendo la tendencia de varios estudios1, 2, 13, 15.
El número de drogas prescriptas por paciente aumento considerablemente durante la internación, en el tercer día (1080) y en el séptimo día (1275) comparado con el primer día de admisión (920); estos resultados están de acuerdo con otros estudios16-17.
La prevalencia de las potenciales IMs fue directamente proporcional al aumento de la edad de los pacientes, sugiriendo que en pacientes añosos son más vulnerables. Este hecho puede ser explicado principalmente por el tratamiento de comorbilidades asociadas al cuadro clínico del paciente séptico que aumenta el número de fármacos prescriptos, estos datos están en consonancia con otros estudios15-18. Además, las alteraciones de las funciones hepáticas y renales, como disminución del metabolismo y eliminación de los fármacos, que ocurren en pacientes añosos, favorecen el riesgo de interacciones2,24. Asimismo, esta asociación no se encontró en otros estudios1,6 19.No fueron observadas diferencias en las tasas de potencial interacción medicamentosa en relación al sexo, sugiriendo que la conducta de tratamiento farmacológico fue similar en ambos géneros, estos datos son similares a algunos estudios15, 19, y contradictorios con otros estudios2,5.
El estudio demostró que la mayoría de las potenciales interacciones detectadas fueron graves y moderadas con excelente y buena documentación. Las interacciones farmacodinámicas fueron superiores a las farmacocinéticas, indicando que el conocimiento detallado de la farmacología puede ser la principal medida de prevención y detección juntamente con el seguimiento de la respuesta terapéutica y monitoreo clínico20.
Con relación a la vía de administración de los medicamentos analizados, la mayoría fue por vía intravenosa, seguido por la vía oral y la inhalatoria. El elevado porcentaje en uso de medicamentos parenterales, se debe principalmente al grado de gravedad de los pacientes sépticos, que necesitan intervenciones farmacológicas con efecto inmediato2.
La principal interacción grave detectada fue la asociación de midazolam (benzodiacepina) con fentanilo (analgésico opioide), según el programa Micromedex esta interacción es farmacodinámica, ya que ambos son utilizados para la sedación, caracterizando un sinergismo farmacológico. Esta interacción medicamentos es intencionalmente utilizada en la rutina de las unidades de terapia intensiva, con el objetivo terapéutico de mejorar el confort y la ansiedad de los pacientes con respirador artificial, como así también utilizada para optimizar la oxigenación6, 21, 22. Actualmente esta interacción es clasificada en farmacocinética, basado en el hecho que el fentanilo es inhibidor de la citocromo P450 3A4 y el midazolam es metabolizado por ese mismo sistema enzimático21,23; a pesar de ser común esta asociación, se debe siempre validar individualmente el riego/beneficio de la misma.
El factor limitante de este estudio fue respecto al hecho de que fue realizado en apenas una sola unidad de terapia intensiva, por eso, los resultados obtenidos no pueden ser extrapolados para otras unidades de terapia intensiva alrededor del mundo. Otro factor limitante fue que en este estudio no fueron validadas las manifestaciones clínicas de las interacciones medicamentosas, por este hecho no fueron documentadas. Así mismo, este trabajo posibilito estimar el impacto de ésta problemática en pacientes sépticos, lo que probablemente interfiera en la respuesta al tratamiento farmacológico y secundariamente en los pronósticos de estos pacientes. De esta manera, la actuación de un equipo multidisciplinar es primordial para prevenir, detectar y manejar estas posibles interacciones. En este contexto, se hace indispensable la presencia del farmacéutico clínico en las unidades de terapia intensiva para monitorear y acompañar el tratamiento farmacoterapéutico y otras variables inherentes al paciente, a fin de minimizar la incidencia de mencionadas interacciones medicamentosas visto que su gran mayoría son prevenibles. Contribuyendo así significativamente para el suceso terapéutico y bienestar de los pacientes.
Conflicto de Intereses
No hay ningún conflicto de intereses.
Agradecimientos
Al equipo multidisciplinar de la Unidad de Terapia Intensiva y de la Farmacia del Hospital Otavio de Freitas y a la Universidad Federal de Pernambuco-Brasil.
Bibliografía
1. Hammmes JA, Pfuetzenreiter, Silveira F, Koeing A, Wesohal GA. Prevalência de potenciais interações medicamentosas droga-droga em unidades de terapia intensiva. Rev Bras Ter Intensiva. 2008; 20(4):354-9. [ Links ]
2. Lima REF, Cassiani SHB. Interações medicamentosas potenciais em pacientes de unidade de terapia intensiva de um hospital universitário. Rev Lat Am Enfermagem. 2009 Mar-Abr;17(2):222-7. [ Links ]
3. Juurlink DN, Muhammad M, Kopp A, Laupacis A, Redelmeier DA. Drug-Drug Interactions Among Elderly Patients Hospitalized for Drug Toxicity. JAMA. 2003;289(13):1652-8. [ Links ]
4. Leape LL, Cullen DJ, Cooper J, Demonaco HJ, Gallivan T, Hallisey R et al. Systems analysis of adverse drug events. ADE Prevention Study Group. JAMA. 1995;274(1):35-43. [ Links ]
5. Rivkin A, Yin H. Evaluation of the role of the critical care pharmacist in identifying and avoiding or minimizing significant drug-drug interactions in medical intensive care patients. J Crit Care. 2011 Feb;26(1):104.e1-e6. [ Links ]
6. Júnior FP, Godoy DB, Pires DFS, Pietrobon E, Rosa FTA, Saraiva JS, et al. Potenciais interações medicamentosas em prescrigöes de um hospital-escola de Porto Alegre. Rev Assoc Med Rio Grande Do Sul. 2009 Jul-Set;53(3):251-6. [ Links ]
7. Silva E, Pedro MA, Sogayar ACB, Mohovic T, Silva CLO, Janiszewski M, et al. Brazilian Sepsis Epidemiological Study (BASES study). Crit Care; 2004 Aug;8(4):R251-60. [ Links ]
8. Micromedex® Healthcare Series (electronic version). Thomson Micromedex, Greenwood Village, Colorado, USA (Citado 05-11-2012). Disponible en: http://www.thomsonhc.com. [ Links ]
9. World Health Organization (WHO). Collaborating Centre for Drug Statistics Methodology, Guidelines for ATC classification and DDD assignment, 2012. (Citado 01-10-2012). Disponible en: http://www.whocc.no/atc_ddd_publications/guidelines/. [ Links ]
10. Cruciol-Souza JM, Thomson JC. Prevalence of potential drug-drug interactions and its associated factors in a Brazilian teaching hospital. J Pharm Pharm Sci. 2006;9(3):427-33. [ Links ]
11. Sehn R, Camargo AL, Heineck I, Ferreira MBC. Interações medicamentosas potenciais em prescrições de pacientes hospitalizados. Infarma. 2003 Set-Out;15(9-10):77-81. [ Links ]
12. Rossignoli PS, Guarido CF, Cestari IM. Ocorrência de interações medicamentosas em Unidades de Terapia Intensiva: avaliação de prescrições médicas. Rev Bras Farm. 2006;87(4):104-7. [ Links ]
13. Reis AMM, Cassiani SHB. Prevalence of potential drug interactions in patients in an intensive care unit of a university hospital in Brazil. Clinics. 2011;66(1):9-15. [ Links ]
14. Meinrs MMMa, Bergsten-Mendes G. Prescrição de medicamentos para crianças hospitalizadas: como avaliar a qualidade? Rev Ass Med Bras. 2001;47(4):332-7. [ Links ]
15. Janchawee B, Wongpoowarak W, Owatranporn T, Chongsuvivatwongs V. Pharmacoepidemiologic study of potential drug interactions in outpatients of a university hospital in Thailand. Int J Clin Pharm. 2005;30(1):13-20. [ Links ]
16. Bucsa C, Farcas A, Cazacu I, Leucuta D, Achimas-Cadariu A, Mogosan C, et al. How many potential drug-drug interactions cause adverse drug reactions in hospitalized patients? (consultado 09/11/2012). Disponible en: http://dx.doi.org/10.1016/j.bbr.2011.03.031. [ Links ]
17. Vonbach P, Dubied A, Krähenbühl S, Beer JH. Prevalence of drug-drug interactions at hospital entry and during hospital stay of patients in internal medicine. Eur J Intern Med. 2008;19:413-20. [ Links ]
18. Malone DC, Abarca J, Hansten PD, Grizzle AJ. Identification of serious drug-drug interactions: results of the partnership to prevent drug-drug interactions. J Am Pharm Assoc. 2004;44(2):142-51. [ Links ]
19. Albánez A, Alcalá M, García J, Puche E. Interacciones medicamentosas en pacientes de un servicio de medicina interna. Farm Hosp. 2008:32(5):293-7. [ Links ]
20. Hansten, PD. Drug interaction management. Pharm World Sci. 2003 Jun;25(3)94-7. [ Links ]
21. Devlin JW, Roberts RJ. Pharmacology of commonly used analgesic and sedatives in the ICU: benzodiazepines, propofol and opioids. Crit Care Clin. 2009 Jul;25(3):431-49. [ Links ]
22. Devlin JW. The pharmacology of oversedation in mechanically ventilated adults. Curr Opin Crit Care. 2008 Aug;14(4):403-7. [ Links ]
23. Riker RR, Fraser GL. Altering intensive care sedation paradigms to improve patient outcomes. Crit Care Clin. 2009 Jul;25(3):527-38. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Rebeka Alves Caribé
E-mail: rebekaaalves@hotmail.com
Recibido: 03/03/2013.
Aceptado: 01/08/2013.