My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Farmacia Hospitalaria
On-line version ISSN 2171-8695Print version ISSN 1130-6343
Farm Hosp. vol.37 n.5 Toledo Sep./Oct. 2013
https://dx.doi.org/10.7399/FH.2013.37.5.770
ORIGINALES
Evaluación de la utilización de los antagonistas de los receptores de la angiotensina II en hipertensión arterial
Assessment of the utilization of angiotensin receptor blockers in hypertension
S. Peña Cabia1, I. Ricote Lobera1, B. Santos Mena1, F. J. Hidalgo Correas1, B. Climent Florez2 y B. García Díaz1
1 Servicio de Farmacia, Hospital Universitario Severo Ochoa, Leganés, Madrid, España.
2 Departamento de Fisiología Animal, Facultad de Farmacia, Universidad Complutense, Madrid, España.
Dirección para correspondencia
RESUMEN
Objetivo: Evaluar en nuestra Área de Salud el grado en que la utilización de antagonistas de los receptores de la angiotensina II (ARA-II) se ajusta a los criterios propuestos por la Comunidad Autónoma de Madrid (CAM) antes de la instauración del "Plan de Actuación de ARA-II". Estudiar las indicaciones para las que se prescriben e identificar aquellos factores que han podido influir en su prescripción.
Métodos: Estudio de utilización de medicamentos del tipo indicación-prescripción, descriptivo y transversal, en el que se seleccionaron pacientes con hipertensión arterial y en tratamiento con ARA-II ingresados en un Hospital General Universitario durante un periodo de estudio de 3 meses. De acuerdo con las situaciones clínicas recogidas en el Documento de la CAM "Criterios para establecer el lugar en la terapéutica de los antagonistas de los receptores de la angiotensina II", se calculó el porcentaje de pacientes con "prescripción adecuada" y "prescripción no adecuada" de ARA-II y se analizó si la edad y el sexo tenían influencia en el tipo de prescripción o en las principales indicaciones para las que se prescribieron.
Resultados: De los 153 pacientes que se incluyeron en el estudio, el 67,3% tuvieron una "prescripción no adecuada", el 47,6% de ellos por prescripción de ARA-II como primer fármaco antagonista del sistema renina angiotensina aldosterona y el 34,0% por mal control de la tensión arterial con inhibidores de la enzima convertidora de angiotensina (IECA). No se encontraron diferencias estadísticamente significativas por edad o sexo en cuanto al tipo de prescripción o en las principales indicaciones para las que se prescribieron.
Conclusiones: La adecuación a los criterios de uso del Documento de ARA-II se produjo en el 32,7% de los casos. Además, no se observó que factores como la edad y el sexo influyeran en el tipo de prescripción. Asimismo, se evidenciaron percepciones erróneas en el concepto de superioridad de los fármacos ARA-II frente a los IECA.
Palabras clave: Antagonistas de los receptores de la angiotensina II; Sistema renina-angiotensina-aldosterona; Estudio de utilización de fármacos; Práctica clínica.
ABSTRACT
Objective: To assess the degree in which the utilization of angiotensin receptor blockers (ARBs) in our Healthcare Area fits the criteria proposed by the Autonomous Community of Madrid (CAM) before setting "Plan de Actuación de ARA-II" ("Action Plan ARA-II"). To study the indications for which are prescribed and to identify those factors that can show influence in prescription.
Methods: Drug utilization study of the type indication-prescription, descriptive and transversal, for which ARBs-treated and hypertensive patients admitted to a University General Hospital for a study period of 3 months were selected. Based on the clinical situations summarized in the CAM Document "Criterios para establecer el lugar en la terapéutica de los antagonistas de los receptores de la angiotensina II" ("Criteria for the place of angiotensin receptor blockers in the therapeutic"), a percentage of patients with "appropriate prescription" and "inadequate prescription" of ARBs was calculated and analyzed in order to determine if the age and the sex were related to the type of prescription or the main indications for which they had been prescribed.
Results: Out of the 153 patients included in the study, 67.3% had a "inadequate prescription", 47.6% of them due to an ARBs prescription as the first drug inhibitor of the renin-angiotensin-aldosterone system and 34.0% owing to a poor control of blood pressure with angiotensin-converting enzyme inhibitors (ACEi). There were no statistically significant differences found either by age or sex in the type of prescription or in the main indications for which they were prescribed.
Conclusions: The adequacy of the criteria for the utilisation of ARBs Document occurred in 32.7% of cases. In addition, factors such as age and sex did not seem to affect the type of prescription. Misconceptions of superiority of ARBs versus ACEi were evidenced as well.
Key words: Angiotensin receptor blockers; Renin-angiotensin system; Drug utilization review; Physician's practice patterns.
Introducción
En el año 2010 un equipo multidisciplinar de la Comunidad Autónoma de Madrid (CAM) realiza, basada en la evidencia científica, una revisión sobre la eficacia, seguridad y coste de los antagonistas de los receptores tipo 1 de la angiotensina II (ARA-II) en comparación con los inhibidores de la enzima convertidora de angiotensina (IECA) en las distintas indicaciones en las que se utilizan. Esta revisión ha dado lugar a la publicación del documento "Criterios para establecer el lugar en la terapéutica de los antagonistas de los receptores de la angiotensina II", aprobado por el Consejo Asesor de Farmacia de la CAM. En este Documento se concluye que los IECA continúan siendo de elección en la mayoría de las situaciones clínicas en las que se recomiende la utilización de un antagonista del sistema renina angiotensina aldosterona (SRAA)1.
Las recomendaciones del Documento establecen el lugar en la terapéutica de los ARA-II, indicando entre otras, que: (1) sólo deberían utilizarse como una alternativa de tratamiento a los IECA en pacientes con hipertensión arterial (HTA) o insuficiencia cardíaca que no los puedan tolerar por tos; (2) en los pacientes diabéticos tipo II hipertensos con macroalbuminuria e insuficiencia renal se podría utilizar tanto ARA-II como IECA, dependiendo del riesgo cardiovascular del paciente; (3) no son una buena alternativa en los pacientes que han experimentado angioedema por IECA, puesto que se han comunicado casos de angioedema con ARA-II en pacientes con antecedentes por IECA, por lo que es preferible utilizar otro tratamiento.
A partir de las recomendaciones de este Documento, la CAM pone en marcha el proyecto denominado "Plan de Actuación de ARA-II"2, con el fin de optimizar la eficiencia en la prescripción de los medicamentos del SRAA y de este modo reducir la amplia variabilidad no justificada de utilización de ARA-II en la práctica clínica. Se establecen unos objetivos para el año 2011 en el ámbito del Servicio Madrileño de Salud, afectando tanto a Atención Primaria como a Atención Especializada y se mantienen vigentes hasta el año 2012, aunque con actualizaciones.
Con el objetivo de evaluar en nuestra Área de Salud el grado en que la utilización de ARA-II se ajustaba a los criterios propuestos por la CAM antes de la instauración de este plan, se realiza un estudio de calidad de la prescripción en pacientes con HTA ingresados en un Hospital General Universitario, evaluando las indicaciones para las que se prescriben e identificando aquellos factores que han podido influir en su prescripción.
Método
Se diseñó un estudio de utilización de medicamentos del tipo indicación-prescripción, descriptivo y transversal, cuya población de estudio fueron los pacientes ingresados en un Hospital General Universitario de 400 camas durante un periodo de estudio de 3 meses (entre noviembre de 2011 y enero de 2012).
Se incluyeron todos los pacientes en tratamiento con un ARA-II y con diagnóstico de HTA como indicación principal, ingresados en cualquier Unidad de Hospitalización con prescripción electrónica asistida (PEA). Se excluyeron los pacientes ingresados en las Unidades de UCI y Urgencias al no disponer en el momento del estudio de PEA.
La selección de pacientes se realizó a través de la consulta del perfil farmacoterapéutico del paciente del módulo de prescripción electrónica del programa Farhos®. Los datos clínicos de cada paciente se obtuvieron a partir de los informes médicos disponibles en la intranet del hospital, la historia clínica de Atención Especializada y la historia clínica digital unificada (HORUS), que recoge los episodios clínicos del sistema de Atención Primaria.
A partir de las situaciones clínicas recogidas en el Documento de Criterios de la CAM, se consideró "prescripción adecuada" de ARA-II cuando ésta se realizó para las indicaciones de tos por IECA y nefropatía diabética y "prescripción no adecuada" de ARA-II cuando se prescribieron como primer fármaco antagonista del SRAA, en el control inadecuado de la tensión arterial (TA) con un IECA o cuando había antecedentes de angioedema por IECA. También se consideró "prescripción no adecuada" cuando no se especificaba el motivo concreto de la prescripción (sólo se indicaba "intolerancia a IECA"), o bien el motivo era desconocido.
Se calculó el porcentaje de pacientes con prescripción adecuada y no adecuada de ARA-II y con los datos disponibles se procedió a analizar si la edad (dividido en grupos de > 75 años y < 75 años) y el sexo tenían influencia sobre el tipo de prescripción. Este mismo análisis se realizó también en las principales indicaciones para las que se prescribieron.
Los datos se analizaron con el programa IMB SPSS Statistics versión 19. Se utilizó la prueba de Ji al cuadrado para la comparación de proporciones. Los valores p < 0,05 se consideraron estadísticamente significativos. El intervalo de confianza de la razón de odds (odds ratio, OR) se calculó para un nivel de confianza del 95% (IC 95%).
Resultados
Se incluyeron 153 pacientes en el estudio. Un 66,0% (101 pacientes) mujeres y un 34,0% (52 pacientes) hombres, con una media de edad de 76 años (46-94 años).
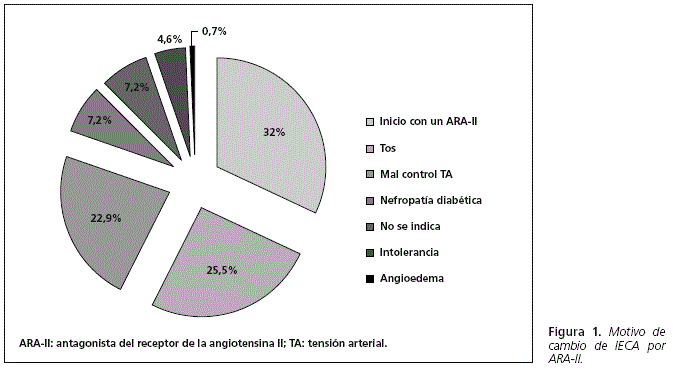
Un total de 50 pacientes (32,7%) tuvieron una "prescripción adecuada" de ARA-II. A 39 pacientes (78,0%) se les prescribió por tos con IECA y a 11 pacientes (22,0%) por nefropatía diabética (Figura 1).
Por el contrario, 103 pacientes (67,3%) tuvieron una "prescripción no adecuada". De ellos, 49 pacientes (47,6%) por prescripción de ARA-II como primer fármaco antagonista del SRAA; 35 pacientes (34,0%) por mal control de la TA con IECA; y 1 paciente (1,0%) por angioedema. En aquellos pacientes en los que no se especificaba el motivo, 7 pacientes (6,8%) por intolerancia (no se especificaba tipo) a IECA y en 11 pacientes (10,7%) el motivo era desconocido (Figura 1).
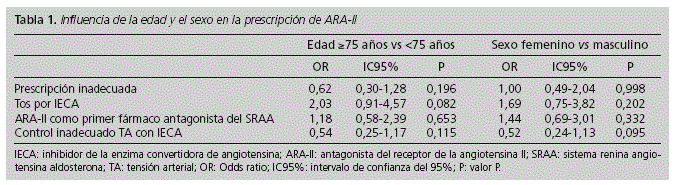
No se encontraron diferencias estadísticamente significativas en el tipo de prescripción (adecuada o no) en relación con la edad (OR = 0,62; IC 95% 0,30-1,28; p = 0,196) y el sexo (OR = 1,00; IC 95% 0,49-2,04; p = 0,998) (Tabla 1). Tampoco se hallaron diferencias estadísticamente significativas por edad y sexo en las principales indicaciones para las que se prescribieron (Tabla 1).
Discusión y conclusiones
La redacción del documento "Criterios para establecer el lugar en la terapéutica de los antagonistas de los receptores de la angiotensina II" surgió a raíz de los datos obtenidos, ese mismo año, de estudios de utilización de ARA-II en la CAM, que mostraban que en torno al 80% de los pacientes con una prescripción de ARA-II no tenían indicación para ello, lo que podría suponer un gasto de 52 millones de euros adicionales. En nuestro estudio esta cifra es del 67,3%.
En el presente trabajo, el motivo principal de prescripción de ARA-II se corresponde con aquellas prescripciones en las que se utiliza como primer fármaco antagonista del SRAA (32,0%), que basándose en los criterios del Documento supone un uso no adecuado. La recomendación es seleccionar en primer lugar los IECA cuando se requiere un bloqueo del SRAA ya que ambos tratamientos no sólo han demostrado tener una eficacia similar en el control de la presión arterial en pacientes con HTA esencial, sino que no hay diferencias significativas en mortalidad, eventos cardiovasculares, progresión de la diabetes, función ventricular izquierda o enfermedad renal3, y por el contrario, el coste del tratamiento con ARA-II es mayor4. Yokoyama et al.5 llevaron a cabo un estudio donde al requerir autorización previa para la prescripción de un ARA-II, como primer fármaco para la inhibición del SRAA, el número de prescripciones se redujo a menos de un 9%.
El segundo grupo más numeroso es el de aquellos pacientes a los que se les prescribe un ARA-II por presentar tos con IECA (25,5% pacientes), un motivo que cumple los criterios de uso. Sin embargo, hay que tener en cuenta que no todos los casos de tos en pacientes tratados con IECA son imputables al fármaco (por lo que antes de sustituir por un ARA-II se deben descartar otras causas, incluida la insuficiencia cardíaca), y tampoco todos los casos son causa de abandono del tratamiento. Los síntomas remiten habitualmente al cabo de 1-4 semanas tras la retirada del mismo6 y existe una gran variabilidad en su incidencia (entre un 3-35%)6,7,8,9,10.
Un tercer grupo es el de los pacientes con prescripción inadecuada de ARA-II por mal control de la TA con un IECA (22,9% pacientes) ya que no hay ningún ensayo clínico o metaanálisis que haya demostrado que existan diferencias de eficacia entre ambos grupos de fármacos en el grado de control de la TA3. Cuando un fármaco no consigue los objetivos (disminución de la TA por debajo de 140/90 mmHg), las opciones que se han de considerar son: si el primer fármaco ha producido efectos secundarios y/o no ha conseguido ninguna respuesta, sustituir por otro fármaco de distinto grupo; si el primer fármaco ha sido bien tolerado y la respuesta al mismo ha sido incompleta se puede: aumentar la dosis, cambiar a un fármaco de clase diferente o añadir otro fármaco. Si aún así no hay respuesta adecuada se podrá optar por las opciones no utilizadas anteriormente o añadir un tercer fármaco (entre los que se debe incluir un diurético)11.
En la nefropatía diabética (7,2% pacientes) la utilización de IECA o ARA-II depende del objetivo de la terapia4: reducción del riesgo de progresión a enfermedad renal terminal (ARA-II) o reducción del riesgo cardiovascular (IECA).
En un 0,7% de pacientes se prescribió un ARA-II por angioedema con IECA. Se considera que el cambio de tratamiento debería haberse realizado, siempre según las características individuales de cada paciente, hacia otro grupo farmacológico diferente: diuréticos, Β-bloqueantes o antagonistas del calcio, puesto que los ARA-II no son una buena alternativa en estos casos4.
Un 4,6% presentaron intolerancia a IECA, pero se desconoce el motivo concreto (tos, angioedema, hipotensión, hiperpotasemia, insuficiencia renal aguda o neutropenia). Algunas de estas reacciones adversas, aunque en menor medida, pueden ser producidas también por los ARA-II.
En un 7,2% de los casos (11 pacientes) no se identificó el motivo del cambio.
No se hallaron diferencias estadísticamente significativas en cuanto al sexo y la edad con el tipo de prescripción (adecuada o no) ni con las principales indicaciones para las que se prescribieron (por tos, como primer fármaco agonista del SRAA o por mal control de la TA).
La solución a estos problemas detectados pasa por conseguir una buena difusión e implantación del Documento en toda la CAM y posteriormente volver a realizar una nueva evaluación de los datos. El estudio de Perez Serrano12, llevado a cabo en otra Área Sanitaria de la CAM, reveló un bajo grado de difusión e implantación del Documento, y por tanto, el impacto sobre el perfil de prescripción de recetas de IECA y ARA-II a los seis meses de su publicación no fue estadísticamente significativo. No obstante, debemos esperar a conocer los informes del "Plan de actuación de ARA-II", que emitirá el Servicio Madrileño de Salud, para confirmar estos resultados.
Otras estrategias podrían ser las desarrolladas a nivel internacional en países como Suecia13, Austria14, EEUU5 o Canadá14, que para conseguir un uso más eficiente han restringido la prescripción y financiación de los ARA-II, con una repercusión positiva sobre los costes de oportunidad asociados. Esto ha dado como resultado que en países como Austria los ARA-II suponen menos del 27% de los fármacos del SRAA utilizados y en el Reino Unido en torno al 30%15. Datos que difieren de los de la CAM, donde existe una amplia variabilidad, desde el 19-62% en Atención Primaria al 40-74% en Atención Especializada. En nuestra Área de Salud el porcentaje en Primaria es del 30,11% y en Atención Especializada del 49,36%, según datos del Servicio Madrileño de Salud.
Por otro lado, un estudio llevado a cabo en Israel concluyó que cuando un único ARA-II (el genérico losartán) no requería autorización de uso, sólo el 23,3% de los pacientes tratados con este fármaco cumplía los criterios (haber desarrollado reacciones adversas con IECA), mientras que al resto se les habría denegado si hubieran tenido que pasar por una autorización previa16.
Las restricciones en la prescripción son más fáciles de instaurar si existen criterios cuantitativos como niveles de laboratorio (medida de la actividad de una enzima, por ejemplo) y no criterios subjetivos como la tos. Pero este tipo de documentos junto con estrategias de ayuda a la prescripción (sesiones farmacoterapéuticas, algoritmos de tratamiento de la HTA, documentos de ayuda en la consulta, etc.) pueden ser una buena medida para conseguir un uso adecuado de ARA-II y lograr así una contención del gasto con este grupo de medicamentos.
Las limitaciones del estudio están en la selección de pacientes, ya que sólo se han incluido aquellos con diagnóstico de HTA e ingresados en determinados Servicios, a pesar de que tanto los IECA como los ARA-II también están indicados en insuficiencia cardíaca, nefropatía diabética y reducción del riesgo cardiovascular.
Por lo tanto, podemos concluir que la adecuación a los criterios de uso del Documento de ARA-II se produce en el 32,7% de los casos, que factores como la edad y el sexo no influyen en su prescripción y que se evidencian percepciones erróneas en el concepto de superioridad de los fármacos ARA-II frente a los IECA, puesto que un 32,0% de los pacientes inició con un ARA-II como primer fármaco del grupo que inhibe el SRAA y un 22,9% de los cambios se realizó cuando hubo un mal control de la TA con IECA.
Son necesarios estudios en nuestra Área de Salud que reflejen la utilización de ARA-II tras la publicación del Documento de la CAM, para comprobar si ha habido cambios en los hábitos de prescripción.
Bibliografía
1. Servicio Madrileño de Salud. Criterios para establecer el lugar en la Terapéutica de los Antagonistas de los Receptores de la Angiotensina II. Comunidad de Madrid, Consejería de Sanidad; 2010. [ Links ]
2. Servicio Madrileño de Salud. Plan de Actuación de ARA-II. Comunidad de Madrid, Consejería de Sanidad; 2011. [ Links ]
3. Matchar DB, McCrory DC, Orlando LA, Patel MR, Patel UD, Patwardhan MB, et al. Systematic review: comparative effectiveness of angiotensin-converting enzyme inhibitors and angiotensin II receptor blockers for treating essential hypertension. Ann Intern Med. 2008 Ene 1;148:16-29. [ Links ]
4. Servicio Madrileño de Salud. Guía de Continuidad Farmacoterapéutica: Lugar en la Terapéutica de los Antagonistas de los Receptores de la Angiotensina II. Comunidad de Madrid, Consejería de Sanidad; 2010. [ Links ]
5. Yokoyama K, Winnie Y, Preblick R, French-Tamas F. Effects of a step-therapy program for angiotensin receptor blockers on antihypertensive medication utilization patterns and cost of drug therapy. J Manag Care Pharm. 2007;13(3):235-44. [ Links ]
6. Dicpinigaitis PV. Angiotensin-converting enzyme inhibitor induced cough: ACCP evidence-based clinical practice guidelines. Chest. 2006;129 (Supl.):169S-73S. [ Links ]
7. Israili ZH, Hall WD. Cough and angioneurotic edema associated with angiotensin-converting enzyme inhibitor therapy. A review of the literature and pathophysiology. Ann Intern Med. 1992;117:234. [ Links ]
8. Mello CJ, Irwin RS, Curley FJ. The predictive values of the character, timing, and complications of chronic cough in diagnosing its cause. Arch Intern Med. 1996;156:997-1003. [ Links ]
9. Irwin RS, Curley FJ, French CL. Chronic cough: the spectrum and frequency of causes, key components of the diagnostic evaluation, and outline of specific therapy. Am Rev Respir Dis. 1990;141:640-7. [ Links ]
10. Smyrnios NA, Irwin RS, Curley FJ. Chronic cough with a history of excessive sputum production: the spectrum and frequency of causes and key components of the diagnostic evaluation, and outcome of specific therapy. Chest. 1995;108:991-7. [ Links ]
11. Lombera Romero F, et al. Guías de práctica clínica de la Sociedad Española de Cardiología en hipertensión arterial. Rev Esp Cardiol. 2000;53:66-90. [ Links ]
12. Pérez Serrano R, Negro Vega E, Solorzano Martín AR. Conocimiento e impacto de un documento sobre el uso de los antagonistas de los receptores de la angiotensina II. Aten Farm. 2012;14:18-26. [ Links ]
13. Wettermark B, et al. Initial effects of a reimbursement restriction to improve the cost-effectiveness of antihypertensive treatment. Health Policy. 2010;94:221-9. [ Links ]
14. Guertin JR, Jackevicius CA, Cox JL, Humphries K, Pilote L, So DY, Tu JV, Wijeysundera H, Rinfret S; Canadian Cardiovascular Outcomes Research Team. The potential economic impact of restricted access to angiotensin-receptor blockers. CMAJ. 2011 Feb 22;183(3). [ Links ]
15. Godman B, Bucsics A, Burkhardt T, Schmitzer M, Wettermark B, Wieninger P. Initiatives to enhace rennin-angiotensin prescribing efficiency in Austria: impact and implications for other countries. Expert Rev. Pharmacoeconomics Outcomes Res. 2010;10:199-207. [ Links ]
16. Kahan N, et al. Modifying prescribing behaviour of angiotensin receptor blockers by selectively rescinding managerial prior authorization requirements for losartan. Br J Clin Pharmacol. 2011;72:6,997-1001. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Silvia Peña Cabia
E-mail: silviapcabia@gmail.com
Recibido: 02/07/2013.
Aceptado: 07/08/2013.