Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Farmacia Hospitalaria
versão On-line ISSN 2171-8695versão impressa ISSN 1130-6343
Farm Hosp. vol.38 no.4 Toledo Jul./Ago. 2014
https://dx.doi.org/10.7399/FH.2014.38.4.1132
ORIGINALES
Coste-efectividad a largo plazo de ticagrelor frente a clopidogrel en síndrome coronario agudo en España
Long-term cost-effectiveness of ticagrelor versus clopidogrel in acute coronary syndrome in Spain
E. Molina-Cuadrado, H. Mateo-Carrasco, P. Nieto-Guindo y P. Rodríguez-Gómez
Hospital Torrecárdenas. Almería. España.
Dirección para correspondencia
RESUMEN
Objetivo: Evaluar la relación coste-efectividad de ticagrelor frente a clopidogrel en el tratamiento del síndrome coronario agudo en España.
Métodos: Para el cálculo de la tasa de eventos y la calidad de vida relacionada con la salud para ticagrelor y clopidogrel durante los doce primeros meses se utilizaron los datos del estudio PLATO, mientras que los costes se obtuvieron de fuentes españolas. La supervivencia ajustada por calidad de vida y los costes se estimaron en función de que los pacientes no sufrieran ningún evento trombótico (infarto de miocardio o ictus) o éste fuese no mortal. El coste a lo largo de toda la vida, los años de vida ganados y la supervivencia por calidad de vida se estimaron para ambos brazos de tratamiento. Los ratios de coste-efectividad incremental se presentaron desde la perspectiva del sistema sanitario español en 2013, empleando una estrategia de macrocostes basada en la bibliografía publicada y utilizando las tablas de supervivencia de la población española.
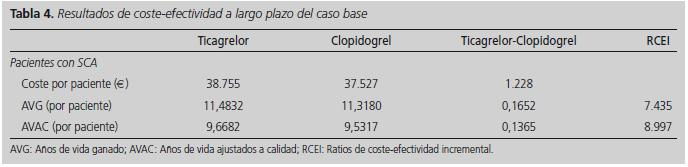
Resultados: El tratamiento con ticagrelor se asoció con un coste incremental de 1.228 € anuales, un aumento de 0,1652 años de vida ganados y 0,1365 años de vida ajustados por calidad comparado con clopidogrel. Se obtuvo un coste por año de vida ajustado por calidad de 8.997€ y un coste por año de vida ganado de 7.435 €. El análisis de sensibilidad mostró resultados consistentes.
Conclusiones: El tratamiento durante 12 meses del síndrome coronario agudo con ticagrelor se asoció a un coste por año de vida ajustado por calidad por debajo de los límites de coste-efectividad generalmente aceptados en España.
Palabras clave: Síndrome coronario agudo; Prevencion; Ticagrelor; Copidogrel; Coste-efectividad.
ABSTRACT
Objective: To assess the cost-effectiveness relationship of Ticagrelor versus Clopidogrel for the management of acute coronary syndrome in Spain.
Methods: The data from the PLATO study were used for the calculation of the events rate and health-related quality of life for Ticagrelor and Clopidogrel for the first 12 months, whereas the costs were obtained from Spanish sources. Quality of life-adjusted survival and costs were estimated according to the fact that the patients did not suffer any thrombotic event (myocardial infarction or ictus) or this one was not fatal. The lifetime cots, life years gained, and the quality of life-adjusted survival were estimated for both treatment arms. Incremental cost-effectiveness ratios were assessed through the perspective of the Spanish healthcare system for 2013, by using a macrocosts strategy based on published literature and the survival tables for the Spanish population.
Results: Treatment with Ticagrelor was associated to an incremental cost of 1,228 € per year, an increase in 0.1652 life years gained, and 0.1365 years adjusted by quality of life, as compared to Clopidogrel. The cost for one quality of life-adjusted life year was 8,997 € and the cost per one gained life year of 7,435 €. The sensitivity analysis showed consistent results.
Conclusions: Treatment of acute coronary syndrome for 12 months with Ticagrelor was associated with a cost per 1 life year of quality of life-adjusted cost below the cost-effectiveness limits generally accepted in Spain.
Key words: Acute coronary syndrome; Prevention; Ticagrelor; Clopidogrel; Cost-effectiveness.
Introducción
En España, el número de ingresos hospitalarios anuales debidos al Síndrome Coronario Agudo (SCA) se calcula alrededor de los 75.000, estimándose que llegará a los 115.000 casos en el año 20211,2. En términos generales, las enfermedades del corazón constituyen la segunda causa de mortalidad en este país, causando 78,000 muertes en el año 2010, y siendo sólo superadas por el cáncer. Por ello, la reducción en la tasa de mortalidad por causa cardiovascular sigue siendo hoy día una de las prioridades del sistema sanitario.
Hasta la aparición de las últimas guías de práctica clínica, en pacientes con SCA tanto con, como sin elevación del segmento ST (SCACEST y SCASEST, respectivamente), se recomendaba la doble antiagregación con ácido acetil salicílico (AAS) y clopidogrel3-5.
La eficacia de clopidogrel, una tienopiridina de segunda generación que bloquea el receptor del adenosin difosfato (ADP) implicado en la agregación plaquetaria, depende de la transformación del profármaco a su metabolito activo a través de un proceso que presenta una gran variabilidad interindividual. Ticagrelor, una molécula más reciente que también actúa bloqueando de manera reversible este receptor, ha demostrado conseguir un bloqueo más rápido y potente que clopidogrel6.
En el estudio PLATelet Inhibition and Patient Outcomes (PLATO), los pacientes con SCA que recibieron ticagrelor durante 12 meses mostraron una reducción significativa en la variable principal combinada de muerte cardiovascular, infarto agudo de miocardio (IAM) e ictus en comparación con clopidogrel, sin presentar diferencias significativas en cuanto a la variable de sangrado mayor7,8. Basándose en estos datos, las últimas guías de práctica clínica tanto nacionales como internacionales recomiendan el tratamiento con AAS y ticagrelor9-11. No obstante, el precio de ticagrelor es sensiblemente mayor que el de la formulación genérica de clopidogrel, planteando el dilema del coste-efectividad de este nuevo fármaco para el tratamiento del SCA. Varios autores, basándose en los resultados obtenidos en PLATO y con la esperanza de vida como horizonte temporal, han sido publicados dentro del marco de la Unión Europea para dar respuesta a esta pregunta. El primero de ellos combinó los resultados de PLATO con las unidades de coste y las tablas de mortalidad en Suecia, concluyendo que el tratamiento durante 12 meses con ticagrelor se asociaba a un incremento en 0,13 años de vida ajustados por calidad (AVAC) frente a clopidogrel, con un coste por AVAC de 2.753 €12. El segundo utilizó los costes sanitarios y las tablas de mortalidad alemanas, pero en este caso se basó únicamente en los datos del subgrupo de pacientes del estudio PLATO que habían empleado dosis de AAS entre 75 y 150 mg, ya que en esta cohorte de pacientes fue donde se encontró mejores resultados con ticagrelor13. En este segundo trabajo, se obtuvo un incremento en 0,15 AVAC con un coste por AVAC de 2.728 €. En el trabajo sueco, los autores formaban parte del propio grupo que realizó el estudio PLATO, lo que permitió hacer un subestudio económico que aportaba una estrategia de análisis de uso de recursos y de cálculos de microcostes dentro del propio ensayo clínico. En el estudio alemán, por su parte, se utilizó una estrategia de macrocostes empleando bases de datos de grupos relacionados por diagnósticos de ese país. Un tercer trabajo, también tomando como base los datos del ensayo PLATO, encontró nuevamente un incremento en 0,13 AVAC, con el mismo horizonte temporal, pero a un coste por AVAC de 6.040 € con datos de costes y mortalidad en Singapur14. A pesar de las diferencias en la manera de calcular los costes, todos los estudios mostraron un precio por AVAC por debajo del límite marcado por la Organización Mundial de la Salud (OMS) de entre una a tres veces el Producto Interior Bruto (PIB) per cápita del país15.
No se dispone actualmente de estos datos en España. Por otro lado, los costes del ictus y del IAM (los dos principales eventos que se pretenden evitar con la utilización de antiagregantes), son diferentes a los empleados en los estudios anteriores. El presente estudio pretende determinar la relación coste-efectividad a largo plazo de ticagrelor frente clopidogrel administrados durante 12 meses junto a AAS como tratamiento del SCA, desde la perspectiva del Sistema Sanitario Público Español.
Métodos
Estudio de coste-efectividad
Las alternativas estudiadas fueron ticagrelor más AAS frente a clopidrogrel más AAS durante 12 meses utilizando los datos del estudio PLATO, cuyo diseño y resultados han sido ampliamente divulgados8,9,16. En este estudio se aleatorizaron 18.624 pacientes que habían sufrido SCACEST o SCASEST en las 24h anteriores, a recibir ticagrelor o clopidogrel tan pronto como fuera posible después del ingreso7. La variable principal del estudio PLATO fue la reducción en la tasa compuesta de muerte de causa cardiovascular, IAM o ictus (hazard ratio, HR = 0,84; 95% intervalo de confianza, IC = [0,77-0,92]), y también la reducción en la variable muerte de causa vascular (HR = 0,79; 95% IC = [0,69-0,91]), sin un incremento en la tasa global de sangrado mayor según la definición del estudio PLATO (HR = 1,04; 95% IC = [0,95-1,13])8. En Europa, ticagrelor está indicado para la prevención de eventos aterotrombóticos en pacientes adultos con SCA previo (angina inestable, SCASEST o SCACEST), incluyendo tanto a pacientes tratados médicamente como aquellos en los que se realiza una Intervención Coronaria Percutánea (ICP) o intervenciones de bypass coronario17. Se asumió que las diferencias existentes entre el análisis realizado desde las perspectivas de la sociedad y sanitarias fueron relativamente pequeñas. Los costes y las tablas con las tasas de mortalidad se basaron en los datos dados por las fuentes españolas18-23. Los resultados en salud expresaron en términos de años de vida ganados (AVG) y en AVACs empleando una tasa de descuento anual del 3% tanto para los costes como para los resultados en salud.
Modelo
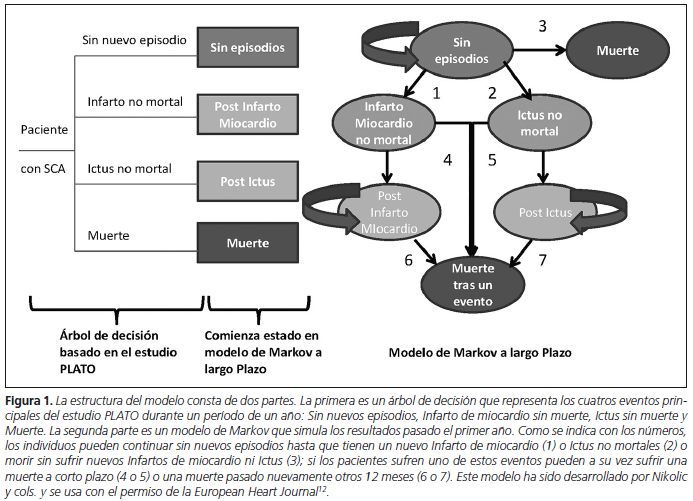
Se empleó un modelo compuesto por dos partes: un árbol de decisión a corto plazo y un modelo de Markov con ciclos anuales para estimar los costes y los resultados en salud a largo plazo (Fig. 1). El objetivo de emplear este modelo fue asemejarse de la mejor manera posible al estudio PLATO y poder emplear los principales resultados clínicos de este trabajo para estimar las tasas de eventos cardiovasculares y la calidad de vida relacionada con la salud de los primeros doce meses del modelo. Para el segundo y los siguientes años se emplearon fuentes de datos externas para extrapolar la supervivencia ajustada a calidad de vida y los costes en función de que los pacientes sufrieran un IAM o ictus no mortal, o no sufrieran ni IAM ni ictus durante los doce meses de tratamiento. Para simplificar la construcción del modelo y su parametrización se asumió que no podía ocurrir más de un evento por paciente.
Población
La población fue una cohorte hipotética de 100.000 pacientes con las características basales de los pacientes incluidos en el PLATO, con una edad media de 62 años y una proporción de mujeres de 28,4%, realizándose un seguimiento de 25 ciclos, correspondiente a una edad de 86 años, que se aproxima a la esperanza de vida de la población española24.
Tasa de eventos, costes y calidad de vida correspondientes a los doce primeros meses
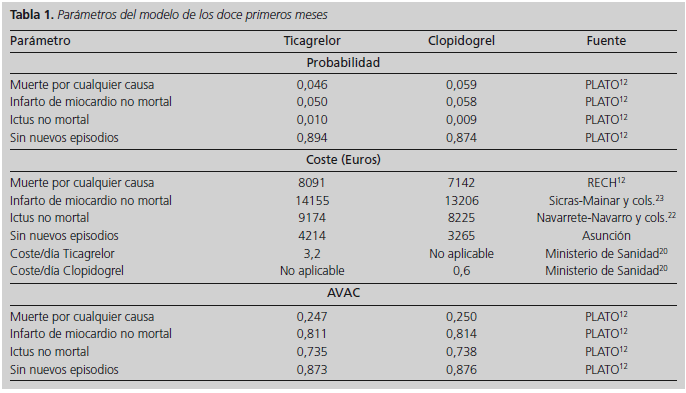
A partir de los datos del estudio PLATO, se estimó para cada estrategia de tratamiento el riesgo de sufrir durante los primeros doce meses: IAM no mortal previo a un ictus no mortal y sin eventos fatales posteriores, ictus no mortal previo a un IAM no mortal y sin eventos fatales posteriores, muerte en cualquier momento, o sin nuevos episodios (esto último se calculó restando a uno la suma de las probabilidades de los otros tres eventos). Del mismo modo se extrajeron los datos de AVAC para cada uno de estos estados12. En relación a los costes, en el estudio PLATO se aportaba información sobre el uso de recursos y sus costes mediante un análisis de microcostes en el propio ensayo, pero los costes que se obtuvieron son diferentes a las cifras que se manejan en el Sistema Sanitario Español. Por ello, para este estudio se realizó una estrategia de macrocostes basada en los costes publicados en el ámbito españo20-23, a los que se les aplicó la tasa acumulada de inflación hasta junio de 201319. Para el estado "sin nuevos episodios" del modelo, al no encontrarse el coste anual de un paciente que continua vivo y sin nuevos eventos, se asumió que el coste es igual al coste de un paciente en el estado post IAM23. Por otro lado, tras una revisión del material suplementario del trabajo de Nikolic y cols. publicado online, se pudo analizar que no existían diferencias estadísticamente significativas en cuanto al empleo de recursos entre el grupo de ticagrelor y el de clopidogrel, siendo precisamente el empleo de ticagrelor o de clopidogrel el único apartado en el que sí hubo diferencias significativas12. Por ello, a los costes obtenidos para cada estado del modelo se les sumó el coste de un año de tratamiento tanto con ticagrelor como con clopidogrel para sendos grupos20. Los parámetros de modelo correspondiente al primer año se pueden ver en la tabla 1.
Extrapolación a largo plazo
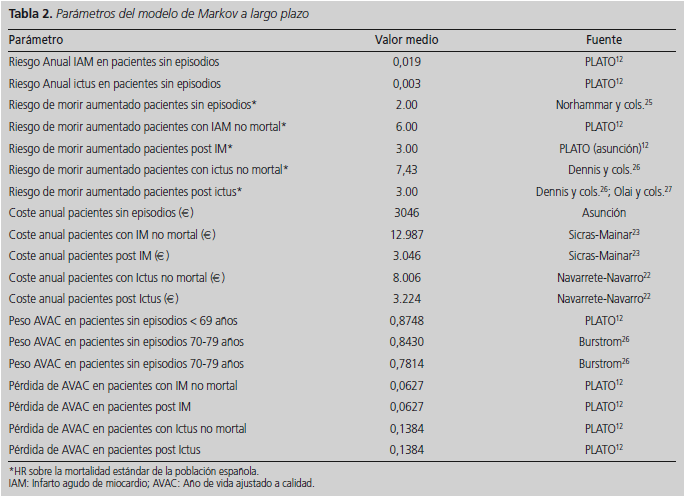
Con el objetivo de estimar el coste-efectividad a largo plazo, la supervivencia ajustada a calidad y los costes, se realizó un modelo de Markov con estados condicionados a que los pacientes sufrieran un IAM no mortal, un ictus no mortal o que no sufrieran ningún episodio nuevo durante los 12 meses de cada ciclo de Markov. Se consideró de manera conservadora, que ticagrelor no añadiría un beneficio adicional más allá de los doce meses que duraba el tratamiento, por ello el modelo a partir del segundo año fue idéntico para los pacientes con ticagrelor y con clopidogrel, de manera que la única diferencia entre ambos grupos, resultaba de la diferente distribución entre ambos brazos obtenidas tras el primer año de tratamiento. Para los pacientes sin nuevos episodios pasados los primeros 12 meses de tratamiento, el riesgo anual de IAM no mortal e ictus no mortal se obtuvieron a partir de las estimaciones realizadas en el estudio PLATO12. El riesgo anual de morir para los pacientes sin nuevos episodios se obtuvo aplicando el HR obtenido en el estudio de Norhammar et al a las tasas de mortalidad según sexo y edad de la población española en el año 20 1 218,25. De la misma manera, se realizaron diferentes estimaciones del riesgo anual de morir en los siguientes estados: los primeros doce meses de haber sufrido un evento no mortal (estado "IAM no mortal", o estado "ictus no mortal"), que se consideran estados de más riesgo para el paciente, que los estados correspondientes al segundo y siguientes años de haber sufrido estos eventos (estado "Post IAM" y "Post Ictus"). Todos estos parámetros se resumen en la tabla 212,25-28.
Con el propósito de estimar los costes a largo plazo se asignó a cada estado del modelo de Markov un coste estimado. Como no existían datos fiables de los pacientes en el estado "sin episodios" se asumió que el gasto era igual que el de los pacientes en estado "post Infarto Miocardio" es decir, aquellos pacientes que habían sufrido un IAM hacía más de 12 meses. Los costes asociados a los estados: Infarto de Miocardio no mortal, post Infarto de Miocardio, Ictus no mortal y post Ictus se obtuvieron de trabajos de costes realizados en España (Tabla 2)22,23. Asimismo se realizó una simulación teniendo en cuenta el coste medio que tiene en España un episodio de muerte21. Todos los precios se ajustaron de acuerdo a la tasa de inflación acumulada a fecha junio de 201319.
En relación a los AVAC se aplicó el peso del estudio PLATO para pacientes menores de 70 años (edad media de los pacientes del estudio PLATO: 62 años). A medida que los pacientes envejecían en el modelo, se aplicaron disminuciones en el peso del AVAC basados en la edad26. Para los pacientes que sufrían IAM no mortal, ictus no mortal, post IAM y post ictus, se aplicaron disminuciones a los AVAC que se empleaban para los pacientes sin episodios, en base a los datos del estudio PLATO (Tabla 2)12.
Análisis
Los costes y resultados de salud se han calculado con la esperanza de vida de la población española como horizonte24. Estos costes y los resultados se combinaron para calcular los ratios de coste efectividad incremental (RCEI) por AVG y por AVAC.
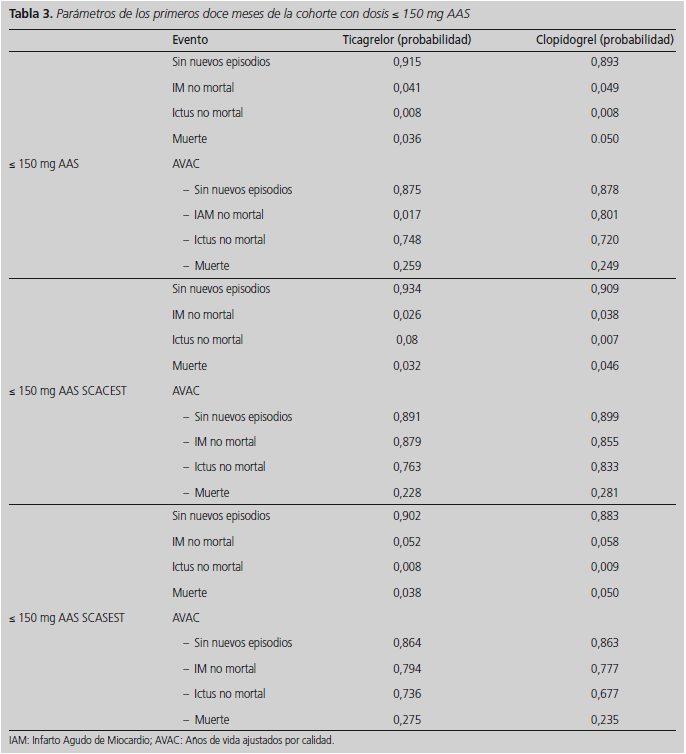
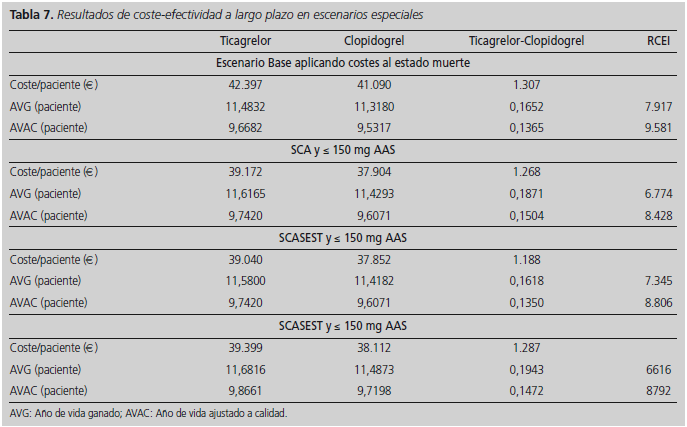
Con el fin de considerar la incertidumbre en los parámetros del modelo y analizar la robustez del resultado de estudio, se realizó un análisis univariante cambiando el valor de los parámetros del modelo dentro de unos rangos plausibles. También se realizó una simulación aplicando al estado muerte, del modelo de Markov, el precio medio que tiene en España un episodio de muerte (6.923 €)21. Por último también se realizaron simulaciones introduciendo dentro del modelo los parámetros correspondientes al primer año de la cohorte del estudio PLATO12, que estuvo en tratamiento con dosis de AAS de entre 75 y 150 mg, así como simulaciones de los subgrupos que sufrieron SCACEST y SCASEST en esta misma cohorte (Tabla 3).
Resultados
Resultado del caso base
El tratamiento con ticagrelor se asoció con un incremento en 0,1365 AVAC y 0,1652 AVG con respecto a clopidogrel y un coste incremental de 1.228 €. El coste por año de vida ganado ha sido de 7.435 € (Tabla 4).
Análisis de sensibilidad en escenarios alternativos
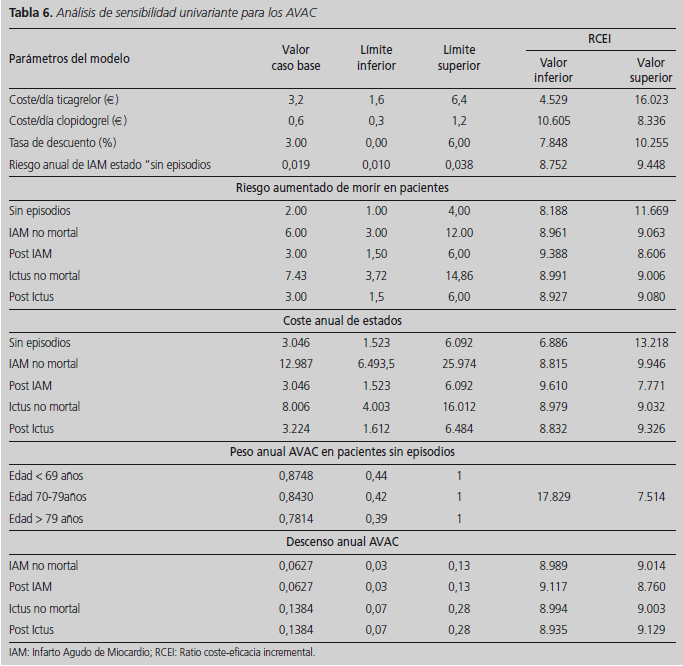
El análisis de sensibilidad indicó que los resultados del caso base fueron robustos incluso realizando cambios plausibles en los parámetros del modelo. Las modificaciones en las tasas de eventos, costes y AVACs no cambiaron la conclusión realizada en el análisis del caso base. El mayor coste por AVG fue de 13.240 € y el menor de 3.742 € (Tabla 5). Para los costes por AVAC el rango estuvo comprendido entre 17.829 € y 4.529 € (Tabla 6).
Por último, se realizaron también simulaciones del modelo en cuatro situaciones particulares: considerando que los eventos de muerte también tenían un precio en el modelo a largo plazo, aplicando los parámetros de la cohorte de pacientes que estuvieron con dosis de AAS entre 75 y 150 mg en el estudio PLATO, aplicando los parámetros de los pacientes con SCASEST y también los de los pacientes con SCACEST de esta misma cohorte. En los casos correspondientes a la cohorte de pacientes con dosis baja de AAS se obtuvieron levemente mejores resultados de coste-efectividad que en el caso base (Tabla 7).
Discusión
Este estudio demuestra que ticagrelor resulta una alternativa costo-efectiva con respecto a clopidogrel en el tratamiento a un año del SCA. El tratamiento con ticagrelor se asocia a un coste por AVAC de aproximadamente unos 9.000 €. Estos resultados han sido consistentes en la mayoría de los escenarios alternativos ensayados, indicando que el tratamiento con ticagrelor mejoraría la supervivencia ajustada a calidad de vida a un coste por debajo del umbral generalmente aceptado de coste-efectividad29.
Nuestro estudio aplica el modelo de costo-efectividad desarrollado por Nikolic y cols. al ámbito del Sistema Sanitario Público español, utilizando fuentes españolas para el cálculo de los costes de ticagrelor y clopidogrel, los costes asociados al IAM y el ictus durante el primero y sucesivos años, y el precio medio en España de un episodio con resultado de muerte. Además se ha asumido que el coste en el estado "sin episodios" fue igual que el de los pacientes que habían padecido un IAM hacía más de doce meses (post IAM), al no encontrarse este dato en la literatura española. También se utilizaron las tablas de mortalidad de la población española sobre las que se han aplicado los parámetros de riesgos y HR del estudio PLATO12.
Los resultados obtenidos en nuestro estudio son muy similares a los obtenidos en los trabajos previamente citados en relación a los resultados en salud12,14,30. Todos ellos se mueven en un rango entre 0,17-0,15 para los AVG y 0,15-0,13 para los AVAC.
En relación a los costes, en el análisis de sensibilidad se pudo observar que los dos parámetros que más variaban los resultados de coste-efectividad fueron, en primer lugar, los relativos a la diferencia de costes entre los nodos del tratamiento con ticagrelor y los nodos del tratamiento con clopidogrel durante los primeros doce meses, y en segundo, los cambios en el precio del estado "sin episodios". Se excluyó el resultado de 17.829 € en el análisis de sensibilidad del peso anual AVAC en pacientes sin episodios, dado que este análisis se realizó variando el valor de los tres parámetros (< 69 años, entre 70-79 y > 80 años) simultáneamente. La explicación radica en que no era plausible que un paciente < 69 años tuviera valores de peso de AVAC menores que un paciente de mayor edad. En términos de coste por AVAC, nuestros resultados fueron superiores a otros estudios realizados en el marco de la Unión Europea. Así, en el trabajo de Nikolic y cols., se obtuvo un coste por AVAC de 2.753 €, mientras que en el trabajo de Theidel et al este valor fue de 2.728 €12,30. Por otro lado, en el estudio de Chin et al se obtuvo un resultado más próximo (aunque aún inferior) al nuestro (6.039 € por AVAC)14. Las divergencias entre nuestros resultados y el de estos tres trabajos se puede atribuir fundamentalmente a la diferencia de costes entre los nodos de ticagrelor y clopidogrel y a la diferencia del coste del estado sin episodios. De este modo, la diferencia entre nodos en nuestro trabajo fue de 959 €, frente a 341 € en el estudio de Nikolic y cols. y 796 € en el estudio de Theidel y cols. mientras que el coste del estado sin episodios fue de 3.046 € en nuestro caso, frente a 1.376 € y 796 €, respectivamente. Además, en el trabajo alemán, para el estado sin episodios sólo se consideraron los costes de los fármacos sin tener en cuenta otros costes sanitarios, estando el coste para este estado por debajo de los 1.100 €. Finalmente, el trabajo realizado en Singapur es el que obtuvo una diferencia de costes entre nodos más similar a la nuestra, siendo de 1.073 €14. En este último caso, el mayor coste por AVAC de este último estudio se debió principalmente a que el precio para el estado sin episodios fue de tan solo 232 €, frente a los 3.046 € del nuestro.
Limitaciones
En relación a la metodología, cabe destacar que el análisis se llevó a cabo desde una perspectiva del sistema de salud, mientras que la perspectiva social es la que se reconoce como preferida. La razón para aplicar esta perspectiva fue simular lo mejor posible las condiciones del estudio PLATO y conservar la validez interna de este estudio. La adopción de una perspectiva social habría implicado realizar nuevas asunciones sobre costes, en particular no sanitarios relacionados con los eventos cardiovasculares. Sin embargo, como ticagrelor reduce precisamente estos eventos cardiovasculares, cabría haber esperado resultados aún más favorables.
Bibliografía
1. Marrugat J, Elosua R, Marti H. Epidemiology of ischaemic heart disease in Spain: estimation of the number of cases and trends from 1997 to 2005. Rev Esp Cardiol. 2002; 55: 337-46. [ Links ]
2. Degano IR, Elosua R, Marrugat J. Epidemiology of acute coronary syndromes in Spain: estimation of the number of cases and trends from 2005 to 2049. Rev Esp Cardiol. 2013; 66: 472-813. [ Links ]
3. Bassand JP, Hamm CW, Ardissino D, Boersma E, Budaj A, Fernandez-Aviles F, et al. Guidelines for the diagnosis and treatment of non-ST-segment elevation acute coronary syndromes. Eur Heart J. 2007; 28: 1598-660. [ Links ]
4. Van de Werf F, Bax J, Betriu A, Blomstrom-Lundqvist C, Crea F, Falk V, et al. Management of acute myocardial infarction in patients presenting with persistent ST-segment elevation: the Task Force on the Management of ST-Segment Elevation Acute Myocardial Infarction of the European Society of Cardiology. Eur Heart J. 2008; 29: 2909-45. [ Links ]
5. Wijns W, Kolh P, Danchin N, Di MC, Falk V, Folliguet T, et al. Guidelines on myocardial revascularization. Eur Heart J. 2010; 31: 2501-55. [ Links ]
6. Husted S, Emanuelsson H, Heptinstall S, Sandset PM, Wickens M, Peters G. Pharmacodynamics, pharmacokinetics, and safety of the oral reversible P2Y12 antagonist AZD6140 with aspirin in patients with atherosclerosis: a double-blind comparison to clopidogrel with aspirin. Eur Heart J. 2006; 27: 1038-47. [ Links ]
7. James S, Akerblom A, Cannon CP, Emanuelsson H, Husted S, Katus H, et al. Comparison of ticagrelor, the first reversible oral P2Y(12) receptor antagonist, with clopidogrel in patients with acute coronary syndromes: Rationale, design, and baseline characteristics of the PLATelet inhibition and patient Outcomes (PLATO) trial. Am Heart J. 2009; 157: 599-605. [ Links ]
8. Wallentin L, Becker RC, Budaj A, Cannon CP, Emanuelsson H, Held C, et al. Ticagrelor versus clopidogrel in patients with acute coronary syndromes. N Engl J Med. 2009; 361: 1045-57. [ Links ]
9. Steg G, James SK, Atar D, Badano LP, Blomstrom LC, Borger A, et al. Grupo de Trabajo para el manejo del infarto agudo de miocardio con elevacion del segmento ST de la Sociedad Europea de Cardiologia (ESC). Rev Esp Cardiol. 2013; 66: 53. [ Links ]
10. Jneid H, Anderson JL, Wright RS, Adams CD, Bridges CR, Casey DE, Jr, et al. 2012 ACCF/AHA focused update of the guideline for the management of patients with unstable angina/Non-ST-elevation myocardial infarction (updating the 2007 guideline and replacing the 2011 focused update): a report of the American College of Cardiology Foundation/American Heart Association Task Force on practice guidelines. Circulation. 2012; 126: 875-910. [ Links ]
11. Hamm CW, Bassand JP, Agewall S, Bax J, Boersma E, Bueno H, et al. ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of acute coronary syndromes (ACS) in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J. 2011; 32: 2999-3054. [ Links ]
12. Nikolic E, Janzon M, Hauch O, Wallentin L, Henriksson M. Cost-effectiveness of treating acute coronary syndrome patients with ticagrelor for 12 months: results from the PLATO study. Eur Heart J. 2013; 34: 220-8. [ Links ]
13. Mahaffey KW, Wojdyla DM, Carroll K, Becker RC, Storey RF, Angiolillo DJ, et al. Ticagrelor compared with clopidogrel by geographic region in the Platelet Inhibition and Patient Outcomes (PLATO) trial. Circulation. 2011; 124: 544-54. [ Links ]
14. Chin CT, Mellstrom C, Chua TS, Matchar DB. Lifetime cost-effectiveness analysis of ticagrelor in patients with acute coronary syndromes based on the PLATO trial: a Singapore healthcare perspective. Singapore Med J. 2013; 54: 169-75. [ Links ]
15. Sachs JD. Macroeconomics and health: investing in health for economic development. Rev Panam Salud Publica. 2002;12: 143-4. [ Links ]
16. Cannon CP, Harrington RA, James S, Ardissino D, Becker RC, Emanuelsson H, et al. Comparison of ticagrelor with clopidogrel in patients with a planned invasive strategy for acute coronary syndromes (PLATO): a randomised double-blind study. Lancet. 2010; 375: 283-93. [ Links ]
17. Summary of product characteristics. Brilique: EPAR-product information. http://www.ema.europa.eu/docs/en_GB/document_library/EPAR_Product_Information/ human/001241/WC500100494.pdf (13 Julio 2011). 2013. [ Links ]
18. Instituto Nacional de Estadística. Tasa de mortalidad según sexo y edad año 2012. (Citado Sept 2013 Disponible en: http://www.ine.es/). [ Links ]
19. Instituto Nacional de Estadística. Indice de Precios de Consumo. (Citado en Jun 2013). Disponible en: http://www.ine.es/. [ Links ]
20. Ministerio de Sanidad, Politica Social e Igualdad. Nomenclator DIGITALES-INTEGRA. Septiembre 2013. http://www.msc.es/profesionales/farmacia/nomenclatorDI.htm. [ Links ]
21. Red Española de costes Hospitalarios.(citado Dic 2009). Disponible en: www.rechosp.org/rech/face/jsf/login.jsp. [ Links ]
22. Navarrete-Navarro P, Hart WM, Lopez-Bastida J, Christensen MC. The societal costs of intracerebral hemorrhage in Spain. Eur J Neurol. 2007; 14: 556-62. [ Links ]
23. Sicras-Mainar A, Fernández de Bobadilla J, Navarro-Artieda R, Martín I, Varela-Moreno C. Morbimortalidad y consumo de recursos asociados tras síndrome coronario agudo en una población española. Rev Clin Esp. 2011; 211: 560-71. [ Links ]
24. Instituto Nacional de Estadística. Esperanza de vida a los 65 años según sexo. (Citado Sept 2013) Disponible en: http://www.ine.es/. [ Links ]
25. Norhammar A, Stenestrand U, Lindback J, Wallentin L. Women younger than 65 years with diabetes mellitus are a high-risk group after myocardial infarction: a report from the Swedish Register of Information and Knowledge about Swedish Heart Intensive Care Admission (RIKS-HIA). Heart. 2008; 94: 1565-70. [ Links ]
26. Burstrom K, Johannesson M, Rehnberg C. Deteriorating health status in Stockholm 1998-2002: results from repeated population surveys using the EQ-5D. Qual Life Res. 2007; 16: 1547-53. [ Links ]
27. Dennis MS, Burn JP, Sandercock PA, Bamford JM, Wade DT, Warlow CP. Long-term survival after first-ever stroke: the Oxfordshire Community Stroke Project. Stroke. 1993; 24: 796-800. [ Links ]
28. Olai L, Omne-Ponten M, Borgquist L, Svardsudd K. Survival, hazard function for a new event, and healthcare utilization among stroke patients over 65 years old. Stroke. 2009; 40: 3585-90. [ Links ]
29. De Cock E, Miravitlles M, González-Juanatey J, Azanza-Perea J. Valor umbral del coste por año de vida ganado para recomendar la adopción de tecnologías sanitarias en España: evidencias procedentes de una revisión de la literatura. Pharmacoeconomics Spanish Research Articles. 2007; 4: 97-107. [ Links ]
30. Theidel U, Asseburg C, Giannitsis E, Katus H. Cost-effectiveness of ticagrelor versus clopidogrel for the prevention of atherothrombotic events in adult patients with acute coronary syndrome in Germany. Clin Res Cardiol. 2013; 102: 447-58. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Correo electrónico: emilio.molina.cuadrado@gmail.com
(Emilio Molina Cuadrado).
Recibido el 19 de noviembre de 2013;
Aceptado el 2 de mayo de 2014.