My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Farmacia Hospitalaria
On-line version ISSN 2171-8695Print version ISSN 1130-6343
Farm Hosp. vol.43 n.1 Toledo Jan./Feb. 2019
https://dx.doi.org/10.7399/fh.11011
ORIGINALES
Terapia de presión negativa con instilación para el tratamiento de heridas infectadas: recomendaciones de utilización basadas en la evidencia
1Servicio de Farmacia, Hospital Universitario Doctor Peset, Valencia. Spain.
2Servicio de Farmacia, Hospital Intermutual de Levante, Sant Antoni de Benaixeve, Valencia. Spain.
3Servicio de Cirugía Plástica y Reparadora, Hospital Intermutual de Levante, Sant Antoni de Benaixeve, Valencia. Spain.
Introducción
El tratamiento de heridas infectadas y colonizadas requiere un abordaje multidisciplinar que comprende, entre otros cuidados, el desbridamiento quirúrgico para eliminar el tejido necrótico y desvitalizado, un tratamiento antibiótico sistémico apropiado y la limpieza de la herida, con el objetivo de eliminar el exudado, disminuir la carga bacteriana y favorecer la granulación del lecho de la herida de cara a su cierre o cobertura, en función de la complejidad de ésta1.
La terapia por presión negativa con o sin instilación (NPWTi y NPWT, del inglés: negative pressure wound and instillation therapy y negative pressure wound therapy, respectivamente) contribuye al éxito en el tratamiento de estas heridas, ya que promueve la granulación del lecho, elimina el exudado y prepara la herida para su cierre. La opción de la administración tópica de soluciones en combinación con NPWT favorece, además, la limpieza de la herida y la erradicación microbiana.
Las primeras evidencias en la utilización de la NPWT datan del año 1550 a. C., cuando los egipcios aplicaban el método cupping2, basado en la succión sobre la superficie de la herida. También existen referencias en China (1000 a. C.), e incluso el propio Hipócrates (400 a. C.) la aplicó en problemas estructurales y enfermedades de la piel2.
La NPWTi se introdujo en 1998 para el tratamiento con soluciones antisépticas y antimicrobianas de heridas infectadas no respondedoras a terapia convencional3.
El aparataje de presión negativa con o sin instilación se encuentra actualmente comercializado, ofreciendo la NPWTi un control volumétrico automatizado de las soluciones antisépticas o antimicrobianas. Habitualmente, la administración de soluciones se alterna con la aplicación de presión negativa. Así, el sistema NPWTi posibilita la administración intermitente de un volumen predeterminado de solución, permitiendo que permanezca en el lecho de la herida durante un período de tiempo seleccionado por el usuario, antes de que se reanude la presión negativa. Esta precisión adicional ha posicionado a la NPWTi como terapia de primera línea en el tratamiento de heridas complejas.
La NPWT y la NPWTi han demostrado múltiples beneficios, tales como: promover la angiogénesis y la formación de tejido de granulación, estimular la perfusión celular y sanguínea local, reducir el exudado y el edema, disminuir el dolor gracias a la eliminación del ácido láctico y reducir la carga infecciosa, todo ello proporcionando un entorno húmedo y cerrado para la herida4.
Durante los últimos 15 años estas terapias han mejorado los cuidados de pacientes con heridas crónicas y agudas, constituyendo una herramienta importante para los profesionales. Las aplicaciones clínicas pueden ser muy variadas, siendo las principales aquellos pacientes con infección de prótesis, heridas quirúrgicas o amputaciones, así como úlceras por presión o de pie diabético.
Sin embargo, encontramos limitada evidencia en la literatura que avale la efectividad, seguridad y eficiencia de estas terapias. Diferentes autores y profesionales apoyan su utilización con resultados propios positivos y minimización de costes como consecuencia económica. Estas conclusiones derivan de revisiones y experiencias con NPWT y NPWTi con antisépticos, siendo muy escasas para la terapia de instilación con antibióticos. Asi mismo, apenas disponemos de directrices o recomendaciones para estas terapias que se apoyen en protocolos consensuados y permitan normalizar su utilización.
Según experiencias reportadas, entre las soluciones de instilación antisépticas encontramos la polihexanida (0,005-0,040%), el ácido acético (0,25-1,00%) y la povidona iodada (10%)5, siendo la polihexanida la más comúnmente utilizada. En cuanto a instilación antibiótica, diversos autores reportan la utilización de bacitracina/neomicina6, polimixina B/bacitracina7, vancomicina, gentamicina y tobramicina8, siendo considerados en Estados Unidos como uso off-label dentro de la NPWTi9. Asimismo, el efecto antimicrobiano se asume como una acción local sobre el lecho de la herida, sin haberse demostrado la absorción sistémica de los antibióticos o antisépticos instilados.
En el entorno de un hospital mancomunado de mutuas colaboradoras que ofrece asistencia sanitaria a los accidentados de trabajo, se realizaron 1.522 intervenciones quirúrgicas a cargo del Servicio de Cirugía Plástica y Reparadora y 4.130 por parte del Servicio de Cirugía Ortopédica y Traumatología en el año 2017. Un total de 13 pacientes con heridas postquirúrgicas fueron sometidos a NPWT (7 de ellos con NPWTi). Cuatro pacientes recibieron terapia de instilación antibiótica con colistina, gentamicina y vancomicina, previo aislamiento de microorganismos como Acinetobacter bauman-nii, Staphylococcus aureus meticilín-resistente, Staphylococcus epidermidis, Proteus mirabilis o Enterobacter cloacae. Las dosis, vehículos, estabilidades, tiempo de mantenimiento de instilación de las soluciones (tiempo de retención, TR), valor de presión negativa (presión de vacío, PV) y tiempo de aplicación de presión negativa (tiempo de vacío, TV) no se definieron.
El objetivo de este trabajo es establecer unas recomendaciones de utilización de la NPWTi en nuestro hospital con las evidencias encontradas en cuanto a efectividad, seguridad y eficiencia, las guías consenso disponibles en la literatura y las estabilidades contrastadas de todas las soluciones de instilación.
Métodos
Efectividad, seguridad y eficiencia de la NPWTi
Se realizó una búsqueda bibliográfica para identificar estudios clínicos involucrados en la evaluación de la efectividad, seguridad y eficiencia de la NPWTi publicados en los últimos 30 años. Se utilizaron las palabras clave “drug instillation”, “wound”, “infection”, “negative pressure wound therapy”, “closure”, “vacuum” y “anti-infective agents” en las bases de datos PubMed y Cochrane. No hubo restricciones en el idioma, año de publicación o tipo de publicación.
Guías consenso en la NPWTi
Para evidenciar la existencia de guías consenso internacionales con recomendaciones específicas sobre las NPWTi, se planteó una búsqueda bibliográfica de literatura publicada durante los últimos 30 años. Se emplearon las palabras clave “ instillation drug”, “wound”, “infection”, “negative pressure wound therapy”, “closure”, “vacuum”, “anti-infective agents”, “international ”, “consensus” y “guidelines” en las bases de datos PubMed y Cochrane. No hubo restricciones en el idioma o tipo de publicación. Se seleccionaron aquellas guías de recomendación derivadas de acuerdos consensuados por parte de un equipo multidisciplinar, en base a la revisión de la literatura disponible y la propia experiencia clínica de los miembros.
Nivel de evidencia
La evidencia de estudios y revisiones sobre efectividad, seguridad y eficiencia de las NPWTi se estableció atendiendo a la “Escala de clasificación de evidencia para estudios terapéuticos”, según la Sociedad Americana de Cirugía Plástica y Reconstructiva (ASPS)10, asignando un nivel de evidencia entre I y V, en función del diseño de los estudios (Tabla 1).
Tabla 1 Escala de clasificación de evidencia para estudios terapéuticos según la Sociedad Americana de Cirugía Plástica y Reconstructiva10

Recomendaciones de utilización en la NPWTi
Considerando la bibliografía disponible en cuanto a efectividad, seguridad y eficiencia, las guías consenso y las estabilidades contrastadas de todas las soluciones de instilación, se propuso una serie de recomendaciones de utilización de la NPWTi para todos aquellos pacientes que iniciaran tratamiento local de la herida. Se definió según el antiséptico o antibiótico utilizado para la instilación: nombre comercial, mecanismo y espectro de acción, dosis, condiciones de reconstitución, vehículo, volumen total de la preparación, estabilidad físico-química a temperatura ambiente, PV, TV, TR y evidencias disponibles en efectividad, seguridad y eficiencia. Se consideraron únicamente aquellos antisépticos/antibióticos incluidos en la guía farmacoterapéutica del hospital, siendo aquellos disponibles para instilación por NPWTi. Las recomendaciones relacionadas con la estabilidad de las soluciones de instilación se basaron en datos de ficha técnica, Stabilis11, United States Pharmacopeia (USP), capítulo 79712, e información de estabilidad de preparaciones parenterales13.
Resultados
Efectividad, seguridad y eficiencia de la NPWTi
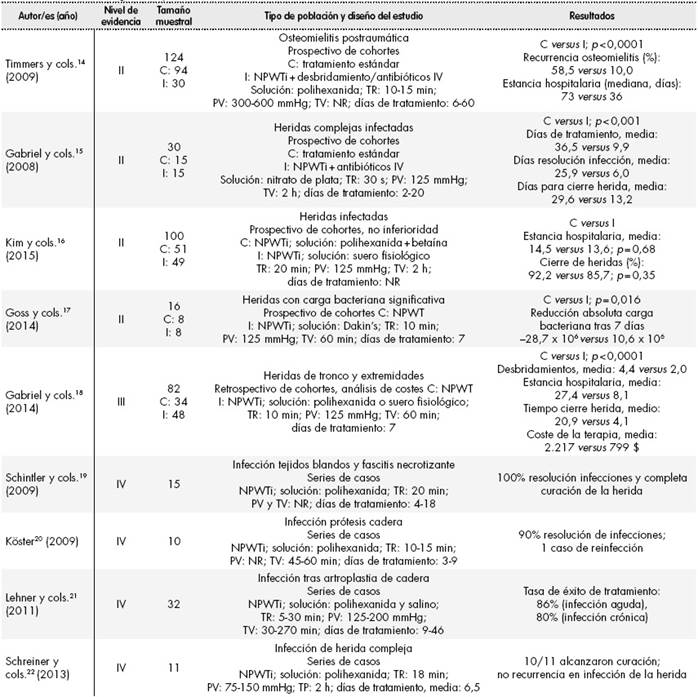
Tras la revisión bibliográfica de estudios clínicos relacionados con el uso de NPWTi, se seleccionaron 13 artículos, ordenados en la Tabla 2-1 y Tabla 2-2 según el nivel de evidencia. Se excluyeron aquellos trabajos sobre NPWT únicamente, y aquellos sobre NPWTi donde el tipo de solución de instilación no estuviera referida, o bien se tratara de suero fisiológico exclusivamente.
De entre los estudios referidos (Tabla 2-1 y Tabla 2-2 ), cinco fueron estudios de cohortes comparativos (niveles II y III de evidencia)14-18 y el resto correspondieron a series de casos (nivel IV de evidencia)3,6-8,19-22.
En los estudios de cohortes se comparó la terapia NPWTi (soluciones: nitrato de plata o polihexanida) con tratamiento estándar (desbridamiento, cuidado húmedo de la herida, antibioterapia oral y/o intravenosa) o NPWT. En cuanto a efectividad y seguridad, los estudios comparativos muestran significación estadística a favor de las terapias de instilación (NPWTi), en relación con variables clínicas como la recurrencia de infección14, la duración de la estancia hospitalaria14,16,18, el tiempo para conseguir el cierre de la herida15,18 o la reducción absoluta de la carga bacteriana en el lecho de la infección17. En concreto, resulta interesante el estudio de Gabriel y cols18 (n = 82), donde además de efectividad y seguridad, se evaluó la eficiencia de la terapia NPWTi (con polihexanida o suero fisiológico) frente a NPWT, situándose a favor de la terapia con instilación.
En el resto de los estudios no comparativos, encontramos casos de instilación de antiséptico (polihexanida)19-22 y otros estudios donde se aplicaron soluciones antibióticas; en concreto, neomicina/bacitracina6 (n = 5), polimixina B/bacitracina7 (n = 5) o vancomicina8 (n = 5). Como muestra la Tabla 2-1 y Tabla 2-2, la PV, el TV y el TR son diferentes para cada tipo de estudio, evidenciando que no existe un consenso o estándar de práctica para esta terapia.
Tabla 2. (cont.). Efectividad, seguridad y eficiencia de la NPWTi

C: grupo control; I: grupo intervención; IV: intravenoso; NPWT: terapia por presión negativa; NPWTi: terapia por presión negativa con instilación; NR: no referido; PV: presión de vacío; TR: tiempo de retención de antiséptico/antibiótico; TV: tiempo de vacío.
Guías consenso en NPWTi
Tras la revisión bibliográfica, se encontraron dos referencias en cuanto a recomendaciones de NPWTi según consenso de expertos9,23. En ambos casos se convocó a un grupo de profesionales multidisciplinar (cirugía general, ortopédica, vascular y plástica), procedentes de América y Europa, para proporcionar orientación sobre el uso apropiado de la NPWTi. Se celebraron diversas reuniones presenciales donde se debatió según la evidencia disponible y la experiencia clínica individual. Las recomendaciones finales en el uso de la NPWTi fueron derivadas de acuerdos de más del 80% entre los miembros. En las recomendaciones de 201322 se especifica que 12 fueron los profesionales implicados en las reuniones, mientras que en la referencia de 2015 no se aporta esta información9. No se difundieron en ningún caso pautas sobre instilación de antibióticos o estabilidad de soluciones antibióticas o antisépticas. Se generaron las siguientes recomendaciones de utilización considerando ambos grupos de expertos (Tabla 3).
Según el consenso de 201322, la NPWTi sería apropiada para diferentes tipos de heridas (Tabla 3). En cuanto a la solución de instilación, las declaraciones de 2013 apoyan la utilización de polihexanida y agua oxigenada, mientras que en 2015 se decantan por la instilación de suero fisiológico. Las recomendaciones de 2013 establecen una PV apropiada entre -125 y -150 mmHg, mientras que en 2015 únicamente se posicionan a favor del valor de -125 mmHg. El TV es variable según consensos (entre 1 y 4 horas) y ambas declaraciones coinciden en que el TR debe corresponder a 10-20 minutos, tal y como se muestra en la Tabla 3.
Cabe destacar que ambas reuniones fueron impulsadas por el promotor de los dispositivos de instilación, así como el propio fabricante seleccionó los miembros implicados en los encuentros. En este sentido, el posible conflicto de intereses de estas publicaciones debe ser citado.
Recomendaciones de utilización en la NPWTi
Según la evidencia disponible en efectividad, seguridad y eficiencia y las guías consenso, se decidió plantear y establecer una serie de recomendaciones de utilización a nivel del hospital (Tabla 4). Se sugirió una periodicidad de toma de muestras para microbiología en el lecho de la herida de 72-96 horas tras el inicio de la NPWTi, intentando adaptar estos cultivos a situaciones de desbridamiento o limpieza de la herida en quirófano. Asimismo, se recomendó el mantenimiento del tratamiento con la NPWTi en función del criterio clínico del profesional en base a cierre de la herida, confirmación de negatividad de crecimiento microbiológico en dos o más tomas consecutivas o consideración de herida preparada para colocación de injerto22.
Tabla 4. Recomendaciones de utilización de antimicrobianos y antisépticos en LA NPWTi

API: agua para inyección; FQ: físico-química; G5%: suero glucosado 5%; MRSA: Staphylococcus aureus meticilín resistente (del inglés methicillin-resistant Staphylococcus aureus); NP: no procede; SF: suero fisiológico 0,9%; TA: temperatura ambiente.
Discusión
Tras la revisión realizada, los resultados indican una escasa evidencia acerca de la NPWTi en la literatura. Con las referencias contrastadas y las opiniones de expertos anteriormente mencionadas, se han establecido una serie de recomendaciones de utilización.
El apartado actualizado de estabilidades de las soluciones antimicrobianas aporta un valor añadido al cuidado del paciente, dotando de seguridad al proceso sin comprometer la efectividad de la terapia.
Los autores son totalmente conscientes de la existencia de ciertas limitaciones en el estudio. Las recomendaciones se circunscriben a la situación concreta de nuestro hospital, lo cual puede suponer una limitación en su aplicación en otros ámbitos y por diferentes profesionales. En el manuscrito no se hace referencia a los resultados derivados de la implantación de estas recomendaciones, pues el estudio se limita a emitir estas pautas de utilización según la revisión de la literatura y opiniones de expertos. Resulta necesario indicar que algunas publicaciones, especialmente las revisiones y opiniones consenso, son promovidas y financiadas por el fabricante americano de los dispositivos, lo que arroja, obviamente, un sesgo importante en las recomendaciones.
En particular, es necesaria más investigación para determinar cuáles son las soluciones más apropiadas para instilación según el contexto clínico, sobre todo en el campo de los antimicrobianos, cuya evidencia es muy limitada.
Aunque se han establecido a través de este trabajo una serie de recomendaciones actualizadas respecto a la PV, el TV y el TR, se requieren nuevos estudios para confirmar si estas recomendaciones son generalizables, o si, por el contrario, deben realizarse excepciones según situaciones clínicas.
Aportación a la literatura científica
El presente manuscrito proporciona pautas preliminares en la aplicación de la NPWTi en base a las evidencias encontradas en cuanto a efectividad, seguridad y eficiencia y según guías consenso disponibles en la literatura. Además, estas recomendaciones han sido completadas con la revisión de la estabilidad fisicoquímica de las soluciones antisépticas y antimicrobianas más frecuentemente empleadas para instilación, información habitualmente demandada por los facultativos prescriptores.
La aportación de esta revisión implica la posibilidad de adoptar estas recomendaciones por parte de los profesionales sanitarios en relación con la NPWTi en su práctica clínica habitual, lo cual se traduciría en mejores resultados en salud, abogando por una correcta y racional utilización de los recursos disponibles.
Bibliography
Hess C. Clinical Guide to Skin and Wound Care. 7ª ed. Ambler (Pensilvania): Lippincott Williams & Wilkins; 2012. [ Links ]
Miller MS. Negative pressure wound therapy. In: Farrar D. Advanced Wound Repair Therapies. Cambridge (United Kingdom): Woodhead publishing; 2011. p. 587-605. [ Links ]
Fleischmann W, Russ M, Westhauser A, Stampehl M. Vacuum sealing as carrier system for controlled local drug administration in wound infection. Unfallchirurg. 1998;101(8):649-54. DOI: 10.1007/s001130050318 [ Links ]
Apelqvist J, Armstrong DG, Augustin M, Baharestani M, Banwell P, Dalla Paola L, et al. Vacuum assisted closure: recommendations for use. A consensus document. Int Wound J. 2008;5(Supl 4):iii-19. DOI: 10.1111/j.1742-481X.2008.00537.x [ Links ]
Back DA, Scheuermann-Poley C, Willy C. Recommendations on negative pressure wound therapy with instillation and antimicrobial solutions - when, where and how to use: what does the evidence show? Int Wound J. 2013;10(Supl 1):S32-42. DOI: 10.1111/iwj.12183 [ Links ]
Kirr R, Wiberg J, Hertlein H. Clinical experience and results of using the V.A.C. instill therapy in infected hip- and knee prosthetics. Zentralbl Chir. 2006;131(Supl 1):S79-82. DOI: 10.1055/s-2005-921501 [ Links ]
Bernstein BH, Tam H. Combination of Subatmospheric Pressure Dressing and Gravity Feed Antibiotic Instillation in the Treatment of Post-Surgical Diabetic Foot Wounds: A Case Series. Wounds. 2005;17(2):37-48. [ Links ]
Wolvos T. Wound instillation-the next step in negative pressure wound therapy. Lessons learned from initial experiences. Ostomy Wound Manage. 2004;50(11): 56-66. [ Links ]
Kim PJ, Attinger CE, Crist BD, Gabriel A, Galiano RD, Gupta S, et al. Negative Pressure Wound Therapy With Instillation: Review of Evidence and Recommendations. Wounds. 2015;27(12):S2-19. [ Links ]
Health & Human Services. American Society of Plastic Surgeons. (web page) U.S.A. (updated 12/5/2017; accessed 22/4/2018). Available at: https://www.plasticsurgery.org/ [ Links ]
Infostab. Estabilidad y compatibilidad de los medicamentos. Lista de la molécula. (Web database) (updated 1/3/2018; accessed 1/3/2018). Available at: http://www.stabilis.org/Monographie.php?Liste [ Links ]
Pharmaceutical compounding: sterile preparations (Chapter 797). In: The United States Pharmacopeia (USP). 1ª ed. The United States Pharmacopeial Convention; 2008. [ Links ]
Gaspar Carreño M, Torrico Martín F, Novajarque Sala L, Batista Cruz M, Ribeiro Gonçalves P, Porta Oltra B, et al. Medicamentos de Administración Parenteral: Recomendaciones de preparación, administración y estabilidad. Farm Hosp. 2014;38(6):461-7. DOI: 10.7399/fh.2014.38.6.7524 [ Links ]
Timmers MS, Graafland N, Bernards AT, Nelissen RG, van Dissel JT, Jukema GN. Negative pressure wound treatment with polyvinyl alcohol foam and polyhexanide antiseptic solution instillation in posttraumatic osteomyelitis. Wound Repair Regen. 2009;17(2):278-86. DOI: 10.1111/j.1524-475X.2009.00458.x [ Links ]
Gabriel A, Shores J, Heinrich C, Baqai W, Kalina S, Sogioka N, et al. Negative pressure wound therapy with instillation: a pilot study describing a new method for treating infected wounds. Int Wound J. 2008;5(3):399-413. DOI: 10.1111/j.1742-481X.2007.00423.x [ Links ]
Kim PJ, Attinger CE, Oliver N, Garwood C, Evans KK, Steinberg JS, et al. Comparison of outcomes for normal saline and an antiseptic solution for negative pressure wound therapy with instillation. Plast Reconstr Surg. 2015;136:657e-64e. DOI: 10.1097/PRS.0000000000001709 [ Links ]
Goss SG, Schwartz JA, Facchin F, Avdagic E, Gendics C, Lantis JC. Negative pressure wound therapy with instillation (NPWTi) better reduces post-debridement bioburden in chronically infected lower extremity wounds than NPWT alone. J Am Coll Clin Wound Spec. 2014;4(4):74-80. DOI: 10.1016/j.jccw.2014.02.001 [ Links ]
Gabriel A, Kahn K, Karmy-Jones R. Use of negative pressure wound therapy with automated, volumetric instillation for the treatment of extremity and trunk wounds: clinical outcomes and potential cost-effectiveness. Eplasty. 2014;14:e41. [ Links ]
Schintler MV, Prandl EC, Kreuzwirt G, Grohmann MR, Spendel S, Scharnagl E. The impact of V.A.C. Instill in severe soft tissue infections and necrotizing fasciitis. Infection. 2009;37(Suppl 1):31-6. [ Links ]
Köster G. Management of early periprothetic infections in the knee using the vacuum-instillation therapy. Infection. 2009;37(Supl 1):S18-20. [ Links ]
Lehner B, Weiss S, Suda J, Witte D. Application of V.A.C. Instill® therapy in case of periprosthetic infection in hip arthroplasty. Infection. 2009;37(Supl 1):S13-7. [ Links ]
Schreiner W, Oster O, Stapel P, Sirbu H. (V. A. C. Instill® therapy - new option in septic thoracic surgery). Zentralbl Chir. 2013;138(1):117-20. DOI: 10.1055/s-0032-1315201 [ Links ]
Kim PJ, Attinger CE, Steinberg JS, Evans KK, Lehner B, Willy C, et al. Negative-Pressure Wound Therapy with Instillation: International Consensus Guidelines. Plast Reconstr Surg. 2013;132(6):1569-79. DOI: 10.1097/PRS.0b013e3182a80586 [ Links ]
Recibido: 01 de Marzo de 2018; Aprobado: 22 de Abril de 2018











 text in
text in