My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Index de Enfermería
On-line version ISSN 1699-5988Print version ISSN 1132-1296
Index Enferm vol.26 n.4 Granada Oct./Dec. 2017
ARTÍCULOS ESPECIALES
INSTRUMENTOS
Riesgo de Mutilación Genital Femenina. Propuesta de diagnóstico de Enfermería
Risk for Female Genital Mutilation. Proposal for Nursing Diagnosis
Pilar Almansa Martínez1, Ismael Jiménez-Ruiz1
1Grupo de Investigación E063-04 Enfermería, mujer y cuidados. Departamento de Enfermería. Facultad de Enfermería. Universidad de Murcia. Murcia, España
Dirección para correspondencia
RESUMEN
Objetivo principal: Desarrollar un diagnóstico enfermero para la detección y prevención de la Mutilación Genital Femenina (MGF).
Metodología: La creación del presente diagnóstico se basa en un exhaustivo estudio bibliográfico en bases de datos como LILACS, CUIDEN, TESEO y Web of Sciencie; y otras fuentes documentales de organismos internacionales.
Propuesta diagnóstica: "Riesgo de Mutilación Genital Femenina" se define como: Susceptible a la ablación parcial o total de los genitales externos femeninos y otras lesiones de los genitales, ya sea por razones culturales, religiosas o por cualquier otra causa no terapéutica que pueda comprometer la salud. Se establecen para él los siguientes factores de riesgo: Falta de conocimiento familiar sobre el impacto de la práctica en la salud física; Falta de conocimientos familiares sobre el impacto de la práctica en la salud reproductiva; y Falta de conocimientos familiares sobre el impacto de la práctica en la salud psicosocial. Además se incluye la siguiente población en riesgo sobre la que se debe realizar el seguimiento: ser niña o mujer; residir en el país donde se acepta la práctica; pertenecer a un grupo étnico en el que se realiza la práctica; pertenecer a una familia en la que alguna mujer haya sido sometida a MGF; actitud favorable de la familia hacia la práctica; y planificación para visitar el país de origen de la familia.
Conclusión: La creación de un diagnóstico de riesgo para la prevención de la MGF, sitúa a Enfermería como una pieza clave su erradicación.
Palabras clave: Mutilación Genital Femenina, Circuncisión femenina, Diagnóstico de enfermería.
ABSTRACT
Objective: To develop a nursing diagnosis for the detection and prevention of Female Genital Mutilation (FGM).
Methods: The creation of this diagnosis is based on exhaustive bibliographic research of databases such as LILACS, CUIDEN, TESEO y Web of Sciencie; as well as other documentary sources from international entities.
Diagnostic proposal: "Risk for Female Genital Mutilation" is defined as: Susceptible to full partial ablation of the female external genitalia and other lesions os the genitalia, whether for cultural, religious or any other non-therapetic reasons, which may compromise health. The following risk factors are established for this diagnosis: Lack of family knowledge about impact of practice on physical health; Lack of family knowledge about impact of practice on reproducitive health; Lack of family knowledge about impact of practice on psychosocial health. It also includes the following at-risk population that should be monitored: To be female (woman or girl); Residing in country where practice is accepted; Family leaders belong to ethnic gruop in which practive is accepted; Belonging to family in which any female member has been subjected to practice favorable attitude of family towards practice; and Planning to visit family's country origin.
Conclusions: The creation of an "at-risk" nursing diagnosis for the prevention of FGM would situate nursing at the forefront of efforts to eradicate this practice.
Key words: Female Genital Mutilation, Female circumcision, Nursing diagnosis.
Identificación del problema
La Mutilación Genital Femenina (MGF) es un acto de violencia y discriminación que viola los derechos humanos de las mujeres y niñas, ya que supone un atentado contra su integridad física por motivos no terapéuticos. Esta práctica puede provocar complicaciones a corto y largo plazo, en las esferas física, psicosocial, obstétrica, sexual y social (Tabla 1).1-24 La gravedad de las complicaciones dependerá del tipo de MGF que se realice, siendo los tipos II y III los más cruentos; los factores relacionados con la salud holística de las niñas, como estados de desnutrición, inmunodeficiencias o enfermedades previas; y las condiciones en las que se ejecute la práctica.6
Tabla 1. Complicaciones derivadas de la MGF 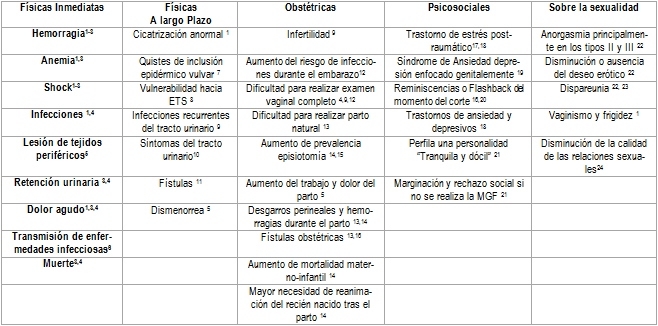
A pesar de la amplia gama de consecuencias sobre la salud, existe una red interrelacionada de factores justificadores de la MGF, entre los que destacan: factores socio-culturales, factores higiénico-estéticos, factores religioso-espirituales y factores sexuales.6 Según UNICEF, el número estimado de sobrevivientes de MGF ha aumentado en los últimos años, pasando de 70 a 200 millones de mujeres y niñas en todo el planeta. La mayoría de ellas se localizan en 30 países, principalmente del África subsahariana, Oriente Medio e Indonesia.25 También la practican algunas etnias de India y América Latina, pero los movimientos migratorios están extendiendo la práctica a los países occidentales en especial Estados Unidos y Europa.
Es necesario destacar para la correcta detección de casos de riesgo y seguimiento de las familias, que la MGF no se distribuye de forma uniforme por los países en los que existe prevalencia sino que varía en función a las etnias de pertenencia, casamientos con familias que realizan esta tradición y sensibilización familiar y comunitaria (Tabla 2).26 Las principales etnias en las que se mantiene esta tradición son: Sarahule, Djola, Mandinga, Fulbé (Pular, Tuculer), Sonike, Edos, Awusa, Fante, Dogon y Bambara; mientras que las principales etnias que no la defienden son: Wolof, Sere y Ndiago.27,28
Tabla 2. Prevalencia de MGF por países 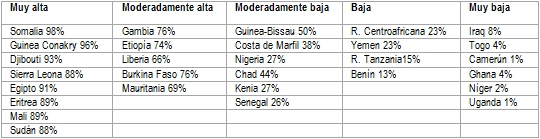
Fuente: tabla elaborada a partir de datos de UNICEF26
Enfermería y MGF
El Consejo Internacional de Enfermería (CIE) se opone activamente a la MGF y su medicalización. Se compromete a trabajar para eliminarla en colaboración con las enfermeras de todo el mundo, teniendo en cuenta los movimientos de las poblaciones y las diversidades culturales a que dan lugar los flujos migratorios. Es por tanto imprescindible adquirir los conocimientos y desarrollar las capacidades necesarias para prevenirla. Asimismo los enfermeros y las enfermeras deben conocer las diferentes alternativas como los "ritos de paso" que se están desarrollando, tales como la circuncisión por la palabra29 u otras estrategias e instrumentos que se pueden desarrollar sobre el terreno como son: la aplicación de programas de educación para la salud para conocer los riesgos de la MGF, la proyección de películas y documentales que visibilicen el problema, el trabajo comunitario, la desmitificación y el refuerzo mediante testimonios de las propias mujeres afectadas por esta práctica.30
En este sentido, se hace necesario destacar que los y las profesionales de la salud enmarcados en el Programa de Salud Infantil, el Programa de Actividades Preventivas de Salud Sexual, el Programa de la Mujer, el Programa de Cáncer de Cérvix y el Programa de Vacunación Internacional, por su atención ocasional o longitudinal a lo largo de la vida, son los mejor emplazados para el abordaje inicial y preventivo de la MGF.27 Más concretamente los profesionales de la salud de los servicios de pediatría y obstetricia-ginecología de Atención Primaria son los mejor situados para la detección tanto de madres y futuras madres que han sufrido esta práctica, como de niñas en riesgo de MGF. También son los servicios mejor emplazados, por su proximidad con las familias y continuidad en el abordaje del cuidado de las niñas a lo largo de su desarrollo, para realizar intervenciones positivas para la integración de los cuidados sanitarios a la población inmigrante.6
En cuanto a la Enfermería, como proveedora de una atención sanitaria basada en la adopción del respeto hacia los derechos humanos, debe tomar un papel activo en la prevención e investigación de las diferentes prácticas perjudiciales que afectan a la salud, la libertad y la dignidad de las personas. De este modo se hace imprescindible la formación e investigación en materia de prevención y abordaje de esta tradición perjudicial, con el fin de asegurar y ajustar nuestra respuesta y nuestros cuidados a las necesidades reales de la población.6
Por todo lo expuesto, entendemos que la prevención de este problema de salud, debe formar parte de un lenguaje enfermero estandarizado, como lo es la taxonomía NANDA-I. Así el objetivo del presente trabajo, es desarrollar la propuesta de un diagnóstico enfermero de Riesgo, enfocado a la prevención de la mutilación genital femenina.
Metodología
Para el desarrollo del Diagnóstico se establecieron dos fases: (1) creación de una comisión de profesionales expertos y expertas en MGF, integrado por investigadores del Grupo de Investigación en Enfermería, Mujer y Cuidados de la Facultad de Enfermería de la Universidad de Murcia; (2) se inició con la revisión de la literatura con el fin llevar a cabo un análisis conceptual que aportase consistencia teórica a cada uno de los componentes del diagnóstico. Para ello se utilizaron diferentes estrategias en la búsqueda documental: en primer lugar se utilizaron los descriptores de lenguaje libre presentes en la Tabla 3, combinados a través de los operadores booleanos "AND, NOT y OR".
Tabla 3. Palabras clave o descriptores libres 
A través de estas palabras clave se realizó una revisión en motores de búsqueda en red tipo Google y Google Académico, mediante los que se accedió a diferentes documentos de gran interés para el estudio, existentes en los directorios Web de organizaciones como Amnistía Internacional (AI), United Nations (UN), United Nations High Commisioner for Regugees (UNHCR), World Health Organization (WHO), United Nations International Children's Emergency Fund (UNICEF) y Unión de Asociaciones Familiares (UNAF).
Posteriormente se realizó una búsqueda más exhaustiva en las bases de datos: LILACS, CUIDEN, TESEO y Web of Sciencie. La búsqueda formal en bases de datos se realizó a través de los descriptores MeSH y DeCS "circuncisión femenina (female circumcision)".
Desarrollo de la propuesta
La NANDA-I define el diagnóstico enfermero de riesgo como: "juicio clínico en relación con la vulnerabilidad de una persona, familia, grupo o comunidad para desarrollar una respuesta humana no deseada a una afección de salud/proceso vitales".31:464 La propuesta diagnóstica es la siguiente:
Etiqueta: Riesgo de Mutilación Genital Femenina
Definición: Susceptible a la ablación parcial o total de los genitales externos femeninos y otras lesiones de los genitales, ya sea por razones culturales, religiosas o por cualquier otra causa no terapéutica que pueda comprometer la salud.
Factores de riesgo:28,31-33 falta de conocimiento familiar sobre el impacto de la práctica en la salud física; falta de conocimientos familiares sobre el impacto de la práctica en la salud reproductiva; y falta de conocimientos familiares sobre el impacto de la práctica en la salud psicosocial.
Población de riesgo:28,31-33 además se incluye la siguiente población en riesgo sobre la que se debe realizar el seguimiento: ser niña o mujer; residir en el país donde se acepta la práctica; pertenecer a un grupo étnico en el que se realiza la práctica; pertenecer a una familia en la que alguna mujer haya sido sometida a MGF; actitud favorable de la familia hacia la práctica; y planificación para visitar el país de origen de la familia. Este último factor de riesgo en presencia de alguno de los anteriores supondría un riesgo inminente debido a que las MGF se suelen llevar a cabo en los países de origen. Muy pocas veces se dan casos de MGF en el país receptor.
Taxonomía II: Dominio 11. Seguridad protección. Clase 3. Violencia.
En futura Taxonomía III: Dominio: Seguridad. Clase: Peligros para la Salud.
Siguiendo la estructura multiaxial de los diagnósticos de Enfermería se han definido las dimensiones de la respuesta humana que se deben considerar durante el proceso diagnóstico (Tabla 4).
Tabla 4. Estructura Multiaxial del Diagnóstico 
Cabe destacar que la propuesta preliminar para la etiqueta del presente diagnóstico fue "Riesgo de deterioro de la salud relacionado con Mutilación Genital Femenina" puesto que según el criterio de los autores, dicha etiqueta podría responder de forma más fiel a la esencia de la nomenclatura NANDA-I. Entendemos que el foco principal del diagnóstico es la Mutilación Genital Femenina, pero la Enfermería no puede trabajar directamente con una tradición en sí misma, aunque sí puede intervenir en la prevención de la respuesta humana a dicha práctica y sus consecuencias. En este sentido nuestra acción preventiva se centra en evitar las secuelas para la salud derivadas de una MGF, aunque para ello sea preciso evitar la MGF en sí misma.
Conclusión e implicaciones para la práctica
El diagnóstico enfermero "Riesgo de Mutilación Genital Femenina" identifica un nuevo problema de salud relacionado con los movimientos migratorios que las enfermeras, con la formación adecuada, pueden abordar de forma eficiente a través de los factores de riesgo explicitados.
La creación de un diagnóstico de riesgo para la prevención de la MGF, sitúa a la Enfermería como una pieza clave en su detección y por lo tanto en el proceso de prevención y erradicación de este tipo de prácticas. En este sentido y desde el punto de vista del reconocimiento de la dignidad intrínseca y de los derechos iguales e inalienables de todos los seres humanos, podemos afirmar que la práctica enfermera orientada en la planificación de cuidados transculturales motivados por el reconocimiento de las consecuencias de la MGF, puede ayudar a profundizar en la creación de intervenciones enfermeras específicas y centradas en la detección temprana tanto de casos de riesgo como consumados de MGF, además de poder incidir en el cuidado paliativo de las complicaciones derivadas de la MGF y detectándolas con mayor rapidez gracias a la visibilización de este tipo de prácticas a través del lenguaje estandarizado enfermero.
Bibliografía
1. Kaplan A, Hechavarría S, Martín M, Bonhiure I. Health consequences of female genital mutilation/cutting in the Gambia, evidence into action. Reproductive Health 2011; 8(26):1-6. [ Links ]
2. Bjälkander O, Bangura L, Leigh B, Berggren V, Bergström S, Almroth, L. Health complications of female genital mutilation in Sierra Leone. International Journal of Women's Health 2012; 4:321-331. [ Links ]
3. Abdulcadir J, Margairazb C, Boulvaina M, Iriona O. Care of women with female genital mutilation/ cutting. The European Journal of Medical Sciences 2011: 1-8. doi 10.4414/smw.2010.13137. [ Links ]
4. Royal College of Obstetricians and Gynaecologists. Female Genital Mutilation and its management Green-top Guideline No. 53 2015. Disponible en: https://www.rcog.org.uk/globalassets/documents/guidelines/gtg-53-fgm.pdf (acceso: 12/02/2016). [ Links ]
5. Medicus Mundi Andalucia. Mutilación Genital Femenina. Más que un problema de salud. Granada: Grupo Editorial Universitario, 2008. [ Links ]
6. Jiménez-Ruiz, Ismael. Enfermería y Cultura: las fronteras del androcentrismo en la Ablación/Mutilación Genital Femenina. Tesis Doctoral, 2015. Disponible en: https://digitum.um.es/jspui/bitstream/10201/45704/1/Tesis%20Ismael%20Jim%C3%A9nez%20Ruiz.pdf (acceso: 24/08/2016). [ Links ]
7. Iavazzo C, Gkegkes I, Sardi T. Female genital mutilation and infections: a systematic review of the clinical evidence. Archives Gynecology Obstetrics 2013; 287: 1137-1149. [ Links ]
8. Olaniran AA. The Relationship between Female Genital Mutilation and HIV Transmission in Sub-Saharan Africa. African Journal of Reproductive Health December 2013 (Special Edition on HIV/AIDS); 17(4): 156-160. [ Links ]
9. Khaled K, Samy S, Abed El-Aziz E, Haytham H. Impacts of Female Genital Mutilation on Women's Reproductive Health. Comumunity Medicine & Health Education 2012; 2(3): 1-4. [ Links ]
10. Amin M, Rasheed S, Salem E. Lower urinary tract symptoms following female genital mutilation. International Journal of Gynecology and Obstetrics 2013; 123(1):21-23. [ Links ]
11. Teufel K, Dörfler D. Female genital circumcision/mutilation: implications for female urogynaecological health. International Urogynecology Journal 2013; 24: 2021-2027. [ Links ]
12. Rushwan H. Female genital mutilation (FGM) management during pregnancy, childbirth and the postpartum period. International Journal of Gynecology & Obstetrics 2000; 70:99-104. [ Links ]
13. Berg R, Underland V. The Obstetric Consequences of Female Genital Mutilation/Cutting: A Systematic Review and Meta-Analysis. Obstetrics and Gynecology International 2013; 1-15. [ Links ]
14. WHO. Female genital mutilation and obstetric outcome: WHO collaborative prospective study in six African countries. The Lancet 2006; 367:1835-1841. [ Links ]
15. Frega A, Puzio G, Maniglio P, Catalano A, Milazzo G, Lombardi D, Bianchi, P. Obstetric and neonatal outcomes of women with FGM I and II in San Camillo Hospital, Burkina Faso. Archives of Gynecology and Obstetrics 2013; 288(9):513-519. [ Links ]
16. Chibber R, El-Saleh E, El Harmi J. Female circumcision: obstetrical and psychological sequelae continues unabated in the 21st century. Journal of Maternal-Fetal and Neonatal Medicine 2011; 24(6):33-836. [ Links ]
17. Vloeberghs E, Van der Kwaak A; Knipscheer J, Van den Muijsenbergh M. Coping and chronic psychosocial consequences of female genital mutilation in The Netherlands. Ethnicity & Health 2012; 17(6):677-695. [ Links ]
18. Behrendt A, Moritz S. Posttraumatic Stress Disorder and Memory Problems After Female Genital Mutilation Female Genital Mutilation. The American Journal of Psychiatry 2002; 162(5):1000-1002. [ Links ]
19. Kaplan A, Torán P, Bermúdez K, Castany M. Las mutilaciones genitales femeninas en España: posibilidades de prevención desde los ámbitos de atención primaria de salud, la educación y los servicios sociales. Migraciones 2006; (19), 189-217. [ Links ]
20. Hearst A, Molnar A. Female Genital Cutting: An Evidence-Based Approach to Clinical Management for the Primary Care Physician. Mayo Clinic Proceedings 2013; 88(6), 618-629. [ Links ]
21. Amnistía Internacional. La mutilación genital femenina y los derechos humanos. Infibulación, excisión y otras prácticas cruentas de iniciación. Londres: EDAI, 1998. [ Links ]
22. Elnashar A, Abdelhady R. The impact of female genital cutting on health of newly married women. International Journal of Gynecology and Obstetrics 2007; (97), 238-244. [ Links ]
23. Alsibiani SA, Rouzi AA. Sexual function in women with female genital. Fertility and Sterility 2010; 93(3): 722-724. [ Links ]
24. Andersson S, Rymer J, Joyce D, Momoh C, Gayle C. Sexual quality of life in women who have undergone female genital mutilation: a case-control study. An International Journal of Obstetrics and Gynaecology 2012; 119(13), 1606-11. [ Links ]
25. UNICEF. UNICEF's data work on FGM/C. 2016. Disponible en: http://www.unicef.org/media/files/FGMC_2016_brochure_final_UNICEF_SPREAD.pdf (acceso: 02/02/2016). [ Links ]
26. UNICEF. Female Genital Mutilation/Cutting: A statistical overview and exploration of the dynamics of change. United Nations Children's Fund 2013. Disponible en: http://www.unicef.org/media/files/FGCM_Lo_res.pdf (acceso: 02/02/2016). [ Links ]
27. UNAF. La MGF en España. Prevención e intervención. Madrid: Unión de Asociaciones Familiares, 2012. [ Links ]
28. UNAF. Guía para Profesionales. La MGF en España. Prevención e Intervención. Madrid: Unión Nacional de Asociaciones Familiares, 2013. [ Links ]
29. CIE. Declaración de posición del CIE: Eliminación de la mutilación genital femenina, 2010 Disponible en: http://www.icn.ch/images/stories/documents/publications/position_statements/A04_Eliminacion_mutilacion_genital_femenina-Sp.pdf (acceso: 02/02/2016). [ Links ]
30. Pastor Bravo, María del Mar; Almansa Martínez, Pilar; Jiménez-Ruiz, Ismael; Pastor Rodríguez, Jesús David. Estrategias para el abordaje y prevención de la mutilación genital femenina desde la Enfermería: una revisión videográfica. Index de Enfermería 2015; 24(3):159-163. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1132-12962015002200009&lng=es (acceso: 28/08/2016). [ Links ]
31. NANDA International. Diagnósticos Enfermeros. Definiciones y clasificaciones 2015-2017. Barcelona: Elsevier, 2015. [ Links ]
32. Almansa Martínez P, Jiménez-Ruiz I, Alcón Belchí C, Pastor Bravo MM, Rodríguez Martínez EM. Protocolo para la prevención de la Mutilación Genital Femenina en la Región de Murcia. Asociación DEMUSA. 2016. Disponible en: http://www.demusa.org/proyectos/protocolo-prevenci%C3%B3n-mgf/ (acceso: 10/02/2016). [ Links ]
33. NANDA International. Nursing Diagnoses. Definitions and Classification 2018-2020. New York: Thieme, 2017. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Pilar Almansa Martínez.
Universidad de Murcia.
Campus Universitario de Espinardo.
Edificio 23. 30100 Murcia, España
palmansa@um.es
Manuscrito recibido el 2.6.2016
Manuscrito aceptado el 26.8.2016














