Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista de la Sociedad Española del Dolor
versión impresa ISSN 1134-8046
Rev. Soc. Esp. Dolor vol.23 no.6 Madrid nov./dic. 2016
REVISIÓN
Protocolo psicológico para la evaluación de candidatos a implante de neuroestimulador
Psychological protocol for evaluation of candidates a neurostimulator
E. Gallach-Solano, M. A. Canós-Verdecho1 y M. Morales Suárez-Varela2
Psicología. Especialista en Psicología Clínica. Hospital La Fe de Valencia. Universidad de Valencia.
1 Anestesia. Especialista en Tratamiento del Dolor. Jefa de la Unidad de Dolor del Hospital La Fe. Valencia. Universidad de Valencia.
2 Área de Medicina Preventiva y Salud Pública. Universidad de Valencia. Centro de Investigación Biomédica en Red Epidemiología y Salud Pública (CIBERESP), Instituto de Salud Carlos III. Madrid. Centro de Investigación de Salud Pública. Valencia
Dirección para correspondencia
RESUMEN
El presente artículo de revisión describe el Protocolo Psicológico para la evaluación de pacientes candidatos a implante de neuromodulación que se realiza en la Unidad Multidisciplinar de tratamiento del Dolor del Hospital Universitario y Politécnico la Fe de Valencia. Se recogen datos sobre factores cognitivos, emocionales y sensoriales. Se realiza un dictamen inicial: positivo, parcialmente negativo o negativo. Los pacientes con dictamen positivo realizan una terapia de preparación de modalidad grupal y muy estructurada, acompañados por un colaborador ya implantado en la Unidad. En esta terapia se abordan aspectos sobre fisiopatología del dolor, aspectos psicológicos del dolor y aspectos técnicos. Se incide sobre todas aquellas creencias y expectativas que tiene el paciente sobre el implante y se procede a la segunda parte, el protocolo quirúrgico, y a incluir en lista de quirófano.
El protocolo presentado está demostrando ser un instrumento valioso para discriminar a pacientes idóneos, siendo de especial relevancia la preparación psicológica.
Palabras clave: Evaluación del dolor, sistemas implantables, selección de pacientes, factores psicológicos, neuromodulación.
ABSTRACT
This review article describes the Psychological Protocol for the evaluation of candidates for neuromodulation implant to be held in the Multidisciplinary Pain Treatment Unit at the University and Polytechnic Hospital "La Fe", in Valencia. Data on cognitive, emotional and sensory factors are collected. An initial opinion is made: positive, negative or partly negative. Patients with positive opinion make a therapy and highly structured group preparation form, accompanied by a collaborator already implanted in this Unity. In this therapy, aspects of pathophysiology of pain, psychological aspects of pain and technical issues are addressed. It impinges on all beliefs and expectations of the patient on the implant and proceeds to the second part, the Surgical Protocol, and to include in the operating room list. The protocol presented is proving to be a valuable tool to discriminate eligible patients, being particularly important psychological preparation.
Key words: Pain assessment, implantable systems, patient's selection, psychological factors, neuromodulation.
Introducción
La Encuesta Europea de Salud en España (1) pone de manifiesto que más del 17 % de la población adulta sufre dolor crónico, especialmente dolor lumbar o cervical, generando un malestar significativo y ocasionalmente irreversible sobre su vida y repercutiendo de forma importante en el entorno personal, familiar, social y laboral.
El tratamiento del dolor crónico ha avanzado mucho los últimos años, especialmente con la aplicación de las nuevas tecnologías de neuromodulación y sus diferentes modalidades, mostrando gran eficacia en pacientes con dolor neuropático crónico, como el síndrome regional complejo y síndrome fracaso cirugía lumbar y cervical. Dichas modalidades de tratamiento del dolor crónico, requieren una selección idónea de pacientes desde un "enfoque multidisciplinar" en el que no sólo hay que evaluar la naturaleza del dolor, sino también valorar los factores psicológicos que puedan generarlo, mantenerlo o modificarlo. De hecho, está bien documentado que algunas de estas variables correlacionan con el éxito y el fracaso en los procedimiento de implante, aunque no existe un consenso claramente establecido que garantice una intervención exitosa. El grupo de trabajo sobre neuromodulación (en adelante, NE) de la IASP realizó en 2005 una encuesta entre las Unidades de Dolor existentes en ese momento, sobre la evaluación realizada por los profesionales para determinar la idoneidad de los pacientes; los resultados fueron alentadores, pero revelaron que sólo la mitad de ellos realizaba un protocolo estandarizado con profesionales entrenados. A partir de este estudio, se publicó una guía de recomendaciones (2).
Por todo lo anterior, es imprescindible considerar al paciente desde un enfoque biospsicosocial determinando también su potencial capacidad de respuesta a la neuroestimulación, valorando posibles co-morbilidades, expectativas y creencias asociadas al dolor y a la terapia, respuestas afectivas que puedan modular la intensidad o frecuencia del dolor y los posibles beneficios primarios o secundarios tanto de la patología como de la terapia. Spike y cols. en 2012 (3) señalaron que el elemento clave reside en el proceso de toma de decisiones y recomienda el uso de cuestionarios psicológicos complementarios a la entrevista clínica junto con la introducción de un partener o colaborador terapéutico (paciente exitosamente implantado), así como la realización de evaluaciones prolongadas que permitan y faciliten el cambio en algunas de las variables excluyentes con los temas judiciales, la búsqueda de beneficios secundarios al dolor o al procedimiento y la mejoría clínica cuando se trata de problemas de salud mental.
Desde esta perspectiva, se considera recomendable devolver al paciente la decisión, más allá del trámite del consentimiento informado, proporcionarle información veraz sobre la técnica, adiestrarle en el manejo de creencias sobre dolor y en estrategias para afrontar el mismo antes de la intervención y, posteriormente a la misma (dolor residual), revisar su expectativas sobre la reducción del dolor, sobre su eficacia, efectos, complicaciones, estética, dependencia, tolerancia, etc.
Hasta la actualidad no existe un consenso sobre cuáles son las características psicológicas y pruebas a realizar respecto a la idoneidad de los pacientes propuestos para implante. Está ampliamente evidenciado que los antecedentes premórbidos, perfil psicológico y valoración funcional de capacidades determinan la percepción del dolor (4). Posteriormente, Merayo y cols., en 2007 (5), consideraron que la selección indiscriminada de pacientes o la evaluación incompleta de los mismos puede redundar en un mayor número de fracasos en las terapias mínimamente invasivas, como el implante de NE. Por ello, sugieren que debe seguirse una metodología aplicada basada en los conocimientos teórico-prácticos actuales que rija una cuidadosa selección, siempre teniendo en cuenta el fenómeno de la individualidad-variabilidad característico entre los pacientes con dolor crónico. Celestín y cols. (6) realizaron un metanálisis para determinar los resultados relativos a las características psicológicas observadas y su impacto sobre la eficacia. Los resultados fueron contradictorios, si bien parece que las variables afectivas y las emocionales pueden modificar la respuesta terapéutica. Otros estudios indican que existe una relación positiva entre somatización preintervención, depresión, ansiedad y locus de control externo y fracaso del implante, así como edad avanzada y mayor duración del dolor (7-10).
La exhaustiva revisión de los ensayos controlados durante la última década realizada por Sparkes y cols. sugiere que los resultados son poco congruentes en lo que respecta a la influencia de las variables psicológicas. Por ejemplo, algunos factores, como manía, hipocondría e histeria, medidos a través del MMPI, resultan poco determinantes. Otros, como la depresión, resultan contradictorios puesto que ésta puede ser causa o consecuencia, e inclusive puede mejorar con el implante. Únicamente recomiendan desestimar aquellos pacientes en los que exista una vinculación económica a su proceso doloroso o un beneficio sociolaboral, evidenciando un incremento de fracasos en estos casos (3,11). Se constata, pues, que la evaluación psicológica previa puede contribuir a identificar candidatos adecuados, predecir posibles complicaciones, incluso una mala evolución del tratamiento. Sin embargo, todavía no queda claro cuáles son las variables más predictivas de un resultado exitoso tras el implante; parece que ni los resultados de otros tratamientos, ni la interferencia producida por el dolor sobre las actividades de la vida diaria, ni la intensidad del dolor, son predictores ni de éxito ni de fracaso. Sparkes (3,11) consideró que el fracaso en el control del dolor con NE podría deberse a las creencias que presenta el paciente respecto a su dolor, su ajuste vital, el miedo a la intervención tras diversas intervenciones fallidas, a la propia técnica, dejando el control de su dolor a un artefacto electrónico, a la desesperanza o al catastrofismo. Variables, todas ellas cognitivas y afectivas, que podrían condicionar el resultado final. Otros autores (12) han puesto de manifiesto también la estrecha relación entre ansiedad y dolor: la ansiedad potencia la percepción del dolor, existiendo una alta correlación entre intensidad de dolor y nivel basal de ansiedad. De hecho, North y Kidd, (10) en 1996, en un estudio prospectivo donde analizaron variables predictoras del éxito de implantes, demostraron que un bajo nivel de ansiedad es un predictor relevante. Otras investigaciones revisadas apuntan que la depresión puede no ser una contraindicación completa.
La resiliencia como capacidad que posibilita la adaptación en situaciones de adversidad y, por tanto, puede limitar la aparición de ansiedad o depresión, ha sido objeto de numerosas investigaciones. Parece ser una variable imprescindible en la modulación y ajuste del dolor (13,14) y encontrando una correlación positiva entre éxito en el implante y mayor nivel de resiliencia. Algunos autores han demostrado la importancia de las creencias del paciente respecto al dolor en el control personal sobre el mismo y sobre las estrategias que utiliza para su manejo (15). En este sentido, podríamos hipotetizar que las variables de naturaleza cognitiva son las que mejor predicen el éxito terapéutico y, por tanto, la preparación psicológica al implante.
Por otro lado, varias revisiones sistemáticas demuestran la efectividad de las intervenciones cognitivo-conductuales en pacientes con dolor crónico (8). Éstas reflejan que la discapacidad generada por el dolor es una de las variables con mayor incidencia sobre el sufrimiento físico y emocional y sobre la calidad de vida. Rial Blanco (15) y cols., en 2001, trataron de vincular las principales variables psicosociales al dolor de naturaleza vascular y mostraron que las personas con dolor crónico presentan malestar apreciable, mayores limitaciones de la actividad, alta vivencia de limitación o sufrimiento, presencia marcada de estados emocionales negativos y tendencia a la insatisfacción en diversas áreas básicas de la vida.
La introducción de la metodología cognitivo-conductual en el protocolo de implantes permite comprender mejor los mecanismos del dolor, aprender estrategias de autocontrol, mejorar el afecto, desestimar creencias disfuncionales sobre las técnicas y sobre la propia intervención y, de este modo, facilitar el empoderamiento del paciente. Se trata, en definitiva, de implicar al paciente en el propio proceso decisional optimizando las estrategias de autocontrol y su resiliencia.
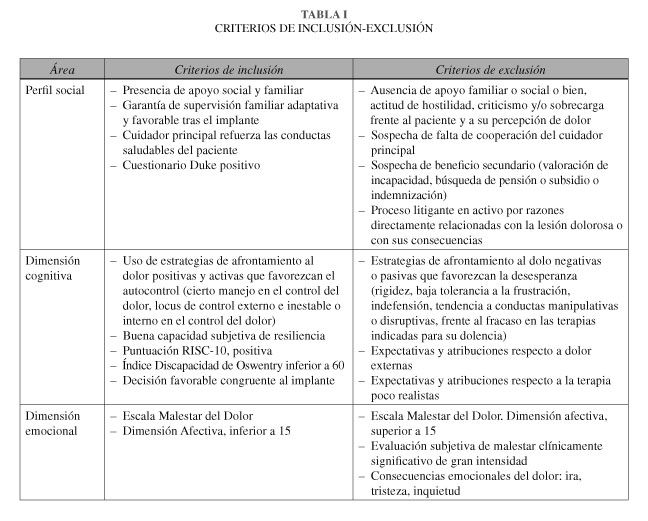
Tras la revisión bibliográfica, incorporamos en el protocolo todos aquellos en los que existe evidencia de consenso (Tabla I).
En este artículo se describirá el Protocolo de Evaluación para candidatos a implante de NE, que se realiza en la Unidad Terapéutica del Dolor de la HUP La Fe como Modelo de Evaluación-Intervención, incorporando al colaborador terapéutico.
Metodología
Descripción del protocolo NE
La Unidad Multidisciplinar Terapéutica de Dolor del Hospital La Fe de Valencia, en Sesión Clínica Multidisciplinar, discute y determina el manejo terapéutico de aquellos pacientes con mayor grado de complejidad y se definen las propuestas del implante: se inicia el protocolo (Figura 1).
El protocolo consta de tres fases secuenciales:
- Fase 1: consiste en la realización de una entrevista, donde se recogen datos de anamnesis y se sigue una entrevista semiestructurada para valorar las diferentes dimensiones del dolor, de carácter clínico (a través de entrevista semiestructurada y observación directa) y psicométrica (cuestionarios y test validados para población española).
• Motivo de consulta en la UDO.
• Características básicas del dolor y etiología.
• Antecedentes médicos, quirúrgicos, psiquiátricos personales y familiares.
• Tratamientos actuales.
• Psicobiografía: escolaridad, valoración apoyo socio-familiar, hábitos sanos, historia laboral actual y situación administrativa correspondiente (incapacidad, minusvalía, litigios, etc.).
• Estrategias afrontamiento al dolor: activas y pasivas.
• Psicopatograma y su relación con dolor y discapacidad.
• Valoración: IMC y EVA.
Al finalizar la entrevista semiestructurada se entregan los cuestionarios y se realizan recomendaciones básicas: adhesión al tratamiento, ejercicio físico, dieta, manejo del afrontamiento, solicitar otros informes.
- Fase 2: entrevista centrada en el impacto psicológico del dolor donde se determinan, desde el punto de vista funcional, las dimensiones en la percepción de dolor.
• Topografía: localización y extensiones.
• Determinación de intensidad: EVA + Lattinen.
• Descripción subjetiva del dolor.
• Temporalidad: edad y forma de inicio, evolución, tratamientos efectuados y eficacia, ritmo circadiano del dolor, duración y localización.
• Factores conductuales asociados a dolor: conductas que informan, consecuencias sobre la vida afectiva, conductas desadaptadas reforzadas por el entorno y actitud de la familia (hostilidad, aceptación, sobreprotección, ignorancia).
• Factores cognitivos: cantidad de tiempo que emplea en pensamientos (catastrofismo, discapacidad, dolor, consecuencias, etc.), creencias irracionales asociadas.
• Factores emocionales asociados al dolor: valoración de tristeza, rabia, irritabilidad, nerviosismo.
• Estrategias de afrontamiento utilizadas que modifican el dolor: actividad física, social, cognitivas, de ocio.
• Observaciones: congruencia entre información aportada en entrevista clínica y cuestionarios en lo que respecta a intensidad de dolor, perfil psicológico asociado, implicación emocional , datos sociales.
Se procede a realizar un proceso de compilación de la información en función de los criterios de inclusión-exclusión descritos en la Tabla I.
Posteriormente, se procede a convocar a los pacientes con dictamen inicial favorable para la sesión grupal de preparación al implante. Se informa el lugar, día y hora de dicha sesión, así como la conveniencia de no buscar información complementaria en las redes sociales a fin de evitar confusiones y falsedades respecto a la técnica.
- Fase 3: grupo informativo-psicoeducativo con introducción del colaborador terapéutico.
La incorporación del colaborador terapéutico es uno de los elementos diferenciadores de este procedimiento (3,11). La selección del colaborador es sencilla, paciente recientemente implantado con éxito respecto al control del dolor que ofrece su colaboración de forma voluntaria y desinteresada y que relata su experiencia, dificultades técnicas, así como todas aquellas cuestiones que el resto de pacientes le demanden. Se desestiman aquellos pacientes poco habilidosos en la comunicación, aquellos otros con dificultades para el transporte hasta el hospital y aquellos con alguna complicación quirúrgica. El colaborador proporciona información en primera persona, siempre supervisada por los facultativos, y ofrece matices útiles complementarios a los datos técnicos.
El grupo informativo consiste en la continuación de evaluación individual a través del formato grupal siguiendo criterios de idoneidad de los pacientes candidatos, facilitando el proceso de toma de decisión de los pacientes como responsables últimos de aceptación de la técnica. Se realiza una única sesión de, aproximadamente, tres horas de duración en la que participan pacientes propuestos y acompañantes, psicología clínica, enfermería y personal técnico y un colaborador voluntario o "partener terapéutico".
El esquema de esta sesión sería el siguiente (Tabla II):
• Presentación de pacientes y expectativas terapéuticas.
• Presentación de los diferentes profesionales que van a intervenir secuencialmente en la sesión: psicología clínica, enfermería, técnico del estimulador y, finalmente, el colaborador terapéutico.
• Definición de dolor crónico, teoría de la puerta e implicaciones en el manejo del dolor (variables que incrementan o reducen el dolor).
• Creencias asociadas a dolor: discapacidad y catastrofismo.
• El apoyo familiar. Identificación de principales roles: facilitador, hostilidad, criticismo, indiferencia, sobreprotección.
• Descripción del proceso quirúrgico: días hospitalización, necesidad de ayuda al alta, tipo de intervención, naturaleza de la sedación, la secuencia de las dos intervenciones, el contacto con la Unidad tras el alta, alimentación, higiene, etc.
• Especificaciones técnicas del NE: simulación de electroestimulación e identificación de sensaciones asociadas, manejo de prototipo, el proceso y seguimiento en quirófano y al alta, datos generales sobre programación, beneficios y riesgos, complicaciones.
• Modelado con colaborador terapéutico: explicación básica de procedimiento y de resultados, observación cicatrices y manejo de la técnica. Resolución de dudas básicas.
• Creencias asociadas a la tecnología: reducción del dolor, supuestas incompatibilidades técnicas del mismo, reducción o no de tratamiento farmacológico, grado de afectación sobre estilo de vida.
• Resolución: síntesis de datos para facilitar la toma de decisiones. Incidencia sobre cuestiones confusas, creencias disfuncionales e información relevante.
• Despedida: para finalizar, se realiza un breve resumen de la sesión, se clarifican dudas y, si los pacientes manifiestan su compromiso y aceptación de la técnica (dictamen final), se les emplaza a la segunda parte del proceso: protocolo quirúrgico. No obstante, se establece la consigna sobre la reflexión y posibilidad de cambiar la decisión.
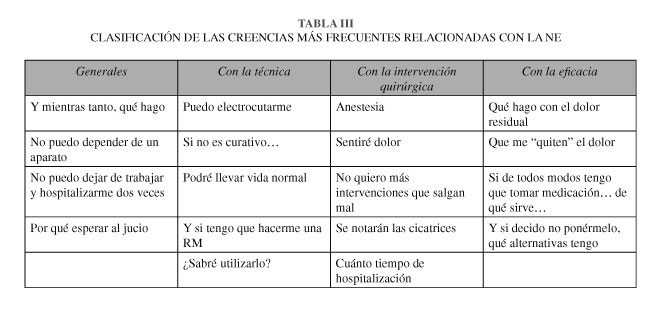
El tratamiento grupal presenta una serie de ventajas en este caso: 1) el grupo ofrece un repertorio conductual más amplio, siendo el aprendizaje de estrategias más sencillo. 2) Permite obtener refuerzo positivo de la conducta a través de la intervención de los integrantes del grupo. 3) Las dudas de unos pacientes las resuelven otros. El coste económico de personal y tiempo es menor (Tabla III).
En resumen, tras la evaluación podemos considerar las siguientes situaciones:
- Dictamen positivo.
- Dictamen negativo temporal: seguimiento y se posterga el dictamen hasta que cambien las variables de riesgo al fracaso.
- Dictamen negativo completo: derivación a sesión clínica para estudio de nuevas alternativas terapéuticas.
En los pacientes cuyo dictamen es positivo, se procede a incluirlos en lista de espera quirúrgica para la intervención inminente del NE. Tras ella, los pacientes deciden si aceptan o no la técnica. En aquellos casos con dictamen negativo temporal se procede a resolver los parámetros que retrasan el procedimiento. En los pacientes con dictamen negativo completo, se rechaza completamente la técnica y se evalúa de nuevo de forma multidisciplinar en sesión clínica para determinar el seguimiento farmacológico, técnico, derivación a otro dispositivo o servicio, alta.
Tras el dictamen se procede a proseguir protocolo quirúrgico, o bien cita para revisión médica y alternativas terapéuticas (Figura 2).
La responsabilidad de la aceptación del protocolo a través de una sesión psicoeducativa multiprofesional constituye el segundo elemento innovador de este procedimiento. Está ampliamente aceptado que la participación de los pacientes es esencial para la adhesión al tratamiento, para la toma de decisiones médicas y para el éxito en los procedimientos médico-quirúrgicos.
Instrumentos
- Entrevista semiestructurada inicial: se recogieron datos demográficos (sexo, edad, nivel educativo y situación laboral), asociados a la patología dolorosa (diagnóstico asociado, intensidad y frecuencia del dolor, taxonomía, discapacidad asociada) clínicos (comorbilidad psiquiátrica, ansiedad, depresión, capacidad de resiliencia, percepción de apoyo social y calidad de vida).
- Entrevista semiestructura centrada en evaluación multidimensional del dolor: el dolor es evaluado en cada consulta y se comprueba la correlación entre las diferentes medidas: Escala Visual Analógica (EVA), McGill y Lattinen, que exploran localización, cualidad, intensidad e impacto emocional y las diferentes dimensiones sensitivo-evaluativa, cognitivo-discriminativa y la emocional.
- Evaluación psicométrica: los instrumentos utilizados para realizar la determinación de la idoneidad del paciente incluye la evaluación de naturaleza e intensidad de dolor, la incapacidad relacionada con el dolor, la calidad de vida, sintomatología ansioso-depresiva y otras variables cognitivas y afectivas (Tabla IV). Las propiedades psicométricas de estos cuestionarios están bien documentadas, así como la alta correlación entre algunas de ellas, y han sido validadas en el ámbito del dolor crónico.
• Evaluación del dolor: es evaluado y registrado en cada consulta y se comprueba la correlación entre las diferentes medidas de la misma y diferentes escalas: Escala Visual Analógica (EVA), McGill y Lattinen, que exploran localización, cualidad, intensidad e impacto emocional.
• La incapacidad es medida por la Escala Oswestry Disability Index 2.0, que tiene como foco el impacto del dolor en las actividades de la vida diaria, aportando un índice de discapacidad.
• La sintomatología ansioso-depresiva la determinamos a través de la HAD de Hamilton, que permite delimitar diferentes síntomas presentes en el momento presente, ofreciendo una doble puntuación.
• La escala CRisc-10 de Crespo, Fernández y Soberón mide la resiliencia, proceso dinámico caracterizado por respuestas adaptativas en entornos adversos.
• Escala Duke-Unc, cuestionario autoadministrado que determina la percepción de apoyo social.
• Cuestionario de Salud EUROQoL 5-D, que termina la calidad de vida en puntuación global y en 5 dimensiones, movilidad, cuidado personal, actividades habituales, dolor y malestar y ansiedad-depresión.
• Escala de malestar por dolor de Rial y cols. (escala modificada y validada en Cuba a partir de la Pain Discomfort Scale (PDS) de Jensen y Karoly.
Conclusiones
El dolor es un fenómeno multidimensional en el que los aspectos psicológicos tienen una especial relevancia. Ya los trabajos de Melzack y Wall y su Teoría de la Compuerta proporcionó evidencia neurológica y dio un papel esencial a la subjetividad, incorporando una dimensión sensorial-discriminativa, motivacional-afectiva y cognitivo-evaluativa en la percepción del dolor (16).
La evidencia científica refiere que, para obtener un buen resultado de la técnica, es importante: "la selección idónea de pacientes", un dominio absoluto de la técnica y un buen manejo de los parámetros eléctricos en el momento de la programación. Sin embargo, estos criterios resultan como condición necesaria pero no suficiente (13). La evaluación psicológica ha sido ampliamente recomendada (6,10,11,13,14) a fin de mejorar los resultados de las terapias intervencionistas en el abordaje del dolor crónico. Ya en 2006, en la Unidad de Dolor de la Fe de Valencia (4), mediante técnicas de análisis multivariado, se encontró que la unidireccionalidad del afrontamiento, la depresión y la creencia en la incontrolabilidad del dolor fueron los criterios que mejor discriminaban a los sujetos que tenían una evolución negativa tras el implante, de aquellos cuya intervención era exitosa. Los investigadores sugirieron que en última instancia, el éxito del implante dependía de un adecuado diagnóstico psicológico. Posteriormente, Monsalve y cols. (14) elaboraron un algoritmo que incorporaba las principales variables susceptibles de garantizar el éxito terapéutico ofreciendo una serie de recomendaciones, iniciativa útil pero insuficiente. Posteriormente, en 2014 se analizaron los principales factores responsables del éxito-fracaso de esta técnica, incorporando variables asociadas al propio paciente como el miedo al procedimientos, expectativas erróneas, falta de adherencia al tratamiento y recomendaciones facultativas, etc., además de las ya conocidas como las procedentes de la propia técnica o de una evaluación psicosocial incompleta. Los resultados, presentados en el Congreso 2014 de la SED en Toledo, revelaron que la incorporación del modelo cognitivo-conductual como fase activa del protocolo en la que se incluye un colaborador terapéutico mejora los resultados y reduce la tasa de fracaso (6). El protocolo descrito sintetiza la experiencia del equipo multiprofesional e interdisciplinar de la Fe desde 2013. Ha permitido alcanzar un consenso homogeneizando la evaluación y los criterios de selección y de éxito del implante. El proceso de evaluación es largo, pero garantiza buenos resultados con alta tasa de eficacia terapéutica y alta especificidad, y parece demostrado que las variables que determinan el éxito del implante para el control del dolor son aquellas relacionadas con creencias y expectativas de los pacientes (16,17) respecto a propio control doloroso y a la técnica en sí misma, por lo que la inclusión de los grupos terapéuticos de preparación con la incorporación de un colaborador terapéutico se considera muy valiosa y eficaz. Actualmente, y tras 2 años de establecer este protocolo con la nueva evaluación psicológica, podemos concluir que el éxito del implante, entendido éste como control del dolor en más de un 60 % de la escala visual analógica, gira en torno al 92 %, con una tasa de falsos positivos del 9,43 %, lo cual ha contribuido a obtener las mejores cifras coste/beneficio a nivel hospitalario, siendo la Unidad Centro de Referencia de NE en la Comunidad Valenciana. Estos resultados serán publicados en breve.
Finalmente, señalamos que se necesitan estudios prospectivos a largo plazo que amplíen la evidencia sobre la relevancia de las variables cognitivas y afectivas determinantes del resultado final del protocolo, de aquellas variables máximamente significativas en el establecimiento del dictamen, así como la capacidad pronóstica del proceso.
Bibliografía
1. INE. Subdirección General de Información Sanitaria e Innovación. Dirección General de Salud Pública, Calidad e Innovación. Encuesta Europea de Salud en España (EESE). Madrid: Ministerio Sanidad, Servicios Sociales e Igualdad; 2014. [ Links ]
2. Spanish Group of Neuromodulation. Guía española de neuroestimulación en el dolor crónico. ESRA; 2006. [ Links ]
3. Sparkes V, Sparkes E, Duarte R, Raphael JH, lemarchand K, Ashford RL. Preliminary investigation of pain relief after introduction of psychological assessment in selecting for treatment with spinal cord stimulation. Pain Pract 2012;9(Suppl. 1):90. [ Links ]
4. Pallares MJ, Martín M. Evaluación de los pacientes con dolor crónico. Ciudad de La Habana; Editorial Psicosalud; 1996. [ Links ]
5. Merayo L, López-Millán, Sánchez-Blanco C. Evaluación y preparación psicológicas de los pacientes candidatos a terapias implantables para tratamiento del dolor crónico. Rev Soc Esp Dolor 2007;14(8):589-602. [ Links ]
6. Celestin J, Edwards RR, Jamison RN. Pretreatment psychosocial variables as predictors of outcomes following lumbar surgery and spinal cord stimulation: A systematic review and literature synthesis. Pain Med 2009;10(4):639-53. [ Links ]
7. Castel Riu A. Aportaciones de la psicología en la valoración funcional del dolor. V Congreso de la Sociedad Española de Dolor. Sedolor 2002:133-4. [ Links ]
8. Balbás Repila A. Aspectos psicológicos implicados en el tratamiento del dolor neuropático. Rv Ib del Dolor 2005;1:17. [ Links ]
9. Soriano J, Monsalve V, Gómez-Carretero P, Ibañez E. Vulnerable personality profile in patients with chronic pain: Relationships with coping, quality of life and adaptation to disease. International Journal of Psychological Research 2012;5(1):42-51. [ Links ]
10. North RB, Kidd DH, Wimberly RL, Edwin D. Prognostic value of psychological testing in patients undergoing spinal cord stimulation: A prospective study. Neurosurgery 1996;39(2):301-11. [ Links ]
11. Sparkes E, Rapheal JH, Duarte R, Denny E, Ashford R. Qualitative exploration of psychological factors associated with spinal cord stimulation outcome. Chronic Illness 2011;8(4):239-51. [ Links ]
12. Block AR, Benporath YS, Marek RJ. Psychological risk factors for poor outcome of spine surgery and spinal cord stimulator implant: A review of the literature and their assessment with the MMPI-2-RF. Clin Neuropsychologist 2013;27(1):81-107. [ Links ]
13. Molsalve V, De Andrés J. Psychological rol in the neuromodulation systems implant the treatment of the chronic pain. Rev Soc Esp Dolor 1999;6:357-62. [ Links ]
14. Monsalve V, de Andrés JA, Valia JC. Application of a psychological decision algorithm for the selection of patients susceptible to implantacion of neuromodulation systems for the treatment of chronic pain. Neuromodulation 2000;3(4):191-200. [ Links ]
15. Rial Blanco N, Quiñones Castro M, Lima Santana Pacheco Rial G, Sistachs Vega V, Ruiz Ponce A, Almeida Hernández L, et al. El dolor en las 15 afecciones vasculares periféricas. Factores psicosociales asociados. Rv Cubana Angiol y Cir Vasc 2012(2):102-6. [ Links ]
16. Melzack R, Wall PD. Pain mechanisms: A new theory. Science 1965;150:971-9. [ Links ]
17. Moix J. Análisis de los factores psicológicos moduladores de dolor crónico benigno. Anuario de Psicología 2005;36(1):37-60. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Elisa Gallach-Solano
gallach.eli@gmail.com
Recibido: 06-05-16.
Aceptado: 17-05-16.