INTRODUCCIÓN
La analgesia postoperatoria efectiva es el requisito fundamental para mejorar el proceso de recuperación de los pacientes y reducir la morbilidad 1.
La analgesia epidural se ha convertido en una técnica rutinaria para el control del dolor en el contexto perioperatorio. La infusión en el espacio epidural de anestésicos locales (AL) y opioides ha presentado históricamente un mejor control del dolor, atenuación del estrés quirúrgico y mejora de la función cardiorrespiratoria que la administración sistémica de opioides. Sin embargo, la analgesia epidural no está exenta de riesgos, pudiendo causar daño neurológico derivado de la propia punción, hasta efectos secundarios como hipotensión o retención urinaria 2.
El avance de la cirugía ha hecho que se disminuya la manipulación quirúrgica de tejidos con altas hospitalarias más precoces, hecho que nos hace pensar en nuevas técnicas con un menor número de efectos secundarios, como podrían ser los catéteres incisionales colocados en la herida quirúrgica 3, ya que la administración continua de AL en varios segmentos de la vía nociceptiva de la propia herida quirúrgica parece la manera más lógica de reducir las aferencias nociceptivas, la respuesta inflamatoria y, por tanto, el dolor y la respuesta al estrés quirúrgico 4.
Cualquier técnica analgésica debería cumplir los requisitos de seguridad, simplicidad y disponibilidad (demostrar un balance coste-beneficio positivo) y la infiltración de la herida quirúrgica con AL parece cumplir estos requisitos, además de poseer efectos beneficiosos en la calidad de la analgesia y la disminución del consumo de opioides, facilitando la movilización precoz y, por tanto, la rehabilitación del paciente. Su éxito ha sido debido al desarrollo de AL de larga duración, a las mejoras tecnológicas en el diseño de los catéteres de infusión, a la comercialización de bombas elastoméricas más seguras y al progreso en las técnicas de analgesia regional controlada por el paciente 5.
Revisando la bibliografía actual, podemos aportar una serie de situaciones en las que sería beneficioso el uso de este tipo de catéteres en la herida quirúrgica: histerectomías 6, nefrectomías, cirugías inicialmente laparoscópicas que terminan reconviertiéndose a abiertas, cirugías en las que habitualmente no se pone catéter epidural, tales como colecistectomía 7 y otras cirugías como la que nos ocupa y que están en revisión 8.
Nuestro objetivo con este estudio fue establecer si los catéteres incisionales proporcionaban la misma analgesia para el control del DAP con menor número de efectos secundarios que la analgesia epidural en pacientes postoperados de cirugía de colon abierta.
MATERIAL Y MÉTODOS
Se trata de un estudio de cohortes retrospectivo de 33 pacientes, en los que se utilizó analgesia epidural entre noviembre de 2013 y noviembre de 2014, y prospectivo, donde se colocó un catéter en la herida quirúrgica entre noviembre de 2014 y noviembre de 2015 en 25 pacientes.
La población de estudio fue, en ambos casos, pacientes > 18 años sometidos a cirugía abierta de colon programada. Se excluyeron pacientes con IMC > 40, alérgicos al AL o al opioide utilizado, con historia de abuso de drogas o narcóticos o que presentaron contraindicaciones para la anestesia regional: rechazo o incapacidad de colaboración, aumento de la presión intracraneal secundario a lesión cerebral con efecto masa, infección sistémica o local cutánea o subcutánea en el lugar de colocación del catéter, coagulopatía, plaquetas < 80.000 y/o índice de Quick < 50 % y con toma de antiagregación.
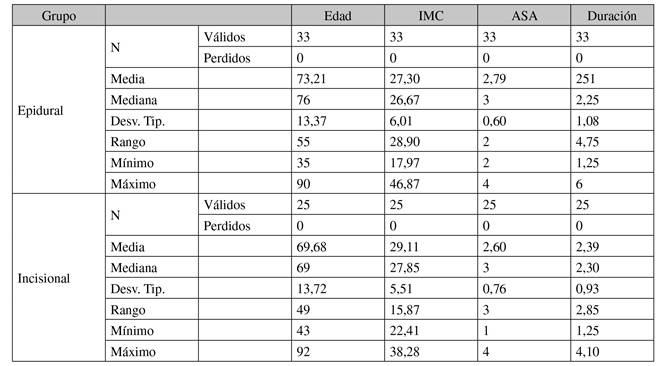
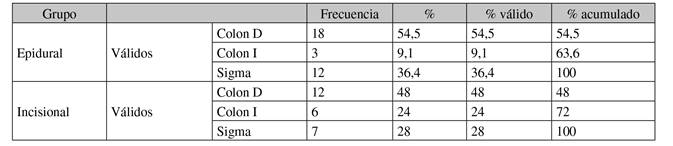
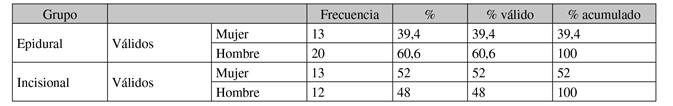
Las variables a estudio fueron: demográficas (sexo, fecha de nacimiento, IMC, peso y altura, alergias medicamentosas, antecedentes personales y riesgo anestésico según la escala ASA), duración de la intervención desde la hora de la incisión quirúrgica hasta la del cierre de la herida, técnica quirúrgica (colon derecho, izquierdo o sigma) y número de catéteres utilizados.
A ambos grupos se les realizó la monitorización estándar: ECG, PANI, EtCO2 y SatO2 y se les colocó sonda urinaria en caso de no tenerla. Se utilizó el colchón térmico para mantener la normotermia.
La práctica anestésica habitual en nuestro centro para este tipo de cirugía consiste en una anestesia general que se realizó de la misma forma para todos los pacientes. Para la inducción se infundieron 1 mcg/kg de remifentanilo, 2 mg/kg de propofol y 0,6 mg/kg de rocuronio. Se administraron 0,01 mg/kg de atropina si FC < 60 lpm. Después de la intubación orotraqueal, los pacientes recibieron sevofluorano 0,5-3 % para mantener un BIS entre 40-60; rocuronio en bolos del 10 % de la dosis inicial para mantener un TOF en el nervio radial de 1-2 cuentas. Se colocó perfusión continua de remifentanilo a 0,05-2 mcg/kg/min, teniendo en cuenta que calculamos la dosis en el paciente obeso según el peso ideal y en pacientes > 70 años reducimos la dosis un 50 %. Se comenzó la perfusión a 0,25 mcg/kg/min y se aumentó o disminuyó cuando existieron variaciones simultáneas del 20 % de la FC y TA basal.
Después de la inducción anestésica y la intubación traqueal los pacientes fueron ventilados en modo controlado por presión.
Se aplicó además terapia para la reducción de náuseas y vómitos postoperatorios (NVPO). Para estratificar el riesgo utilizamos el modelo de Apfel. Si el riesgo fue bajo o moderado se administró 4 mg de dexametasona en la inducción, y si fue alto se añadió, además, 4 mg de ondansetrón 30 min antes del final de la cirugía. En caso de riesgo alto, los pacientes se revirtieron con sugammadex para evitar los efectos de la neostigmina sobre las NVPO.
Se administró paracetamol 15 mg/kg, dexketoprofeno 1 mg/kg y cloruro mórfico 0,1 mg/kg para analgesia postoperatoria 30 min antes del final de la cirugía.
Previo a la extubación, se revirtió el bloqueo neuromuscular guiado por TOF con neostigmina o sugammadex según la patología concomitante del paciente. La dosis de neostigmina fue de 0,04-0,06 mg/kg acompañada de 0,01-0,02 mg/kg de atropina. La dosis del sugammadex dependió de las respuestas de TOF: si 1-2 cuentas, 4 mg/kg y si > 2 cuentas, 2 mg/kg.
Una vez terminada la cirugía, se edujo y extubó al paciente y se trasladó a la Unidad de Recuperación Postanestésica (URPA).
En el grupo de cohortes retrospectivo: previamente a la inducción anestésica se le colocó un catéter multiperforado Perifix(r) de 20 G (0,85 x 0,45 x 1.000 mm) epidural en el espacio epidural torácico bajo, dejando la punta del catéter entre T8-T10. Para introducirlo se utilizó una aguja Tuohy de 18 G (1,3 mm) y 80 mm de longitud. Se conectó a una bomba de infusión volumétrica CADD-Legacy(r) PCA modelo 6300 de fentanilo 3 mcg/ml + levobupivacaína 1,25 mg/ml. Al terminar la cirugía, y previo a educir al paciente, se infundió un bolo de 5 ml de levobupivacaína 0,25 % y se comenzó la perfusión continua a un ritmo de 3,5-4 ml/h, aumentando 0,1 ml por cada 5 cm por encima de 175 cm de altura y disminuyendo la misma cantidad por debajo de 160 cm.
En el grupo de cohortes prospectivo después del cierre del peritoneo, el cirujano insertó el catéter de infusión soaker desde el extremo inferior de la incisión aproximadamente a 3 cm de la misma, a través de una aguja introductora de 17 G, quedando por tanto alojado entre el peritoneo y la cara inferior de la fascia, a lo largo de la longitud completa de la herida. A continuación, cerró la fascia y la piel y fijó el catéter a la piel próximo al sitio de inserción. Una vez cerrada la piel, se administró un bolo de 10 ml de levobupivacaína 0,25 % y posteriormente se conectó el sistema infusor con una perfusión de 5 ml/h de levobupivacaína 0,25 %. Por último, se cubrió el catéter con un apósito transparente ( 9 ) .
En ambos grupos a su llegada a la URPA, se realizó el protocolo habitual de acogida, consistente en monitorización de constantes (ECG, SatO2, PANI) y colocación de manta térmica. Se calculó el EVA y Aldrete de llegada calculándose además a los 60, 120 y 150 minutos. La analgesia de rescate se basó en la cifra de EVA y se realizó con bolos de 2 mg/10 min de cloruro mórfico hasta control del dolor. Se procedió al alta cuando el paciente tuvo el dolor controlado, estabilidad hemodinámica y una puntuación del test de Aldrete modificado de 10 puntos, permaneciendo un tiempo mínimo de 2 h.
Una vez que el paciente fue trasladado a planta, además de la perfusión continua de AL, se administraron 15 mg/kg de paracetamol intravenoso cada 8 h. En caso de que el paciente presentara dolor, se pautó 1 mg/kg de dexketoprofeno intravenoso, y si aun así no se controlara el dolor, se administraron 100 mg intravenosos de tramadol cada 8 h; en caso de no ser suficiente, se pautaron bolos intravenosos de 2 mg/10 min de cloruro mórfico. Si aparecieran NVPO, se administraron 10 mg de metoclopramida intravenosa cada 8 h.
Se siguió realizando el control del dolor y los efectos secundarios durante las 48 h siguientes valorando: grado de dolor según la escala numérica EVA (que puntúa la intensidad del dolor de 0 a 10 siendo 0 nada de dolor y 10 dolor insoportable) a las 24 h y 48 h desde el cierre de la herida quirúrgica dolor ante la actividad móvil (movilización, cambios posturales o tos) y dolor nocturno, grado de sedación según la escala de Ramsay y presencia o no de efectos secundarios, tales como bloqueo motor y sensitivo, hipotensión ortostática, molestias gástricas, mareo o desorientación, infección del punto de entrada del catéter, depresión respiratoria, prurito y retención urinaria si no estaban sondados.
Aspectos éticos y legales
El estudio se realizó siguiendo las normas de buena práctica clínica y los acuerdos de la Conferencia de Helsinki. El tratamiento de los datos se hizo conforme a lo dispuesto por la Ley Orgánica 15/1999, del 13 de diciembre, de protección de datos de carácter personal y por su reglamento (RD 1720/2007).
Se aceptó por parte del Comité de Investigación de nuestro Hospital y se solicitó el consentimiento informado a todos los pacientes que participaron en el estudio. Cuando el paciente no fue capaz de comprender la información que se le proporcionó, se pidió autorización a la familia y/o representante legal.
Se contactó con los pacientes que formaron parte de la cohorte retrospectiva aprovechando la visita de revisión de Cirugía General y se les pidió el consentimiento informado en ese momento.
Análisis estadístico
Se realizó un análisis descriptivo de los datos. Las variables cualitativas se presentaron con su frecuencia absoluta y porcentaje. Las cuantitativas se presentaron con su media y desviación estándar (DE) o percentiles si no se ajustaban a una distribución normal.
Para estudiar la relación entre las variables cualitativas y los dos grupos se analizaron los datos con el test Chi cuadrado y el test exacto de Fisher.
Para la comparación de las variables cuantitativas se analizó la normalidad de la distribución de los datos en cada uno de los grupos con el test de Kolmogorov-Smirnov. Se aplicó el test t de Student para muestras independientes o el test de Mann-Whitney para comparar los valores entre los grupos y descubrir si existían diferencias estadísticamente significativas.
Para estudiar la evolución del EVA a los 150 min del cierre de la herida quirúgica, 24 h y 48 h, se utilizó el test de los rangos con signo de Wilcoxon.
El nivel de significación α aceptado para todos los contrastes de hipótesis fue de 0,05.
Los datos fueron analizados con el Software PSPP.
RESULTADOS
Al estudiar la evolución del EVA a los 150 min del cierre de la herida quirúrgica, 24 h y 48 h (Tabla I, Tabla II y Tabla III), observamos que en el grupo Incisional con una media de edad de 69,68 años, el EVA a las 24 h fue significativamente más alto que a los 150 min del cierre de la herida quirúrgica y que a las 48 h. También fue significativamente más alto a las 48 h que a los 150 min del cierre de la herida quirúrgica.
En el grupo Epidural con una media de edad de 73,21 años, el EVA se redujo significativamente entre las 24 y 48 h. El EVA a las 24 h y a las 48 h fue más alto que a los 150 min del cierre de la herida quirúrgica, pero estas diferencias no fueron estadísticamente significativas.
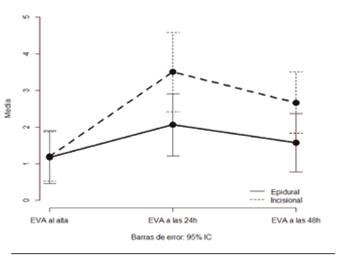
Al calcular las diferencias entre el EVA a los 150 min del cierre de la herida quirúrgica y a las 24 h obtuvimos que los pacientes del grupo Incisional sufrieron un aumento del dolor significativamente superior a los del grupo Epidural.
Entre el EVA a los 150 min del cierre de la herida quirúrgica y a las 48 h no se observaron diferencias estadísticamente significativas entre los dos grupos, aunque el aumento de EVA fue mayor en el grupo Incisional (Figura 1).
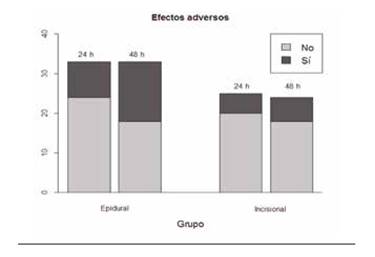
No se observaron diferencias significativas en la presencia de efectos secundarios a las 24 y 48 h entre los dos grupos (Figura 2).
En el grupo Incisional las náuseas fueron el efecto secundario más frecuente, encontrando algún caso de prurito, mientras que en el grupo Epidural el prurito fue el efecto secundario más frecuente, encontrando casos de náuseas y mareo, además de un caso de bloqueo motor y sensitivo por hematoma epidural tras punción.
DISCUSIÓN
El avance de la cirugía ha hecho que se intente disminuir la manipulación quirúrgica de tejidos con altas más precoces, hechos que nos hacen pensar en nuevas técnicas alternativas igual de efectivas que los catéteres epidurales, pero con un menor número de complicaciones y efectos secundarios, como podría ser el caso de los catéteres incisionales colocados en la herida quirúrgica.
Revisando la bibliografía actual, podemos aportar una serie de situaciones en los que resulta beneficioso el uso de este tipo de catéteres:
En las histerectomías se ha demostrado que es una técnica analgésica eficaz, que proporciona un muy buen control del DAP con un reducido consumo de opioide, escasos efectos secundarios, un alto índice de satisfacción de las pacientes y la percepción de estas de recibir una analgesia de calidad 6.
Nefrectomías parciales en las que la utilización de un catéter incisional podría ser una alternativa válida para proveer analgesia 9.
Cirugías inicialmente laparoscópicas en las que no se utiliza catéter epidural por presentar mayor riesgo que beneficio. Sin embargo, una parte de ellas termina reconvirtiéndose a abierta, y el catéter incisional sería una buena alternativa, ya que se coloca al finalizar la cirugía. Representa un gran beneficio para el paciente, ya que al controlarse mejor el dolor la movilidad es precoz y tiene un menor número de complicaciones y una disminución de la estancia hospitalaria 10.
Cirugías en las que habitualmente no se pone catéter epidural, tales como colecistectomía, ya que se ha visto que una correcta aplicación de la analgesia multimodal se asocia a un correcto manejo del DAP, que aumenta la calidad de la asistencia intrahospitalaria y es un factor que debe tenerse en cuenta para prevenir la aparición del dolor crónico postquirúrgico 7.
Otras cirugías abdominales: su uso está en revisión 8. Es por ello que hemos desarrollado este estudio en nuestro centro para establecer si el catéter incisional es una alternativa eficaz en cirugía de colon abierta.
El componente de dolor somático en las intervenciones abdominales deriva del músculo, la piel, la fascia y los tejidos subcutáneos. Con el catéter preperitoneal el agente anestésico se distribuye en planos más profundos de la pared abdominal incluyendo el peritoneo, con el posible efecto beneficioso en el íleo postoperatorio 11.
Desde el punto de vista fisiopatológico está demostrado que los bloqueos nerviosos centrales, como la epidural torácica, inhiben la respuesta de estrés con significativa disminución de hormonas mediadoras de ella. Se ha demostrado además que disminuyen de forma importante las complicaciones cardiovasculares y la morbilidad respiratoria en el paciente postoperado. También se ha visto mejoría de la capacidad de ejercicio y disminución del íleo postoperatorio, ya que se bloquea segmentariamente el sistema simpático toracolumbar 12.
Teniendo en cuenta los resultados del estudio y su limitación por el escaso número de pacientes (imposibilidad de disponer de más catéteres incisionales) y la subjetividad del EVA, podemos concluir que la analgesia epidural sigue siendo la técnica más eficaz para control del DAP tras cirugía de colon abierta con pocos efectos secundarios (sin diferencias estadísticamente significativas con respecto al grupo control). Sin embargo no podemos despreciar a la analgesia incisional, porque a pesar de lo que esperábamos al realizar el estudio, ha demostrado ser una técnica eficaz con muy pocos efectos secundarios, pudiendo reservarla para casos en los que se contraindique la técnica epidural o en los que esta sea imposible de realizar por dificultades técnicas o anatómicas.
Con respecto a los efectos secundarios, no hay que olvidar que ninguna técnica es inocua y existe morbilidad asociada a la infusión de anestésicos locales y/o opioides por vía epidural, contando entre sus efectos secundarios la hipotensión arterial, retención urinaria, infección del tracto urinario, infección epidural y hematoma epidural entre los más graves, que pueden provocar un aumento del tiempo de estancia hospitalaria 13.
La preocupación ante la infección de la herida quirúrgica con las graves consecuencias que puede tener hace que existan reticencias en determinados grupos quirúrgicos a la colocación de los catéteres de infusión. En el año 2006 Liu y cols. realizaron una revisión sistemática de los estudios clínicos controlados y randomizados realizados hasta la fecha, valorando la eficacia de la administración de AL a través de catéteres colocados en la herida quirúrgica, concluyendo una disminución en el consumo de opioides y de la incidencia de NVPO, especialmente en cirugía general y ginecológico-urinaria, junto al aumento de satisfacción de los pacientes. Observaron además la reducción en un día de la estancia hospitalaria. La infección de herida quirúrgica tenía una incidencia similar en los grupos activos (0,7 %) y en los grupos control (1,2 %) 14. Además no hay que olvidar que el catéter incisional tiene mínimos efectos sobre el sistema cardiovascular y la función motora y sensitiva de las miembros inferiores a diferencia del catéter epidural.
Nosotros no hemos encontrado diferencias estadísticamente significativas a lo largo de las 48 h entre ambos grupos, si bien está descrito mayor número de los mismos en relación con la analgesia epidural, como acabamos de relatar.











 text in
text in