INTRODUCCIÓN
En el entorno de radioterapia (RT) oncológica, el empleo creciente de esquemas agresivos de RT hace que el dolor constituya un problema en la práctica clínica diaria 1, por lo que resulta muy importante controlar este dolor para hacer más confortable el tratamiento y evitar que se suspenda la irradiación por este motivo, con el riesgo de pérdida de eficacia que conllevaría 2. En los pacientes en tratamiento con RT con intención radical, los pacientes pueden presentar de forma aguda dolor asociado a mucositis y epitelitis inducida por el tratamiento. Además, a medio plazo, pacientes que han recibido radioterapia radical o complementaria pueden presentar los síndromes dolorosos como plexopatía braquial o lumbo-sacra, osteoradionecrosis o proctitis o cistitis rádica 3. A estas situaciones concretas hay que sumar que muchos de los procesos oncológicos se acompañan de una sintomatología dolorosa susceptible de ser tratada con una pauta analgésica de base. En dichos casos, el impacto de la RT puede consistir en la exacerbación del dolor propio de la patología y/o en la aparición de episodios de dolor irruptivo de manera espontánea o asociados a la disfunción provocada en las zonas afectadas. En cualquiera de los casos la recuperación del control analgésico puede requerir la modificación de dicha pauta analgésica.
El dolor irruptivo oncológico (DIO) se define como una exacerbación aguda del dolor de rápida aparición, corta duración y de moderada a elevada intensidad que aparece en pacientes oncológicos con dolor crónico terapéuticamente controlado por fármacos opioides 4) (5.
Las recomendaciones para el tratamiento del DIO han incluido históricamente la adición de un opioide de acción corta. Sin embargo, más recientemente, las directrices han hecho hincapié en la utilidad de fentanilos de acción rápida. Estos agentes tienen un inicio rápido y corta duración de acción que coincide con el perfil de un episodio típico DIO 6) (8.
Los datos de las encuestas indican que el DIO está lejos de ser tratado de manera óptima 9) (10) (11, lo que resulta en un aumento de la percepción de la intensidad del dolor 12, disminución de la calidad de vida del paciente 11 y una carga económica significativa 13.
No existen estudios controlados que midan el manejo, la intensidad y la eficacia del tratamiento del dolor inducido por los tratamientos oncológicos como la RT. Con estos antecedentes, el objetivo principal de este estudio fue estudiar el manejo del dolor del paciente oncológico en tratamiento con RT y su impacto en el control analgésico del mismo, evaluar la efectividad y la tolerabilidad de los tratamientos analgésicos utilizados, así como la satisfacción y el impacto en la calidad de vida del paciente.
MATERIAL Y MÉTODOS
Diseño del estudio
Estudio epidemiológico, observacional, prospectivo, multicéntrico, en pacientes con diagnóstico de cáncer, de cualquier localización y estadio del tumor, que precisaron un tratamiento analgésico pautado de 3er escalón para su dolor de origen oncológico y que iniciaron un tratamiento con RT (no combinada con otros tratamientos) y susceptible de que el oncólogo radioterapeuta modificara su control analgésico. Los pacientes se reclutaron de 15 servicios de Oncología Radioterápica procedentes de centros de las regiones de Valencia y Murcia entre mayo de 2013 y el periodo de reclutamiento se prolongó hasta diciembre de 2014. Cada investigador reclutó de forma consecutiva una media de 10 pacientes que acudían a su consulta y que cumplían todos los criterios de selección.
Los criterios de inclusión fueron: pacientes ambulatorios mayores de 18 años, con diagnóstico de cáncer (cualquier localización) con independencia del estadio, que fuese a iniciar tratamiento con radioterapia (RT). Además, debían presentar una esperanza de vida mayor a los 6 meses, medicación analgésica basal de 3er escalón para el tratamiento del dolor que, a juicio del oncólogo radioterapeuta, pudiese ser alterada y que autorizase su participación en el estudio mediante la firma del consentimiento informado por escrito.
Se excluyeron del estudio aquellos pacientes que, pese a iniciar el tratamiento con RT, no tenían instaurado el 3er escalón de tratamiento analgésico y aquellos que, a juicio del investigador, no conservaban la capacidad cognitiva suficiente, presentaban incapacidad sensorial o barreras psiquiátricas o lingüísticas que impedían o dificultaban su participación y colaboración en el seguimiento del estudio.
Se estableció un periodo de seguimiento de tres meses con un control basal que coincidió con la primera sesión de RT, y dos visitas de seguimiento (al mes y a los tres meses después del inicio del tratamiento radioterápico).
Los investigadores de cada centro recogieron la información mediante un cuaderno de recogida de datos (CRD) diseñado al efecto, que incluía la información de la historia clínica y de la entrevista directa con el paciente. Para un completo seguimiento, se adjuntó un diario destinado al paciente mediante el cual el paciente debía anotar todo proceso de dolor irruptivo con sus respectivas características y junto con la medicación tomada durante un periodo de tres meses.
Variables analizadas
En la visita al inicio del estudio se recogieron: datos sociodemográficos de los pacientes (sexo y edad), caracterización basal del proceso oncológico (localización del tumor, estadio y escala de estado general del paciente oncológico ECOG), nivel de dolor (cuestionario Breve de Evaluación del Dolor [CBD], Escala Visual del Dolor), tratamiento analgésico de base (tipo y dosis), y dosis de RT empleada. A lo largo del seguimiento se recogieron datos del tratamiento analgésico, tanto del tratamiento de base como de rescate (tipo, dosis, fecha de inicio y fecha final de cada tratamiento o de dosis). También se recogieron los resultados con las distintas estrategias de tratamiento analgésico a lo largo del seguimiento que incluyeron: a) pacientes en los que se mantiene el tratamiento analgésico de base; b) pacientes en los que el tratamiento analgésico de base se refuerza o modifica con una pauta analgésica de larga duración más intensa; c) pacientes en los que a la pauta analgésica de base se incorpora un analgésico de acción rápida a demanda para episodios de dolor irruptivo, y d) pacientes en los que a la pauta analgésica de base se incorpora un analgésico de acción rápida de manera pautada para evitar que se produzcan episodios de dolor irruptivo asociados a la disfunción provocada en las zonas afectadas.
También se recogieron datos de seguridad de los tratamientos utilizados (reacciones adversas) durante todo el periodo de seguimiento.
El control analgésico se definió a partir del cambio relativo desde el momento basal hasta el mes/tres meses de seguimiento en la intensidad del dolor máximo medida en la Escala Visual Analógica (EVA) del CBD (Brief Pain Inventory). El mínimo cambio clínicamente significativo se corresponde con ± 15 %. También se evaluó la cantidad estandarizada de dolor producido por los episodios de dolor irruptivo (mínima diferencia significativa, para un nivel de significación del 95 %, se corresponde con ± 1,96).
Se caracterizó el dolor al mes y a los tres meses del inicio de la RT mediante la valoración del cambio en la dimensión del dolor del CBD y de la cantidad de dolor producido por episodios de dolor irruptivo a lo largo del seguimiento del paciente (tiempo por intensidad). Asimismo, se valoró el nivel de satisfacción del paciente al mes y al final de seguimiento, según el cuestionario de satisfacción (con respuestas tipo Likert) y la calidad de vida mediante la escala EuroQol-5D.
Análisis estadístico
Se estimó un tamaño muestral de 150 pacientes con la asunción de que las características basales explican un 15% de la varianza de la variable dependiente (r2 del modelo con factores basales = 0,15), y que las estrategias de manejo explican un mínimo del 10 %; que el nivel de significación deseado era 95 %, la potencia del 90 % (130 pacientes); y las pérdidas de seguimiento serían alrededor del 10 %. Las variables cuantitativas fueron descritas mediante: media, desviación típica, IC 95 % (intervalo de confianza de la media al 95 %), mediana, rango intercuartílico y valor mínimo y máximo. Las variables cualitativas fueron descritas mediante la frecuencia y el porcentaje. La comparación de variables cualitativas entre dos o más grupos se realizó mediante el test de la Chi cuadrado y/o el test exacto de Fisher. Para determinar si las variables cuantitativas se ajustaban a una distribución normal se empleó la prueba de Kolmogorov Smirnoff o Shapiro-Wilk. Todas las pruebas estadísticas serán consideradas bilaterales y se tomará como nivel de significación α= 0,05.
Consideraciones éticas
El protocolo del estudio fue presentado para su evaluación al Comité Ético de investigación clínica de la fundación Instituto Valenciano de Oncología, que resolvió aprobar el estudio a fecha de 2 de octubre de 2012. Posteriormente se solicitó la ampliación de centros a dicho comité, recibiendo la aprobación de esta medida a fecha de 6 de mayo de 2013. Además de en este comité, debido al carácter prospectivo del estudio, este tuvo que ser evaluado por los comités de las comunidades de Valencia y de Murcia. En el caso de 4 de los centros participantes, fue necesaria la evaluación de nuevo por parte de los respectivos comités de ética.
RESULTADOS
De los 15 centros previstos para participar, tres de ellos no aportaron pacientes y únicamente uno de ellos aportó los 10 pacientes previstos según el protocolo del estudio. Finalmente, y tras ampliación del periodo de reclutamiento cuatro veces consecutivas, se recogió información de un total de 60 pacientes (tasa de respuesta 40 %), uno de los cuales incumplía los criterios de selección, por lo que la población elegible fue de 59 pacientes. Todos los pacientes firmaron el CI. Sin embargo, en la depuración de la base de datos, se detectaron 3 pacientes más que incumplían criterios de selección (sin tratamiento de opioides de 3er escalón) y 7 adicionales en los que la fecha de su visita basal se desviaba de lo estipulado en el protocolo en cuanto a su relación con la fecha de inicio de radioterapia (visitas basales realizadas antes de un mes o después de un mes de la fecha de inicio de la RT). Por tanto, la muestra final estuvo formada por 49 pacientes (33 % del tamaño estimado). La Figura 1 esquematiza el diagrama de flujo del estudio.
Características basales
En la Tabla I aparecen resumidas las características de los pacientes, la caracterización del proceso oncológico y del dolor en la visita basal. El 72,3 % de los pacientes de este estudio eran hombres. La edad media de los pacientes fue de 63,7 ± 11,5 años (rango 32-84). En el 26,5 % de los pacientes el tumor se encontraba en pulmón y en el 28,6 % en cabeza y cuello; en el resto de los pacientes la localización fue muy variada (3 en colon/recto y en mama, 2 en próstata y en páncreas y 1 en riñón, vejiga, útero, esófago y piel; en 4 casos consta localización desconocida). El 70,8 % eran cánceres en estadio IV. La mediana (P25-P75) del tiempo transcurrido desde el diagnóstico fue 4,0 (2,5-13,5) meses. Según la escala (0-4) ECOG, un 17,0 % de los pacientes estaban totalmente activos, el 51,1 % estaban restringidos para la realización de actividad física enérgica, el 23,4 % en régimen ambulatorio y capaces de cuidar de sí mismos, el 8,5 % con limitación de la capacidad de cuidar de sí mismos y ningún paciente estaba totalmente incapaz.
Tabla I CARACTERÍSTICAS BASALES DE LOS PACIENTES Y DEL DOLOR

*El escaso número de observaciones hacen aconsejable utilizar la mediana y el rango intercuartílico para describir estas variables. 1: calculado como la suma de dolor peor, más leve y promedio de las últimas 24 horas y el que tiene ahora mismo. 2: calculado como el promedio de 7 ítems que valoran el impacto del dolor en actividad de la vida diaria.
DE: desviación estándar. EVA: escala visual analógica. RT: radioterapia.
Todos, excepto uno de los pacientes, refirieron dolor en el momento de la visita basal. La causa del dolor en el 20,8 % era el tumor primario, en el 54,2 % las metástasis y en el 22,9 % el tratamiento con RT. La mediana (P25-P75) del número de episodios en el último mes fue 56,2 (14,8-90) y la mediana del número de crisis al día fue 3,0 (2-4,5). De los 48 pacientes con dolor, el 60,4 % estaban recibiendo tratamiento para el dolor irruptivo. Fentanilo fue el principio activo más frecuentemente utilizado (70,4 %), seguido de morfina o hidromorfona (14,8 %), oxicodona (7,4 %), tramadol (3,7 %) y AINE o dipironas (3,7 %). Según los resultados del cuestionario CBD (Tabla I), la intensidad del dolor en el momento basal en escala 0-40, obtenida como la suma del dolor peor, el más leve, el promedio y el que tiene ahora mismo, fue 18,9 ± 7. El dolor máximo sufrido en las últimas 24 horas en escala 0-10, fue 7,8 ± 2,1, y el impacto del dolor en las actividades de la vida diaria en escala 0-10, calculada como el promedio de los 7 ítems que valoran esta dimensión, fue 4,9 ± 2,6.
En cuanto a la caracterización del tratamiento con RT basal, todos los pacientes inician RT externa. Las localizaciones más frecuentes fueron: cuello (28,6 %), tórax (22,4 %), columna vertebral (20,4 %), pelvis (16,3 %) y cráneo (12,2 %). Se utilizó dosis de 300 cGy en el 20,8 % y de 400 cGy en el 6,3 %; en el resto (72,9 %) se utilizaron otras dosis, con una mediana (P25-P75) de 500 (200-6.000). En la visita de 1 mes, el 38,7 % recibieron RT en esa visita. Se utilizó dosis de 300 cGy en el 8,3 %, y en el 91,7 % restante se utilizaron otras dosis, con una mediana (P25-P75) de 212 (200-350).
Las Tabla II y Tabla III resumen el tratamiento analgésico basal. El tratamiento de rescate más frecuentemente pautado fue fentanilo (77,6 % de pacientes) con dosis 200 (100-400), y la presentación más habitual fue la sublingual (57,9 %; a dosis 200 [100-400]), seguida de la inhalada (15,8 %; a dosis 400 [162,5-850]); en un 23,7 % no se especifica la presentación. Como segundo fármaco de rescate pautado se administró fentanilo transdérmico en 2 pacientes y metamizol en uno. El 16,3 % de los pacientes no tiene pautado ningún tratamiento de rescate.
Tabla II TRATAMIENTO ANALGÉSICO BASAL (N = 49). FÁRMACOS UTILIZADOS Y DOSIS/DÍA

Min.: mínimo. Max.: máximo. P25: percentil 25. P75: percentil 75. na: no aplicable
Tabla III TRATAMIENTO DE RESCATE BASAL (N = 49). FÁRMACOS UTILIZADOS Y DOSIS/DÍA

Min.: mínimo. Max.: máximo. P25: percentil 25. P75: percentil 75. na: no aplicable. Las dosis/día no siguen una distribución normal o tienen un escaso número de observaciones que hacen recomendable la utilización de la mediana y el rango intercuartílico para su descripción
Objetivo principal
La Tabla IV resume las características del dolor en las visitas del mes 1 y el mes 3, así como el tratamiento y las diferentes estrategias de tratamiento. En la visita del mes 1, en relación al tratamiento de rescate pautado, no se pautó ninguno en el 23,3 % de los pacientes. En los que sí se utilizó medicación de rescate la media de utilización desde la visita anterior fue 24,8 ± 20,0 veces. Se produjo cambio de tratamiento o dosis en el 74,2 % de los pacientes que acudieron a la visita del primer mes. En el 82,6 % de los casos fue el fentanilo el fármaco final del cambio, siendo la presentación sublingual la más frecuente (31,6 % de los casos en los que se utilizó fentanilo). Respecto al tratamiento en la visita del mes 3, se pautó medicación de rescate al 60 % de los pacientes y la media de utilización desde la visita anterior fue 38,6 ± 29,9 veces. Se produjo cambio de tratamiento o dosis únicamente en el 20,0 % de los pacientes que acudieron a la visita del mes 3 y en el 66,6 % de los casos fue el fentanilo el fármaco final del cambio. La presentación sublingual (50 %) y la inhalada (50 %) fueron las únicas empleadas.
Tabla IV CARACTERIZACIÓN DEL DOLOR Y TRATAMIENTO EN LA VISITA AL MES Y A LOS TRES MESES


*El escaso número de observaciones hacen aconsejable utilizar la mediana y el rango intercuartílico para describir estas variables. 1: calculado como la suma de dolor peor, más leve y promedio de las últimas 24 horas y el que tiene ahora mismo. 2: calculado como el promedio de 7 ítems que valoran el impacto del dolor en actividad de la vida diaria. DE: desviación estándar. EVA: escala visual analógica.
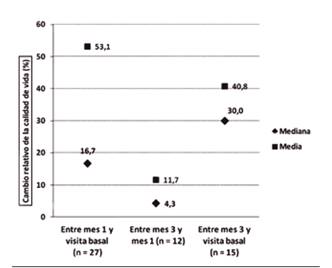
La Figura 2 y Figura 3 representan los valores medios y medianos del cambio relativo del máximo dolor y de la cantidad de dolor entre visitas. Los resultados muestran una disminución del máximo dolor y de la cantidad de dolor en la visita al mes y a los tres meses respecto a la basal. Entre la visita de 1 mes y la de 3 meses el cambio relativo es menor.
La Tabla V describe el cambio relativo del máximo dolor y de la cantidad de dolor entre las 3 visitas del estudio en función de la estrategia de manejo del dolor. En ninguna de las 3 comparaciones se encuentra asociación entre el cambio relativo del máximo dolor y la estrategia analgésica, por lo que se desestima la realización del análisis multivariante. Al analizar el cambio relativo de la cantidad de dolor en función de la estrategia analgésica, se encontró una asociación entre el cambio relativo del máximo dolor y la estrategia analgésica (p = 0,036) entre visita basal y el mes 3.
Tabla V CAMBIO RELATIVO EN LA INTENSIDAD DE DOLOR, DOLOR MÁXIMO, CALIDAD DE VIDA Y GANANCIA EN SALUD EN FUNCIÓN DEL TIPO DE ESTRATEGIA

nd: no disponible. +Mediana y rango intercuartílico. ns: no significativo. B: basal. V1: visita al mes 1. V3: visita al tercer mes. DE: desviación estándar. *p < 0,05.
Satisfacción del paciente
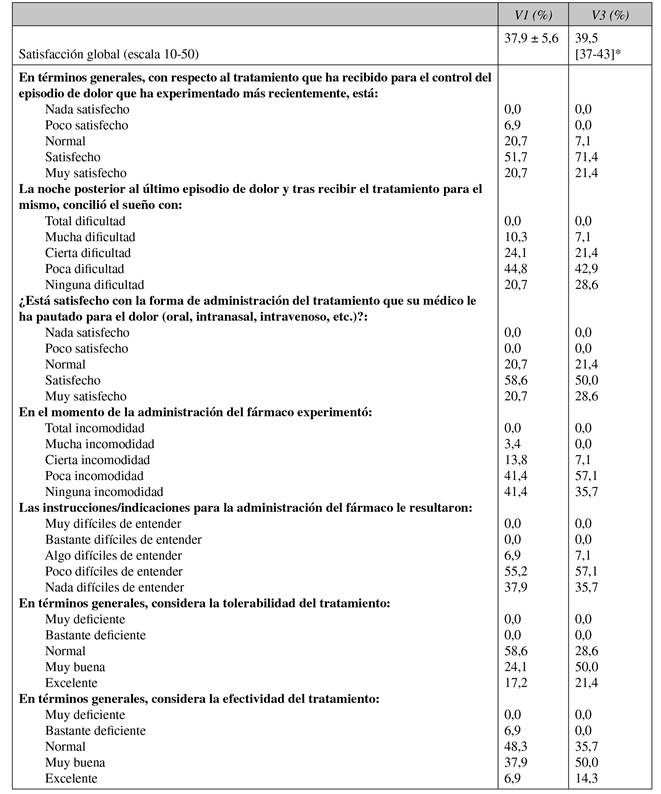
La Figura 4 muestra la satisfacción global con el tratamiento, con valores medios y medianos altos y muy próximos en ambas visitas, siendo ligeramente superior en la visita de 3 meses. Los resultados del test de satisfacción indican un grado de satisfacción de moderado a alto respecto al control del episodio, forma de administración, tolerabilidad, efectividad, rapidez de efecto y satisfacción global, con una mejoría en la visita a los tres meses respecto a la visita al mes (Tabla VI). No se encontró asociación entre la satisfacción del paciente y la estrategia de tratamiento.
Calidad de vida y ganancia en salud
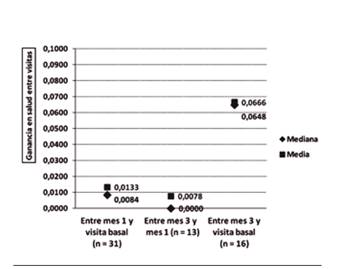
La Figura 5 y Figura 6 representan el cambio relativo de la calidad de vida y de la ganancia en salud entre las tres visitas. Los cambios positivos indican mayor calidad de vida entre la vistita 1 y la basal y la visita 3 y la basal en ambos parámetros.
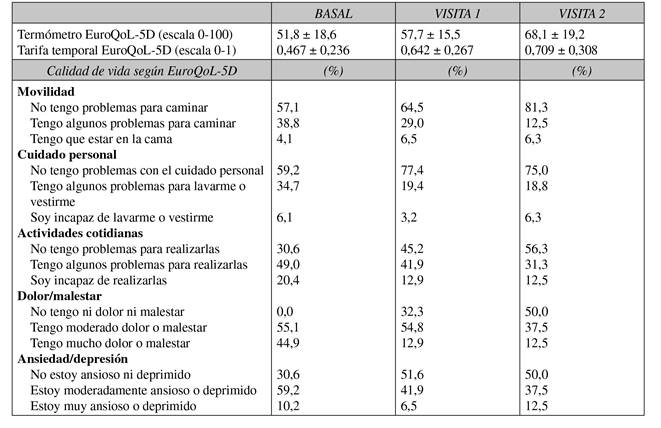
Respecto a las estrategias de tratamiento no se encontró asociación entre el cambio relativo de la calidad de vida del paciente o la ganancia en salud (Tabla V). La Tabla VII muestra los resultados del EuroQoL-5D en las tres visitas del estudio, observando mejoría en las dos visitas respecto a la visita basal y se redujo particularmente el porcentaje de pacientes con una alta percepción de dolor o malestar asociado al mismo.
Tolerabilidad
Únicamente 2 pacientes sufrieron una reacción adversa durante el estudio. La primera de ellas consistió en "somnolencia" de intensidad leve, relacionada con el aumento de dosis del fármaco (fentanilo transdérmico); no se realizó ninguna acción a causa de la RA. La segunda reacción adversa consistente en "desorientación" de intensidad moderada, relacionada con la instauración de oxicodona. Tuvo una duración de 19 días hasta que se suspendió el fármaco. El desenlace de ambas fue la mejoría.
DISCUSIÓN
El dolor irruptivo en los pacientes oncológicos que tienen pautado tratamiento de RT, según lo observado en este estudio, muestra una prevalencia mayor que la observada en pacientes oncológicos de nuestro entorno no sometidos a tratamiento radioterápico 14, con importante repercusión en el estado general y calidad de vida de los pacientes, así como en la práctica clínica diaria de los servicios de radioterapia, en cuanto al manejo del mismo y su posible alteración en la correcta administración de la radioterapia. Por ello, cobra relevancia conocer el perfil específico de estos pacientes, caracterizar el dolor y valorar las diferentes estrategias de tratamiento disponibles para garantizar un tratamiento eficaz y una calidad de vida óptima. Este es el primer estudio observacional que se centra en el manejo del dolor en el ámbito asistencial de Radioterapia Oncológica. El perfil del paciente afectado por este dolor seleccionados para RT son mayoritariamente hombres, mayores de 60 años, que presentan un cáncer en estadio IV diagnosticado durante el último año, con localizaciones frecuentes en pulmón, cabeza y cuello. Las localizaciones de los tumores coinciden con lo señalado en otros estudios internacionales respecto al tipo de localización del tumor con mayor prevalencia en DIO 15. El número de crisis diarias de dolor irruptivo iniciales es mayor a las señaladas en otros estudios de pacientes oncológicos no sometidos a RT, pero con un nivel de intensidad inicial semejante (valores 7-8 en la escala EVA) que retornaban a niveles de dolor moderado tras más de 15 minutos de crisis en la mayoría de los casos (14). Sumando el dolor basal al producido por las crisis irruptivas, los pacientes referían afectación de las actividades de la vida diaria de niveles intermedios entre el impacto nulo y el máximo posible 16 y cuadros moderados de ansiedad o depresión que, sumado a la alta prevalencia de dolor, reflejaba niveles de calidad de vida muy por debajo de los de la población general española (51,8 frente a 77,53 en población general) 17. En las revisiones subsiguientes, tras instaurar diferentes estrategias analgésicas para controlar el dolor basadas fundamentalmente en fentanilo, se redujo el porcentaje de pacientes que referían dolor, disminuyó la intensidad del dolor señalado, el nivel de afectación por la intensidad del dolor en las actividades de la vida diaria se redujo progresivamente, un mayor porcentaje de pacientes señalaron que habían desaparecido los cuadros de ansiedad/depresión, y la calidad de vida mejoró. Estos resultados coinciden con datos recientemente publicados en pacientes con DIO tratados con fentanilo, en los que las dimensiones de actividad física, ansiedad y depresión fueron las que mejoraron fundamentalmente tras el tratamiento 18.
Respecto al posible impacto de la RT sobre el estado álgido de los pacientes, más de un tercio de los casos refirieron dolor atribuible a efectos de la RT, asociado en un 25 % a la mucositis rádica y un 18 % a la radiodermitis 19) (20. Sin embargo, no hay datos suficientes para hacer una valoración respecto al efecto del tratamiento de RT en los cambios en la valoración del dolor, en tanto a posible incremento del dolor por efecto secundario de la radioterapia como a posible efecto beneficioso antiálgico de la irradiación (dolor de origen tumoral).
Especial mención merece el nivel de satisfacción de los pacientes con el tratamiento recibido para el control del episodio de dolor basado en diferentes formas de administración de fentanilo, predominantemente sublingual, con niveles de satisfacción altos-muy altos respecto a su forma de administración sencilla y cómoda, muy buena tolerancia, alivio efectivo y rápido que coincide con lo señalado en otros estudios sobre el manejo del DIO con diferentes preparaciones de fentanilo 21) (22. La pauta analgésica fue manejada de manera dinámica ajustada a los pacientes, con cambios y ajustes distribuidos entre el refuerzo y disminución de la analgesia de base, o la de rescate o el refuerzo de la estrategia combinada de ambas. Sin embargo, al personalizarse las estrategias de manejo, la dispersión de los casos por las distintas estrategias junto a la disminución en el número de pacientes disponibles en el seguimiento no permite valorar su diferente impacto y, únicamente, podemos afirmar que existe una gran variabilidad en el manejo analgésico que las pautas de refuerzo reducen el dolor, y que en aquellos casos en los que se precisa el refuerzo, es el fentanilo el medicamento más utilizado, tanto para el refuerzo de la analgesia de base como en la del tratamiento del dolor irruptivo.
Una de las principales limitaciones de este estudio ha sido el pequeño tamaño muestral, no solo en el número de pacientes, que se ha visto reducido a 49 pacientes (la tercera parte del proyectado), sino también a la pérdida de observaciones en las visitas de los pacientes que forman la MA. Con este número de observaciones, la potencia para encontrar asociación univariante entre las variables derivadas del estudio y la estrategia de tratamiento queda muy limitada. Otra limitación es la recogida de datos de forma heterogénea respecto a la dosis del tratamiento con RT utilizado, por lo que los datos han de ser interpretados con cautela. También hay que considerar la limitación que surge con la variable derivada "Cambio relativo de la cantidad de dolor" basada en la "Intensidad de dolor de la última crisis de dolor irruptivo".
CONCLUSIONES
El dolor irruptivo en los pacientes oncológicos sometidos a radioterapia constituye un síntoma de elevada prevalencia. No hay una estrategia analgésica predominante en el manejo de estos pacientes, pero fentanilo es el fármaco más frecuentemente pautado. El tratamiento analgésico basado en dicho fármaco para tratar el dolor irruptivo repercute favorablemente en el estado general y la calidad de vida de los pacientes, la tolerabilidad de los tratamientos es excelente y los pacientes manifiestan un alto grado de satisfacción.











 texto en
texto en