Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Gerokomos
versión impresa ISSN 1134-928X
Gerokomos vol.22 no.1 Barcelona mar. 2011
COMUNICACIONES
Disfagia en ancianos que viven en residencias geriátricas de Barcelona
Dysphagia in the elderly living in nursing homes Barcelona
M.a José Torres Camacho1; Martín Vázquez Perozo1; Anna Parellada Sabaté1; M.a Eloína González Acosta2
1Diplomado Universitario en Enfermería.
2Médico.
Unitat d'Atenció Domiciliaria Geriátrica (UADG). Institut Catalá de la Salut. C/ Manso, 19. 08015 Barcelona.
Este trabajo fue premiado en el último Congreso de la SEEGG (Sociedad de Enfermería Geriátrica y Gerontológica) en Málaga.
Dirección para correspondencia
RESUMEN
El 15% de las personas mayores de 65 años sufre disfagia y la prevalencia en residencias geriátricas (RG) se estima en un 40%.
Objetivos: conocer la prevalencia de ancianos con disfagia en RG de Barcelona y describir el estado funcional (físico y psíquico), edad, sexo, patologías, fármacos que inciden en la posible aparición de la disfagia y valorar las medidas dietéticas adoptadas por las RG para el manejo de la disfagia.
Métodos: se han estudiado 1.777 residentes de 66 RG valorados por la Unidad de Atención Domiciliaria Geriátrica (UADG) hasta septiembre de 2008. El estudio se realiza mediante un cuestionario elaborado por la UADG asesorado por Nestlé Nutrition.
Resultados: el perfil de las personas con disfagia es de mujeres mayores de 85 años con dependencia física importante y deterioro cognitivo severo. La mitad presenta algún tipo de demencia. La prevalencia de disfagia es del 5,40%. La disfagia a líquidos es del 88,52%. La utilización de espesantes comerciales es reducida. La prevalencia de disfagias a texturas mixtas es del 76,03%. La dieta triturada se da en el 79,16%. Utiliza dieta adecuada el 87,5%. La disfagia sólo consta en la historia clínica en el 13,54%.
Conclusiones: la disfagia debe quedar reflejada en la historia clínica. El personal de las RG necesita formación para reconocer los signos de alerta indicativos de disfagia. Las medidas dietéticas son fundamentales.
Palabras clave: Disfagia, anciano, medidas dietéticas, signos de alerta.
SUMMARY
15% of people over 65 suffer dysphagia and prevalence in geriatric residences (GR) is estimated at 40%.
Objectives: to determine the prevalence of dysphagia in elderly in GR at Barcelona and to describe the functional status (physical and mental), age, sex, diseases, drugs that affect the possible occurrence of dysphagia and to assess dietary measures taken by the GR to management of dysphagia.
Methods: we studied 1.777 residents of 66 GR, assessed by the Geriatric Home Care Unit (UADG) until September 2008. The study was conducted by questionnarie prepared by the UADG, advised by Nestlé Nutrition.
Results: the profile of people with dysphagia are women over age 85 with significant physical dependence and severe cognitive impairment. Half have some form of dementia. The prevalence of dysphagia is 5.40%. Dysphagia to liquids is 88.52%. The use of commercial thickeners is reduced. The prevalence of mixed textures dysphagia is 76.03%. The crushed diet is given in 79.16%. They use proper diet 87.5%. Dysphagia is only recorded in history at 13.54%.
Conclusions: dysphagia should be reflected in the history. The GR staff need training to recognize the warning signs suggestive of dysphagia. Dietary measures are essential.
Key words: Dysphagia, elderly, dietary measures, warning signs.
Introducción
El incremento de la esperanza de vida experimentado en los últimos años ha supuesto un aumento de la población de mayores de 65 años; esta es una población con mayor riesgo de padecer enfermedades y discapacidades (1). La disfagia tiene una gran prevalencia entre la población anciana. Se estima que el 15% de las personas mayores de 65 años sufre disfagia y la incidencia en residencias geriátricas (RG) ha sido estimada por Donner, en 1986, en un 40% (2).
La disfagia se define como la dificultad para tragar o deglutir alimentos o bebidas (3). No es una enfermedad sino un síntoma y, como tal, suele ir asociada a otros síntomas a los que se suele prestar mayor atención, mientras la disfagia queda desatendida. Puede ser debida a la dificultad para preparar el alimento, formar un correcto bolo y desplazarlo hasta el fondo de la boca, o por una descoordinación neuromuscular que impide que el alimento pase correctamente por el esófago hasta el estómago. La disfagia puede tener consecuencias graves sobre el estado de salud de la persona que la sufre y puede causar: deshidratación, pérdida involuntaria de peso y/o malnutrición, infecciones y neumonías, mayor riesgo de contraer alguna enfermar y fiebre sin causa aparente (4).
El 47% de los pacientes que han sufrido accidente vascular cerebral (AVC) puede padecer disfagia en algún momento de su enfermedad. En la enfermedad de Parkinson, la prevalencia se sitúa en el 52%. Las demencias, entre las que destaca la enfermedad de Alzheimer, cursan con disfagia en el 25% de los casos. El 60% de personas con esclerosis múltiple padece disfagia y, en muchas ocasiones, es el síntoma con el que debuta la enfermedad.
La UADG realiza su trabajo en las RG a través de la valoración geriátrica integral de cada residente y conoce los problemas, estados y situaciones de las personas institucionalizadas. La UADG ha querido plantear la disfagia como objeto de estudio porque ha detectado un gran desconocimiento sobre el tema en el ámbito de las RG (4).
Objetivos
General
Conocer la prevalencia de ancianos con disfagia que viven en las RG de Barcelona.
Específicos
1. Describir el estado funcional (físico y psíquico), edad y sexo, patologías y fármacos que inciden en la posible aparición de la disfagia.
2. Valoración de las medidas dietéticas adoptadas por las RG para el manejo de la disfagia.
Diseño
Estudio descriptivo transversal.
Ámbito, periodo y población de estudio
La población de estudio está formada por los ancianos que viven en las RG de la ciudad de Barcelona y que han sido valorados por la UADG hasta el mes de septiembre de 2008; la constituyen 1.777 residentes de 66 RG.
Instrumentos utilizados
• Historia clínica geriátrica (HCG) que la UADG realiza a cada anciano institucionalizado.
• Cuestionario de disfagia elaborado por los profesionales de la UADG, asesorados por Nestlé Nutrition. Ha sido elaborado en base a la observación de los signos que alertan de la presencia de la dificultad al tragar (5). La existencia de uno de estos signos debe hacer sospechar disfagia. Es un cuestionario cerrado de 12 preguntas con tres posibles respuestas -"Sí", "No", "A veces"- en el que se indica quien es la persona que responde, el cuidador o responsable, o el residente. En el cuestionario se ha recogido información sobre si:
• Consta disfagia en los antecedentes.
• Tiene dificultades para tragar.
• Tiene tos mientras come.
• Tiene tos después de comer.
• Carraspea frecuentemente.
• Se atraganta con los líquidos.
• Se atraganta con los sólidos.
• Se atraganta con las texturas mixtas.
• Se le hace una bola en la boca cuando come.
• Babea frecuentemente.
• Es incapaz de tragar el bolo alimenticio en una única deglución.
• La dieta es adecuada a la disfagia. Especificar medidas dietéticas.
Variables
• Edad. Sexo. Índice de Barthel (IB), valora la capacidad para realizar las actividades básicas de la vida diaria (ABVD). Test de Pfeiffer, valora el estado cognitivo. Utilización de sonda nasogástrica (SNG). Utilización de gastrostomía por endoscopia percutánea (PEG).
• Patologías relacionadas con la disfagia: Alzheimer, AVC, esclerosis múltiple (EM), Parkinson, traumatismo craneoencefálico (TCE), neoplasias, otras patologías neurológicas, otras demencias, patologías no relacionadas con las disfagias (6).
• Medicamentos que pueden influir: antidepresivos, neurolépticas, benzodiazepinas, otros.
• Cuestionario de disfagia elaborado por la UADG.
Metodología
• Las encuestas fueron realizadas por los DUE de la UADG en las visitas realizadas a las RG. Se realizó un entrenamiento previo de los encuestadores para unificar criterios.
• Se entrevistó al residente y, en caso de que este no pudiera contestar, a la persona responsable.
• La entrevista se realizó en la misma RG.
Análisis de datos
Se ha realizado estadística descriptiva de las variables analizadas mediante proporciones.
Resultados de las variables
No se ha encontrado ningún paciente con disfagia en 30 RG (45,45%) y 36 RG (54,54%) presentan residentes con disfagia.
El total de residentes con disfagia es de 112 (6,30%) de los cuales 16, ya valorados y pasado el cuestionario, fueron exitus, por tanto nos quedamos con un total de 96 (5,40%) personas con disfagia. El 19,20% (20) es hombre y el 80,80% (76) es mujer.
El rango de edad del grupo con disfagias es: > 85 años el 52,08% (50), de 75 a 84 años el 36,45% (35), y de 65 a 74 años el 11,45% (11).
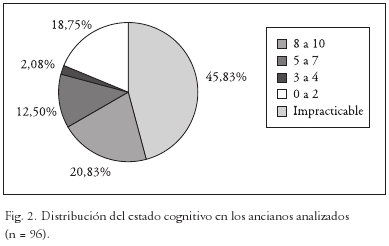
En la capacidad funcional, según IB: el 57,29% (55) presenta IB < 20 (gran dependencia para las ABVD), el 20,83% (20) presenta IB de 20-35 (dependencia avanzada), el 9,38% (9) presenta IB de 35-55 (dependencia moderada), el 9,38% (9) presenta IB de 60-90 (dependencia leve) y el 3,13% (3) presenta IB > 90 (autonomía total) (Fig. 1). En la capacidad cognitiva, según el test de Pfeiffer, en el 45,83% (44) de residentes no es posible realizarlo por deterioro cognitivo grave, el 20,83% (20) presenta Pfeiffer de 8 a 10 (deterioro cognitivo importante), el 12,5% (12), Pfeiffer de 5-7 (deterioro cognitivo moderado), el 2,08% (2) Pfeiffer de 3-4 (deterioro cognitivo leve) y el 18,75% (18) Pfeiffer de 0-2 (normal) (Fig. 2).
• Patologías relacionadas con la disfagia: enfermedad de Alzheimer 32,29% (31 residentes), AVC 23,95% (23), esclerosis múltiple 1,04% (1), Parkinson 5,20% (5), TCE 2,08% (2), neoplasias 5,20% (5), otras patologías neurológicas 6,25% (6), otras demencias 20,83% (20) y patologías no relacionadas con las disfagias 3,12% (3) (Fig. 3).
• Medicamentos que pueden influir en la aparición de la disfagia: antidepresivos 22,91% (22 residentes), neurolépticos 16,66% (16), benzodiazepinas 18,75% (18), antidepresivos + neurolépticos 7,29% (7), benzodiacepinas más antidepresivos 8,33% (8), benzodiazepinas más neurolépticos 6,25% (6) y otros medicamentos 19,79% (19).
Llevan SNG cinco residentes y PEG dos residentes.
Resultados del cuestionario
Las persona que responden el cuestionario son (Tabla 1):
• Cuidador: 90,62% (87 personas).
• Residente: 9,38% (9 personas).
Discusión
En la población analizada, el perfil del residente que presenta problemas para la deglución está representado por un alto porcentaje de mujeres (80,80%) con respecto a los hombres, lo cual refleja la realidad sociodemográfica actual. Se trata de una población muy envejecida, más de la mitad es mayor de 85 años (52,08%). Tiene una dependencia física importante para las ABVD según IB < 60 (87,50%) y, según el test de Pfeiffer, el 66,66% muestra un deterioro cognitivo severo.
La disfagia es una consecuencia frecuente en pacientes con enfermedades neurológicas progresivas (7). En este estudio, más de la mitad de la muestra -el 53,12%- presenta algún tipo de demencia, y los AVC representan el 23,95%.
Destaca la prevalencia de casos de disfagia encontrados (5,40%) ya que, según la bibliografía consultada, se estima que la cifra de casos de disfagia puede llegar hasta el 40% en ancianos institucionalizados (2).
Dado el gran número de residentes con deterioro cognitivo, el cuestionario fue respondido mayoritariamente por el cuidador (90,62%).
La dificultad en la ingesta de líquidos (88,52%) sigue encabezando las alteraciones de la deglución (8). Aún así, la utilización de espesantes comerciales (7,29%) es muy reducida y en una RG ni los conocían. Las gelatinas (63,53%) tienen protagonismo en disfagias a los líquidos ya que no se conocen sus inconvenientes: si se dan a temperatura ambiente o se retienen en la boca, se licuan y, por lo tanto, dificultan la deglución en los ancianos con disfagia a los líquidos.
Sorprende el desconocimiento del concepto de texturas mixtas por parte del personal de las RG, teniendo en cuenta el alto número de casos encontrados en el estudio (76,03%).
La alimentación de los ancianos con disfagia, según el estudio en las RG, básicamente es triturada (79,16%) (Fig. 4). En la muestra, utilizan dieta adecuada en el 87,5%, pero todavía hay RG con dietas inadecuadas.
La utilización de las jeringas en la alimentación oral sigue siendo una práctica habitual a pesar de estar contraindicada.
Hay confusión en el concepto de disfagia. Al preguntar al personal de las RG por las personas que presentan problemas en la deglución, nos remiten a todos los residentes que toman triturado sin discriminación.
Otro dato contradictorio y que nos demuestra que la disfagia es un síntoma poco conocido es el hecho de que solamente en el 13,54% de los casos consta en la historia clínica.
Todo esto se ha detectado al ser los enfermeros de la UADG los que personalmente han realizado la encuesta en la propia RG.
Conclusiones
La disfagia es un síntoma suficientemente importante como para que quede reflejado en la historia clínica.
Es necesaria la valoración geriátrica integral individualizada para detectar casos de disfagia y realizar una correcta y adecuada valoración de la capacidad de deglución del residente.
El personal de las RG necesita más formación para reconocer los signos de alerta indicativos de disfagia.
Las medidas dietéticas en las disfagias desempeñan un papel primordial, por lo que es importante y necesario instruir, formar e informar al personal de las RG en su manejo, en la necesidad de adaptar las consistencias a las posibilidades de deglución según sea disfagia a líquidos, sólidos o mixta.
Recomendaciones generales
Las enfermeras de la UADG dan una serie de recomendaciones generales a la hora de dar alimentos pero, sobre todo, a aquellas personas que sufren disfagia (5, 9, 10).
• No usar jeringa para la alimentación oral ya que puede dar lugar a broncoaspiraciones, no permite objetivar que la deglución ha concluido y se pierden los efectos beneficiosos de la utilización de la cuchara, dado que la presión que esta ejerce sobre la lengua sirve de estímulo deglutorio.
• Mantener máxima higiene bucal y preservar la integridad de los labios, comisuras bucales y mucosas. La mala higiene oral, combinada con un problema deglutorio, puede favorecer una neumonía por aspiración.
• Evitar alimentos peligrosos o de riesgo: grumos, pieles, espinas, alimentos pegajosos, resbaladizos, alimentos de consistencia mixta (combinado de líquido y sólido como sopas, naranjas).
• Adoptar una postura cómoda. Evitar que la persona gire la cabeza si le dan de comer.
• Situarse al mismo nivel para evitar que levante la cabeza.
• Antes de tragar, inclinar ligeramente la cabeza hacia delante.
• Comer lentamente. Poca cantidad de una sola vez (cuchara de postre).
• Evitar acostar a la persona inmediatamente después de las comidas.
• La comida debe ser en un ambiente tranquilo y sin prisas.
• Los platos deben tener la temperatura adecuada y una presentación cuidada.
Bibliografía
1. Jiménez Herrero F. Bases demográficas de la geriatría. Gerontología clínica. En: Jiménez Herrero F. (ed): Gerontología. Madrid: Ediciones CEA, 1991. [ Links ]
2. O'Neil KH, Purdy M, Falk J, Gallo L. The disphagia outcome and severity scale. Dysphagia 1999; 14: 139-45. [ Links ]
3. Castanedo C, García M. Guía de intervención rápida en Enfermería Geriátrica. Madrid: Ediciones DAE, 2004. [ Links ]
4. Disfagia orofaríngea: aspectos prácticos. Novartis Medical Nutrition, 2007. [ Links ]
5. Disfagia. Cuando resulta difícil tragar. Novartis Medical Nutrition. [ Links ]
6. Costa JC, Mitchell CA. Current procedures for diagnosing dysphagia in elderly clients. Geriatric Nursing 1998; 19: 195-9. [ Links ]
7. Bascuñana Ambrós H. Características de la disfagia neurológica en las demencias y en las enfermedades neurológicas progresivas que afectan al sistema nervioso central. Rehabilitación 1999; 33: 38-42. [ Links ]
8. Ferrero López MI, Grau Santana P, Talaero Boliches C, Botella Trelis JJ. Valoración de la ingesta en pacientes institucionalizados con disfagia. Nutr Hosp 2000; 29: 495-9. [ Links ]
9. Guía de cuidados para pacientes con dificultades para tragar. Nestlé. [ Links ]
10. Bacuñana H, Garmendia G. Valoración y tratamiento de la disfagia. Manual SERMEF de Medicina Física y Rehabilitación. 2006. [ Links ]
11. Clavé P, Verdaguer A, Areola V. Disfagia orofaríngea en el anciano. Med Clin (Barc) 2005. [ Links ]
12. La hidratación en los ancianos con disfagia. Novartis Medical Nutrition. [ Links ]
13. González Glaría B. Deshidratación. En: Ribera Casado JM, Cruz Jentoft A (Eds.). Geriatría en Atención Primaria 2002. [ Links ]
14. Botella Trelis JJ, Ferrero López MI. La alimentación del enfermo de Alzheimer en el ámbito familiar. Nutrición Hospitalaria 2004; 19: 154-9. [ Links ]
15. Vademécum de nutrición. Firmas comerciales: Novartis, Nutricia, Vegenat, Abbot, Nestlé, Grifols; 2006. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
M.a José Torres Camacho
C/ Pont de can Vernet 9, 2o 4a.
08173-Sant Cugat del Vallés (Barcelona)
Tfno.: 610671919
E-mail: mjtorresc@hotmail.com