INTRODUCCIÓN
El vertiginoso envejecimiento de la población ha derivado en un aumento de enfermedades crónicas y degenerativas, las cuales tienden a presentarse de forma simultánea en las personas mayores, lo que origina pacientes de especial complejidad por su pluripatología y comorbilidad1,2,3. Esta situación deriva en un aumento del consumo de medicamentos, ya que para cada patología se prescribe, al menos, un fármaco4.
La polimedicación en el adulto mayor es un criterio de fragilidad y un factor de riesgo de morbilidad y mortalidad5.
La persona mayor polimedicada, por sus características y los cambios propios del proceso de envejecimiento, es más vulnerable a padecer reacciones adversas medicamentosas, interacciones fármaco-fármaco o fármaco-patología, menor eficacia del tratamiento y mayor número de ingresos hospitalarios6,7,8.
Además, la polimedicación se relaciona con una mayor prevalencia de incumplimiento terapéutico, ya que, a mayor complejidad del tratamiento y mayor número de fármacos, menor grado de cumplimiento, por lo que se considera un problema con entidad propia y un tema prioritario de salud pública9.
Debido a todas estas repercusiones derivadas de la polimedicación en el adulto mayor, la calidad de la prescripción constituye un aspecto de gran relevancia en la calidad asistencial en atención primaria10.
La prescripción inadecuada de medicamentos se considera un problema de salud pública, ya que disminuye la seguridad del paciente, aumenta el riesgo de reacciones adversas medicamentosas, la morbilidad y mortalidad, los costes sanitarios, un aumento de visitas a urgencias y menor calidad de salud percibida11,12,13,14,15.
De acuerdo con lo anteriormente expuesto, la importancia y la repercusión sanitaria de la polimedicación, la prescripción inadecuada y el cumplimiento terapéutico parecen evidentes. Por ello, es necesario realizar estudios para conocer la prevalencia de estos problemas en el ámbito de la atención primaria, las características de los pacientes que las sufren y la relación entre ellas, para así realizar intervenciones, basadas en la evidencia científica, con el fin de prevenir y tratar los problemas negativos en la salud.
OBJETIVOS
Se plantean los siguientes objetivos:
Describir las características sociodemográficas, clínicas, funcionales y cognitivas de una población de pacientes mayores de 75 años polimedicados.
Valorar la idoneidad de la prescripción farmacéutica.
Evaluar el grado de cumplimiento terapéutico.
Valorar la influencia de la idoneidad de la prescripción farmacéutica en el grado de cumplimiento del tratamiento.
METODOLOGÍA
Estudio observacional, descriptivo transversal mediante revisión de la historia clínica electrónica.
La población de estudio fue un grupo de pacientes polimedicados, mayores de 75 años, incluidos en el “Programa de Mejora de la Seguridad de la Farmacoterapia en el Anciano Polimedicado” del Servicio Aragonés de Salud, pertenecientes a la Zona Básica de Salud de Borja y que consumían de forma crónica más de cinco principios activos diferentes en los últimos 3 meses previos a la revisión.
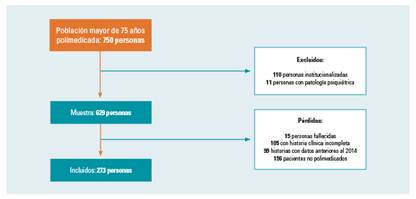
Se excluyeron aquellos pacientes que estaban ingresados en entidades públicas o privadas y/o con patologías psiquiátricas, además de los pacientes con la historia clínica incompleta, con datos anteriores a 2014 o aquellos en los que los profesionales responsables hubiesen rellenado la casilla de paciente polimedicado con un “No”, ya que en dichas historias no aparecían las variables necesarias para el estudio (fig. 1).
Una vez obtenida la lista de pacientes polimedicados mayores de 75 años, se realizó una revisión de sus historias clínicas a través del programa OMI-AP para comprobar qué sujetos cumplían los criterios de exclusión. Una vez realizado dicho procedimiento, se comenzó a recoger el resto de información necesaria a través de una hoja de recogida de datos confeccionada con las distintas variables necesarias para el estudio.
Las variables de estudio se agrupan en:
Variables sociodemográficas: edad, sexo, convivencia, estado civil y nivel de estudios.
-
Variables clínicas:
Fragilidad: se valoró a través del Cuestionario de Barber. Cuando existe riesgo de dependencia, en el “Programa de Mejora de la Seguridad de la Farmacoterapia en el Anciano Polimedicado” se debe realizar el test de Barthel y el test de Pfeiffer. En caso contrario no se realizan dichos cuestionarios.
Estado funcional: se valoró a través del test de Barthel.
Estado cognitivo: se valoró a través del test de Pfeiffer.
Número y tipo de patologías.
Número de medicamentos.
-
Prescripción inadecuada: es entendida como la prescripción de fármacos en la que el riesgo de sufrir efectos adversos es superior al beneficio clínico o cuando existe un elevado riesgo de interacción fármaco-fármaco o fármaco-enfermedad. También se considera inadecuada cuando la frecuencia, duración o dosis es mayor o menor de la indicada o cuando se utilizan medicamentos duplicados o de la misma clase. Además, la prescripción inadecuada también hace referencia a la no utilización de fármacos potencialmente beneficiosos y que están indicados para el tratamiento de una patología.
Se medirá a través de los criterios STOPP/START. No se tuvo en cuenta el criterio “START I2. Vacuna antineumocócica cada 5 años”, ya que en el Sistema Aragonés de Salud esta vacuna solo es obligatoria en el caso de población institucionalizada.
Adherencia al tratamiento: se valoró a través del test de Morisky-Green.
El análisis de datos se realizó a través del programa Statistical Package for the Social Sciences© (SPSS) versión 21.0.
El análisis descriptivo univariante se realizó mediante frecuencias y porcentajes en las variables cualitativas y medidas de tendencia central (media) y dispersión (desviación típica) en el caso de las cuantitativas.
Para estudiar la asociación entre las variables cualitativas, se utilizó la prueba χ2 de Pearson. Para las variables cuantitativas se utilizó la prueba de Kolmogorov-Smirnov para determinar su normalidad. Al no seguir ninguna los criterios de normalidad, se realizó un análisis bivariante con pruebas no paramétricas (prueba U de Mann-Whitney para dos muestras independientes y la prueba H de Kruskall-Wallis para relacionar varias muestras independientes). Los resultados se consideraron significativos si p era menor de 0,05.
Este estudio fue aprobado por la Gerencia del Sector III del Servicio Aragonés de Salud y por el Comité Ético de Investigación Clínica de Aragón.
El estudio se realizó siguiendo la legislación vigente y las normas éticas en materia de confidencialidad, intimidad y protección de datos.
No se plantean problemas éticos, legales ni conflictos de interés. El estudio no entraña ningún riesgo para la población incluida en la muestra.
RESULTADOS
Las principales características sociodemográficas de la muestra fueron el predominio de mujeres (63%), con una media de edad de 82,32 ± 4,84 años; la mitad (50,5%) estaban casados, un 44,3% convivía con el cónyuge y un elevado porcentaje tenía estudios primarios (98,2%).
Los sujetos tenían una media de 5,68 ± 1,648 enfermedades crónicas. Las patologías más prevalentes eran: hipertensión (71,8%), artrosis (49,1%), dislipidemia (34,1%) y diabetes mellitus (28,6%).
El número medio de medicamentos consumidos por persona era de 8,99 ± 2,47 fármacos, y el mínimo de fármacos consumidos era 5 y el máximo 20.
En cuanto al grado de fragilidad, el 33% se encontraba en situación de riesgo, siendo mayor el porcentaje de mujeres. De estos, el 25,8% de los pacientes eran independientes para realizar las actividades básicas de la vida diaria (ABVD), el 21,4% presentaba una dependencia leve, el 32,3% dependencia moderada y el 14,1% elevada dependencia. El 6,4% de la población tenía una dependencia total.
En cuanto al estado cognitivo, el 72,5% no presentaba ningún tipo de deterioro, el 14,8% tenía deterioro leve, el 9,6% moderado y el 3,1% grave.
Al estudiar el cumplimiento terapéutico en nuestra población, el 93,8% de la muestra, es decir 256 sujetos, presentaba un buen cumplimiento.
El perfil de paciente con un buen cumplimiento era hombre (96%), de edad comprendida entre los 80 y 85 años (94,8%), casado (96,4%), que vivía con un familiar (95,5%) y los que tenían estudios universitarios (100%).
En contraposición, aquellos que tenían peor grado de cumplimiento terapéutico eran mujeres (92,4%), viudos (90,7%), que vivían solos (88,7%) y aquellos que eran analfabetos (66,7%).
Por otro lado, aquellos pacientes que tomaban entre 8 y 9 fármacos presentaban un mayor grado de cumplimiento terapéutico (97,9%).
Además, aquellos pacientes que padecían dislipemia presentaban un mayor grado de cumplimiento terapéutico (97,8%, p = 0,045).
En cuanto a las cifras de prescripción inadecuada, el 80,6% de la muestra, según los criterios STOPP/START, tenía una prescripción inadecuada.
Al desglosar la información sobre la calidad de la prescripción se pudo comprobar cómo un 67,4% de la población tenía algún criterio STOPP, es decir aproximadamente dos tercios de la muestra tenía prescrito algún medicamento que no debería tomar. En total se contabilizaron 394 criterios STOPP.
Al valorar cuántos criterios STOPP se detectaban por persona, se encontró que la mitad de población presentaba dos criterios de forma simultánea (51,1%).
Los criterios STOPP más frecuentes fueron, en primer lugar, el riesgo de caídas por benzodiacepinas (128 pacientes, 32,5%), el uso prolongado de benzodiacepinas (31,9%), el uso de opioides pautados sin asociar laxantes (4,8%) y diuréticos de asa para el tratamiento de la hipertensión cuando existe incontinencia urinaria (3,1%).
Con respecto a los criterios START, el 53,3% de la población estudiada debería tener una nueva prescripción; se contabilizó un total de 218 criterios START.
Al valorar cuántos eran los criterios START detectados en una misma persona, la cifra más prevalente fue la de un criterio, alcanzando un porcentaje de 64,1%.
Los criterios START más frecuentes fueron la vacuna trivalente anual contra la gripe estacional (29,4%), inhibidores de la enzima de conversión de la angiotensina (IECA) en la insuficiencia cardiaca sistólica y/o cardiopatía isquémica bien documentada (10,1%), laxantes en pacientes que reciben opioides de manera regular (9,2%) y suplementos de calcio y vitamina D en pacientes con osteoporosis conocida y/o fracturas por fragilidad previas y/o densidad mineral ósea con T inferiores a —2,5 en múltiples puntos (7,3%).
Por otro lado, se estudió la relación de la prescripción inadecuada con el resto de variables tenidas en cuenta durante el estudio. Los resultados estadísticamente significativos se muestran en la tabla 1.
Tabla 1 Relación de la prescripción inadecuada con las variables incluidas en el estudio.
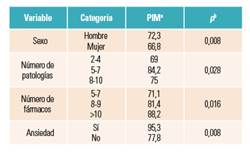
aPIM: prescripción inadecuada de medicamentos. Datos en porcentajes.
bχ2 de Pearson (p < 0,05).
No se encontraron diferencias significativas entre la prescripción inadecuada y el grado de cumplimiento, aunque en aquellos que no tenían buen cumplimiento terapéutico, la prescripción inadecuada era mayor (70,6%) que en aquellos en los que la prescripción era adecuada (29,4%). Sin embargo, es interesante comentar que la mayoría de personas con buena adherencia al tratamiento tenía una prescripción inadecuada (81,3%).
Si desglosamos los criterios STOPP y START tampoco se observan diferencias significativas con respecto a la adherencia.
DISCUSIÓN
La población incluida en el presente estudio tenía un alto riesgo de sufrir prescripción inadecuada debido a la elevada edad media (82,21 ± 4,84), a la importante situación de pluripatología (5,68 ± 1,648) y al elevado consumo de fármacos (8,99 ± 2,47).
Al comparar dichos resultados con otros estudios realizados en atención primaria observamos que el porcentaje de prescripción inadecuada es menor que en nuestro estudio (80,6%), como por ejemplo en el artículo de Candela Marroquín y cols., cuyo porcentaje es del 52,8%7; el de Martín Lesende y cols., el cual muestra una prevalencia del 58%16 o el estudio de Paci y cols., con un 76,4%17. A pesar de ello, la prevalencia de prescripción inadecuada continua siendo elevada, lo que pone de manifiesto la magnitud del problema.
Por otro lado, se observa una mayor prescripción inadecuada en detrimento de los criterios STOPP (67,4%) frente a los START (64,1%), siendo este resultado una constante en la bibliografía publicada sobre el tema7,16,18,19.
De la revisión de estos resultados se puede concluir que es prioritario eliminar o modificar el tratamiento de nuestros pacientes, antes que la inclusión de nuevos fármacos, disminuyendo de esta manera la cantidad de medicamentos consumidos. Esto reduciría el riesgo de posibles efectos adversos e interacciones.
El criterio STOPP más prevalente fue el riesgo de caídas por benzodiacepinas y su uso prolongado, y este resultado es una constante en los estudios realizados sobre el tema, a pesar de que se conoce el riesgo de caídas derivado del consumo de estos fármacos en las personas mayores y sus efectos adversos5,11,14,20,21,22,23.
Candela Marroquín y cols. apuntan en su estudio que alguna de las posibles causas de esta mala prescripción podría ser debida a que las benzodiacepinas generan dependencia, lo cual crea resistencia al cambio de tratamiento por parte de los pacientes por el efecto rebote que pueden producir7.
La segunda causa de prescripción inadecuada fue el uso de opioides pautados sin asociar laxante. Esto pudiera deberse a que, al no estar financiados por la Seguridad Social (a excepción de pacientes oncológicos) no aparecen en la receta electrónica.
El criterio START más prevalente en el presente estudio es la falta de vacunación trivalente anual contra la gripe estacional debido a la negativa de los pacientes a su administración.
El segundo criterio START más prevalente fue la falta de prescripción de IECA en la insuficiencia cardiaca sistólica y/o cardiopatía isquémica bien documentada (22 pacientes, 10,1%). Solo se ha encontrado un artículo en el que este criterio se encontraba dentro de los más prevalentes en su muestra, con porcentajes similares al del presente estudio (12,7%)21.
Lo que sí que ha sido una constante en los estudios revisados es la elevada prevalencia del criterio START de prescripción de suplementos de calcio y vitamina D en pacientes con osteoporosis conocida y/o fracturas por fragilidad previas y/o densidad mineral ósea con T inferiores a —2,5 en múltiples puntos (16 pacientes, 7,3%)16,19,21,23. Todo ello a pesar de que en la actualidad se recomienda asociar el calcio y la vitamina D en mujeres posmenopáusicas y en hombres con osteoporosis7.
En cuanto a la relación de la prescripción inadecuada con respecto al sexo, como era de esperar, las mujeres presentan una mayor prevalencia, obteniendo diferencias significativas en la relación de los criterios STOPP, puesto que el consumo de fármacos en mujeres es mayor que en el caso de los hombres.
Por otro lado, la ansiedad se relacionaba directamente con una mayor prevalencia de prescripción inadecuada ya que, para el tratamiento de dicha patología, se prescriben benzodiacepinas como tratamientos de larga duración, cumpliendo esta situación con uno de los criterios STOPP más prevalentes de la muestra de estudio.
En cuanto al grado de cumplimiento terapéutico, al contrario de lo que se podía esperar, es muy superior al del resto de artículos consultados (93,8%), como por ejemplo en el caso del estudio de Núñez Montenegro, donde se muestra un grado de cumplimiento terapéutico del 45,2%10.
El perfil de incumplidor se corresponde con aquel paciente que es viudo y que vive solo, datos que coinciden con la bibliografía publicada sobre el tema. En cuanto al número de fármacos consumidos, a pesar de que los estudios consultados afirman que a mayor número de fármacos peor grado de cumplimiento terapéutico, en nuestra población a estudio, a mayor número de medicamentos prescritos mayor grado de cumplimiento10,24.
Por otro lado, se puede observar cómo hay una mayor tendencia al buen cumplimiento terapéutico en los hombres. Esto se debe a que ellos están en mayor proporción casados, por lo que, al no vivir solos, no cumplen con los factores encontrados en el presente estudio de paciente incumplidor. Este resultado coincide con el estudio de Tuesca-Molina, en el cual afirma que los hombres que viven en el medio rural tienen un mejor cumplimiento terapéutico con respecto a las mujeres24.
Por último, es interesante comentar que no se encontraron diferencias significativas entre la prescripción inadecuada y el grado de cumplimiento terapéutico debido al elevado porcentaje de personas con un buen grado de cumplimiento. Sin embargo, sí que se observa una tendencia a que, en aquellos que tienen una mala adherencia, la proporción de prescripción inadecuada tienda a ser mayor.
CONCLUSIÓN
El perfil tipo de nuestro estudio se correspondió con el de una mujer, de unos 82 años, que vive con el cónyuge, está casada y tiene un nivel de estudios primarios. No tienen riesgo de dependencia, son independientes para las actividades básicas de la vida diaria y no presentan deterioro cognitivo. Tienen una elevada prevalencia de enfermedades crónicas, dentro de las cuales, las más comunes son la hipertensión arterial, la artrosis, la dislipemia y la diabetes, por lo que el consumo de fármacos es elevado, en torno a 9 medicamentos por persona.
Más de las tres cuartas partes de los pacientes ha recibido una prescripción inadecuada de fármacos según los criterios STOPP/START. Más de dos tercios de los sujetos tienen prescrito algún medicamento que debería ser eliminado de su tratamiento y a más de la mitad debería prescribírsele algún fármaco que no tiene incluido en su terapia.
Casi el total de la muestra de estudio tuvo un buen cumplimiento terapéutico. El perfil del buen cumplidor fue el ser hombre, estar casado, vivir con un familiar y consumir un mayor número de fármacos.
No se encontraron diferencias significativas entre la prescripción inadecuada y el grado de cumplimiento terapéutico, aunque en aquellos que no tenían buen cumplimiento, el porcentaje de prescripción inadecuada era mayor.