JUSTIFICACIÓN
El presente estudio de casos quiere contribuir al mejor conocimiento de las denominadas lesiones por humedad, cuya identificación y diferenciación suele entrar en conflicto/confusión con otro tipo de lesiones que podrían ser parecidas en estadios iniciales, como las primeras fases de producción de una lesión por presión (LPP) o de cualquier otra lesión cutánea de etiología diferente a las lesiones por humedad.
Las lesiones por humedad representan un importante y grave problema en personas encamadas durante periodos de tiempo prolongados. En las unidades de cuidados intensivos (UCI), dichas lesiones suponen un importante reto para los profesionales de enfermería que tienen a su cuidado a los enfermos más afectados a nivel de salud de todo el hospital, los cuales, debido a sus patologías, deben respetar largos periodos de tiempo inmovilizados o con una reducida movilidad, y por sus procesos patológicos pueden ser más propensos a sufrir este tipo de lesiones. La posibilidad de prevenir dichas lesiones y su correcto manejo es una responsabilidad importante para los profesionales de enfermería. En nuestro horizonte está siempre proporcionar los mejores cuidados de salud caracterizados por la calidad y la seguridad. La meta final siempre es gratificante al poder realizar nuestra misión de cuidado integral de los pacientes críticos con las mejores herramientas y evidencias científicas disponibles.
CONSIDERACIONES ÉTICAS
Los componentes del equipo de investigación de enfermería de la UCI del Hospital Universitario Central de Asturias participantes en la investigación son responsables y conscientes de mantener en todo momento un compromiso de confidencialidad sobre cualquier dato de salud o de otro tipo al que tengan disponibilidad debido al normal transcurso de la investigación. En ello es clara la Ley Orgánica 15/1999, de 13 de diciembre de protección de datos de carácter personal, calificando los datos relativos a la salud de los ciudadanos como datos especialmente protegidos, estableciendo un régimen singularmente riguroso para su obtención, custodia y eventual cesión, ratificada por el reglamento europeo de protección de datos de 2016 que entró en vigor el 25 de mayo de 2018, y según la Ley 41/2002, de 14 de noviembre, básica reguladora de la autonomía del paciente, en la cual se reglamenta el derecho a la información, a la intimidad y a la autonomía con las siguientes premisas:
Toda persona tiene derecho a que se le respete el carácter confidencial de los datos de su salud.
Los centros sanitarios garantizarán el acceso legal a los datos de los pacientes mediante normas y protocolos determinados de antemano.
Los datos recogidos para el necesario desarrollo del presente estudio fueron custodiados por los profesionales integrantes del equipo de investigación durante el desarrollo del estudio y con posterioridad a este. Los datos fueron anonimizados y manejados con los más altos valores de responsabilidad ética asistencial.
El manejo de los enfermos participantes del presente estudio respetó los más altos principios de seguridad asistencial al proporcionarles en todo momento todos aquellos cuidados de calidad protocolarizados y basados en la evidencia clínica actual. El empleo de los apósitos utilizados en el estudio no supuso en ningún momento riesgo para los pacientes y constituyen un medio de tratamiento para las lesiones por humedad estudiadas en el presente trabajo.
Los apósitos necesarios para la realización del presente estudio fueron proporcionados por el laboratorio ConvaTec, no habiendo ningún compromiso de resultados con dicho laboratorio por parte de los investigadores.
INTRODUCCIÓN
La mayor esperanza de vida actual y el cada vez mayor porcentaje de personas mayores de 65 años hace que las lesiones cutáneas relacionadas con la dependencia (LCRD) sean cada vez más numerosas y constituyan un importante problema de salud en enfermos hospitalizados, sobre todo en aquellos pacientes de edades más avanzadas y también más frágiles por la presencia de comorbilidades. Englobando dichas lesiones se encuentran tanto las LPP como las lesiones provocadas por humedad y las lesiones mixtas, y en ocasiones puede ser complicado determinar la causa específica de dichas lesiones1. Dentro de este conjunto de lesiones cutáneas, las lesiones cutáneas asociadas a la humedad (LESCAH), tanto por su prevalencia como por su importancia en el manejo de los pacientes hospitalizados, merecen un estudio detenido, ya que por sus características pueden ser confundidas en ocasiones con LPP. En general, una lesión no localizada sobre prominencias óseas es raro que haya sido producida por humedad, aunque el exceso de presión en tejidos blandos también puede producir una LPP2,3. Si la forma es difusa y poco localizada y además no está focalizada en una única zona, podemos pensar que posiblemente sea una lesión por humedad. La denominada lesión en espejo, típica de los pliegues cutáneos, suele deberse a un exceso de humedad como puede ocurrir en los surcos del ano; el eritema es también característico de las lesiones por humedad y suele ser superficial por la pérdida parcial del espesor de la piel. Los bordes de las lesiones por humedad suelen ser irregulares y difusos, y los de las LPP, más claros y precisos. El eritema no blanqueable es característico de las LPP, pero está muy presente en las lesiones por humedad, y en general, la humedad no produce necrosis. En la mayoría de las ocasiones, la visualización de la lesión ayuda a realizar un diagnóstico diferencial con otro tipo de lesiones cutáneas4,5. El órgano diana de este tipo de lesiones es la piel.
La piel es el órgano más extenso del organismo y contribuye a su protección contra agresiones de tipo mecánico, físico, químico o biológico. También, a través de sus innumerables terminaciones nerviosas, proporciona información sobre sensaciones de frío, calor, dolor, etc. Además, la piel contribuye al equilibrio del organismo al controlar la temperatura corporal. La piel puede ser dañada y alterada por la presencia de numerosos fluidos biológicos. Las lesiones por humedad, por tanto, comportan una causa que es la humedad y un efecto que son las lesiones cutáneas, y la importancia de un conocimiento específico de aquellas lesiones que se han producido por un exceso de humedad que ha deteriorado la piel es decisivo para su seguimiento y la individualización de los cuidados y del tratamiento intrínseco que es necesario poner en marcha para su curación.
Como se ha ya adelantado en la introducción, es complicado poder diferenciar entre una lesión producida por la acción de la presión en el cuerpo humano sobre una prominencia ósea y una lesión causada por acción de la humedad. La bibliografía existente al respecto nos indica que en numerosas ocasiones intervienen los dos factores (humedad y presión) en su desarrollo, son las denominadas lesiones mixtas. Algunos estudios indican que la dermatitis asociada a incontinencia (DAI) es la más común de las lesiones asociadas a la humedad, y en estudios realizados en Estados Unidos se indica que su prevalencia es hasta del 27% de los pacientes hospitalizados, de ahí la gravedad del problema6,7. En algunos casos se puede tender a infravalorar dichas lesiones, lo cual va en detrimento del confort y seguridad del paciente, además de ir en contra de la calidad asistencial proporcionada.
Para eliminar dudas o inexactitudes a la hora de valorar este tipo de lesiones se ha intentado una definición consensuada de lesión por humedad. Una de ellas fue realizada en 2005 por Defloor et al., los cuales la definieron como la inflamación y/o erosión de la piel por exposición prolongada y/o excesiva a la humedad8,9. La humedad producida por la acción de fluidos en la piel humana es tan importante en el desarrollo de estas lesiones que en el año 1998 la Organización Mundial de la Salud (OMS) incluyó la incontinencia en la Clasificación Internacional de Enfermedades y es uno de los factores relacionados con la formación de las LPP10, de forma que en la mayoría de las escalas actuales de valoración del riesgo de LPP se incluyen la humedad de la piel o la incontinencia como factor de riesgo, tanto de orina como fecal o mixta, además de la acción irritante de otros fluidos como el exudado de heridas, la saliva, el sudor, etc. La incontinencia de tipo urinaria es considerada como la pérdida de orina de forma involuntaria e incontrolada, con importantes connotaciones negativas a nivel físico, psíquico y social. La incontinencia fecal será la incapacidad para controlar la salida de heces y de gases por el ano con las mismas connotaciones que tiene el resto de las incontinencias.
El conocimiento de este tipo de lesiones contribuye a un manejo de calidad para todos los pacientes ingresados11,12. En las UCI es muy importante su conocimiento y adecuado tratamiento para no aumentar, con la presencia de estas lesiones, la morbimortalidad del enfermo crítico. Cualquier complicación que pueda surgir en el manejo de dicho paciente, ya sea relacionada o no con su patología de ingreso, debe ser correctamente tratada, y la prevención del máximo de complicaciones, tanto reales como potenciales que puedan surgir en este tipo de pacientes, contribuirá a su mejoría y a la disminución de su morbimortalidad13,14. Todas las lesiones de estas características producen afectación, en mayor o menor medida, en la calidad de vida de los pacientes. Este importante problema comienza a valorarse de una forma específica, dando la verdadera importancia que posee en el manejo de los enfermos y dando una dimensión acertada de la calidad asistencial proporcionada12.
OBJETIVOS
Determinar la eficacia curativa de la aplicación de apósitos de espuma con hidrofibra de hidrocoloide en zona de mayor riesgo de padecer lesiones por humedad (sacro y zonas adyacentes).
METODOLOGÍA
Estudio de casos sobre la eficacia curativa en las lesiones por humedad de la aplicación de apósitos de hidrofibra de hidrocoloide en la zona de sacro y glúteos. Dichos apósitos presentan tecnología “Hydrofiber®” y están dotados de un material suave y absorbente que se transforma en gel en contacto con los fluidos de la herida; también son portadores de una capa impermeable que deja evaporar el exceso de humedad presente, protegiendo de la penetración de virus y bacterias y absorbiendo el exceso de exudado presente en la lesión.
Se seleccionaron 4 casos de lesiones por humedad circunscritas a zona sacra y zonas adyacentes, en los que aparecían lesiones en las zonas indicadas susceptibles de ser valoradas como lesiones por humedad. El periodo de estudio se extendió desde el reclutamiento de los 4 pacientes con lesiones de humedad y el estudio de su evolución durante su estancia en cuidados intensivos hasta su alta a una unidad de hospitalización convencional.
Criterios de inclusión:
Pacientes ingresados en la UCI con lesiones en zona de sacro y glúteos susceptibles de ser valoradas como lesiones por humedad.
Braden de riesgo inferior a 12 independientemente de la edad del paciente.
Firma del consentimiento informado.
Criterios de exclusión:
Las lesiones por humedad fueron detalladas y descritas por la inspección y observación directa de los miembros del equipo de investigación de enfermería. Las escalas utilizadas para la valoración de las lesiones por humedad fueron la escala visual del eritema (EVE), la Perineal Assessment Tool (PAT) (adaptada de Nix) y la escala de Braden para la determinación del riesgo de padecer LPP (ver Anexos 1 a 3). El sesgo interobservador fue minimizado al ser valoradas las lesiones de forma diaria por el equipo de investigación del proyecto que fue perfectamente adiestrado en el manejo de las diferentes escalas de valoración y que además tenían en su bagaje formativo la responsabilidad desde el año 2008 de la prevención de las LPP en nuestra UCI. La meta era tener una sólida formación para poder diferenciar las lesiones por humedad de las LPP. Cualquier duda en la valoración de una lesión en uno u otro sentido (lesión por humedad versus LPP) fue dirimida por la valoración de todo el equipo de investigadores del proyecto.
Se realizó diariamente una inspección de las zonas de mayor riesgo de padecer lesiones por humedad en todos los pacientes ingresados en cuidados intensivos por parte del equipo investigador del estudio. Se recogieron también datos clínicos por parte de los profesionales de enfermería responsables de cada paciente incluido en el estudio. La aparición de una lesión susceptible de ser lesión por humedad fue valorada por los profesionales del estudio, y en caso de confirmación de dicha lesión se introdujo en el estudio previa petición de consentimiento a los familiares del paciente, sus representantes legales o al propio enfermo si sus circunstancias lo permitían.
Zonas de riesgo a valorar:
Los enfermos seleccionados habían sufrido la aparición de una lesión por humedad durante su estancia en nuestra UCI; las lesiones ya presentes al ingreso fueron excluidas.
En los 4 casos seleccionados se valoró:
Edad y sexo.
Presencia de incontinencia fecal/urinaria o mixta.
Estado nutricional de la persona al ingreso y en el momento de la aparición de la lesión.
Diagnóstico de ingreso en terapia crítica.
Índice SOFA (Sequential Organ Failure Assessment) al ingreso y en las primeras 48 horas como factor pronóstico de morbimortalidad.
Presencia de metabolopatías.
Fármacos presentes en el tratamiento: corticoides, sedantes relajantes, inmunosupresores.
Todos los enfermos incluidos fueron tratados con las medidas protocolarizadas de prevención de lesiones cutáneas, se colocó en la zona lesionada el apósito de espuma con hidrofibra de hidrocoloide AQUACEL® Foam (ConvaTec) y se determinó un seguimiento diario por parte del equipo de investigación en las curas y en los necesarios cambios de apósitos. Las medidas de prevención de lesiones cutáneas estandarizadas consistieron en:
Cambios posturales cada 3-4 horas salvo no indicación por patología presente.
Higiene de la piel e hidratación de las zonas de riesgo.
Administración de ácidos grasos hiperoxigenados en todas las zonas sometidas a presión cada 6 horas.
En el caso de alta de nuestra unidad antes de la curación de la lesión se realizó un estudio completo de esta y su estadio, y se hizo una comparativa de su evolución desde la aparición de la misma hasta el alta de nuestra unidad.
Los apósitos fueron seleccionados según el tamaño de las lesiones y las zonas anatómicas. El cambio de los apósitos se determinaba según deterioro, lo que motivó que por las características específicas de los apósitos, la media de recambio de nuevos apósitos se situara en 48 horas.
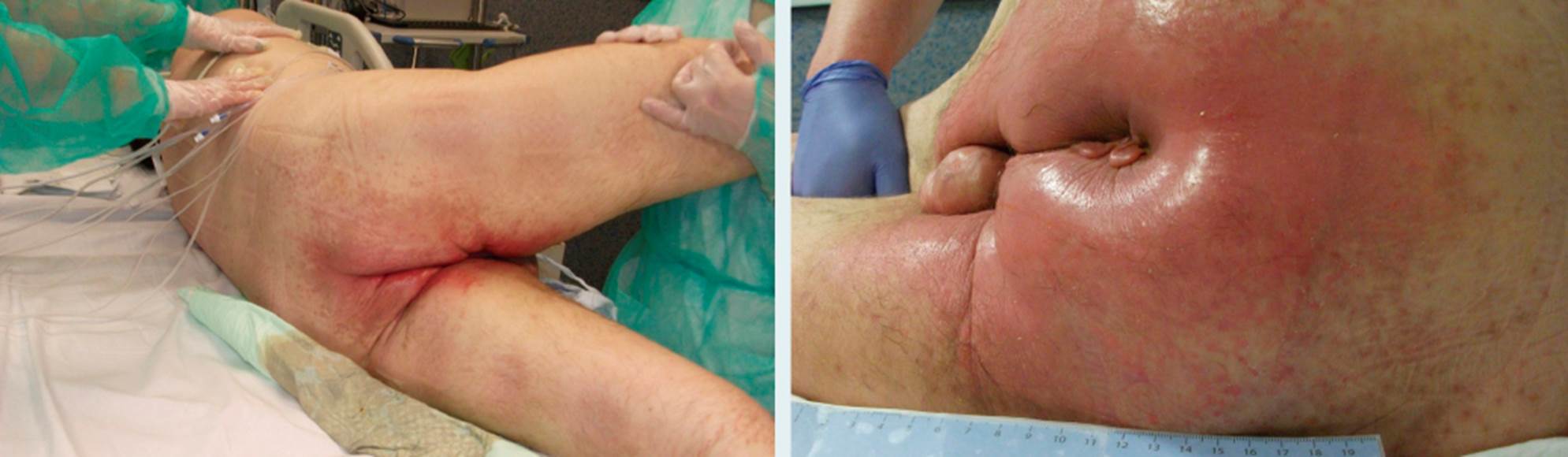
En las figuras 1 y 2 presentamos varios ejemplos de los enfermos del estudio con los apósitos seleccionados según dichas características.
RESULTADOS
Caso 1
Mujer de 76 años con incontinencia fecal y presencia de importante anasarca. Diagnóstico de ingreso en la UCI: shock séptico de origen urinario. Índice SOFA de 11. Sin antecedentes médicos de interés, salvo obesidad mórbida. Braden de 10 durante toda la estancia en UCI. Valoración en la escala EVE: 3. Valoración en la escala PAT (adaptada de Nix): 8. Se coloca a la paciente sonda vesical en la primera hora de ingreso en cuidados intensivos para el control y seguimiento de la diuresis y el correcto manejo hemodinámico. Debido a su situación, la paciente fue sometida a cambios posturales bilaterales con almohadas convencionales, liberando zona sacra. El cambio de apósitos se realizó según deterioro de estos y se mantuvo dentro de una media de cada 48 horas. La paciente requirió ventilación mecánica, sedación y relajación durante su estancia en nuestra UCI; falleció al quinto día de estancia en cuidados intensivos debido a complicaciones derivadas de su patología de ingreso.
Descripción de las lesiones
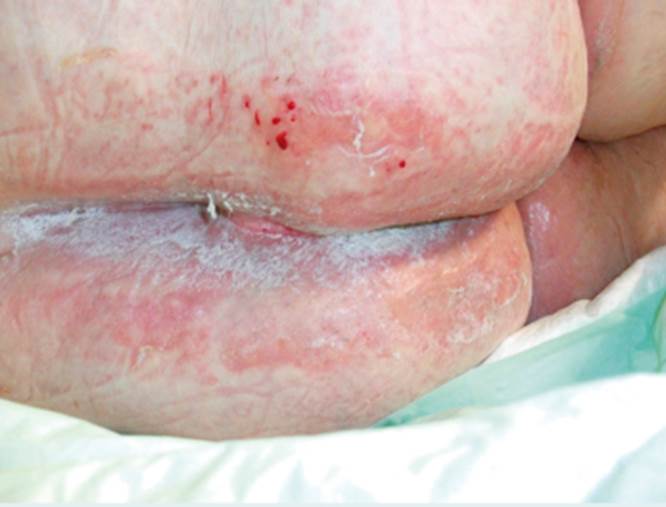
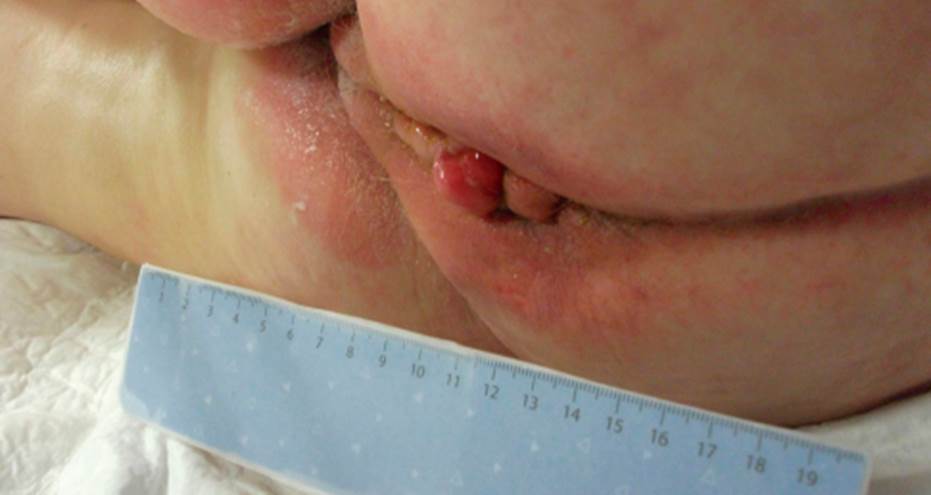
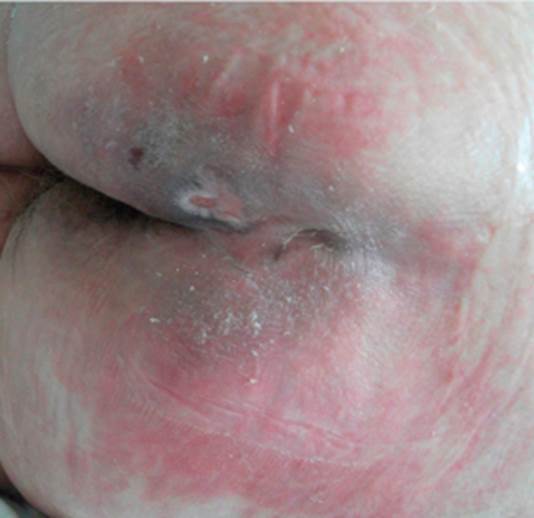
La paciente presentó en las primeras 24 horas de ingreso en cuidados intensivos una lesión por humedad en zona glútea y adyacentes con una superficie de 12 × 12 cm, caracterizada por coloración rosada más intensa en zonas específicas y la característica lesión en espejo en zona glútea. La lesión presentaba bordes irregulares e indurados en casi toda la superficie. La fragilidad de la piel en toda la zona causó preocupación durante los primeros días por su probabilidad de evolución a lesiones más profundas y alteración de tejidos blandos subcutáneos, por lo que el tratamiento se introdujo precozmente una vez firmado el consentimiento informado por parte de los familiares de la paciente. En la figura 3 se muestra la zona de la lesión a las 48 horas de ingreso en la UCI. A las 72 horas tras el tratamiento específico, las lesiones se habían retraído y la piel presentaba una mejoría objetivable (fig. 4).
Evolución
Se obtuvo fotografía al cuarto día de tratamiento (fig. 5), donde se constató una reducción importante de la zona del eritema y coloración rosada menos intensa; las zonas de induración y descamación habían disminuido significativamente y/o desaparecido. La piel se mantenía íntegra y había revitalizado su consistencia. La paciente falleció al quinto día de tratamiento.
Caso 2
Varón de 56 años con incontinencia fecal y diagnóstico de ingreso en cuidados intensivos de shock de origen respiratorio. SOFA de 4 al ingreso en la unidad. Braden de 9 durante primeros 5 días de estancia en la UCI; posteriormente, de 13-14 hasta su alta en el servicio. Valoración en la escala EVE: 4. Valoración en la escala PAT (adaptada de Nix): 9. Presentaba una diabetes de tipo 2 y buen estado nutricional. Era portador de sonda vesical desde el ingreso en cuidados intensivos. Se realizaron cambios posturales convencionales cada 3-4 horas. Cambio de apósitos dentro de la cadencia media (48 horas). Fue sometido a sedación y ventilación mecánica durante la primera semana de estancia en la UCI. Fue dado de alta tras 15 días en nuestro servicio a una unidad de hospitalización convencional.
Descripción de las lesiones
Amplia zona de eritema de color rojo intenso en zona sacra y glútea de bordes irregulares con menor intensidad del eritema cutáneo en zona glútea (figs. 6 y 7). Las zonas de los pliegues interglúteos presentaban una mayor intensidad de la induración, irritación y coloración de la piel con las típicas lesiones en espejo. La aparición de la zona con lesión tuvo lugar a las 48 de ingreso en UCI.
Evolución
Día 4 de tratamiento: la zona eritematosa se había reducido y presentaba una coloración más rosada. La integridad de la piel estaba conservada.
Día 12 de tratamiento (fig. 9): el paciente fue dado de alta en nuestra UCI a los 15 días de su ingreso con mejoría local de sus lesiones cutáneas, lo que permitió poder retirar los apósitos de espuma de hidrofibra de hidrocoloide utilizados en el decimocuarto día de tratamiento.
Caso 3
Mujer de 74 años con diagnóstico de ingreso en UCI de hemorragia interventricular. La paciente presentaba incontinencia fecal, buen estado nutricional al ingreso en cuidados intensivos y buena calidad de la piel. Era portadora de sonda vesical desde el ingreso en cuidados intensivos; cambio de apósitos según la media (48 horas). A causa de las heces líquidas, precisó colocación de sonda rectal a las 48 horas de ingreso. SOFA al ingreso de 6. Diabetes de tipo 2. Braden de 10 en las primeras 72 horas de ingreso en la UCI; valoración en la escala de Braden: 14-15 hasta alta en UCI. Valoración en la escala EVE: 3. PAT: 11. No precisó sedación ni relajación para su manejo en cuidados intensivos. Fue dada de alta a planta de hospitalización a los 19 días de estancia en terapia crítica.
Descripción de las lesiones
Lesión por humedad circunscrita a zona lineal sacra y de glúteos, con eritema importante e induración de las zonas afectadas, con coloración rojiza en las mismas, menos intensa en zonas externas. Bordes de la lesión: irregulares. Zonas de descamación amplias (fig. 10).
Evolución
La figura 11 fue tomada en el quinto día de tratamiento. La zona de la lesión se había reducido y ya no presentaba induración; no había descamación en la piel y la coloración había pasado a rosa pálido.
El séptimo día de tratamiento, las lesiones por humedad presentaban el aspecto que se observa en la figura 12.
La siguiente fotografía fue tomada el decimoquinto día de tratamiento con apósitos de espuma de hidrofibra de hidrocoloide (fig. 13). Las lesiones cutáneas habían sufrido un gran retraimiento y se circunscribían a líneas paralelas delgadas en espejo, con disminución del eritema, la induración y enrojecimiento de la zona. La mejoría de las lesiones hizo retirar el tratamiento específico y mantener a la paciente con medidas estándar de protocolo preventivo de la unidad.
Caso 4
Mujer de 73 años, con incontinencia fecal. Obesa. Con diagnóstico de sepsis en portadora de drenaje ventricular. Portadora desde el ingreso en cuidados intensivos de sonda vesical. Cambio de apósitos de tratamiento según cadencia media (48 horas). SOFA al ingreso de 8. Braden: 11-12. EVE: 3. PAT: 9. Sin metabolopatías de interés. Sometida a ventilación mecánica y sedación.
Descripción de las lesiones
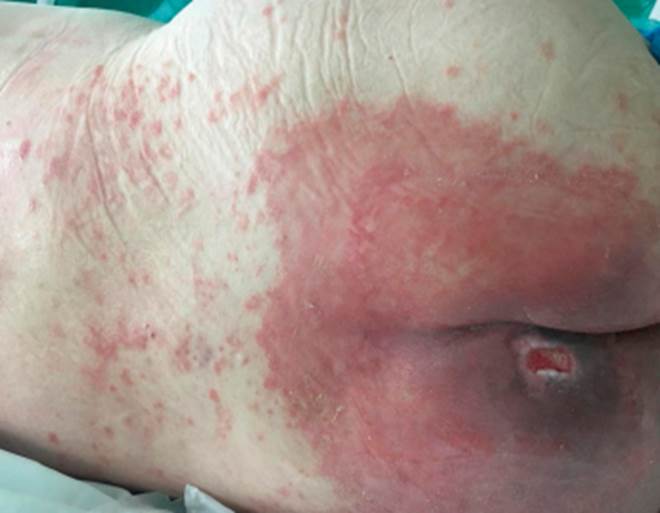
La paciente presentaba amplia zona erosionada de piel que se extendía por encima de la zona sacra hasta la mitad de la espalda con zonas de gran induración y enrojecimiento circunscrito a unos 5 cm por encima del sacro, siendo la coloración rosada menos intensa en la zona de la espalda e induración leve (fig. 14). La incontinencia fecal fue tratada con medidas médicas, no se emplearon medidas locales de protección (tipo sonda rectal) al ser heces de consistencia media y en cantidad inferior a 3-4 deposiciones al día.
Evolución
En el quinto día de tratamiento, la induración y la intensidad de la coloración e irritación de la zona habían disminuido significativamente, se circunscribía a zona interglútea y no superaba la zona sacra (fig. 15).
La paciente fue dada de alta en nuestra unidad por mejoría clínica tras 10 días en terapia crítica. La descamación e irritación de la piel había retrocedido, al igual que las zonas de lesión de tejido superficial (fig. 16).
CONCLUSIONES
El manejo adecuado y el tratamiento precoz de las lesiones por humedad en el paciente crítico contribuyen a disminuir la morbilidad del mismo y a proporcionarle unos cuidados caracterizados por la mejor evidencia científica actual, atendiendo en última instancia a todas sus necesidades tanto físicas como psicológicas y de confort. El paciente se sentirá, de esta forma, confortable y sin molestias. Esto contribuirá al cuidado del paciente críticamente enfermo de una forma humana y asistencialmente holística.
Los efectos adversos relacionados con la producción de este tipo de lesiones por humedad en piel hacen que su prevención, reducción y eventual desaparición sea una misión primordial en los objetivos asistenciales del equipo de enfermería13 debido a que su aparición provoca importante morbilidad al paciente crítico y la gravedad de sus complicaciones interfiere en el correcto manejo de estos enfermos.
Tras este estudio se determina la importancia de una instauración lo más precoz posible del tratamiento de las lesiones por humedad en las primeras horas de su diagnóstico diferencial con otros tipos de lesiones en piel, siendo altamente recomendable que el tratamiento sea específico para este tipo de lesiones y evitar, mediante un correcto y exhaustivo protocolo de cuidados individualizado, la aparición de incontinencia tanto fecal como urinaria. El tratamiento debe proseguir una vez dado de alta al paciente en las UCI y se ha de determinar una continuidad de los cuidados y tratamientos específicos proporcionados al ser estas unidades especiales un paso necesario en el restablecimiento de su salud, que se completará en las unidades de hospitalización convencional.