INTRODUCCIÓN
Desde la perspectiva de la seguridad clínica, los sistemas de salud han aumentado el grado de importancia otorgado al problema de las lesiones por presión (LPP) hoy englobadas en el marco de las lesiones cutáneas relacionadas con la dependencia (LCRD)1, como evento adverso de la atención sanitaria, ya que se trata de un problema trascendental que afecta a todos los contextos y niveles asistenciales. El Grupo Nacional para el Estudio y Asesoramiento en Úlceras por Presión y Heridas Crónicas (GNEAUPP) venía reclamando desde su creación en 1994 que “las LPP, lejos de ser un proceso banal, inevitable o silente, son un problema de salud de primer orden a nivel mundial”2. Las repercusiones de las LPP sobre los pacientes son grandes en términos de deterioro de salud, con una elevada morbimortalidad3,4, calidad de vida en los pacientes y sus entornos5, y sobre los sistemas de salud, en términos económicos2,6.
Por ello, y desde 1999, el GNEAUPP viene realizando diversos análisis epidemiológicos sobre estas lesiones, desde ese ya mítico primer estudio piloto sobre epidemiología de las, entonces denominadas, úlceras por presión en la Comunidad de La Rioja7, hasta lo que 2 años más tarde se convirtió en el 1.er Estudio Nacional de Prevalencia (ENP) en 20018, al que han ido siguiendo puntualmente y cada 4 años los sucesivos estudios9-12, sin interrupción hasta llegar a este 6.º ENP llevado a cabo en 2022, posponiendo 1 año su curso normal por la pandemia mundial de COVID. Estos estudios epidemiológicos siguen siendo una referencia para la comparación de los centros e instituciones sanitarias, y el estándar a considerar por el Sistema Nacional de Salud español en su conjunto, lo que muestra la importancia de estos.
Desde el 5.º ENP12 y merced al avance del conocimiento de estas lesiones1,13,14, los ENP han ampliado el análisis a todas las LCRD y no solo a las LPP, lo que desde 2017 ha marcado un antes y un después en los exámenes epidemiológicos de estas lesiones.
EPIDEMIOLOGÍA DE LAS LESIONES POR PRESIÓN
No es tarea fácil conocer la verdadera dimensión epidemiológica de este problema, ya que existe una elevada heterogeneidad en los estudios y esto dificulta su comparación15, con variaciones que incluyen desde el tipo de lesiones incluidas al tipo de categorías, etc., no obstante, intentaremos dar una pincelada de los últimos estudios publicados sobre el tema.
Diversos estudios a nivel europeo sitúan la prevalencia en hospitales de LPP entre un 11 y un 18%15-17 aunque con diferencias notables entre países. Cifras similares son las presentadas para África18. También hay estudios en Norteamérica, con cifras entre el 17 y el 25%19-21 manteniendo cifras del 11% en Brasil22, cifras similares a las encontradas en Turquía23. En otros contextos, resulta interesante referir la baja prevalencia (1,5%) en hospitales en China24. Se han informado prevalencias elevadas, del 24%, en Jordania25. En una revisión sistemática, McCosker et al.26 describen que las prevalencias de LPP en entornos hospitalarios australianos oscilan entre el 0,2 y el 29,6%, alcanzando valores de entre el 11,5 y el 50% en cuidados intensivos26.
Por tanto, se desprende que las LPP son un problema de salud amplio y que lejos de solventarse sigue creciendo, incluso en países con decididas políticas activas de seguridad de los pacientes, como Estados Unidos27. En los últimos años, dicho problema también parece asociado, en gran medida, al uso de dispositivos clínicos, sobre todo en entornos de cuidados intensivos y de pediatría, donde el riesgo se ve aumentado entre 2 y 4 veces, algo que ha agravado aún más si cabe la pandemia por COVID28,29.
Por todo ello, se reivindica la necesidad de disponer de indicadores epidemiológicos actualizados por parte de los sistemas de salud, de sus gestores y de la propia sociedad, ya que son parte fundamental para determinar la calidad de los cuidados que se prestan en sus centros y definir políticas para su prevención. En España, el propio Ministerio de Sanidad ha utilizado los resultados de estos estudios dirigidos por el GNEAUPP como datos de referencia para su proyecto EPINE-EPPS o para el proyecto Séneca de calidad de cuidados para la seguridad del paciente en los hospitales del Sistema Nacional de Salud30,31.
Además, es sabido que estos datos son un modelo referente en toda el área iberolatinoamericana que sirve como “gold estándar” con el que comparar; por tanto, la realización de estos es un elemento ya esperado por todos los profesionales sanitarios y sus gestores.
Como hemos mencionado, este 6.º ENP de las LCRD en España, y siguiendo la dinámica cuadrienal, debería haberse realizado durante el año 2021, pero la situación de la pandemia por COVID-19 ha hecho que se retrasase 1 año la toma de datos para que estos se acercasen más a la realidad de la situación de cuidados de los centros, y no a la de excepcionalidad que hemos tenido en los 2 años anteriores.
OBJETIVOS
Objetivo principal. Obtener indicadores epidemiológicos actualizados sobre la prevalencia de las LCRD en centros sanitarios de España.
-
Objetivos específicos.
-
- Determinar la prevalencia de las LCRD (globalmente y según tipos) en los hospitales españoles, tanto en centros públicos como privados.
- Establecer qué porcentaje de las LCRD se ha desarrollado dentro de la institución en la que están (lesiones nosocomiales).
- Identificar las medidas preventivas que utilizan los centros para prevenir las LCRD.
- Determinar el tipo de LCRD que presentan los centros y la media de lesiones por paciente.
-
METODOLOGÍA
Diseño. Estudio observacional, epidemiológico, de corte transversal. La participación estuvo abierta a todos los hospitales de España, con cualquier tipo de gestión: públicos, concertados y privados. Para la participación en esta encuesta epidemiológica se invitó, mediante un correo electrónico, a la mayoría de los hospitales españoles, y también se realizó una amplia difusión a través de los canales de comunicación del GNEAUPP y de redes sociales.
Población y muestra. La población estudiada fueron las personas adultas (> 14 años) ingresadas en alguna unidad hospitalaria. Se usó un muestreo no probabilístico, de conveniencia. La participación en el estudio fue voluntaria, sobre la base del interés en colaborar de los profesionales de enfermería, los directivos y los gestores de los centros hospitalarios, por lo que se trata de un muestreo de conveniencia.
Criterios de inclusión y exclusión. Se han incluido datos de cualquier unidad de hospitales tanto públicos como privados. No se establecieron criterios de exclusión a priori excepto los datos de unidades de hospitalización pediátrica, que se analizan en un artículo aparte.
-
Variables.
-
- Variables descriptivas del centro: titularidad del centro y comunidad autónoma.
- Variables descriptivas de las unidades participantes: tipo de unidad, número de camas disponibles y ocupadas.
- Variables clínicas: riesgo de desarrollar LPP y otras LCRD medido mediante una escala, presencia de incontinencia urinaria, fecal o doble incontinencia, uso de superficies especiales para el manejo de la presión (SEMP), uso de ácidos grasos hiperoxigenados (AGHO), de películas barrera o pomadas de óxido de zinc o de cremas emolientes o hidratantes.
- Variables relacionadas con las lesiones: número de casos con alguna LCRD, globales y según tipos: LPP, lesiones por humedad, lesiones por fricción, desgarros cutáneos y lesiones combinadas. Categoría de cada lesión según el documento de clasificación de las LCRD del GNEAUPP6. Número de lesiones por paciente; contexto donde se ha originado. Al formulario empleado en la encuesta se añadió un documento explicativo de los diferentes tipos de lesiones, incluyendo imágenes, para facilitar a los profesionales la correcta identificación y clasificación de las lesiones.
-
Procedimiento de obtención de datos. Los datos se recogieron mediante un formulario online seguro, con un acceso general o un acceso específico para los hospitales que lo solicitaron. El cuestionario de obtención de datos estuvo abierto desde mitad de octubre hasta mitad de diciembre de 2022, y cada hospital participante pudo elegir la fecha para recoger y comunicar sus datos.
Análisis de datos. En primer lugar, se realizó la tabulación, codificación y depuración de los datos. Para el análisis descriptivo se usaron frecuencias y porcentajes o medias y desviación estándar, según el tipo de variable. La prevalencia cruda se calculó dividiendo el número de pacientes con cada tipo de lesión entre el número total de pacientes ingresados en cada unidad en ese día, y se expresó como porcentaje. Para estimar el intervalo de confianza del 95% (IC95%) de las prevalencias se utilizó el método de Wilson con la revisión de Newcombe32, ya que proporciona unos valores más fiables con porcentajes pequeños.
Aspectos éticos. El protocolo general del estudio se aprobó por el Comité de Ética de Investigación de Jaén. En algunos casos, se requirió también la aprobación por los comités de ética de investigación de los hospitales participantes. Los datos fueron anonimizados (sin ningún dato personal identificativo) y se obtuvieron a nivel de unidad. La base de datos se ha almacenado cumpliendo los criterios de privacidad establecidos en la Ley Orgánica 3/2018, de 5 de diciembre, de Protección de Datos Personales y garantía de los derechos digitales.
RESULTADOS
En la encuesta se han obtenido datos de 470 unidades de hospitalización pertenecientes a 67 hospitales españoles. En la muestra hay participación de centros de todas las comunidades autónomas españolas (excepto de Murcia y de las ciudades autónomas de Ceuta y Melilla). Los datos se refieren a un total de 16.190 camas, con 13.599 pacientes adultos hospitalizados, lo que supone una tasa de ocupación del 84% (los datos de pacientes pediátricos se presentan en otro estudio).
Descriptivos de centros participantes
La información fue proporcionada por: profesionales asistenciales (4,24%), miembros de comisiones de úlceras o de heridas (60,96%), supervisoras de unidades (34,42%) y directivos (0,38%). Las principales características de los hospitales participantes se recogen en la Tabla 1.
Tabla 1. Características de los hospitales participantes (n = 67).
| Frecuencia (%) | ||
|---|---|---|
| Titularidad del hospital | Público | 54 (79,4) |
| Público con gestión privada | 8 (11,7) | |
| Consorcio | 1 (1,5) | |
| Concertado | 1 (1,5) | |
| Privado | 4 (5,9) | |
| Tamaño (número de camas) | Hasta 99 | 10 (14,9) |
| 100-199 | 5 (7,5) | |
| 200-499 | 25 (37,3) | |
| 500-749 | 11 (16,4) | |
| 750 o más | 16 (23,9) | |
| Tipo de hospital | Comarcal | 7 (10,5) |
| General | 26 (38,8) | |
| Monográfico o específico | 1 (1,5) | |
| Media-larga estancia | 2 (3,0) | |
| Referencia o alta complejidad | 31 (46,3) | |
De cada hospital se recogió información sobre el tipo de unidad hospitalaria y sobre el uso de escalas de valoración del riesgo de LPP (Tabla 2).
Tabla 2. Características de las unidades hospitalarias participantes (n = 470).
| Frecuencia (%) | ||
|---|---|---|
| Tipo de unidad | Hospitalización general* | 391 (83,1) |
| Cuidados intensivos UCI | 47 (10,0) | |
| Urgencias | 5 (1,1) | |
| Unidad posquirúrgica/reanimación o recuperación/cuidados intermedios | 10 (2,2) | |
| Salud mental | 9 (1,9) | |
| Cuidados paliativos | 3 (0,6) | |
| Hospitalización domiciliaria | 5 (1,1) | |
| Uso de escalas de valoración del riesgo de UPP | Sí, uso sistemático | 417 (93,9) |
| Sí, uso ocasional | 25 (5,6) | |
| No/no lo sé | 2 (0,5) | |
| Escalas de valoración de riesgo usada | Braden | 363 (74,7) |
| EMINA | 52 (10,7) | |
| Norton (original) | 10 (2,2) | |
| Norton modificada | 43 (8,8) | |
| Branden Q | 4 (0,8) | |
| EVARUCI | 1 (0,2) | |
| Otras | 6 (1,2) | |
UCI: unidad de cuidados intensivos.
*Hospitalización general incluye unidades médicas y quirúrgicas.
Prevalencia de las lesiones cutáneas relacionadas con la dependencia
Para cada unidad se obtuvo el número de pacientes con algún tipo de LCRD y el número total de pacientes ingresados en esa fecha, para calcular la prevalencia. La Figura 1 muestra los valores de prevalencia de cada tipo de lesión, según mecanismo causal, expresado en porcentaje con su IC95%.
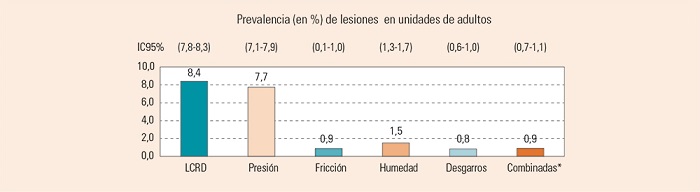
Figura 1. Prevalencia de lesiones en adultos hospitalizados, según mecanismo causal (n = 13.599 pacientes ingresados).
Como podemos observar, la tasa de LCRD está soportada básicamente por las LPP, seguido muy de lejos por las lesiones por humedad. El resto de las lesiones se mantiene de forma similar, en torno al 1%.
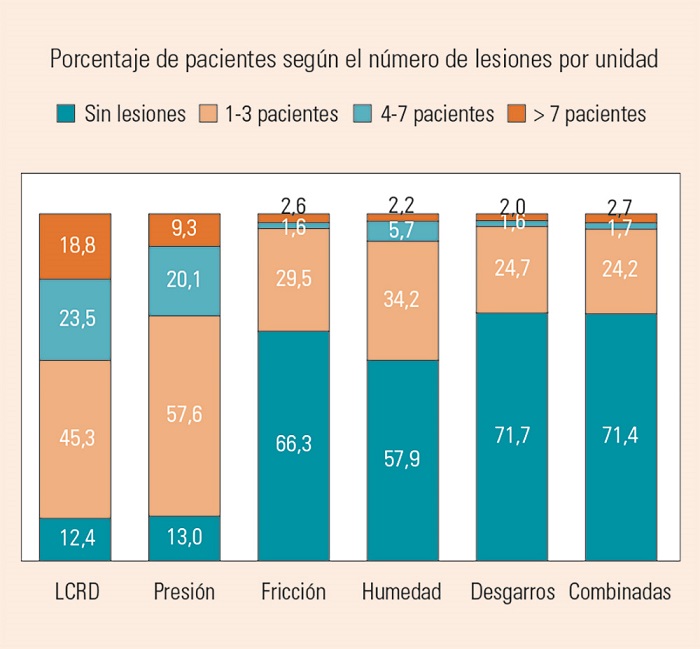
De las 470 unidades hospitalarias de adultos participantes, un 22,6% (106 unidades) no tenía ningún paciente con ningún tipo de LCRD, frente al 77,4% (364 unidades) que tenían pacientes con algún tipo de lesiones. En lo referente a LPP, solo un 13,0% no tenía ningún paciente con este tipo de lesión. En la Figura 2 se presenta la proporción de unidades según el número de lesiones.
Como se puede observar, solo el 12,4% de las unidades no tenían ningún tipo de LCRD, estando casi la mitad de ellas entre 1-3 pacientes con lesiones y casi 1 de cada 4 tenía más de 7 pacientes con lesiones. El detalle del resto de lesiones puede apreciarse en la misma Figura 1.
Para profundizar en el análisis se han considerado las cifras de prevalencia por tamaño del hospital (Figura 3) y según el tipo de unidad hospitalaria (Figura 4).
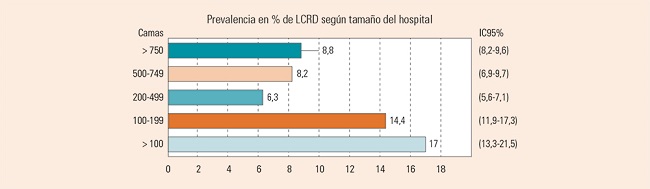
Figura 3. Prevalencia y su intervalo de confianza del 95% de lesiones en unidades de adultos en función del tamaño del hospital.
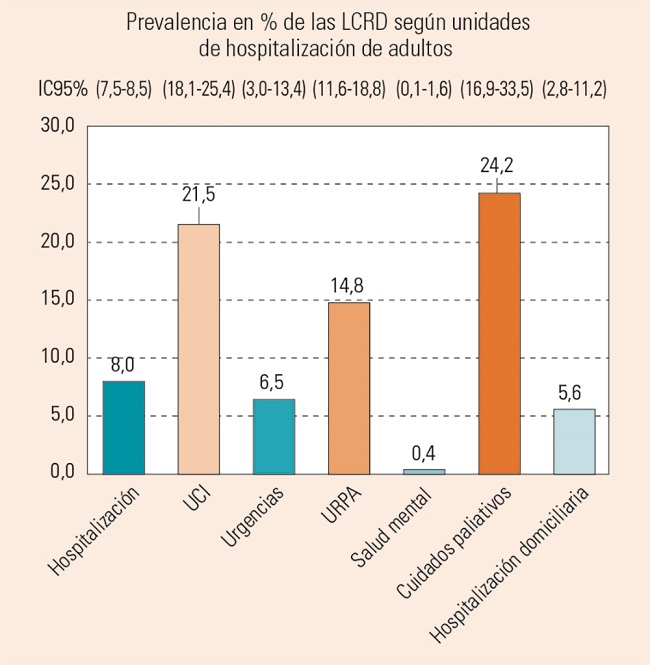
Figura 4. Prevalencia y su intervalo de confianza del 95% de lesiones en unidades de adultos en función del tipo de unidad hospitalaria.
Como se aprecia, la proporción de lesiones en los hospitales pequeños (< 100 camas) casi triplica a la de los hospitales medios, siendo los hospitales grandes o regionales quienes mejor se comportan después de estos, con cifras entre el 8 y el 9%.
Se observa que existen importantes diferencias en los valores de prevalencia entre las unidades de hospitalización general y otras unidades, tales como UCI, posquirúrgicas o paliativos.
Descripción de los pacientes con lesiones cutáneas relacionadas con la dependencia
Se obtuvieron datos de 1.177 pacientes con alguna LCRD, de los que un 56,6% eran hombres y un 43,4% mujeres. La edad media fue de 72,0 años (DE = 19,7), con un rango entre 14 y 105 años.
Respecto a la existencia de incontinencia entre los pacientes con alguna LCRD, se recogieron los siguientes datos: incontinencia urinaria el 11,9% de los pacientes, fecal el 7,7%, mixta el 41,1%, y sin incontinencia el 23,4 %. Además, en un 16,0% de las unidades no se aportaron datos sobre este apartado.
Sobre las medidas de prevención para el desarrollo de LCRD se recogió información acerca del uso de diversas medidas. Respecto a la utilización de SEMP en los pacientes que habían desarrollado alguna LCRD, el 46,5% tenía una SEMP dinámica, el 25,8% estática y un 17,4% no tenía ninguna superficie. Un 10,4% no aporta datos.
La Tabla 3 muestra el porcentaje de los pacientes que disponían de algún tipo de SEMP en función del tipo de unidad.
Tabla 3. Disponibilidad de superficies especiales de manejo de la presión entre los pacientes con LPP.
| Sin datos | Porcentaje de pacientes con SEMP | |||
|---|---|---|---|---|
| Ninguna | SEMP estática | SEMP dinámica | ||
| Hospitalización | 9,1 | 17,9 | 27,0 | 46,1 |
| UCI | 2,4 | 7,1 | 11,9 | 78,6 |
| Urgencias | 0 | 0 | 100 | 0 |
| Posquirúrgicas y reanimación | 11,3 | 17,2 | 26,4 | 45,0 |
| Salud mental | 11,4 | 15,2 | 27,1 | 46,3 |
| Cuidados paliativos | 10,0 | 3,2 | 72,3 | 14,5 |
| Hospitalización domiciliaria | 7,6 | 43,8 | 19,9 | 28,7 |
LPP: lesiones por presión; SEMP: superficies especiales para el manejo de la presión; UCI: unidad de cuidados intensivos
Respecto a otras medidas preventivas, el 73% de las unidades manifiesta utilizar AGHO y un 10,3% otro tipo de aceites. Asimismo, un 23,2% utiliza películas barrera y un 26,9% cremas barrera. Finalmente, el 35,8% de las unidades usa habitualmente cremas emolientes.
Descripción de las lesiones
Se han obtenido datos descriptivos de un total de 2.669 lesiones. Según mecanismos causales, estas se deberían a: presión 35,3%, humedad 18,5%, fricción 15,9%, desgarros 15,4% y lesiones combinadas 14,9%.
Según el entorno en que se desarrollaron las lesiones, diferenciando entre producidas dentro de un hospital o institución (nosocomiales) y fuera de una institución (en domicilio), los datos se presentan en la Tabla 4.
Tabla 4. Frecuencia de las LCRD en hospitales según el entorno en el que se originaron.
| En este hospital | En otro hospital | En el domicilio | No conocido o especificado | |
|---|---|---|---|---|
| Cualquier LCRD, n = 1.177 (%) | 66,0 | 18,3 | 15,3 | 0,4 |
| Presión, n = 942 (%) | 65,7 | 18,0 | 16,0 | 0,3 |
| Humedad, n = 494 (%) | 66,4 | 18,7 | 14,5 | 0,4 |
| Fricción, n = 425 (%) | 66,5 | 17,5 | 15,5 | 0,5 |
| Desgarro, n = 410 (%) | 64,4 | 18,8 | 16,3 | 0,5 |
| Combinada, n = 398 (%) | 65,9 | 17,1 | 16,5 | 0,5 |
LCRD: lesiones cutáneas relacionadas con la dependencia.
Llama la atención que prácticamente todos los tipos de lesiones tienen unos porcentajes muy parecidos. Así, podemos decir que 2 de cada 3 LCRD se producen en el mismo centro en el que se encuentra el paciente. Entre el 17 y el 18% en otro hospital, algo que parece razonable, ya que la mayor parte de centros participantes son de referencia y las cifras más altas de prevalencia están en los centros pequeños. Por tanto, podríamos decir que en torno al 82-83% son lesiones nosocomiales, producidas en hospitales y solo entre el 15-16% son lesiones producidas en el domicilio. También destacamos el bajo porcentaje de lesiones cuyo origen no es conocido o especificado (< 0,5% en todos los casos).
Las lesiones se clasificaron de acuerdo con la propuesta del sistema de categorización de LCRD del GNEAUPP6. La Tabla 5 presenta los datos tanto a nivel global como para unidades de hospitalización general y de UCI.
Tabla 5. Clasificación de las lesiones según el sistema de categorización de LCRD del GNEAUPP.
| Tipo de lesión | Porcentaje de lesiones | |||
|---|---|---|---|---|
| Hospitalización general | UCI | Global (todas unidades) | ||
| Presión | n = 709 | n = 86 | n = 942 | |
| Categoría 1 | 34,3 | 30,3 | 31,3 | |
| Categoría 2 | 38,2 | 38,8 | 38,5 | |
| Categoría 3 | 15,5 | 19,7 | 18,8 | |
| Categoría 4 | 10,3 | 7,9 | 8,6 | |
| LTP | 1,3 | 1,0 | 1,0 | |
| No estadiable/no conocida | 0,4 | 2,3 | 1,9 | |
| Humedad | n = 304 | n = 29 | n = 494 | |
| Categoría IA | 37,9 | 38,6 | 38,3 | |
| Categoría IB | 10,3 | 16,7 | 16,2 | |
| Categoría IIA | 27,6 | 26,3 | 26,0 | |
| Categoría IIB | 13,8 | 2,6 | 5,8 | |
| No conocida | 10,3 | 15,8 | 13,6 | |
| Fricción | n = 370 | n = 10 | n = 425 | |
| Categoría I | 37,0 | 41,4 | 40,8 | |
| Categoría II | 44,4 | 35,7 | 37,8 | |
| Categoría III | 14,8 | 20,0 | 18,4 | |
| No conocida | 3,7 | 2,9 | 3,1 | |
| Combinadas | n = 361 | n = 12 | n = 398 | |
| Categoría 1 | 8,3 | 24,6 | 20,7 | |
| Categoría 2 | 66,7 | 42,6 | 47,8 | |
| Categoría 3 | 0,0 | 0,0 | 0,0 | |
| Categoría 4 | 4,2 | 9,8 | 9,8 | |
| LTP | 8,3 | 3,3 | 4,3 | |
| No estadiable | 4,2 | 11,5 | 8,7 | |
LCRD: lesiones cutáneas relacionadas con la dependencia; LTP: lesión de tejidos profundos; UCI: unidad de cuidades intensivos.
Finalmente, se describe la localización anatómica de los diferentes tipos de lesiones, según su mecanismo causal (Tabla 6).
Tabla 6. Localización anatómica de los diferentes tipos de lesiones.
| Localización | Porcentaje | ||||
|---|---|---|---|---|---|
| Presión n = 942 | Humedad n = 494 | Fricción n = 425 | Desgarros n = 410 | Combinadas n = 398 | |
| Sacro/coxis | 35,5 | 10,1 | 25,6 | 0,8 | 51,3 |
| Trocánter /isquion | 4,0 | 0,9 | 4,6 | ||
| Glúteo | 5,7 | 27,7 | 10,9 | 2,0 | |
| Pierna | 3,6 | 3,4 | 50,3 | 0,7 | |
| Rodilla | 1,2 | 2,1 | 3,1 | 3,9 | |
| Maléolo | 4,4 | 5,3 | 3,2 | 11,8 | |
| Talón | 20,8 | 26,5 | 0,2 | 2,0 | |
| Pie (dorso o dedos) | 1,9 | 7,4 | 0,8 | 1,3 | |
| Zona dorsal (columna/espalda/omóplatos) | 3,1 | 6,2 | 1,3 | 1,7 | |
| Brazos/codos/manos | 5,3 | 1,6 | 32,9 | 3,9 | |
| Occipital | 1,7 | 1,8 | 2,0 | ||
| Orejas | 0,7 | 0,6 | 3,9 | ||
| Labios/boca/nariz | 0,4 | 0,2 | 4,6 | ||
| Tórax anterior/región submamaria | 7,9 | ||||
| Zona genital/perineal | 4,0 | 51,1 | |||
| Otras | 7,7 | 3,2 | 7,5 | 7,4 | 6,3 |
| Total | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 |
DISCUSIÓN
Respecto a la participación en el estudio
Este 6.º ENP sigue la senda del anterior realizado en 2017 en muchos aspectos. Primero en cuanto al análisis de lesiones, que va más allá de las LPP y se centra en todas las LCRD, también en cuanto a su gran participación, prácticamente el mismo número de hospitales y de pacientes incluidos en el estudio, más de 13.500, sin contar a la población pediátrica, lo que nos da una amplia y representativa imagen de hospitales españoles, por lo que ofrece una información epidemiológica bastante fiable. Esta fotografía corresponde fundamentalmente a los hospitales públicos y, aunque se ha duplicado la participación de hospitales privados, su representatividad es muy escasa, por lo que la extrapolación de estos datos a este tipo de centros debe hacerse con cautela asumiendo que la situación en estos pueda ser peor, ya que podemos asumir que los que han participado son lo más motivados. También se mantiene con respecto al 5.º ENP el porcentaje de hospitales participantes, siendo los generales (de entre 200-499 camas) junto con los de alta complejidad de más de 750 camas, los 2 grandes informantes.
Por otro lado, es destacable la mejora en la implicación de las comisiones de heridas de los centros y de los equipos directivos de hospitales (supervisiones y direcciones de enfermería) en la participación en este estudio, que suponen más del 95% de todos los informantes, lo cual da sentido, por un lado, a las funciones de las comisiones y, por otro, a la implicación en la política de seguridad de los centros.
Respecto a la prevalencia encontrada
Nuevamente, y siguiendo la dinámica ya instaurada en el último estudio, se ha estimado una prevalencia global de LCRD de cualquier tipo en pacientes adultos hospitalizados, que se sitúa en el 8,4%, 3 décimas menos que en el estudio anterior, lo que hace que esta se estabilice en torno a esas cifras de entre el 8,5 y el 9%.
Según los distintos mecanismos causales, las lesiones debidas a la presión son las más frecuentes, aumentando en 7 décimas con respecto al 5.º ENP, seguidas por las lesiones por humedad, que en esta ocasión superan a las lesiones combinadas y a las lesiones por fricción, siendo los desgarros las lesiones menos prevalentes, quizás porque se han incorporado más tarde al modelo33 y aún cuesta identificarlas. Esta prevalencia de LCRD, con más de un mecanismo causal, viene a confirmar nuestra hipótesis previa de que muchas de las lesiones antes denominadas como LPP, realmente no se deben solo a la presión, aunque se catalogaran como tal1.
El porcentaje de lesiones que quedaron sin clasificar por los profesionales informantes es casi nulo, lo que refleja una buena capacidad diagnóstica y el buen conocimiento del sistema de clasificación de las LCRD recientemente propuesto por el GNEAUPP33. Creemos, como en el estudio anterior, que la puesta en marcha del sistema de aprendizaje virtual guiado sobre la clasificación de estas lesiones, SECLARED34, que han realizado varios miles de profesionales en los últimos años, haya contribuido a ello.
Analizando con más detalle los datos de prevalencia creemos importante destacar 3 hallazgos de nuestro estudio. En primer lugar, el escaso número de unidades libres de LCRD, solo en el 12,4% de estas teniendo casi 1 de cada 5 más de 7 pacientes con lesiones durante el estudio (Figura 2). Aunque estas diferencias son importantes en función del tipo de lesiones, es un hecho realmente significativo y que destacamos. En segundo lugar, las grandes diferencias en la prevalencia de lesiones según el tamaño del hospital. Los hospitales medianos, a partir de 200 camas, y los grandes, tienen prevalencias más bajas que los hospitales pequeños, siendo la diferencia especialmente significativa para los hospitales de menos de 100 camas, que triplica la prevalencia de los medianos. Este efecto ya se identificó en el 4.º y en el 5.º ENP, pero con menor magnitud9,12. No podemos comparar estos datos con los de las evidencias publicadas, ya que no es común calcular la prevalencia ajustada por el tamaño del hospital. Suponemos que se deben a factores organizativos (implicación institucional, de disponibilidad de recursos para la prevención) o tal vez de preparación y motivación de los profesionales, que posiblemente por la ubicación de estos centros, cuentan con profesionales más jóvenes y quizás menos formados, o todo junto, pero insistimos que se trata de una hipótesis no contrastada, por lo que sería necesario investigarlo de forma específica.
En tercer lugar, destacamos las diferencias en la prevalencia entre diferentes tipos de unidades hospitalarias. En el 5.º ENP12 se hizo un esfuerzo por incluir en la recogida de datos a unidades que habitualmente eran excluidas, tales como salud mental, obstetricia, urgencias y hospitalización a domicilio, algo que se ha mantenido durante este 6.º estudio. Si observamos nuevamente y de forma detenida la Figura 4, se aprecia que tiene una distribución trimodal, con 3 unidades que destacan por su elevada prevalencia: las UCI, las unidades de recuperación postanestesica (URPA) y las de cuidados paliativos.
La alta prevalencia en UCI es un resultado que se encuentra en la mayoría de estudios35,36, al igual que en las unidades de cuidados paliativos37,38, y en nuestro estudio son los 2 tipos de unidades destacadas. Aquí quizás es porque se incluyen en ellas las lesiones cutáneas por compromiso vital grave39, modelo de reciente aparición y que distingue esas lesiones que aparecen cuando la vida está gravemente comprometida, como ocurre en situación de cuidados críticos o cuidados paliativos, y que aún es desconocido en gran medida por los profesionales, por su corta trayectoria. Por eso sería fundamental establecer la prevalencia real de estas lesiones por compromiso vital grave y poder distinguirlas de las LCRD, para lo cual ya contamos con algoritmos diferenciales40, lo que puede ayudar a los clínicos, instituciones e investigadores a diferenciarlas.
También resulta interesante conocer la prevalencia en URPA, que llega casi al 15%. El ámbito quirúrgico, tradicionalmente se ha considerado como de bajo riesgo y baja incidencia de lesiones, y es frecuente que los profesionales de estas unidades tengan una percepción de bajo riesgo. Los datos de este estudio confirman lo encontrado en 2017 y alertan sobre la necesidad de explorar más a fondo el problema asumiendo la necesidad de mayor implicación en la prevención de estas unidades.
La prevalencia en unidades de hospitalización general ha subido de forma progresiva respecto al 4.º ENP de 2013, entre el 6,3, y al 5.º ENP, el 7,2%, y en esta ocasión llega al 8%, un ascenso lento pero paulatino de prácticamente un 1% en cada estudio. En ellas no hemos distinguido entre unidades médicas y quirúrgicas, ya que esta diferencia es cada vez menos evidente y no ha aportado variaciones significativas en los análisis.
Destacamos también la prevalencia encontrada en otras unidades que generalmente no se incluyen en estudios de este tipo, como urgencias u hospitalización a domicilio, por considerar que son pacientes de bajo riesgo y no desarrollan lesiones de este tipo. Nuestros datos confirman que la realidad es bien distinta, y recientes estudios apoyan este hallazgo41.
Como ya sospechábamos, 4 de cada 5 lesiones son nosocomiales, es decir, se han producido en el mismo hospital o en otro, generalmente de menor nivel, lo que confirma y afianza los datos de estudios anteriores y confirma lo encontrado en una reciente revisión sistemática42, cifras que pensamos se pueden atribuir, en parte, a una situación de mayor deterioro de salud, pero también refleja un fallo evidente en los procedimientos de prevención.
Y es que, aunque es testimonial (0,5%) el número de unidades que no valora el riesgo, si analizamos las medidas de prevención, la escala de Braden12 sigue siendo la más utilizada con mucha diferencia, de manera preferente por 3 de cada 4 unidades de hospitalización de adultos, incluso mejora un 10% con respecto al 5.º ENP. El uso de esta escala validada garantiza una mejora en la calidad de los cuidados, sin embargo seguimos teniendo una prevalencia elevada, por lo que algo está fallando.
Por ello, en este estudio se ha analizado la proporción de pacientes que disponían de SEMP, colchones o cojines tanto de tipo estático como dinámico. En unidades de hospitalización general o en URPA, casi 1 de cada 5 pacientes que ya habían desarrollado lesiones seguía sin disponer de alguna SEMP, siendo la mitad de ellas de tipo dinámico. En hospitalización domiciliaria es donde se ha encontrado el gran bloque de pacientes sin SEMP, prácticamente 1 de cada 2, lo que hace evidente la necesidad de invertir en estos recursos para las personas que, aunque están en su domicilio, reciben cuidados de alta intensidad. Como ya dijimos en el 5.º ENP, el porcentaje de pacientes sin SEMP tiene un rango muy alto, que va desde un 5 a un 75% según el hospital, con una media del 30%, situación peor a la presentada en este 6.0 ENP12
Respecto a las características y localización de las lesiones
Si analizamos los resultados de la Tabla 5 encontramos que las LPP en hospitalización y en el global de unidades son, en su gran medida, poco graves, de categoría 1 o 2, siendo 1 de cada 4 lesiones profundas, lo cual significa una mejoría respecto al 5.º ENP, no así en el contexto de las UCI, donde ha aumentado el porcentaje de LPP graves, quizás como dijimos, por confundir un número importante de ellas con lesiones por compromiso vital grave.
Respecto a las lesiones por humedad, se mantienes cifras más o menos similares, pero llama la atención que son las lesiones que menos han sido categorizadas por los profesionales, en un 10-15% no consta su categoría.
En las lesiones por fricción hay una mayor gravedad comparada con el 5.º ENP en todos los tipos de unidades y hospitalización, aumentando las lesiones de categoría 3 en torno a un 2%, siendo este mismo porcentaje el que disminuye en el contexto de las UCI.
Finalmente, en las lesiones combinadas sí que ha descendido de forma clara y notoria la gravedad de las lesiones, sobre todo de categoría 4.
Respecto a la localización, con el mayor conocimiento de los sistemas de clasificación33,34, las localizaciones se ajustan mucho más a lo que viene siendo su “tendencia natural de aparición”, siendo el sacro/coxis y los talones las zonas preferentes de aparición de las LPP, lesiones combinadas y lesiones por fricción (estas últimas incorporan los glúteos como zona de aparición), quizás asociado al sillón o el uso de la cuña.
La zona perianal-perigenital y los glúteos son los principales lugares de aparición de las lesiones por humedad, y las piernas y los brazos las zonas preeminentes de las laceraciones, algo que ya se constató en nuestros estudios anteriores.
Limitaciones
Como siempre destacamos en este tipo de estudios, hay que tener en cuenta que la muestra de hospitales no fue aleatoria, sino que se basó en participación voluntaria, por lo que es posible que los hospitales más motivados en la prevención de estas lesiones estén más representados, por lo que podríamos asumir que la realidad de las cifras de prevalencia pueda ser peor. No obstante, puesto que la muestra final fue muy amplia y con representación de prácticamente todo el territorito nacional, pensamos que este posible sesgo queda reducido.
Otra limitación es que los valores se basan en datos informados por los hospitales, muchas veces sobre la base de sus registros, lo que también podría suponer un sesgo hacia una infraestimación de las prevalencias. Este sesgo se ha intentado reducir mediante la estricta garantía de confidencialidad de los datos y la no identificación de ningún centro, con el fin de permitir que los hospitales ofrezcan sus datos reales. Estos resultados serían aplicables para los hospitales públicos; su extrapolación a los hospitales privados y concertados debe hacerse con cautela, dada su baja representación en la muestra analizada.
CONCLUSIONES
La prevalencia de LCRD en unidades de hospitalización de adultos de hospitales públicos españoles fue del 8,4%, 3 décimas menos que en el anterior estudio.
Entre las diferentes LCRD, las LPP siguen siendo las lesiones más frecuentes, con un 7,7% de prevalencia. Estas cifras suponen un aumento de 7 décimas con respecto a estudios anteriores.
Estas prevalencias varían de forma notable en función del tamaño del hospital y de la unidad en que se encuentre ingresado el paciente, siendo los hospitales pequeños de menos de 200 camas los de cifras más elevadas y las unidades de cuidados críticos, URPA y paliativos las que mayor prevalencia presentan.
Las lesiones son mayoritariamente nosocomiales, producidas en hospitales, sin que se aprecie una disminución respecto a estudios anteriores.
Las medidas de prevención siguen siendo deficitarias y, aunque se constata un aumento en su implantación, aún siguen existiendo grandes lagunas, lo que pone de manifiesto que es necesario mejorar los programas de prevención, los conocimientos y la motivación de los profesionales, y los recursos puestos a su disposición.
La gravedad mejora levemente en la mayoría de las lesiones y se mantienen sus localizaciones más habituales.