Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO  Similares em Google
Similares em Google
Compartilhar
Revista Española de Salud Pública
versão On-line ISSN 2173-9110versão impressa ISSN 1135-5727
Rev. Esp. Salud Publica vol.78 no.2 Madrid Mar./Abr. 2004
ORIGINAL
IMPUTACIÓN DEL INSTANTE DE INICIO DE SEGUIMIENTO EN ESTUDIOS
LONGITUDINALES: APLICACIÓN A LA INFECCIÓN POR VIH
Santiago Pérez-Hoyos (1), Inmaculada Ferreros (1,2), Isabel Hurtado (1), Julia del Amo (2),
Ildefonso Hernández-Aguado (2)
(1) Unidad Epidemiología y Estadística. Escuela Valenciana de Estudios en Salud (EVES)
(2) Departamento de Salud Pública. Universidad Miguel Hernández
Correspondencia:
Santiago Pérez Hoyos
Unidad de Epidemiología y Estadística
Escuela Valenciana de Estudios para la Salud (EVES)
C/ Joan de Garay 21 - 46017 Valencia
Correo electrónico: perez_san@gva.es
| Fundamentos: En los estudios de cohorte o longitudinales los sujetos son reclutados con un tiempo de evolución desde el inicio del problema, como en el caso de la infección por VIH. El objetivo de este trabajo es mostrar diversas técnicas de imputación del inicio del seguimiento y valorar su adecuación en el marco de un estudio sobre la evolución de la infección por VIH. Palabras clave: Imputación. Seroconversión. VIH. Síndrome de inmunodeficiencia adquirida. | Imputation of the begining of follow Background: In cohort or longitudinal studies, subjetcts are recruited some time after the beginning of the problem, as in HIV infection. The aim of this paper is to show several imputation techniques of the beginning of follow up and evaluate its use in the framework of a study of HIV progression. Key words: Imputation. Seroconversion. HIV. Inmunodeficiency adquired syndrome.
|
INTRODUCCIÓN
Los estudios de cohorte o longitudinales se caracterizan por analizar el tiempo que transcurre entre el inicio de entrada de los participantes en el estudio hasta que se produce un evento de interés, como la muerte, una enfermedad, el cambio en alguna medida biológica, etcétera. Una de las características de los estudios observacionales con seguimiento es que los datos que se recogen reflejan la realidad de la progresión y evolución de los problemas que se analizan1 aproximándose a la historia natural de la enfermedad. Así, cuando se analiza la efectividad de medidas terapéuticas, éstas han sido asignadas a los diferentes sujetos según sus características o necesidades, no según la aleatorización de un ensayo clínico, aunque ello pueda conllevar el llamado sesgo por indicación2 generado por el hecho de que aquellos que tienen mayor necesidad o acceso a los tratamientos van a ser susceptibles de recibirlos.
Muchas de las cohortes que analizan períodos de incubación o evolución de enfermedades hasta un desenlace, están basadas en sujetos prevalentes para los que se desconoce el tiempo de evolución de la enfermedad. Es el caso de la infección por el virus de la inmunodeficiencia humana (VIH) y el tiempo hasta sida o muerte. En el momento de reclutar a los sujetos muchos llevan ya tiempo infectados, incluso algunos de ellos son identificados como VIH+ cuando ya tienen sida, lo que puede acarrear importantes sesgos en las estimaciones de supervivencia a lo largo del tiempo3.
Una forma de obviar estos problemas es utilizar estudios de seroconvertores, donde la fecha de infección está basada en la aparición de síntomas de primoinfección, o en la existencia de una ventana estrecha entre dos mediciones VIH negativa y VIH positiva, que permita asignar como fecha de seroconversión a un punto intermedio4-6. Sin embargo los sujetos candidatos a formar parte de estos estudios no son tan numerosos como en el caso de las cohortes prevalentes. El desarrollo en los años 90 de métodos de análisis que permiten la entrada retrasada (late o staggered entry), es decir que tienen en cuenta el tiempo transcurrido desde la infección hasta el reclutamiento, han permitido la posibilidad de yuxtaponer la información proveniente de cohortes de sujetos seroprevalentes y seroincidentes. Numerosos avances en el conocimiento de la infección por VIH y en la evaluación de nuevas terapias son el resultado de estudios en los que se ha mezclado esta información7,8.
Estos métodos pretenden resolver el problema de los datos doblemente censurados9 es decir, donde se conoce que el inicio está en un intervalo (censura a izquierda), por ejemplo desde que un usuario de drogas empieza a inyectarse hasta que se le realiza una prueba VIH+ y donde al final del seguimiento unos sujetos han desarrollado el evento y otros no (censura a la derecha). Existen formas de estimar directamente el período de incubación utilizando datos doblemente censurados, aunque conlleva ciertas complejidades de cálculo y no pueden utilizarse programas de análisis estándar10-12.
El otro tipo de análisis utilizado consiste en estimar el instante de la seroconversión al VIH, y utilizar un método tradicional de análisis del tiempo de incubación con censuras a la derecha. En el caso de los sujetos seroincidentes, para los que se dispone de una ventana estrecha de seroconversión, se ha comprobado que asignar como instante de seroconversión el punto medio de dicho intervalo es una buena opción13,14.
En el caso de los sujetos prevalentes, en los que las ventanas de seroconversión son más amplias, se han utilizado otras alternativas. Una es imputar, para cada individuo, la fecha de la seroconversión a partir de la estimación de la distribución de la incidencia de infección condicionada a sus fechas de VIH+ y VIH-10-15,16. La otra alternativa es utilizar imputaciones basadas en la correlación con marcadores de la progresión como los CD4 o la carga viral. Estas imputaciones se basan en modelos generados con cohortes de seroconvertores en los que se modela el tiempo transcurrido desde la seroconversión hasta el nivel del marcador tanto de forma paramétrica17,18 como no paramétrica19.
El objetivo del presente trabajo es mostrar diversas técnicas de imputación del inicio del seguimiento y valorar su adecuación en el marco de un estudio sobre la evolución de la infección por VIH
SUJETOS Y MÉTODOS
Sujetos
Se dispone de datos procedentes de un estudio longitudinal de la infección por VIH a partir de sujetos usuarios de drogas intravenosas (UDIs) identificados en los centros de información y prevención del SIDA (CIPS) de Valencia y Castellón, reclutados desde finales de 1987 hasta finales de junio de 1996 (figura 1). En estos centros se ofrece información y consejo y se practica de forma voluntaria y anónima la prueba serológica frente al VIH, sugiriendo su retorno al cabo de 6 meses o su derivación a un centro asistencial20.
Del total de 4.860 UDIs que acudieron antes de julio de 1996 2.198(45,2%) fueron identificados como VIH+ (seroprevalentes). de los cuales 1.224 (55,7%) disponían de seguimiento. Del 54,7% que resultaron VIH-, 216 resultaron VIH+ en una posterior medición y fueron identificados como seroincidentes. Posteriormente se añadieron 28 sujetos que fueron identificados como seroincidentes tras ser reclutados después de la fecha indicada.
Del total de 1.224 seroprevalentes con seguimiento, 887 (72,5%) disponían de una medición de un marcador de progresión, en concreto del porcentaje de CD4 y fueron clasificados como la subcohorte de seroprevalentes con CD4. Los 337 sujetos restantes no disponían de esta medición y fueron clasificados como subcohorte de seroprevalentes sin CD4.
Métodos
Como se indicó, el objetivo del estudio era valorar la adecuación de la imputación de la fecha de seroconversión al VIH para cada uno de los sujetos de las subcohortes mencionadas para su posterior uso en la estimación del tiempo libre de sida y Supervivencia.
Imputación para la subcohorte seroincidentes
Para la cohorte seroincidente se utilizó como instante de seroconversión el punto medio entre la última medición VIH negativa disponible y la primera medición VIH+ que se ha considerado como una buena aproximación al instante de la seroconversión13.
Imputación para la sucohorte de seroprevalentes con CD4
Para la subcohorte de sujetos seroprevalentes se imputó la fecha de seroconversión a partir del modelo de progresión de la infección descrito por Muñoz et al17. En este trabajo se modeló, para una cohorte de personas seroincidentes, el tiempo T de progresión entre el instante de la infección (Sc) y el instante de una medición del CD4 (Fcd4), dado el porcentaje de CD4 observado, utilizando un modelo de supervivencia Weibull21. Así la probabilidad de que el tiempo transcurrido desde la seroconversión sea mayor que t dado un nivel x de porcentaje de CD4 se calcula como:

P(T>t)= exp(-α t1/s) donde α =exp(-βx/σ), con β el vector de regresión asociado al nivel x del porcentaje de CD4 y σ es el factor de escala o dispersión de dicho modelo. En el trabajo de Muñoz se describen los valores de β y σ para distintos niveles del % de CD4 (tabla 1).
En el caso de la cohorte de sujetos prevalentes estamos interesados en conocer el tiempo w entre la fecha de seroconversión (Sc) y la primera visita VIH+ (Fp) Por una parte conocemos el tiempo d1 transcurrido entre la fecha en la primera visita VIH+ y la fecha de la medición del % de CD4 (Fcd4) y por otra el tiempo d2 transcurrido entre la primera vez que se inyectaron o 1980, considerados como límites del inicio de la posible infección y la fecha de la medición del CD4 (figura 2).
Aplicando el modelo Weibull anterior, la probabilidad de que el tiempo entre la seroconversión y la primera visita VIH+ sea w+d1 condicionado a que este tiempo no puede ser mayor que d2 se puede calcular como:

En la ecuación anterior se puede despejar el tiempo de interés w en función del resto de parámetros y se puede obtener un valor si se conoce la probabilidad del tiempo desde la seroconversión a la primera visita VIH+.
A partir de las probabilidades pu de una distribución uniforme (0,1) se extrajeron 5 muestras aleatorias para cada individuo. Con los 5 tiempos w calculados sustituyendo las extracciones en la ecuación anterior, se obtuvo la media geométrica (gmw). Para cada individuo se imputa la fecha de seroconversión como la diferencia entre la fecha de la primera visita menos el tiempo gmw estimado como transcurrido entre la seroconversión y la primera visita VIH+.
Para tener en cuenta la variabilidad de la imputación se repitió el proceso 500 veces, como un procedimiento bootstrap22, asignando la mediana de las 500 imputaciones como la fecha de seroconversión y los percentiles 5 y 95 de los valores obtenidos en las 500 imputaciones como los límites de confianza de dicha fecha.
Imputación para la subcohorte de seroprevalentes sin CD4
Para el caso de la cohorte de seroprevalentes sin CD4 no se puede utilizar el método anterior. En este caso se ha utilizado un método de imputación basado en la estimación de la distribución de probabilidad de seroconversión a lo largo del tiempo que se puede encontrar detallado en otras publicaciones10;15-16. Para cada individuo de la cohorte de seroprevalentes sin CD4, se dispone de una ventana de seroconversión entre la fecha de inicio de inyección (Fidu) y la primera fecha positiva (Fp). Conociendo la densidad de incidencia del periodo, podemos asignar a cada fecha de la ventana de seroconversión una probabilidad de que el individuo seroconvierta en ella.
Para las cohortes de sujetos seroincidentes y seroprevalentes con CD4 se puede estimar la densidad de incidencia hj. para cada instante de calendario, a partir de las fechas de seroconversión imputadas. Esta densidad no es más que la probabilidad de contraer la infección en cada instante. Para el cálculo de esta incidencia se ha utilizado como ventana de seroconversión, en el caso de la cohorte de prevalentes con CD4, los percentiles 5 y 95 de las fechas imputadas en el apartado anterior.
Asumiendo que para los grupos en los que no se dispone de CD4 la distribución de la incidencia de VIH es la misma que para los otros grupos, se puede obtener la probabilidad de seroconvertir en cada uno de los instantes de la ventana de seroconversión como.

Una vez obtenidas estas probabilidades para cada individuo s extrajeron, a partir de ellas, 5 valores aleatorios del instante de seroconversión para cada sujeto. Por la posible asimetría de la distribución de probabilidad de seroconversión para cada sujeto. Por la posible asimetría de la distribución de probabilidad de seroconversión se calculó la media geométrica y se asignó como la fecha de seroconversión.
Análogamente al apartado anterior, se ha repetido el proceso 500 veces. Se ha tomado como fecha de seroconversión la mediana de las 500 imputaciones y como límite de confianza de dicha fechas los percentiles 5 y 95 de las imputaciones.
Análisis
Se presenta un análisis descriptivo de las características de los sujetos (fecha y edad en la primera visita VIH+, género, fecha de sida, muerte) según el grupo de imputación al que pertenecen. Se presentan gráficos con la ventana individual de seroconversión, las fechas imputadas y los percentiles 5 y 95 de las imputaciones.
Para validar la imputación se estimó el tiempo libre de sida y el de la supervivencia desde la seroconversión utilizando el estimador de Kaplan-Meier con la opción de entrada retrasada hasta la primera visita con seroconversión positiva, con lo cual cada individuo es incluido a riesgo en el momento del inicio del seguimiento, corrigiendo el sesgo de supervivencia de aquellos sujetos que no fueron seguidos 23. Se han comparado estos tiempos para las tres subcohortes utilizando la prueba de log-rank o Mantel-Cox. Además se presentan las estimaciones de los tiempos libres de sida y de muerte utilizando los percentiles 5 y 95 de las fechas de seroconversión imputadas.
Las imputaciones y los gráficos han sido elaborados con programas y macros elaborados ad hoc en S-Plus 200024. Para el análisis de supervivencia se ha utilizado también el programa Stata 8.025
RESULTADOS
Como se ha mencionado anteriormente, de los 1.468 sujetos estudiados 244 formaban parte de la cohorte de personas seroincidentes, 337 de la cohorte de personas prevalentes sin CD4 y 887 de la cohorte de personas prevalentes con CD4. En la tabla 2 se muestran algunos análisis descriptivos de estas cohortes El 25,3% son mujeres, no observándose diferencias dependiendo de las cohortes.
Se observó un total de 443 casos de sida, lo que supone el 39,2% de los individuos. Se observa un menor número de casos de sida en la cohorte de sujetos incidentes. También el porcentaje de muertes es menor en el caso de la cohorte de incidentes, donde sólo un 15,2 % fallecen, frente a un 40,1% en la cohorte de sujetos prevalentes sin CD4 y un 26,7% en la cohorte de sujetos prevalentes con CD4. En total se observaron 405 defunciones.
Si se tiene en cuenta la fecha de la primera visita VIH+ se observa que la cohorte de prevalentes sin CD4 es la que más tiempo lleva en seguimiento (mediana enero 1990) mientras que la cohorte de incidentes tiene una mediana cuatro años posterior (mediana febrero 1994). De la misma forma se observa que las fechas de sida y las fechas de muerte también son posteriores en la cohorte de incidentes.
En cuanto al tiempo de seguimiento desde la seroconversión imputada hasta el sida o la muerte, también es inferior para la cohorte de prevalentes sin CD4 que para las otras dos cohortes.
Para la cohorte de incidentes la mediana de la fecha de seroconversión, calculada como el punto medio entre la última visita VIH- y la primera VIH+, fue enero de 1993.
En la figura 3 se muestra la imputación efectuada para el caso de los sujetos prevalentes con CD4. Cada línea horizontal representa para cada individuo el tiempo entre la fecha de inicio del uso de drogas o 1980, lo que ocurriera antes. Se muestra la mediana individual de las 500 imputaciones efectuadas así como los percentiles 5% y 95%. La mediana de la fecha de seroconversión imputada se sitúa en enero de 1991, con una mediana de los percentiles 5% y 95% entre abril de 1990 y julio 1991. Así, el tiempo mediana transcurrido entre la fecha de seroconversión imputada y la primera visita VIH es de 0,72 años (intervalo entre percentiles 5 y 95: 0,33-1,22).
En la figura 4 se muestra la imputación efectuada para los sujetos prevalentes sin CD4. La mediana de la fecha de seroconversión imputada se sitúa en noviembre de 1988, con una mediana de los percentiles 5% y 95% entre febrero de 1988 y junio de 1989. El tiempo mediana entre la seroconversión imputada y la primera visita VIH+ se sitúa en 1,89 años(intervalo entre percentiles 5 y 95: 0,71-3,56).
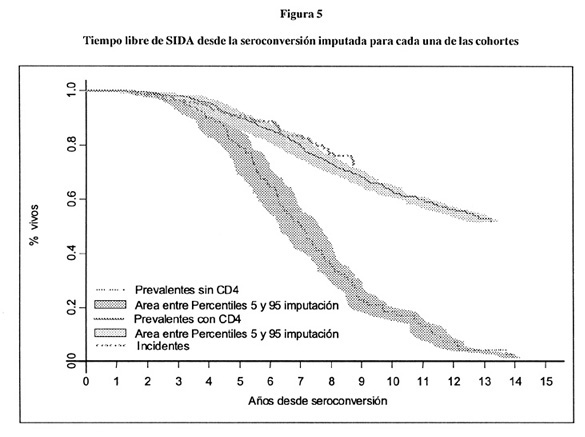
Una forma de validar el modelo es comparar el tiempo libre de sida y muerte para las tres cohortes analizadas. En la figura 5 se observa el tiempo libre de sida. Se observa que la cohorte de incidentes y de prevalentes con CD4 tienen un tiempo de incubación semejante (log-rank test p=0,889), con una mediana de progresión alrededor de 11 años. En el caso de la cohorte de prevalentes sin CD4 la mediana de progresión se sitúa en 7,5 años, observando diferencias significativas entre las curvas (p<0,001). En sombreado, sobre cada curva se sitúan las estimaciones de las curvas de tiempo libre de sida utilizando los percentiles 5% y 95% de la imputación de las fechas de seroconversión de cada individuo.
En la figura 6 se encuentran las curvas de supervivencia desde la seroconversión. Se observan resultados análogos que en el caso del tiempo libre de sida. No hay diferencias entre la cohorte de incidentes y la cohorte de prevalentes con CD4 (p=0,126). No así en el caso de la cohorte de prevalentes sin CD4 cuya curva esta significativamente por debajo de las otras dos.
DISCUSIÓN
El presente trabajo muestra el uso de la fecha de imputación de la seroconversión al VIH como un método para poder incluir datos de sujetos seroprevalentes en el seguimiento de la progresión de la infección, aumentando así el número de sujetos en el estudio. Con ello podemos evitar o disminuir los importantes sesgos que se producen en el análisis de períodos de incubación o evolución de enfermedades basadas en estudios de sujetos prevalentes3.
En el caso de los sujetos incidentes, el uso del punto medio se ha mostrado como un buen estimador del instante de infección, produciendo buenas estimaciones tanto de la incidencia como del tiempo de progresión a sida o muerte13-20.
En el caso de los sujetos prevalentes la opción del punto medio no es válida por el excesivo tiempo que pasa, en general, entre una medida posible de inicio de la infección, como es el inicio de la drogadicción y la primera visita VIH+.
La existencia de un marcador de la progresión como el CD4 nos ha permitido imputar la fecha de seroconversión y analizar el tiempo libre de sida y la supervivencia. La alternativa de utilizar modelos de doble-censura comporta la necesidad de cálculos algo más complejos y no poder utilizar software estándar10,11,12.
En el caso de disponer de información sobre un marcador de progresión como el CD4, lo que ocurre en una parte importante de los sujetos seroprevalentes, se puede imputar la fecha de seroconversión a partir de un modelo paramétrico, en nuestro estudio el propuesto por Muñoz et al17. para la cohorte del estudio MACS. Otra opción hubiera sido ajustar un modelo parecido en el grupo de incidentes y obtener una estimación de los parámetros del modelo en nuestro entorno. Brancato et al18. efectuaron esta estimación en Italia y observaron que los parámetros eran muy semejantes a los obtenidos en el MACS. En un estudio previo, aplicando el modelo a la cohorte de incidentes, observamos que no habían diferencias sensibles al utilizar la imputación por medio del modelo o por medio del punto medio, aunque existía un pequeño sesgo en el caso de sujetos con un porcentaje bajo de CD4 (<17,5%)26. Otra alternativa es utilizar métodos no paramétricos de imputación basándose en la trayectoria de los CD4 de los individuos incidentes para los que se conoce su fecha de seroconversión19. El principal problema es que requiere disponer de buenas mediciones de este indicador, que no es el caso de nuestros datos.
Como indica Geskus10 en el caso de sujetos seroprevalentes, la imputación a partir de la estimación de la distribución de la incidencia como la utilizada en el caso de los prevalentes sin CD4, es una buena aproximación a la fecha de la seroconversión. En su estudio observó que la curva de Kaplan-Meier era aproximadamente la misma que la de la cohorte incidente. En nuestro caso la distribución de la incidencia ha sido la obtenida de forma conjunta para las cohortes seroincidente y de prevalentes con CD4, una vez imputada la fecha de seroconversión. Al ser estas dos cohortes ligeramente posteriores, quizá haya algún tipo de sesgo en la incidencia observada en los primeros instantes del calendario y produzca desviaciones en las estimaciones. En este caso, los instantes de seroconversión se desplazarían hacia la derecha, donde habría una mayor incidencia. Ello podría explicar, en parte, el hecho de que la cohorte de prevalentes con CD4 tenga una peor progresión tanto a sida como a muerte, ya que el tiempo de progresión se ha visto recortado al desplazar a la derecha la fecha de imputación. Sin embargo, como los sujetos de esta cohorte son anteriores en el calendario, es probable que fueran sujetos que llegaran con un mayor tiempo de evolución desde la infección, debido al desconocimiento sobre el VIH que existía y que, efectivamente, tengan una peor evolución a sida y a muerte.
Este método se ha mostrado útil para cohortes de hemofílicos y al aplicarlo a la cohorte de personas seroincidentes se obtienen fechas de seroconversión imputadas semejantes a la fecha obtenida por el punto medio. Además, en este caso el tiempo de progresión a sida y a muerte es el mismo cualquiera que sea el método de imputación utilizado.
Para efectuar las imputaciones se utilizaron macros de S-Plus24 por la facilidad de replicar 500 veces el proceso y dibujar los resultados, pero en el caso de las cohortes prevalentes con CD4 el modelo se puede implementar fácilmente en una hoja de cálculo.
El uso de 500 réplicas de la imputación permite obtener un intervalo de variación de las fechas imputadas. Como se observa en el apartado de resultados, el método de imputación es bastante robusto y no se producen grandes variaciones en la estimación de la progresión independientemente de la imputación utilizada.
Sin embargo, si en lugar de imputar la fecha de seroconversión utilizáramos directamente la primera fecha de VIH+ como inicio de la infección, obtendríamos importantes sesgos en las estimaciones de los tiempos de progresión. Así por ejemplo la mediana de progresión a sida en el grupo de prevalentes sin CD4 se reduciría de 7,5 a 5,9 años.
Los resultados de este estudio muestran diversas formas de poder controlar el sesgo de supervivencia. Su generalización a diferentes estudios observacionales de seguimiento depende de la viabilidad de poder obtener una cohorte de incidentes, de disponer de un marcador de progresión o un límite inferior de inicio. Recientemente están desarrollándose métodos que permiten tener en cuenta el tiempo que transcurre hasta el inicio del estudio y que permiten tener en cuenta aquellos progresores rápidos que no han sido reclutados por el estudio y que permiten replicar en condiciones reales ensayos clínicos27. Por ello la disponibilidad de instrumentos como los mostrados permite aumentar el poder de los estudios observacionales y mejorar la calidad de sus resultados.
AGRADECIMIENTOS
A los compañeros del proyecto GEMES (Grupo Español Multicéntrico para el Estudio de Seroconvertores) en cuyo seno se pudieron desarrollar algunas de las ideas y métodos del presente estudio. Este trabajo ha sido financiado parcialmente gracias a ayudas para la investigación de FIPSE (Fundación para la investigación y la prevención del sida en España) integrada por el Ministerio de Sanidad, Abbott Laboratories, Boehringer Ingelheim, Bristol Myers Squibb, Glaxo Smith Kline, Merck Sharp and Dohme and Roche), (FIPSE 3023/99) (FIPSE 36349/02) y FIS (Fondo de Investigación Sanitaria) (FIS 99/0195, 99/1065, 00/294, 02/0639). Las fuentes de financiación sólo han contribuido en la ayuda para el establecimiento de las cohortes, la recogida de los datos de las cohortes y la financiación de las reuniones de coordinación. El trabajo de Inmaculada Ferreros ha estado financiado con la ayuda otorgada por FIPSE.
BIBLIOGRAFÍA
1. Samet JM, Muñoz A. Evolution of the cohort study. Epidemiol Review 1998;20: 1-14. [ Links ]
2. Ahdieh L, Gange SJ, Greenblatt R, Minkoff H, Anastos K, Young M et al. Selection by indication of potent antiretroviral therapy use in a large cohort of women infected with human immunodeficiency virus. Am J Epidemiol 2000;152:923-33. [ Links ]
3. Cascade Collaboration. Effect of ignoring the time of HIV seroconversion in estimating changes in survival over calendar time in observational studies: results from CASCADE. AIDS 2000;14: 1899-906. [ Links ]
4. GEMES (Grupo Español Multicéntrico para el Estudio de Seroconvertores). El periodo de incubación del SIDA en España antes de la terapia HAART. Med Clin 2000;115:681-6. [ Links ]
5. Cascade Collaboration. Time from HIV-1 seroconversion to AIDS and death before the widespread use of highly active anti-retroviral therapy: a collaborative re-analysis. Lancet 2000;355:1131-7. [ Links ]
6. Muñoz A, Wang MC, Bass S, Taylor JM, Kingsley LA, Chmiel JS et al. Acquired immunodeficiency syndrome (AIDS)-free time after human immunodeficiency virus type 1 (HIV-1) seroconversion in homosexual men. Multicenter AIDS Cohort Study Group. Am J Epidemiol 1989;130:530-9. [ Links ]
7. Muñoz A, Sabin A. The incubation period of AIDS. AIDS 1997;11(Suppl A):S69-S76. [ Links ]
8. Detels R, Muñoz A, McFarlane G, Lawrence AK, Margolick JB, Giorgi J et al. Effectiveness of potent antiretroviral therapy on time to AIDS and death in men with known HIV infection duration. JAMA 1998;280:1497-503. [ Links ]
9. De Gruttola V.Lagakos SW. Analysis of doubly-censored survival data, with application to AIDS. Biometrics 1989;45:1-11. [ Links ]
10. Geskus RB. Methods for estimating the AIDS incubation time distribution when date of seroconversion is censored. Stat Med 2001;20:795-812. [ Links ]
11. Gomez G, Lagakos SW. Estimation of the infection time and latency of AIDS with doubly censored data. Biometrics 1994;50:204-12. [ Links ]
12. Sun J, Liao Q, Pagano M. Regression analysis of doubly censored failure time data with application to censored. Biometrics 1999;55:909-14. [ Links ]
13. Law CG. Brookmeyer R. Effects of mid-point imputation on the analysis of doubly censored data. Stat Med 1992;11:1569-78. [ Links ]
14. Cascade Collaboration. The relationships between the HIV test interval, demographic factors and HIV disease progression. Epidemiol Infect 2001;127:91-100. [ Links ]
15. Gauvreau K, DeGruttola V, Pagano M, Bellocco R. The effect of covariates on the induction time of aids using improved imputation of exact seroconversion times. Stat Med 1994;13:2021-30. [ Links ]
16. Perez-Hoyos S, Ferreros I, del Amo J, Quintana M, Ruiz I, Cisneros JM et al. Imputación del instante de seroconversión al VIH en cohortes de hemofílicos. Gac Sanit. 2003;17:474-82. [ Links ]
17. Muñoz A, Carey V, Taylor J, Chmiel JS, Kingsley L, Van Raden M et al. Estimation of time since exposure for a prevalent cohort. Stat Med 1992;11:939-52. [ Links ]
18. Brancato G, Pezzoti P, Rapiti E, Perucci C, Abeni D, Babbalacchio A et al. Multiple imputation method for estimating incidence of HIV infection. Int J Epidemiol 1997;26:1107-14. [ Links ]
19. Geskus RB. On the inclusion of prevalent cases in HIV/AIDS natural history studies through a marker-based estimate of time since seroconversion. Stat Med 2000;19:1756-69. [ Links ]
20. Perez-Hoyos S, Aviño MJ, Hernández-Aguado I, González J, Ruiz I. Tiempo libre de SIDA y supervivencia de una cohorte de usuarios de drogas por vía parenteral seroconvertores frente al VIH. Gac Sanit. 1998;13:337-45. [ Links ]
21. Perez-Hoyos S. Análisis de Supervivencia. Quaderns de salut pública i administració sanitaria. Valencia: Institut Valencià d'Estudis en Salut Pública; 1997. [ Links ]
22. Diciccio TJ. .Efron B. Bootstrap Confidence Intervals. Statistical Science 1996;11:189-228. [ Links ]
23. Lamarca R, Alonso J, Gomez G, Muñoz A. Left-truncated data with age as time scale: An alternative for survival analysis in the elderly population. J Gerontol A Biol Sci Med Sci 1998;5:M337-43. [ Links ]
24. S-Plus 6 for windows. Seattle: Insightful Corporation, 2001. [ Links ]
25. Stata Corp. Stata Statistical Software: Release 8.0. College Station: Stata Corporation, 2003. [ Links ]
26. Perez-Hoyos S, Aviño MJ, Hernández-Aguado I, González J. Imputación del momento de la seroconversión para una cohorte de seroprevalentes al VIH. Revista Española Salud Pública 1998;72,Suppl:170-1. [ Links ]
27. Cole SR, Li R, Anastos K, Detels R, Young M, Chmiel JS et al. Accounting for leadtime in cohort studies: evaluating when to initate HIV therapies. Stat Med 2004. (en prensa). [ Links ]