INTRODUCCIÓN
La adhesión al tratamiento se define como el contexto en el cual el comportamiento de la persona coincide con las prescripciones médicas1,2. El término “cumplidores” está actualmente en desuso, ya que culpabiliza a los pacientes1,3,4,5,6. Se acepta como más apropiado el término “adhesión”, el cual supone la participación conjunta tanto del paciente como del médico para crear un contexto en el que el primero entienda mejor su problema de salud y las consecuencias de seguir o no el tratamiento1,2,4,6.
Se distinguen dos tipos de no adhesión(1:
Primaria: incluye tanto el no llevarse la prescripción de la consulta como la no retirada de la farmacia.
Secundaria: incluye el cese del tratamiento antes de tiempo (por ejemplo, debido a la mejoría clínica o a los efectos secundarios7), la toma de dosis incorrectas, el olvido de alguna toma o la toma a horas incorrectas8,9.
Según la literatura revisada, entre el 20% y el 50% de los pacientes crónicos no sigue adecuadamente el tratamiento farmacológico1,2,3,5,6,10,11,12,13,14. En enfermedades agudas, las tasas de no adhesión secundaria son más bajas, situándose en torno al 20%6.
Se ha descrito mayor adhesión en las personas con VIH, artritis, desórdenes gastrointestinales o cáncer, y menor adhesión en las que tienen enfermedad pulmonar, diabetes o problemas de sueño12.
Los estudios realizados en España se han centrado fundamentalmente en determinadas enfermedades crónicas (hipertensión15, diabetes16 o esquizofrenia17) o en el uso de algún tipo de medicamento (antirretrovirales18 o antibióticos19).
En cuanto a los Servicios de Urgencias, cabe destacar los estudios realizados en Reino Unido5,7,13,20, Canadá10, Australia21 y EE.UU.22,23,24, con unos porcentajes de no adhesión entre el 40% y el 48%, que aumentan con el coste del tratamiento y con la menor cobertura social. En España cabe señalar el estudio de Torres et al14, que evalúa el impacto del manejo ineficaz del régimen terapéutico.
Los principales factores que influyen en la adhesión terapéutica están relacionados con el propio paciente y su entorno (sexo12,21,26, edad6, estatus socioeconómico6, nivel de conocimientos3, creencias6, apoyo social y familiar, motivaciones3,6, poseer antecedentes de más de una enfermedad crónica2), el tipo de enfermedad, percepción de gravedad2, tratamiento pautado (prescripción de alto número de medicamentos2, tratamientos cortos y sencillos), la relación médico-paciente2 y el propio sistema sanitario1,6.
Que los pacientes no siempre sigan las indicaciones médicas es un problema de salud pública, que tiene implicaciones sobre los cuidados de salud y el coste de los servicios sanitarios3,10,11,12,13,25. En pacientes crónicos (hipertensión arterial, diabetes mellitus, enfermedad pulmonar obstructiva crónica o insuficiencia cardiaca), la no adhesión conlleva un aumento del número de visitas a Urgencias y supone casi 4 veces mayor riesgo de reingreso14.
El objetivo de este estudio fue determinar el porcentaje de no adhesión al tratamiento pautado en adultos dados de alta en un Servicio de Urgencias Hospitalarias, así como detectar los factores relacionados con la misma. Los resultados obtenidos ayudarán a instaurar medidas para optimizar la atención y contribuirán a mejorar la salud y calidad de vida de los pacientes.
SUJETOS Y MÉTODOS
Se realizó un estudio observacional prospectivo. La población estudiada fue una cohorte de personas adultas que acudieron al Servicio de Urgencias Hospitalario (SUH) del Hospital Sierrallana-Tres Mares de Cantabria. Dicho SUH está formado por los servicios de urgencias de dos hospitales con localizaciones geográficas diferentes, pero que tienen gestión unificada.
Ámbito del estudio
El SUH cubre las necesidades de las áreas de salud III y IV (Torrelavega y Reinosa). Según datos del padrón, en 2015 residían 585.179 personas en Cantabria. Las áreas sanitarias III y IV englobaban un 28,3% de la población, de las cuales el 85,1% eran adultos (140.930 personas). Se calculó que una muestra aleatoria de 2.113 personas era suficiente para estimar, con una confianza del 95% y una precisión de +/- 5 unidades porcentuales, un porcentaje de no adhesión que previsiblemente se encontraría entre el 20% y el 50%. Además, se tuvo en cuenta en el cálculo, según resultados de un estudio piloto, que aproximadamente un 65% de los seleccionados no cumplirían los criterios de inclusión y se estimó un 20% de pérdidas. Comenzando el 1 de marzo del 2015, se fueron seleccionando las personas, utilizando una tabla de números aleatorios, de forma sucesiva hasta completar el número de personas necesarias estimadas (207-383 personas). El reclutamiento acabó el 4 de junio de 2015. De cada persona seleccionada, se revisó la historia de Urgencias para comprobar si cumplían los criterios de inclusión/exclusión (tabla 1) y para recabar datos sociodemográficos, antecedentes, tratamientos crónicos, y diagnóstico y tratamiento al alta (anexo I). Entre 5 y 8 días después de la visita se envió una carta informándoles que habían sido seleccionados, junto con una hoja de consentimiento informado. Para determinar el grado de adhesión al tratamiento, entre 12 y 15 días después de la visita se realizó una encuesta telefónica preguntando acerca de la adhesión, el nivel de estudios y la actividad económica. Asimismo, se realizaron preguntas sobre la compresión del diagnóstico y del tratamiento al alta, así como de la percepción de la atención recibida (anexo II). Una vez incorporada toda la información en una base de datos, ésta se cruzó con la base de la Tarjeta Sanitaria Individual (TSI) para obtener, entre otros datos, la información socioeconómica.
En la encuesta, para valorar la adhesión primaria se preguntó por la compra del medicamento. Se utilizó el test de Morisky-Green1, adaptándolo al servicio de Urgencias (anexo II), para evaluar la secundaria en todos los participantes, considerando adherente a la persona cuando había tomado el 100% de la medicación tal y como fue pautada en la visita al SUH. La variable dependiente fue la no adhesión, que incluía tanto a los pacientes que no compraron y no tomaron el tratamiento, como a los que lo tomaron pero no de manera correcta.
En el análisis estadístico se utilizó el software IBM SPSS Statistics21. En primer lugar, se realizó un análisis descriptivo de la cohorte según las variables recogidas, resumiendo las variables cualitativas con números absolutos y proporciones, y las cuantitativas mediante medidas de tendencia central y dispersión. Para la medición de la frecuencia se empleó la incidencia de no adhesión, con valores puntuales e intervalos de confianza. En segundo lugar, se llevó a cabo un análisis bivariante entre las medidas de adhesión y las diferentes variables independientes cualitativas mediante la prueba Chi cuadrado, o para las cuantitativas mediante el test de Student (si la distribución era normal) o la prueba U de Mann-Whitney (en el caso contrario). Se llevó a cabo una regresión multivariante hacia atrás con fines predictivos para valorar posibles asociaciones independientes entre las covariables de interés. Para el modelo inicial se seleccionaron variables con menos de un 5% de valores perdidos, aquellas consideradas de relevancia según la bibliografía y las que presentaron en el análisis bivariante un valor de p≤0,1. Las asociaciones entre la falta de adhesión y las variables predictoras se midieron mediante riesgo relativo (RR) y su IC fue del 95%.
En el análisis, se desvincularon los datos personales de los clínicos para garantizar la protección de datos. Este estudio fue autorizado por el Comité Ético de Investigación Clínica (CEIC) de Cantabria.
RESULTADOS
Cumplían los criterios de inclusión 310 personas y se completó el seguimiento en 183 personas (figura 1). No se observaron diferencias significativas entre participantes y perdidos en el seguimiento (tabla 2) en cuanto al sexo (p=0,485), la edad (p=0,131) y los datos económicos (p=0,445).
Tabla 2. Análisis de perdidos y participantes según variables sociodemográficas.
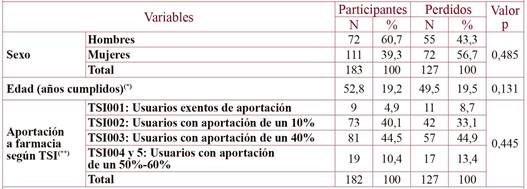
(*)Media y Desviación típica. Prueba U de Mann-Withney
(**)No se ha incluido una persona Mutualista que aporta un 30%.
La población de estudio estuvo formada por 183 personas (tabla 3) con edades entre los 19 y 89 años (edad media de 53 ± 19,1 años), con un 60,7% de mujeres. Un 61,7% tenía estudios medios. Fundamentalmente eran trabajadores (38,3%) o jubilados/prejubilados/con una incapacidad (32,8%) y usuarios con aportaciones de un 40% (44,5%) o de un 10% (40,1%).
Tabla 3. Adhesión según características socio demográficas.

(†)Ha asistido al menos 5 años a la escuela; (*) No se ha incluido una persona mutualista.
(*)No se ha incluido una persona mutualista.
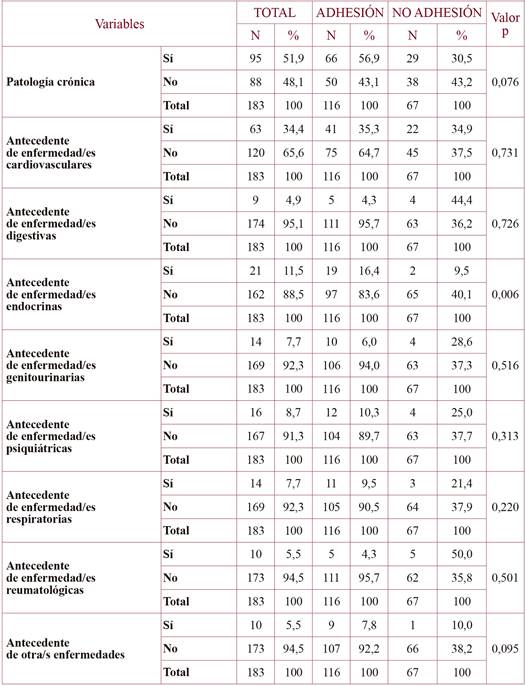
En cuanto a los aspectos clínicos (tabla 4), un 51,9% tenía alguna enfermedad crónica de base y un 49,2% seguía algún tratamiento. Las enfermedades crónicas más frecuentes fueron enfermedades del sistema cardiovascular, endocrinas, psiquiátricas, respiratorias y genitourinarias.
Al alta, los diagnósticos más frecuentes (tabla 5) fueron: enfermedades del aparato respiratorio y del área otorrinolaringológica (23,5%); problemas del sistema osteomuscular (18,6%); contusiones, esguinces y fracturas (14,8%); problemas de la piel y del tejido celular subcutáneo (10,4%). En un 9,3% el tratamiento al alta consistió en más de 2 medicamentos. Los grupos de medicamentos más frecuentemente prescritos fueron analgésicos y antiinflamatorios (57,4%), antibióticos (38,3%). Les seguían los tratamientos del área respiratoria (9,8%) y del área cardiovascular (8,2%).
Un 12,0% no compró la medicación porque ya disponía de ella, y un 1,1% decidió no comprarla. Así, la no adhesión primaria fue de un 13,1%.
Se estimó una no adhesión de un 36,6% (IC95%=30,0-43,8). No se observaron diferencias significativas entre la adhesión de hombres y mujeres (p=0,607), ni un aumento significativo con la edad (p=0,392). Como puede verse en la tabla 3, la mayor proporción de no adherentes se encontró en el tramo de entre 36 y 45 años (45,5%) y la menor entre los mayores de 75 años (26,7%; p=0,772). La falta de adhesión fue más llamativa entre los que tenían enseñanzas profesionales o Bachiller (47,4%) y los de Educación Secundaria de 1ª etapa (38,9%), aunque sin significación estadística entre los niveles de educación (p=0,111). Así mismo, se observaron diferencias en otras variables sociodemográficas analizadas, pero sin significación estadística. Por ejemplo, existía mayor proporción de adherentes entre las personas que estaban estudiando (14,3%) o se dedicaban a las tareas del hogar (18,8%), y el grupo con menor adhesión fue el de los trabajadores (44,3%; p=0,236). En cuanto a la aportación, se observó una menor adhesión entre los usuarios exentos y entre los que aportaban un 50% frente a los que aportaban un 10% o un 40% (p=0,299).
En la tabla 4 se presentan los resultados de adhesión según los antecedentes y el tratamiento por enfermedad crónica previa. No se observaron diferencias significativas entre las personas con o sin patología crónica (p=0,076), ni entre los que tomaban o no algún tratamiento crónico (p=0,225), ni tampoco entre los que tomaban más de dos fármacos y los que no (p=0,128). Sin embargo, en el análisis bivariante, sí fueron significativamente más adherentes los que tenían patología de base del ámbito endocrino (p=0,006).
Según el diagnóstico al alta (tabla 5), fueron más adherentes las personas con problemas respiratorios y del área de otorrinolaringología (p=0,015). Sin embargo, la no adherencia fue significativamente mayor en las enfermedades del sistema gastrointestinal (p=0,033) o en los problemas del sistema osteomuscular (p=0,028) que la obtenida en las personas con otros diagnósticos. Hay que destacar que las personas con tratamiento al alta con antibióticos fueron más adherentes frente a los que tomaron otros tratamientos (p=0,0001) y, sin embargo, a los que se prescribieron analgésicos y antiinflamatorios fueron significativamente menos adherentes (p=0,003). La adhesión no disminuyó significativamente con el número de fármacos prescritos (p=0,413) o en aquellos pacientes con más de 2 fármacos al alta (p=0,906).
Un 61,9% difirió en valoración de la gravedad del proceso con la realizada por el sanitario, un 46,0% consideró que era más grave y un 15,9% que lo era menos. Un 32,2% de las personas percibieron su patología como grave o muy grave, y aunque fueron más adherentes (64,9%) no se observaron diferencias significativas con las que percibieron que no era grave (62,7%; p=0,773).
En cuanto a la atención recibida, un 14,2% fue atendido por más un facultativo. Un 89% recordaba el diagnóstico cuando fueron preguntados y un 80,7% recordaba el tratamiento.
Según la encuesta, un 91,3% consideró que habían recibido suficientes explicaciones al alta. De los 183 participantes en el estudio, 78 refirieron haber tenido problemas para entender el informe entregado al alta. De estos, 60 los tuvieron debido a que el informe no era legible. Ninguna de estas variables fue significativa en el análisis bivariante según la adhesión.
Se realizó una regresión logística teniendo en cuenta variables sociodemográficas, antecedentes de enfermedad crónica, antecedente de enfermedad endocrina, diagnósticos al alta y tratamientos al alta. También se tuvo en cuenta la percepción de gravedad y si el paciente recibió suficientes explicaciones al alta. Según el análisis multivariante (tabla 6), fueron más adherentes las personas con antecedente de enfermedad endocrina (RR=11,2; IC95%=2,1-60,8) y las que al alta fueron diagnosticadas de contusiones, esguinces o fracturas (RR=2,9; IC95%=1,1-7,8) o de algún problema oftalmológico (RR=9,8; IC95%=1,1-89,6). También fueron más adherentes los que al alta recibieron tratamiento antibiótico (RR=5,4; IC95%=2,4-11,9) o que recibieron suficientes explicaciones (RR=3,5; IC95%=1,0-13,2). Fueron menos adherentes los pacientes con tratamiento analgésico o antinflamatorio (RR=0,4; IC95%=0,2-0,9).
DISCUSIÓN
Con respecto a la no adhesión primaria, nuestros resultados (13,1%) se encuentran entre los valores obtenidos en otros estudios realizados en servicios de Urgencias (12-20%), son similares a los estudios que recogieron la información sobre la compra de la medicación por encuesta23,24 y son más bajos que los que fueron comprobados por Farmacia10,20. Nuestros resultados no han sido contrastados con el Servicio de Farmacia y no podemos comprobar la veracidad de lo declarado. Estudios estadounidenses23,24,25 describen como causas de mala adhesión, además de la insatisfacción con las instrucciones, la falta de aseguramiento, el coste del tratamiento y el tipo de cobertura farmaceútica. Las coberturas y prestaciones amplias del Sistema Sanitario español pueden explicar una mejor adhesión primaria. Por otro lado, llama la atención que el motivo para no comprar el medicamento sea que ya lo tenian (12%), reflejando la existencia de una farmacia casera. Es necesario explicar que a este último grupo de personas se les realizó el test de Morisky-Green para comprobar si tomaron la medicación de forma correcta.
El test de Morisky-Green1 ha sido validado para valorar la adhesión secundaria en asmáticos19 e hipertensos6,8 y es considerado uno de los mejores métodos indirectos para medirla, ya que es fácil8 y muy fiable cuando el enfermo asegura no tomar la medicación19. Este test evalúa como adherente al sujeto que refiere haber tomado el 100% de la medicación, lo que puede explicar que en nuestro estudio se observe una adhesión menor, a pesar de tratarse de tratamientos agudos, en comparación con otros estudios7,20 que consideran adherente al que toma el 80% de la medicación.
Tanto en el metaanálisis realizado por Sympson13(tratamientos crónicos) como en el metaanálisis11 y la revisión12 de Di Matteo et al (crónicos y agudos) se estiman no adhesiones más bajas (alrededor del 25%), aunque con amplias oscilaciones entre los artículos revisados. Vilaplana et al6 señalan la existencia de importantes diferencias entre las enfermedades agudas y crónicas que pueden justificar las oscilaciones encontradas pero, así mismo, reportan estimaciones más bajas para enfermedades agudas (20%). Nuestro resultado (36,6%) se acerca a los obtenidos en estudios realizados en el ámbito de Urgencias, similar a uno canadiense10(40%) y algo más bajo que uno estadounidense24(48%).
Entre los factores que influyen en la no adhesión se encuentran el sexo y la edad. Existen estudios tanto a favor de la existencia de diferencias por sexo21,28 como otros (coincidiendo con nuestro resultado) en contra12,26,29. Aunque los mayores de 75 años son más adherentes, no se observan diferencias significativas con la edad, al igual que en un estudio español realizado en Urgencias de Atención Primaria29.
A pesar de que existen estudios que relacionan el nivel educativo bajo12 y el desempleo21 con la adhesión, no resulta así en nuestro estudio. En relación con otros factores socioeconómicos, en estudios similares realizados en EE.UU.25 y en Argentina(8) se observó que a mayor coste del tratamiento y a menor cobertura social, se produce una menor adhesión. Consideramos, como concluyen otros autores10,23, que estas diferencias en los resultados se justifican por el mayor acceso a los servicios sanitarios y a la financiación de la medicación de nuestro Sistema Sanitario.
Se observan diferencias en la adhesión según la patología crónica de base. Concretamente, personas con antecedentes de diabetes parecen ser más adherentes a tratamientos agudos, coincidiendo con Ho et al21. Este resultado puede estar en relación con la obligación de seguir un tratamiento, pero los resultados de Di Matteo12, que se centra en la adhesión a tratamientos crónicos de dicha enfermedad (en lugar de la adhesión a tratamientos agudos en personas con dichos antecedentes), no apoyan dicha conclusión.
Con respecto a los diagnósticos al alta, en el análisis multivariante se mantienen como predictores independientes de adhesión: los problemas oftalmológicos, las contusiones, los esguinces y las fracturas. No se encuentran resultados comparables ya que otros estudios se centran más en procesos crónicos que agudos y se realizaron en distintos ámbitos.
La adhesión se relaciona directamente con el tratamiento antibiótico e indirectamente con los analgésicos y antinflamatorios. Un 20% de las personas a las que se les prescribió tratamiento antibiótico no son adherentes, resultado similar a otros estudios realizados en Urgencias7,10,21. Sin embargo, en el estudio en Servicios de Urgencias de centros de salud32, la no adhesión a antibióticos es mayor. Un 45,7% de las personas tratadas con analgésicos o antiinflamatorios no son adherentes, hecho que relacionamos como Lloret et al30 con la levedad de los procesos y/o la mejoría clínica. A diferencia de otros estudios7,10,29, no se relaciona la adhesión con el número de medicamentos prescritos.
Una elevada proporción de personas refieren haber entendido el diagnóstico y el tratamiento, y consideran que habían recibido suficientes explicaciones, por encima de los valores descritos por Pasina et al26(pero hay que tener en cuenta que en dicho estudio26 participaron solo ancianos/as). Las personas que declaran haber recibido suficientes explicaciones son más adherentes. Coincidiendo con estos resultados, algunos autores31 concluyen que las intervenciones para mejorar la adhesión deben ir encaminadas a una mejor explicación de la razón de los tratamientos. Sin embargo, otros autores18 no apoyan esta hipótesis.
En nuestro estudio, un tercio de las personas consideran que el informe al alta no era legible y, aunque no se relaciona significativamente con la adhesión, creemos que se deben realizar esfuerzos dirigidos a mejorar este aspecto. Por otro lado, se señala que la receta electrónica puede ser una herramienta para mejorar la adhesión3, al hacer más comprensible la prescripción, además de permitir el seguimiento de la compra de los fármacos. En junio de 2015 se implantó la historia clínica electrónica en nuestro SUH y, como consecuencia, se comenzó a entregar un informe al alta más legible. A finales de 2017 se comenzó a utilizar el sistema de receta electrónica. Sería necesario realizar estudios para evaluar el efecto de dicho programa, y evaluar la adhesión tras estos cambios.
Hay que añadir que pensamos, como Donovan5, que los pacientes toman sus propias decisiones sobre el tratamiento, basadas en factores difíciles de evaluar, tales como creencias, circunstancias personales y la información disponible. Aunque no se exploraron las creencias y circunstancias personales de los pacientes consideramos, como la guía NICE33, que es importante sensibilizar a los profesionales para que tengan en cuenta las inquietudes y deseos del paciente acerca de la medicación33 porque, como se observa en nuestros resultados, la percepción del paciente de que ha recibido suficientes explicaciones sobre el proceso y el tratamiento se relacionan con una mejor adhesión. Parece fundamental pues una buena comunicación.
Respecto a las limitaciones del estudio, en el seguimiento se produjeron mayor número de pérdidas de lo esperado. Las pérdidas pueden introducir un sesgo de selección, pero no se observan diferencias entre participantes y perdidos en sus características basales y, por lo tanto, la población no parece estar sesgada. Sin embargo, dichas pérdidas han dado lugar a una reducción de la potencia del estudio.
Finalmente, creemos que podría mejorarse la adhesión aportando información específica fiable sobre la medicación recetada empleando nuevas tecnologías como las aplicaciones móviles, para así fidelizar al paciente con el tratamiento, además de servir de recordatorio para evitar olvidos.
Como conclusión señalar que los resultados aportan información sobre la adhesión en patologías agudas en Urgencias. El ser diabético y acudir por un problema oftalmológico o traumatológico son predictores de una mejor adhesión. En las personas con tratamiento antibiótico se observa una mayor adhesión, aunque todavía son necesarios esfuerzos para mejorar la situación, ya que un 20% no realiza adecuadamente el tratamiento. Se observa una importante falta de adhesión a los tratamientos con analgésicos o antiinflamatorios. Es necesario sensibilizar a los profesionales para que tengan en cuenta las inquietudes y deseos del paciente acerca de la medicación y esforzarse en mejorar la legibilidad del informe de alta y de las prescripciones.