My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Anales del Sistema Sanitario de Navarra
Print version ISSN 1137-6627
Anales Sis San Navarra vol.30 n.1 Pamplona Jan./Apr. 2007
Calcinosis cutis: a propósito de un caso
Calcinosis cutis: on one case
C.I. González1, A. Calvo2, N. López3, H. Sarasibar4, M. Cires2, F. Jiménez1, T. Rubio1
1. Servicio de Medicina Interna. Hospital García Orcoyen. Estella. Navarra.
2. Servicio de Cirugía General. Hospital García Orcoyen. Estella. Navarra.
3.Unidad de Enfermería 2ª planta. Hospital García Orcoyen. Estella. Navarra.
4. Servicio de Radiodiagnóstico. Hospital García Orcoyen. Estella. Navarra.
Dirección para correspondencia
RESUMEN
Presentamos el caso de una mujer hipertensa de 72 años que es valorada en Consultas de Cirugía por úlceras cutáneas pretibiales sobreinfectadas y recidivantes. En las radiografías de la extremidad se observan calcificaciones en partes blandas y la biopsia informa de nódulos subepidérmicos calcificados. Ante estos hallazgos es remitida a Consultas de Medicina Interna para completar estudio. En la anamnesis se descartan traumatismos en la zona y consumo de fármacos ricos en calcio o fósforo; la exploración física es normal, salvo lesiones previamente descritas. Se solicita estudio para descartar patología subyacente que pudiera justificar cuadro, sin evidenciarse posible causante. Dado que la calcicosis cutánea de la paciente no es secundaria a lesiones titulares, ni se evidencian alteraciones metabólicas ni procedimientos médicos que la justifiquen, y no se objetivan lesiones a otro nivel, se establece del diagnóstico de calcinosis cutánea localizada idiopatía. Se trató con diltiazem.
Palabras clave. Calcinosis cutis. Calcinosis cutánea. Calcificaciones cutáneas.
ABSTRACT
We present the case of a woman of 72 years with high blood pressure evaluated in Surgery Outpatient Unit for overinfected and recurring pretibial cutaneous ulcers. In the radiographies of the extremity, calcifications were observed in soft parts and the biopsy showed calcified subepidermic nodules. Because of these findings, she was sent to Internal Medicine Consultations to complete the study. In the anamnesis, traumatism in the zone was ruled out, and was there consumption of calcium or phosphorous rich medicines; the physical exploration was normal, except for the lesions described previously. A study was requested to rule out any underlying pathology that might justify the clinical picture, without a possible etiological pathological cause in evidence. Given that the cutaneous calcinosis of the patient was not secondary to titular lesions, nor was there evidence of metabolic alterations or medical procedures that might justify it, and no lesions at another level were found, the diagnosis was established of idiopathic localised cutaneous calcinosis. It was treated with diltiazem.
Key words. Calcinosis cutis. Cutaneous calcinosis. Cuataneous calcifications.
Introducción
La calcinosis cutis, o cutánea, es el término empleado para describir una serie de trastornos caracterizados por presentar depósitos de sales de calcio a nivel subcutáneo, ocurriendo tanto en hipercalcemia como en normocalcemia. En ocasiones se asocia a trastorno subyacente. En función del mecanismo fisiopatológico, se distinguen 4 tipos: distrófica, metastásica, iatrogénica, idiopática. El pronóstico suele ser benigno y el tratamiento, tanto médico como quirúrgico, presenta resultados dispares. Presentamos el caso de una paciente valorada en consultas de cirugía y de medicina interna ante la presencia de calcificaciones subcutáneas bilaterales en región pretibial, sin objetivarse causa aparente que lo justificase.
Caso clínico
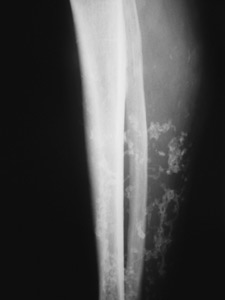
Mujer de 72 años de edad, hipertensa con buen control farmacológico, es valorada en Consultas de Cirugía por úlceras cutáneas pretibiales derechas sobreinfectadas y recidivantes (Fig. 1); en las radiografías se objetivan múltiples calcificaciones extraóseas en dicha región y la biopsia informa de nódulos calcificados con polimorfonucleares en superficie, compatible con nódulos subepidérmicos calcificados (Fig. 2). Ante estos resultados, es remitida a consultas de Medicina Interna para completar el estudio. En la anamnesis la paciente no refiere traumatismos previos, ni ingresos recientes ni consumo de fármacos ricos en calcio o fósforo. Como única sintomatología manifiesta dolor en la zona con calcificaciones. En la exploración física se apreciaban lesiones nodulares, duras, algunas de ellas ulceradas, en región tibial de la extremidad inferior derecha. No se observan otras alteraciones. Se solicita analítica general, incluyendo urea, creatinina, iones (sodio, potasio, calcio, fósforo, magnesio, producto calcio-fósforo) enzimas hepáticas, amilasa, aldolasa, hemograma, coagulación, orina de 24 horas con determinación de la excreción de calcio y fósforo, hormonas tiroideas, PTH, ECA, ANA, ENA, Anti-DNA, ANCAS, Scl-70, marcadores tumorales (alfafetoproteína, Ca19,9, CA 50, Ca 125, CEA,CA 15,3, calcitonina) siendo todos lo resultados normales, salvo discreta elevación del marcador tumoral CA 15,3 (45,3, normal 9-42) por lo que solicitamos mamografía y valoración por ginecología, no hallándose patología ginecológica alguna. Ante los datos referidos, la paciente es diagnosticada de calcinosis cutánea localizada idiopática con probables nódulos de Winer.
Discusión
La calcificación o calcinosis es una patología benigna caracterizada por depósitos de cristales de hidroxiapatita o de fosfato cálcico amorfo en tejidos blandos. Cuando este proceso afecta a la piel se denomina calcinosis cutis1. En función del mecanismo fisiopatogénico se distinguen 4 tipos: distrófica, metastásica, iatrógena e idiopática2. Afecta por igual a hombres y a mujeres. En niños lo más frecuente son nódulos calcificados subepidérmicos; en la segunda mitad de la vida predomina la afectación localizada o circunscrita, mientras que la afectación generalizada y la tumoral suelen objetivarse en la segunda década. Así mismo se ha objetivado que la calcinosis tumoral es más común en negros procedentes de África1-3, siendo considerada por algunos autores como una patología hereditaria. A continuación exponemos algunas características de cada tipo: Distrófica1,2: es la forma más frecuente. Se caracteriza por el depósito de sales fosfocálcicas en tejido cutáneo previamente dañado por diversos mecanismos (mecánicos, químicos, infecciosos quemaduras, tumores, picaduras de insectos, varices venosas, acné, ). Los depósitos suelen ser localizados, denominándose calcinosis circunscrita; cuando los depósitos son grandes y generalizados se denomina calcinosis universal. Estas calcificaciones se observan en enfermedades del colágeno como el CREST4, esclerodermia, dermatomiositis5, lupus discoide crónico, LES, paniculitis; también en pancreatitis, porfiria cutánea tarda, enfermedades hereditarias (síndrome de Ehlers-Danlos) neoplasias con afectación cutánea (epiteliomas, hemangiomas, neurinomas, nevus melanocíticos) algunas infecciones (cisticercosis, histoplasmosis, oncocercosis). Metastásica1,2: asienta sobre tejidos sanos. Se objetiva en patologías que cursan con elevaciones crónicas del producto fosfocálcico, apareciendo cuando este producto resulta mayor de 70 mg2/dl2. La afectación cutánea es poco frecuente y, cuando aparece, se caracteriza por presentar placas o nódulos indurados que, ocasionalmente, se ulceran con extrusión de un material calcáreo. Se observa en la insuficiencia renal crónica terminal, hiperparatiroidismo secundario prolongado, sarcoidosis, hipervitaminosis D y en el síndrome leche-alcalinos. La calcifilaxis se caracteriza por una calcificación vascular progresiva, ocasionando isquemia y necrosis tisular y originando lesiones violáceas reticuladas muy dolorosas, que progresan hacia nódulos subcutáneos bien delimitados, con posterior ulceración y necrosis; suele afectar a regiones distales de las extremidades. Iatrógena1,2: generalmente se localiza en un lugar donde ha existido un procedimiento invasivo como, por ejemplo, en los talones de recién nacidos de bajo peso ingresados en unidades de cuidados intensivos (debido a pinchazos repetidos), también puede aparecer tras técnicas electrofisiológicas o en relación con la administración intravenosa o intramuscular de gluconato cálcico o soluciones que contengas fosfatos, sobre todo si ha habido extravasación6. Hay fármacos, como el fosfato sódico de prednisolona, maleato de procorperacina, sulfato de estreptomicina y la anfotericina que, administrados junto con gluconato cálcico, favorecen la precipitación, por lo que ha de evitarse su administración conjunta. Idiopática1,2,7: aparece en ausencia de alteraciones tisulares o metabólicas que la pudieran justificar, desconociéndose exactamente el mecanismo fisiopatológico que la ocasiona. Afecta a áreas más o menos amplias del cuerpo. Hay autores que distinguen 4 entidades dentro de la forma idiopática, algunas de ellas adquiridas y otras congénitas: entre ellas los nódulos subepidérmicos calcificados de Winer.
Clínicamente se trata de un proceso benigno y progresivo cuyos síntomas van a depender del trastorno subyacente y de las zonas afectas (dolor, impotencia funcional, compresión de tejidos u órganos adyacentes, calcificación de vasos sanguíneos, lo que ocasiona gangrena cutánea de la zona afecta). A la inspección se observan múltiples pápulas, plaquetas o nódulos de consistencia dura que, con frecuencia, se ulceran espontáneamente, exudando un contenido blanquecino-amarillento, o se sobreinfectan.
Para determinar la existencia de patología subyacente o factor desencadenante hay que realizar una historia clínica detallada, solicitar analítica general, incluyendo función renal, sodio, potasio, calcio corregido, fósforo y el producto de ambos, amilasa, lipasa, CK, aldolasa, PTH, ECA, Vitamina D, autoinmunidad, hemograma, gasometría (bicarbonato, pH), orina de 24 horas con excreción de calcio y fósforo. En las pruebas de imagen (radiografías simples y TAC) se objetivan las calcificaciones, tanto a nivel subcutáneo como en órganos internos. El diagnóstico definitivo es histopatológico: material granular amorfo con calcio y, en ocasiones, con histiocitos y células gigantes tipo cuerpo extraño; los depósitos suelen hallarse en áreas con degeneración del colágeno o tejido adiposo, en relación con trastorno subyacente7,8. El pronóstico suele ser benigno, siendo infrecuentes las complicaciones graves y, en ocasiones, revirtiendo espontáneamente. No obstante, el pronóstico global se verá determinado por el trastorno subyacente asociado. Para su tratamiento se han aplicado tanto medidas farmacológicas como quirúrgicas, presentando en ambos casos resultados muy dispares. El tratamiento médico1,2,8 consiste, en primer lugar, en tratar la patología subyacente y de las complicaciones (antibioterapia en caso de sobreinfección). En los casos asociados a elevación del producto calcio-fósforo, se recomienda disminuirlos de la dieta. En cuanto a fármacos empleados en el tratamiento de la calcinosis cutis, destacan: colchicina: Útil para el tratamiento de nódulos con inflamación aguda asociada. Hidróxido de aluminio: En pacientes con hiperfosfatemia, dado que actúan como quelante del fósforo a nivel intestinal, impidiendo su absorción. Etidronato: in vitro se ha visto que disminuye la formación de cristales de hidroxiapatita y endovenosamente disminuye la calcemia. Warfarina: se ha visto que a dosis de 1 mg diario, disminuye los niveles tisulares de ácido gammacarboxiglutámico, el cual se ha implicado en el desarrollo de las calcificaciones. Diltiazem: se cree que su efecto terapéutico se debe a que es un antagonista del la bomba de calcio-sodio. Corticoterapia intralesional. Corticoterapia sistémica e inmunosupresores: en casos avanzados. El tratamiento quirúrgico (extirpación de los nódulos calcificados) no se aplica sistemáticamente, ya que se ha visto que el trauma quirúrgico puede estimular la formación de calcio y porque son frecuentes las recidivas tras la extirpación, quedando indicado para los casos que cursen con dolor, infecciones recurrentes, ulceraciones e impotencia funcional.
En el caso que nos ocupa, se realizaron curas de las ulceraciones por parte del Servicio de Cirugía, con buena evolución, y se inició tratamiento con diltiazem; dado que no acudió a revisiones en nuestra consulta, desconocemos evolución posterior.
Bibliografía
1. Rodríguez L, García V, Bartralot R, Castells A. Calcinosis cutánea. Jano 1997; 1215: 51-58. [ Links ]
2. Nunley JR, Jones LME. Departament of Dermatology of Virginia. Disponible en http://www.emedicine.com/derm/topic66.htm [ Links ]
3. Marrero L, Cárdenas OM, Rondón V, Álvarez R, Sánchez E, Castro A et al. Calcinosis tumoral. Reporte de cuatro casos. Revista Cubana Ortopedia y Traumatología 1998; 12: 93-100. [ Links ]
4. Vereecken P, Stallenberg B, Tas S, de Dobberleer G, Heenen M. Ulcerated distrophic calcinosis cutis secondary to localised linear scleroderma. Int J Clin Pract 1998; 52: 5993-5994. [ Links ]
5. Wananukul S, Pongprasit P, Wattanakrai P. Calcinosis cutis presenting years before other clinical manifestations of juvenile dermatomyositis: report of two cases. Australas J Dermatology 1997; 38: 202-205. [ Links ]
6. Kagen MH, Bansal MG, Grossman M. Calcinosis cutis following the administration of intravenous calcium therapy. Cutis 2000; 65: 193-194. [ Links ]
7. Iannello S, Camuto M, Cavaleri A, Spina S, Belfiore F. A case of idiopathic multiple calcionosis cutis. Minerva Med 1998; 89: 379-384. [ Links ]
8. Archana MD, Maitreyee MD. Calcinosis cutis: Diagnosis by aspiration cytology- a case report. Cytopathology 1999; 21: 200-202. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Catalina Isabel González Rodríguez
Servicio de Medicina Interna
Hospital García Orcoyen
C/ Santa Soria, 22
31200 Estella
Tfno. 696 348478
E-mail: katybelgo@yahoo.es
Aceptado para su publicación el 30 de octubre de 2006.