Introducción
El Ministerio de Sanidad, Seguridad Social e Igualdad promueve estrategias para garantizar la seguridad del paciente en colaboración con las comunidades autónomas y en consonancia con las recomendaciones internacionales. Estas acciones se han concretado en la guía “Estrategia de Seguridad del Paciente del Sistema Nacional de Salud. Período 2015-2020”1 con la participación, entre otras, de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC).
En el entorno de la especialidad de Alergología, en los últimos años se han desarrollado y generalizado diversas técnicas diagnósticas y terapéuticas con un riesgo potencialmente superior de producir efectos adversos respecto a los procedimientos clásicos. En concreto, la realización de pruebas de provocación y/o inducción de tolerancia con alimentos y/o medicamentos, o la administración de nuevas pautas de inmunoterapia específica con alérgenos (ITA)2)(3 puede conducir a un incremento en el número de incidentes adversos graves, si no se toman las medidas de seguridad clínica necesarias4. Además, la inestabilidad clínica, inherente a muchas enfermedades alérgicas, como es el caso del asma bronquial de difícil control, puede suponer riesgos sobreañadidos5. Todo ello, sumado al considerable incremento de la carga asistencial, ha suscitado un creciente interés por garantizar la seguridad de los pacientes sometidos a procedimientos alergológicos de riesgo.
La atención sanitaria pública de la Comunidad Valenciana se estructura en 24 departamentos de salud, de los que 21 disponen de servicios o unidades de Alergología, con diversidad de recursos humanos, estructurales y volúmenes de actividad, que desarrollan su tarea asistencial en el 100% de los casos en las consultas externas de los hospitales de referencia (CEH) y, en más de la mitad de los mismos, también en consultas extrahospitalarias localizadas en sus centros de especialidades (CCEE) adjuntos. Se proporciona cobertura alergológica a más de 5 millones de habitantes (promedio de 1 alergólogo/85.000 habitantes).
El presente trabajo tiene como objetivo analizar las condiciones, los medios, las estrategias y acciones relacionadas con la seguridad clínica en el entorno de los servicios/unidades de Alergología de la Comunidad Valenciana.
Material y métodos
Se elaboró un cuestionario sobre seguridad asistencial en Alergología partiendo de información y bibliografía relacionada. El cuestionario fue valorado por varios de los responsables de unidades de Alergología, un experto en seguridad clínica y otros facultativos implicados en seguridad asistencial. Con estas aportaciones se generó la versión definitiva, que fue distribuida vía on-line entre los profesionales seleccionados.
El cuestionario (Anexo 1), compuesto por 31 ítems, se orientó específicamente a las condiciones, medios, acciones y estrategias destinadas a garantizar la seguridad del paciente, especialmente en el ámbito de las técnicas diagnósticas y terapéuticas aplicadas a la alergia a medicamentos y alimentos, así como a la ITA. Las cuestiones fueron distribuidas en cinco secciones, con respuestas dicotómicas o numéricas. Algunas secciones estaban abiertas a respuestas más amplias o propuestas de mejora.
1º Entorno sanitario y cartera de servicios: número de profesionales, distribución de carga asistencial y oferta de prestaciones.
2º Descripción general de recursos relacionados con la seguridad: dotación de medios (camilla, fuente de oxígeno, botiquín de emergencia propio de anafilaxia, pulsioxímetro, material de exploración básica, salas de tratamiento diferenciadas), acceso a carro de paradas y desfibrilador, así como proximidad a unidades de cuidados intensivos (UCI) o urgencias.
3º Condiciones de trabajo relacionadas con la seguridad: revisión periódica de materiales y procedimientos, uso de documentos de consentimiento informado, vigilancia de las técnicas de mayor riesgo, disponibilidad de utilización de hospital de día, UCI, o similar, acuerdo sobre el tiempo de llegada de un especialista a reanimación.
4º Implicación de los profesionales en la seguridad del paciente: existencia de un responsable en seguridad, formación regular de profesionales, información a pacientes sobre riesgos potenciales, utilización del documento de consentimiento informado y protocolos relacionados con la seguridad.
5º Observaciones, recomendaciones y/o propuestas de mejora.
Se realizó un análisis descriptivo (frecuencia y porcentaje) de los datos obtenidos a partir de un cuestionario cumplimentado por facultativos especialistas de Alergología sobre seguridad asistencial en su práctica clínica. Se envió el cuestionario a las 18 servicios/unidades de Alergología públicos y con mayor actividad de la Comunidad Valenciana.
Resultados
Respondieron al cuestionario 12 servicios/unidades, de los que 10 (83,3%) referían realizar regularmente todos los procedimentos diagnósticos y/o terapéuticos incluidos en la encuesta (Tabla 1). El trabajo asistencial se desarrolló en CEH (40,0%-85,7%) y en 8 casos también en ámbito extrahospitalario, en CCEE, con diferentes niveles de actividad (14,3%-60,0%), realizada por un solo especialista de forma exclusiva o rotatoria, y solo excepcionalmente de forma simultánea. También se atiende a pacientes hospitalizados propios, o de otras especialidades a través de interconsultas. Solo en tres de los servicios/unidades la actividad principal se desarrolla en el CCEE.
Tabla 1 Cartera de prestaciones de los servicios/unidades de Alergología de la Comunidad Valenciana. Distribución según ubicación
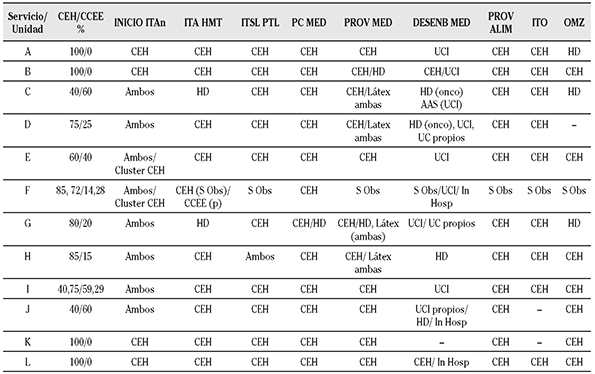
ITAn: inmunoterapia específica neumoalérgenos; ITA HMT: inmunoterapia específica himenópteros; ITSL PTL: inmunoterapia sublingual proteína de defensa vegetal de melocotón; PC MED: pruebas cutáneas medicamentos; PROV MED: prueba de provocación a medicamentos; DESENB MED: desensibilización a medicamentos; PROV ALIM: prueba de provocación a alimentos; ITO: inducción de tolerancia oral a alimentos; OMZ: omalizumab; CEH: consultas externas hospital; CCEE: consultas en el Centro de Especialidades; Ambos: CEH y CCEE; UCI: unidad de cuidados intensívos; UC propios: pacientes ingresados por la unidad coronaria que solicitan desensíbilización a medicamentos (generalmente AAS); HD: hospital de día; In Hosp: ingreso hospitalario; S Obs: sala observación propia; p:polistes.
En la totalidad de los CCEE se realizaron tanto pruebas cutáneas con aeroalérgenos, alimentos o látex como el inicio de ITA (Tabla 1). Dos de los servicios/unidades con actividad en CCEE realizan el inicio de inmunoterapia en pauta agrupada exclusivamente en las CEH. La ITA con venenos se administra habitualmente en CEH, salvo en uno de los servicios/unidades, que administra la ITA con polistes en el CCEE (por riesgo inferior respecto a la vacunación con venenos de otros himenópteros). La inmunoterapia sublingual (ITSL) con proteína transportadora de lípidos de melocotón se administra en las CEH, salvo en un caso.
Diez (83,3%) de los servicios/unidades encuestados cuentan con la posibilidad de atención al paciente en la UCI, donde en el 50,0% de los casos el especialista en alergia que se desplaza, trabaja con el personal de la unidad. En el 30,0% de las ocasiones se desplaza también el personal de enfermería de alergia y en el resto de los casos se opta por una u otra opción según el tipo de paciente. El 75% de los servicios/unidades utilizan los servicios del hospital de día (HD), sin enfermería propia en el 66,7% de los casos y con enfermería propia el 33,3%. La unidad coronaria es utilizada en menos de la mitad de los hospitales (41,7%), dado que en la mayoría de los centros está incluida en la UCI.
En cuanto a recursos materiales relacionados con la seguridad (Tabla 2), la mayoría de las CEH están dotadas de fuente de oxígeno (91,7%), pulsioxímetro (75,0%), o monitor (8,3%), carro de paradas (91,7%) en el propio servicio/unidad (66,7%) o cercano (25,0%) y desfibrilador (83,3%) en el propio servicio/unidad (75,0%) o cercano (8,3%). En todas las CEH existe un botiquín completo de tratamiento para anafilaxia, camilla y material básico de exploración física. No obstante, nueve de los servicio/unidades (75,0%) carecen de una sala diferenciada para tratar y mantener en observación a un paciente en caso necesario. Solo uno de los servicios/unidades encuestados contestó de forma afirmativa a todos los ítems relacionados con recursos materiales de seguridad.
Tabla 2 Dotación de material relacionado con la seguridad en consultas de hospital y de centros de especialidades. Ubicación de las consultas externas hospitalarias en relación con la necesidad de ayuda urgente.
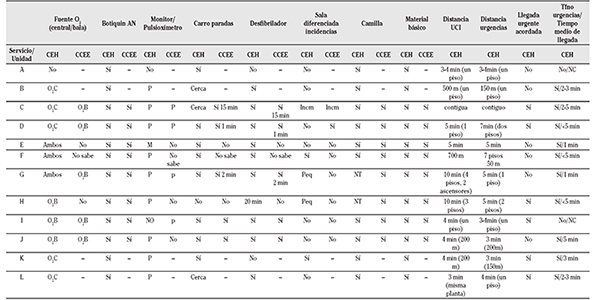
CEH: consultas externas hospital. CCEE: consultas en el Centro de Especialidades. Fuente O2: fuente de oxígeno. Botiquín AN: botiquín anafilaxia.O2C: oxígeno central. O2B: oxígeno en bala. Ambos: oxígeno central y en bala. M: monitor. P: pulsioximetro. Incm: Incómoda. Peq: Pequeña. NT: no todas. UCI: unidad de cuidados intensivos. NC: No concretado. min: minutos.m: metros
Todas las consultas de Alergología de los CCEE (Tabla 2) disponen de botiquín para tratamiento de anafilaxia, camilla y material básico de exploración. En el 62,5% de estos centros, se dispone de fuente de oxígeno (bala), carro de paradas y/o desfibrilador. La mitad de los centros dispone de pulsioximetría y solo en un centro existe una sala diferenciada para tratar situaciones de emergencia.
No existe proximidad a unidades de críticos (Tabla 2) en la mayoría de los casos. Así, sólo un servicio/unidad tiene la UCI contigua a sus CEH; en cuatro casos se encuentra en la misma planta, a distancia variable y en el resto en distinto nivel. En cuanto a la ubicación respecto al servicio de Urgencias, se encuentra en otro nivel en el 66,7% de los casos; en tres (25,0%) la distancia es de 150-200 metros o 5 minutos, y solo en un caso el servicio de Alergia es contiguo al de Urgencias. En 10 de los centros el tiempo estimado de llegada del anestesista u otro profesional experto en resucitación es menor de 5 minutos. Dos centros refieren no haber estimado o no conocer si hay un tiempo. concreto de respuesta.
En las consultas de los CCEE la atención de situaciones urgentes queda supeditada al personal de la consulta en la mitad de los centros y un eventual traslado a un centro hospitalario se realizaría a por medio del servicio de emergencias.
En el 41,6% de los servicios/unidades se revisa de forma periódica el material para atención de emergencias y en el mismo porcentaje se consideraba importante informar sobre la rutina en seguridad en caso de incorporación de personal. Los documentos de consentimiento informado se utilizaban de forma habitual y generalizada (91,6%) para al menos las técnicas relacionadas con provocación y/o desensibilización con medicamentos (91,5%) y alimentos (83,3%). Su uso para pruebas cutáneas con medicamentos se aplica en el 66,7% de los centros.
Las cuestiones dirigidas a la sensibilidad de los profesionales por la seguridad, fueron respondidas de forma negativa por la mayoría de los encuestados. Un solo servicio/unidad respondió de forma positiva a todas las cuestiones sobre cultura de seguridad. Tres de los servicios/unidades colaboran con el Comité de Seguridad de su centro y en uno hay un facultativo responsable de seguridad. Un solo servicio/unidad considera muy relevante la formación en seguridad y solo en tres se realiza reciclaje periódico del personal en RCP.
En todas las encuestas se manifestó la importancia de establecer las condiciones para garantizar la seguridad en la realización de los procedimientos alergológicos.
Discusión
Se presentan los resultados de una encuesta sobre seguridad clínica realizada en el entorno de los servicios/unidades de Alergología de la Comunidad Valenciana.
Los procedimientos diagnósticos y/o terapéuticos en Alergología suponen un riesgo potencial, especialmente en el ámbito de la alergia a alimentos o medicamentos, así como en la ITA. Estos procedimientos implican la administración de un preparado alergénico, a pacientes potencialmente alérgicos, ya sea con fines diagnósticos (pruebas cutáneas o de exposición) o terapéuticos (vacunas con alérgenos, desensibilización con medicamentos o inducción de tolerancia a alérgenos alimentarios). Estas pruebas se realizan solo cuando los beneficios obtenidos superen a los riesgos y siempre en condiciones óptimas de seguridad.
El desarrollo de reacciones anafilácticas graves durante la realización de pruebas cutáneas con alérgenos o la administración de ITA es poco frecuente6)(7. La tasa de reacciones sistémicas que requieren la utilización de adrenalina se ha calculado en dos por cada 10.000 series de pruebas cutáneas8, y en 1,9% de los pacientes en tratamiento con ITA subcutánea, con una tasa de muerte relacionada con estos tratamientos de 1 por cada 7,22 millones de dosis, según la Academia Americana de Alergología7. En cuanto a ITA con venenos, en un meta-análisis realizado en 2016 no se detectaron muertes en ninguno de los artículos incluidos9. La desensibilización con alimentos supone mayor número de reacciones sistémicas, elevándose hasta el 32,5% en algunas series10, sí bien, tampoco se han recogido eventos fatales en un reciente meta-análisis11.
La revisión de la literatura en torno a la seguridad del paciente en el ámbito de la Alergología en España arroja escasos resultados. En la segunda edición del Tratado de Alergología, promovido por la SEAIC, se aborda la seguridad en un epígrafe de dos párrafos incluido en el capítulo sobre Gestión Clínica12. Hay también referencias puntuales sobre seguridad en los capítulos destinados a ITA, alergia a medicamentos y/o a alimentos.
No existe una normativa oficial consensuada en nuestro país para garantizar la seguridad del paciente en el ámbito de la Alergología. Salvo para la administración de ITA13, tampoco se han encontrado guías sistemáticas sobre seguridad clínica en la práctica de la Alergología en el ámbito de la SEAIC o de la Academia Europea de Alergología e Inmunología Clínica (EAACI). La Organización Mundial de Alergología (WAO) ha publicado recientemente un documento de consenso sobre los potenciales riesgos y medidas para garantizar la seguridad clínica en Alergología14. La SEAIC, representada por su presidente, ha participado activamente en este consenso, en el que se admite la posibilidad de realizar cualquier procedimiento tanto en el entorno hospitalario como ambulatorio, pero siempre disponiendo de equipo para atender emergencias y en algunos casos de UCI más o menos próxima (30 minutos para test de repicadura con himenópteros).
Ante la ausencia de normas basadas en la evidencia, los datos obtenidos en este análisis reflejan la existencia de normas establecidas de forma empírica e individual en cada una de las unidades. De los datos y reflexiones personales recogidas a los profesionales se deduce la preocupación por la seguridad en relación a la realización de las técnicas diagnósticas y terapéuticas propias de la especialidad de Alergología. Es generalizada la existencia de déficits en medios, infraestructuras, personal y formación en la atención de situaciones de emergencia. Sin embargo, la mayoría de unidades cuentan en su cartera de servicios con todas las técnicas que ofrece la especialidad.
El análisis realizado refleja la correcta dotación de equipamientos necesarios para atender una potencial reacción anafiláctica (medicación, oxígeno, monitor o pulsioxímetro, camilla, etc.), con proximidad al material de RCP e incluso desfibrilador en la mayoría de las CEH, donde existe de forma general un teléfono de emergencias atendido por personal cualificado para atender cualquier situación grave. Sin embargo, en las consultas ubicadas en CCEE los recursos materiales son más limitados, y en caso de reacciones graves se debe recurrir a llamar a los equipos de emergencia y traslado a un centro hospitalario. Es por ello que, en estos centros, parece razonable limitar los riesgos lo máximo posible.
En la mayoría de los servicios/unidades se opta por realizar las técnicas de mayor riesgo en las UCI o bien en HD, dependiendo de las características de estas unidades y la disponibilidad de cada centro. Para evitar riesgos, es imprescindible que estas prestaciones sean controladas directamente por personal facultativo y de enfermería especializado, disponiendo de protocolos, algoritmos y listas de verificación similares a los propuestos por la OMS para garantizar la seguridad en cirugía15.
Los resultados sobre la implicación de los profesionales en la seguridad clínica son desalentadores. Solo un centro tiene un responsable de seguridad y personal específico supervisando la realización de prestaciones de riesgo; en otro, estas funciones se delegan exclusivamente en enfermería. La formación en seguridad y RCP no es regular ni obligatoria. Por el contrario, sí se informa a los pacientes sobre los riesgos/beneficios de las pruebas y se utilizan regularmente los documentos de consentimiento informado.
Las limitaciones de este estudio son el reducido número de centros participantes, todos ellos públicos. La escasa respuesta al cuestionario (66,7%) se atribuyó a su envío coincidiendo con el periodo de mayor actividad de las consultas de Alergología (primavera 2016) y al corto periodo de tiempo para la respuesta (4 semanas). Otras limitaciones son la ausencia de información sobre el volumen de actividad correspondiente a cada una de las prestaciones y el tiempo desde su implementación; la falta de referencias internacionales y nacionales al respecto, junto con la diversidad nacional en competencias en materia de salud autonómicas.
En conclusión, este análisis ofrece información relevante en cuanto a las condiciones de seguridad de la práctica alergológica en la Comunidad Valenciana y sugiere la necesidad de establecer de forma sistemática la existencia de infraestructuras, recursos materiales, organizativos y formativos para todo el personal sanitario, con el fin de garantizar la seguridad clínica en el entorno de la Alergología, así como la extensión de estos análisis al ámbito nacional.
Por último, consideramos que la evaluación de la seguridad del paciente y del profesional de la salud debería constituir un asunto prioritario tanto para las sociedades médicas como para las agencias proveedoras de servicios sanitarios.
















