Introducción
La volvulación gástrica como complicación de una hernia de hiato es poco frecuente, clínicamente puede cursar con vómitos. Los vómitos pueden asociarse a un Síndrome de Boerhaave, entidad de baja frecuencia y de alta morbimortalidad1)(2. Presentamos el segundo caso clínico descrito en la literatura en el que se asocian ambas entidades.
CASO CLÍNICO
Paciente de 83 años con antecedentes personales de neoplasia de próstata en 2007 tratado con hormonoterapia y radioterapia, actualmente con recidiva bioquímica.
Acude a urgencias por dolor abdominal de dos horas de evolución. Ha presentado un vómito bilioso, tras el cual ha comenzado con dolor epigástrico, irradiado hacia el tórax, hombro y espalda. En la exploración el abdomen es blando, depresible, doloroso a la palpación periumbilical. El paciente se encuentra afebril, taquicárdico y normotenso. Analíticamente no presenta alteraciones significativas.
En la radiografía de tórax anteroposterior (Figura 1): se observa una hernia de hiato no conocida previamente, en forma de nivel hidroaéreo retrocardiaco y, sobre ella, gas retrocardiaco sugestivo de neumomediastino. En la radiografía lateral (Figura 2) se confirmaba el neumomediastino de gran tamaño, asociado a hernia de hiato.
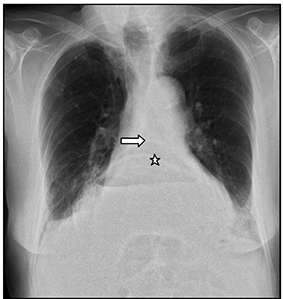
Figura 1 Radiografía anteroposterior: hernia de hiato (estrella), y nivel hidroaéreo retrocardiaco, sugestivo de neumomediastino (flecha).
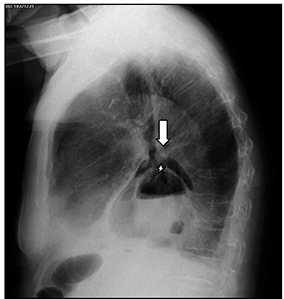
Figura 2 Gas extraluminal en mediastino medio que sugiere neumomediastino (flecha), asociado a hernia de hiato (estrella).
Con estos hallazgos, se realiza una TC abdominopélvica (Figura 3 y Figura 4). Se describe una herniación gástrica a través del hiato esofágico, con localización del antro y de primera porción duodenal en mediastino, con volvulación gástrica secundaria. Esto condiciona una dificultad al vaciamiento gástrico y, como consecuencia, una dilatación del cuerpo gástrico así como del antro y el segmento duodenal herniado. Además presentaba burbujas de gas adyacentes a los segmentos herniados y en mediastino posterior, con discreto derrame pleural bilateral.

Figura 3 TC toracoabdominopélvica: Volvulación gástrica en el eje mesentérico axial, con localización del antro y de primera porción duodenal en mediastino por herniación a través del hiato esofágico. Gas extraluminal adyacente a la volvulación.

Figura 4 Alteración en la posición de la cavidad gástrica, con volvulación en el eje mesentérico axial, con localización del antro y de primera porción duodenal en mediastino por herniación a través del hiato esofágico. Gas extraluminal adyacente a la volvulación.
Se indica intervención quirúrgica urgente. Se realiza laparotomía subcostal bilateral, y se objetiva fundus gástrico muy dilatado con herniación intratorácica de antro y duodeno, que se reducen sin dificultad. Se drena líquido bilioso del hiato, y se localiza perforación esofágica de unos 3 cm en región posterolateral derecha, que se sutura en dos planos. Se realiza cierre de pilares y funduplicatura de Nissen y se colocan drenajes en mediastino. El paciente ingresa en la Unidad de Cuidados Intensivos, con soporte hemodinámico y respiratorio. Presenta fracaso respiratorio tras extubación y, de acuerdo con las voluntades anticipadas del paciente y la familia, se decide limitación del soporte vital, falleciendo seis días después de la intervención.
Discusión
El síndrome de Boerhaave es una entidad poco frecuente, con alta morbimortalidad. Su diagnóstico es difícil y, en muchas ocasiones, tardío. Debemos sospecharlo en todo paciente que presente vómitos asociados a dolor epigástrico. La perforación suele localizarse en el esófago distal en su porción posterolateral izquierda2. Sin embargo, la localización de nuestro caso clínico era posterolateral derecha. Esto podría ser debido a diferente distribución de la presión intraluminal al existir un vólvulo gástrico.
La radiografía cervical y torácica no es suficiente ya que se requiere una TAC o un tránsito baritado para su diagnóstico.
El diagnóstico diferencial incluye varias entidades, que igualmente presentan alta morbimortalidad que debemos descartar siempre en cuadros de dolor epigástrico asociado a vómitos. Entre ellas se encuentran: pancreatitis aguda, infarto agudo de miocardio, úlcera péptica perforada, rotura de aneurisma de aorta, neumotórax o neumonía. Se pueden diferenciar de la perforación esofágica por la historia clínica, exploración física, electrocardiograma, analítica y pruebas de imagen.
Hay varios tipos de hernias de hiato3: hernias paraesofágicas (la unión gastroesofágica permanece en su sitio y lo que asciende al tórax es un saco peritoneal completo que contiene el fundus gástrico), por deslizamiento (las más frecuentes) y mixtas (asocian los tipos anteriores). Otros autores4 han agregado a la clasificación de hernia el tipo IV, hernias paraesofágicas gigantes y complejas en las que gran parte del estómago es intratorácico, además de encontrar dentro del saco otros órganos como colon, bazo, epiplón o intestino delgado (esta es la hernia que presentaba el paciente del caso). Estas hernias tipo IV pueden dar lugar a obstrucción aguda del vaciamiento gástrico así como a isquemia y perforación gástrica5.
La complicación más grave es la volvulación gástrica. Se clasifica en tres tipos en función de su eje de volvulación6)(7)(8: mesenteroaxial (la rotación ocurre alrededor del eje transversal del cuerpo gástrico, perpendicular a la línea que va del cardias al píloro, que ocurre en el 29% de los casos, y que presenta más riesgo de volvulación gástrica asociada a necrosis gástrica y esofágica), organoaxial (la rotación ocurre alrededor del eje cardiopilórico del estómago, 59% de frecuencia) o mixto (12%).
El síndrome de Boerhaave o perforación esofágica puede ser secundario a una volvulación gástrica, como complicación de una hernia de hiato. El caso presentado se trataba de una hernia de hiato complicada con una volvulación gástrica en el eje mesenteroaxial, que desencadenó vómitos en el paciente, produciendo el síndrome de Boerhaave.
Este es el segundo caso descrito en la literatura, siendo el primero el descrito por Siato y col9. Tanto el síndrome de Boerhaave como la volvulación gástrica aguda pueden requerir un tratamiento quirúrgico urgente. Este tratamiento será individualizado en función del estado del paciente y los hallazgos operatorios10. Es fundamental la selección de los pacientes candidatos a tratamiento conservador y tener en cuenta que, a pesar de ello, cerca del 20% de los casos de síndrome de Boerhaave precisará una intervención quirúrgica11. La reparación ideal es la sutura primaria de la perforación, si el tiempo de perforación es inferior a 24 horas. La reparación se realiza en dos planos, y para disminuir el porcentaje de fístulas se utilizan refuerzos con serosa, pleura o pericardio. En nuestro paciente se realizó una sutura primaria en dos planos, devolvulación gástrica y funduplicatura de Nissen para la resolución de la hernia paraesofágica. Es preciso realizar una adecuada reparación de los pilares diafragmáticos para evitar la recidiva. Si no es suficiente con esto se puede colocar una malla cerrando el hiato esofágico, no siendo necesario fijar el estómago.
En conclusión, la volvulación gástrica y el síndrome de Boerhaave son patologías poco comunes, y aún más infrecuente es la asociación de ambas entidades. El síndrome de Boherhaave debe considerarse como una complicación posible en los pacientes con hernia paraesofágica gigante (hernia de hiato tipo IV), ya que es una emergencia quirúrgica con elevada morbimortalidad.














