Introducción
La ingestión de cuerpos extraños es un accidente frecuente en la infancia. En su mayoría, transitan por el tubo digestivo sin causar lesiones graves o secuelas. Las pilas de botón (PB) son una excepción. Aunque son una pequeña parte del total de los objetos que los niños se tragan (5 a 12% según diversos autores) conllevan una alta tasa de complicaciones severas y una mortalidad importante1-2. La industria electrónica las utiliza desde hace muchos años, pero la aparición en el mercado de PB cada vez más grandes (más de 20 mm de diámetro) y más potentes (más de 3 voltios) ha supuesto, desde 2006 hasta la actualidad, un aumento de los casos graves en pediatría3. En Estados Unidos, según estadísticas del National Poison Data System, entre 2006 y 2017 se describieron 27.133 casos de ingesta de PB en pacientes menores de 6 años. En ese mismo período de tiempo, 24 niños fallecieron y 144 presentaron complicaciones graves por este motivo. Sin embargo, entre 1985 y 2005 solo se registró un fallecimiento y 39 complicaciones graves en este grupo de edad4.
La situación potencialmente más grave es la de un niño menor de dos años, que ha ingerido una pila mayor de dos centímetros de diámetro, hace más de dos horas (regla de los tres doses). Cuando la pila de botón se enclava en el esófago, el paso de corriente necrosa rápida y progresivamente la pared esofágica y el tejido circundante. El daño es precoz y continúa horas, y hasta días, después de extraer la pila5. Las complicaciones son frecuentes y potencialmente graves, incluyendo mediastinitis, fístulas arterioesofágicas (casi siempre mortales), fistulas traqueoesofágicas y estenosis de esófago, entre otras6.
Se presenta el caso de un paciente de 22 meses de edad con lesiones esofágicas graves secundarias a la ingesta de una pila de botón. Analizamos las recomendaciones descritas en la bibliografía más reciente, contrastándolas con el protocolo de actuación de cuerpos extraños digestivos pediátricos vigente en nuestro centro desde 2013. Con esta nota clínica se pretende llamar la atención de los profesionales sobre este tipo de accidentes y proponer medidas a la industria para que introduzcan modificaciones en la fabricación de las PB que reduzcan su riesgo de ingestión por niños pequeños.
Caso Clínico
Niño de 22 meses de edad que acude a urgencias de nuestro hospital por haber ingerido aparentemente, una moneda con la que estaba jugando dos horas antes. El hermano mayor, de cuatro años, era el único testigo del accidente. Los padres acudieron en un primer momento a su centro de salud desde donde, tras una exploración física y auscultación cardiorespiratoria normales, le remitieron al hospital.
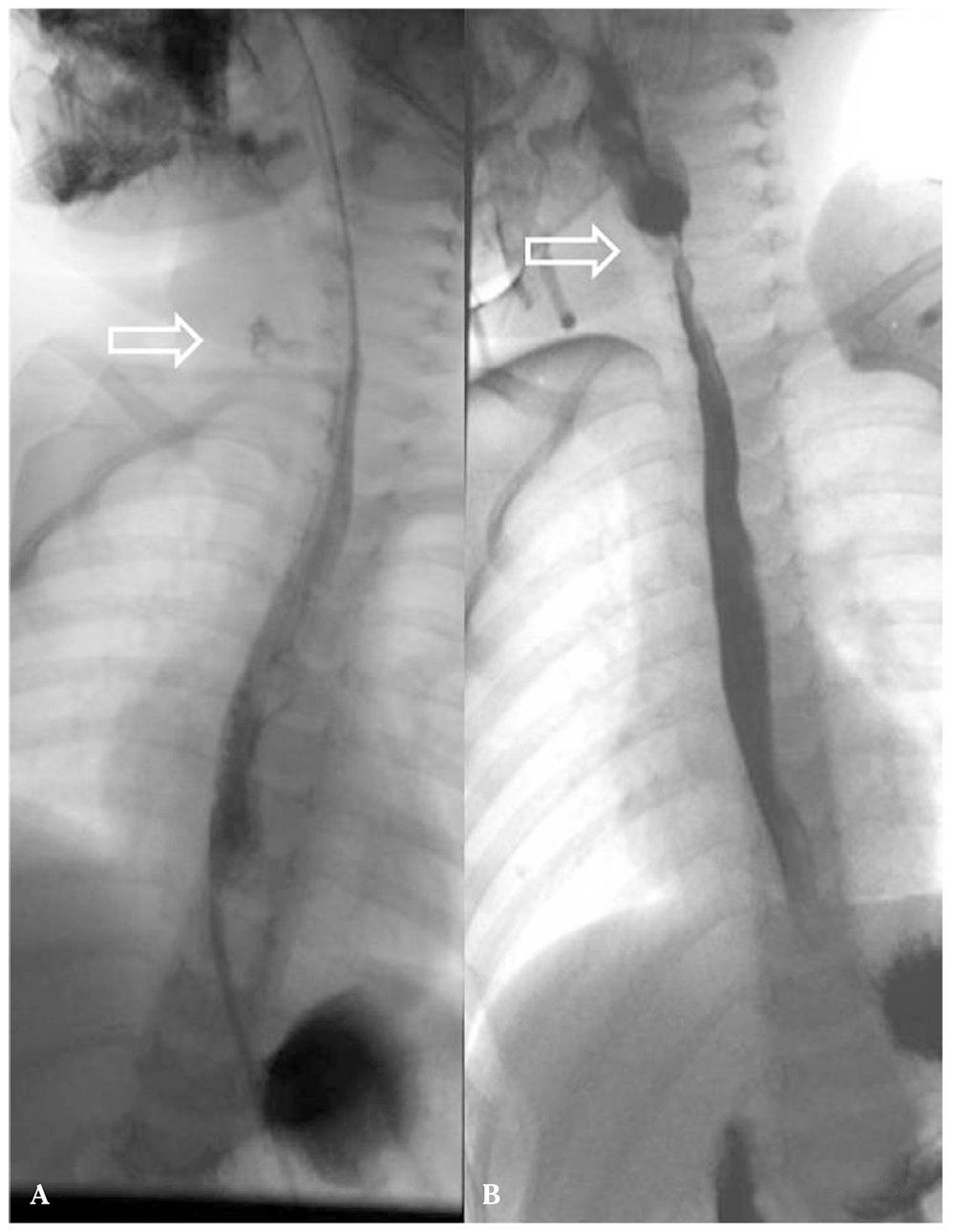
Una vez en el hospital, tras el triaje rutinario, la toma de constantes y un tiempo de espera habitual, se realizó una radiografía de cuello y tórax que confirmó el diagnóstico de cuerpo extraño (PB) impactado en esófago cervical proximal (Fig. 1A). Habían transcurrido tres horas desde el accidente. Salvo por la sialorrea persistente y el dolor local, el resto de la exploración y constantes vitales eran normales.
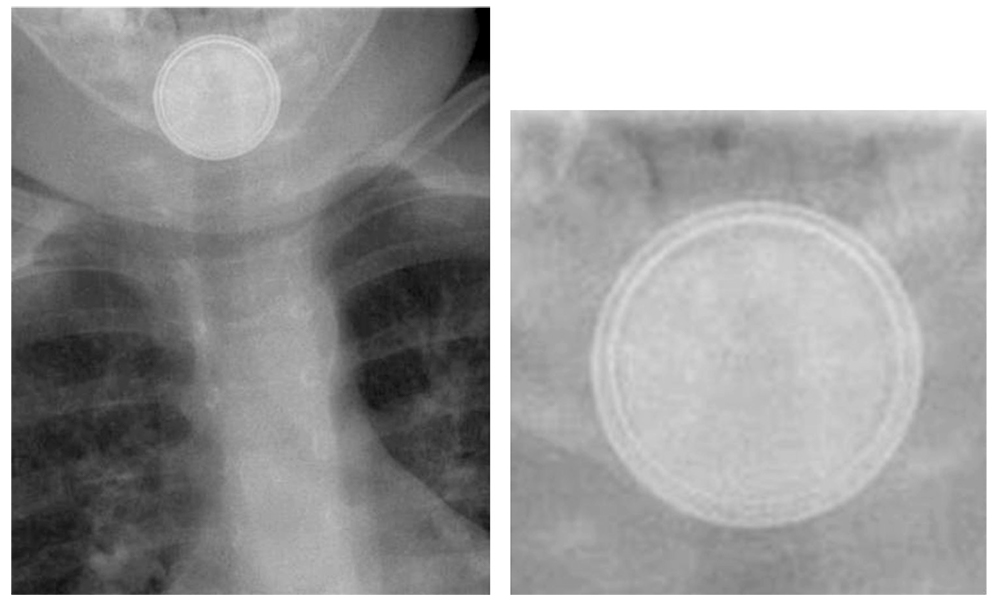
Figura 1. Imagen radiológica de la pila impactada en esófago proximal con un detalle del doble halo diagnóstico en su borde.
Se realizó una endoscopia digestiva urgente bajo anestesia general. La pila estaba enclavada en esófago proximal, inmediatamente por debajo del esfínter superior. Desde el primer momento se apreció un intenso edema proximal y una quemadura circunferencial profunda alrededor del cuerpo extraño. Durante cuatro horas se intentó movilizar y extraer la pila, que estaba íntimamente adherida a la pared posterior del esófago. Se utilizaron inicialmente endoscopios flexibles de 5 y 9 mm con diversa pincería, cestas y globos, sin éxito. Para mejorar la presión de captura y el ángulo de tracción usamos el esofagoscopio rígido, con apoyo de videocámara y pincería de cuerpo extraño.
No fue posible la extracción de la pila, ni tampoco su movilización a estómago, por lo que se decidió realizar una esofagotomía por cervicotomía transversa derecha. Durante la disección cervical se puso de manifiesto que los planos anatómicos periesofágicos estaban edematosos y friables y la pared del esófago presentaba un aspecto carbonizado. El paquete vascular carotídeo y la pared traqueal estaban indemnes. Se extrajo la pila a través de la esofagotomía longitudinal (Fig. 2), aprovechando la exposición de la luz esofágica para pasar cuidadosamente una sonda nasogástrica gruesa de silicona bajo visión directa. Se cerró la pared del esófago con puntos sueltos reabsorbibles, dejando un drenaje no aspirativo, en el plano profundo periesofágico y saliendo por contraincisión.
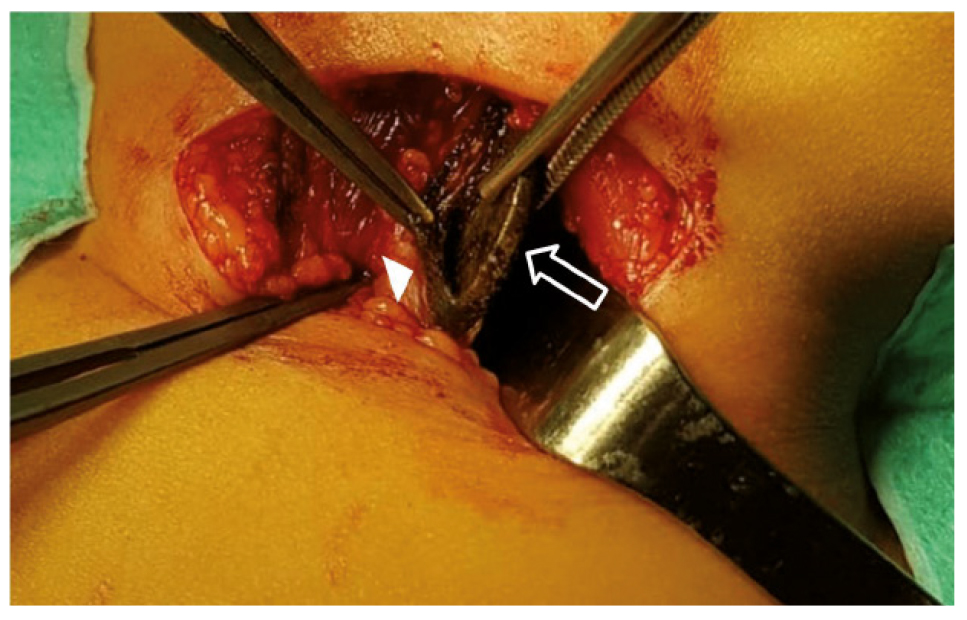
Figura 2. Imagen quirúrgica de la pila, sujeta por una pinza (flecha), a través de la esofagotomía. Las paredes del esófago aparecen adelgazadas y de aspecto necrótico (cabeza de flecha).
Se inició antibioterapia endovenosa con amoxicilina-clavulánico e inhibidores de la bomba de protones y el niño fue ingresado en la UCI pediátrica. Aunque se retiró soporte ventilatorio a las 24h, permaneció con apoyo inotrópico durante dos días más. A los cinco días de postoperatorio se inició alimentación por la sonda nasogástrica.
Presentó una dehiscencia de sutura con formación de una fístula esofagocutánea (Fig. 3A) que cerró espontáneamente a las tres semanas, momento en el que se inició la alimentación por vía oral, retirando la sonda nasogástrica al día siguiente. A las cuatro semanas de postoperatorio desarrolló una estenosis de esófago (Fig. 3B) que se resolvió con varias dilataciones hidrostáticas con balón, empezando con 3 mm de calibre y progresando hasta 12 mm, en sesiones repetidas cada 10-14 días. El paciente sigue en control de consulta para prevenir una recidiva de la fístula o de la estenosis.
Discusión
Las PB provocan daños tisulares por tres mecanismos distintos. El primero y más importante es el debido al efecto de la corriente eléctrica que generan, incluso pilas aparentemente descargadas3. En torno al polo negativo de la pila se produce una hidrólisis tisular con acumulación de iones hidroxilo, fuertemente alcalinos. También la presión de la pila contra la mucosa reduce la perfusión del tejido y contribuye a la necrosis local. Por último, las fugas del contenido de las pilas alcalinas (no las de ion litio), producen una quemadura química local5 7. Por eso son las pilas alojadas en esófago las que mayor y más rápida afectación producen. La lesión se produce con rapidez. Incluso los casos con pocas horas de evolución tienen daños en la mucosa esofágica. Gaviria y col6 encuentran diversos grados de esofagitis en todos los pacientes con pila en esófago, independientemente del tiempo transcurrido hasta la endoscopia. Y se han descrito lesiones severas en tan solo dos horas desde la ingestión8. La combinación de un esófago de pequeño diámetro (niños menores de dos años), una pila de diámetro superior a dos centímetros y una demora en la extracción superior a las dos horas, son circunstancias que empeoran el pronóstico del paciente5-7.
La disponibilidad de diagnóstico radiológico y de un servicio de cirugía pediátrica, con medios y personal capacitado para realizar una endoscopia infantil urgente, a menos de dos horas del lugar del accidente no es una prestación al alcance de toda la población. Diversos autores han propuesto tratamientos que reduzcan la lesión o al menos enlentezcan la progresión de esta, si se prevé una demora terapéutica. Se ha publicado la utilidad de la infusión de miel (no en menores de un año) o sucralfato cada diez minutos en orofaringe, hasta llegar a un centro capacitado para el tratamiento3. Pero no parece justificado en nuestro ámbito geográfico donde las distancias al hospital de referencia son reducidas y las vías y medios de transporte muy accesibles. Incluso en el caso que presentamos, que acudió primero a su centro de salud, la demora terapéutica fue aceptable. Y aun pudo ser menor si la sospecha inicial hubiera sido la de ingesta de pila de botón. Hasta no llegar a la urgencia hospitalaria y realizarse la radiografía no pudo confirmarse el diagnóstico, gracias a la característica imagen de “doble halo” de la pila, claramente apreciable en la figura 1, momento en el que se tomó conciencia de la urgencia del caso. Desde ese momento hasta la entrada del niño en el quirófano transcurrieron menos de cuarenta minutos.
No es habitual que el equipo médico no fuera capaz de extraer el cuerpo extraño por vía endoscópica, ni empujarlo a estómago. La orofaringe presentaba un importante edema en nuestro paciente que también se extendía (como luego se comprobó en la cervicotomía), al resto de tejidos periesofágicos y que creemos que fue la causa que nos impidió movilizar la pila. La lesión esofágica en la primera inspección, endoscópica apenas tres horas tras la ingestión, era ya un grado IIIb de Zargar9.
La disponibilidad de la esofagoscopia rígida (cada vez menos utilizada como exploración inicial en cuerpos extraños digestivos) es importante, puesto que algunos autores defienden que ofrece ventajas frente a la endoscopia flexible en la extracción de objetos impactados en el esófago proximal10 y con una tasa de complicaciones similar a la de la fibroscopia. Nosotros estamos de acuerdo en que la rígida permite una presa más intensa sobre el cuerpo extraño (por el tipo de pinza que permite utilizar) y que ayuda a traccionar desde distintos ángulos para facilitar el paso del cuerpo extraño a través del esfínter esofágico superior. Aun con el material adecuado y en manos de un cirujano experimentado, la extracción endoscópica resultó imposible. Pero no es esta una circunstancia infrecuente. Se describen porcentajes de hasta un 12,5% de extracciones quirúrgicas8 en las PB situadas en el esófago.
La mayor parte de los trabajos recogidos insisten en que la lesión causada por las PB se comporta como una quemadura alcalina. La lesión progresa durante algún tiempo después de extraerla. Se describen casos de complicaciones graves que aparecen días después de la extracción de la PB como una fístula traqueoesofágica (a los seis días) y una fístula aortoesofágica (a los dieciocho días)5. Es difícil concluir si estas lesiones diferidas se deben a la progresión de la quemadura o al proceso de cicatrización, pero la duda ha estimulado a algunos autores a intentar detener el avance de la lesión mediante la infusión de sustancias ácidas en el esófago tras la extracción, una vez comprobado endoscópicamente que no hay perforación. En concreto proponen administrar ácido acético al 0,25% o vitamina C1 3. En nuestro caso, tras la esofagotomía, la infusión de sustancias por vía oral no estaba indicada.
La tasa de complicaciones graves tras la ingesta de pilas de botón impactadas en esófago es muy alta. Oscilan según las series entre el 23 y el 33%1 6 8 y son más frecuentes cuando, en un niño de corta edad, sucede la ingesta de una pila grande y una demora excesiva en la extracción8. En algunos trabajos8 11 se apunta que las estenosis secundarias a quemaduras por PB son más difíciles de dilatar que las estenosis de otra causa. Sugieren que la profunda destrucción del tejido induce una fibrosis más intensa y rígida. En nuestro caso, las dilataciones hidrostáticas con balón realizadas a nuestro paciente no han sido técnicamente complejas.
Las PB son un peligro creciente en nuestra sociedad y es importante que todos los médicos dedicados a la atención pediátrica conozcan el problema para reducir todo lo posible las demoras diagnósticas y terapéuticas que condicionarán el pronóstico del paciente. La actualización de los protocolos de accidentes pediátricos (que incluyan apartados específicos para estas situaciones) y su difusión en ámbitos profesionales es imprescindible. También consideramos que, a través de las sociedades científicas y las autoridades de salud, se deben acometer campañas de educación social y de concienciación de la industria fabricante de pilas y de aparatos electrónicos para asumir la gravedad del problema y poner los medios necesarios para reducir el riesgo de lesiones. Medidas tan sencillas como incorporar cierres de seguridad en todos los compartimentos de las baterías o impregnar la superficie de las pilas con sustancias de mal sabor, podrían contribuir a convertir este accidente en una anécdota.