Introducción
El 56% de las personas que residen en las diferentes áreas rurales del mundo no tienen cobertura legal de salud frente al 22% de la población urbana1. Esta brecha rural/urbana es una característica constante que se evidencia en todas las regiones y países. El lugar de la residencia puede considerarse como una puerta de entrada o una barrera determinante para acceder a la protección de la salud2,3. Lograr la cobertura sanitaria universal es uno de los objetivos de desarrollo sostenible (ODS) de las Naciones Unidas4 y es uno de los principios clave del proclamado pilar europeo de derechos sociales5. Esto significa que el acceso a la atención médica debe ser efectivo: debe proporcionarse cuando las personas lo necesiten, a través de una distribución geográfica equilibrada de instalaciones, profesionales y políticas de atención médica5. Sin embargo, a pesar de los esfuerzos de muchos gobiernos europeos, persisten importantes desigualdades en relación con el acceso a la asistencia sanitaria.
Si bien las inequidades en la protección de la salud son cada vez más reconocidas, la disparidad rural/urbana es frecuentemente ignorada. La ausencia de datos desglosados que brinden información suficiente para el análisis apenas permite cuantificar y evaluar estos déficits experimentados por las poblaciones rurales. Sin esta información, los gobiernos carecen de evidencias para establecer prioridades y se dificultan las decisiones sobre la asignación de los recursos, perpetuando así el abandono de una planificación sistemática para las poblaciones rurales. Además, no existe un concepto consensuado sobre qué es accesibilidad. A partir de las teorías existentes6-9, el acceso se conceptualiza en este trabajo como el ajuste entre las características del individuo y el servicio de salud. Es así definido como la facilidad con la que las personas pueden buscar y obtener servicios de salud cuando surge la necesidad. En esta línea, los enfoques cualitativos han aportado análisis de la percepción social de la accesibilidad basados en la experiencia local10, ayudando a comprender las relaciones entre las políticas de salud y el acceso a las mismas11.
La accesibilidad sigue siendo el principal reto para el futuro de las regiones rurales y remotas12-14. Aquí, las disparidades en el acceso a los servicios de salud se convierten en una cuestión definitoria de las ciudadanías desiguales.15-18 El principal desafío identificado es la inadecuada disponibilidad o escasez de asistencia sanitaria3, una desigualdad interconectada con otras dimensiones de la accesibilidad como son la cobertura de población, la asequibilidad de la atención médica y la canasta de cuidados5, relación que resulta en la percepción de la desertificación médica18, una mayor dependencia y, al mismo tiempo, un aumento de las necesidades de servicios de salud.
Una quinta parte de los hogares españoles en las áreas rurales afirman que tienen dificultades para acceder a los servicios sanitarios siendo ese porcentaje comparativamente muy pequeño en áreas metropolitanas19. Además, más de uno de cada cinco residentes rurales declaraba en 2012 tener dificultades altas o muy altas para usar el transporte público19. La población rural tiene una mayor dificultad para cambiar sus prácticas de movilidad, ya que este grupo redujo su gasto en el período de crisis económica solo un 9%, mientras que la población urbana ahorró hasta un 25%20, lo que pone de relieve la dependencia del automóvil y las escasas o nula alternativa a la automovilidad privada. La creciente intensificación del uso del coche personal convierte la movilidad en un recurso21,22 y define mecanismos de desigualdad y exclusión ligados a factores económicos, generacionales o de género.
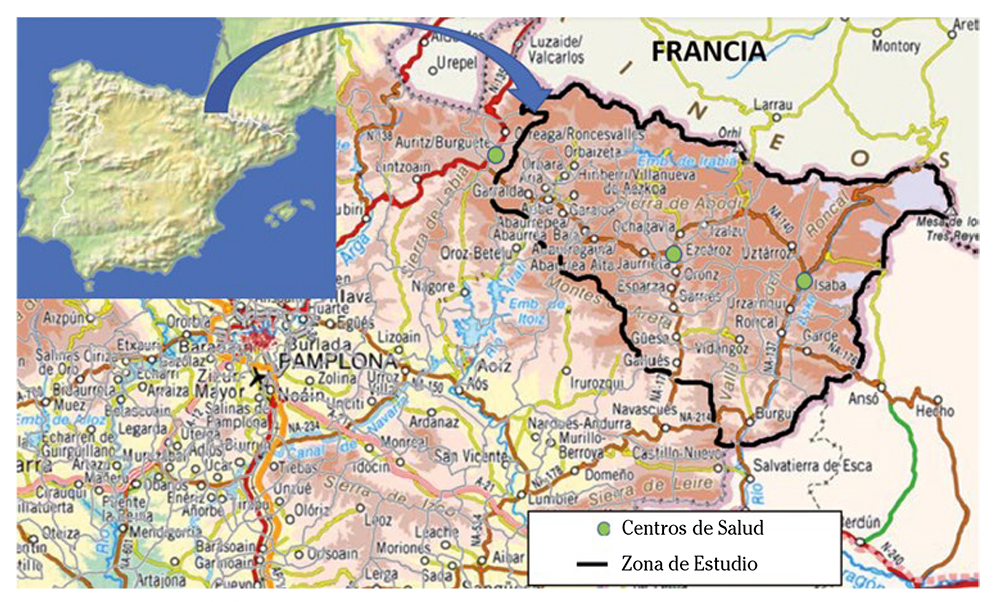
Esta investigación explora la percepción social de accesibilidad a los servicios de salud en estos contextos rurales con una acusada falta de transporte público y sometidos a importantes desequilibrios demográficos, así como particulares condiciones de hábitat. Nuestro estudio se localizó en los valles occidentales del Pirineo navarro (Fig. 1), un territorio caracterizado por la dispersión donde sus 4.000 habitantes se reparten en 31 entidades poblaciones a lo largo de 95.184 Ha. Durante las primeras décadas del siglo esos valles perdieron más de un tercio de sus habitantes y en 2018 la población de 65 años años o mayor suponía el 32,6%; el índice de envejecimiento fue 426% (frente al 125% de Navarra) y el sobre-envejecimiento 21,9% (17,7% en Navarra)23. Además, los hogares unipersonales de personas de 65 o más años años alcanzaban el 22,6% (frente al 11,3 de Navarra) y los de personas de 80 o más años suponían el 9,1% (frente al 5% de Navarra)23. La importancia adquirida por el automóvil se refleja en el incremento constante del índice de motorización, que ha pasado de 437 turismos por cada 1.000 habitantes en 2007 a 571 en 201824. También fue precisamente en esta zona donde se promovió en 2013 una Iniciativa Legislativa Popular apoyada por la mayoría de los municipios navarros para definir por ley una serie de mínimos de atención sanitaria en las zonas rurales.
La distribución de centros de salud y consultorios se encuentra directamente relacionada con el tamaño de la población. El 61,4% de la población en el Pirineo está a más de cinco minutos en coche de un núcleo de vertebración, siendo la media navarra un 19,6%23. La distancia hasta el hospital más cercano y a la asistencia especializada oscila entre los 65 y los 100 km, lo que supone entre 1 hora y 1 hora y 30 minutos de viaje.
Este trabajo tuvo como objetivo analizar la percepción local sobre la accesibilidad a los servicios sanitarios para comprender e identificar qué factores facilitan y dificultan una atención primaria continua y el seguimiento de las derivaciones a la atención secundaria.
Material y métodos
Se consideró la metodología cualitativa como la opción idónea para el estudio de la compleja interrelación entre las políticas de salud, el contexto social y la accesibilidad. Se utilizó el marco conceptual de Russell y col25 porque aborda específicamente el acceso de las poblaciones remotas a la atención de salud y porque proporciona a la gestión política un sistema de evaluación de dicho acceso. En este marco, la accesibilidad es alcanzada a través de siete dimensiones: disponibilidad, geografía, asequibilidad, acomodación, puntualidad, aceptabilidad y conocimiento/conciencia. Estas dimensiones fueron contrastadas con la información recabada en la zona de estudio, los valles de Roncal, Salazar y Aezkoa, mediante entrevistas en profundidad entre 2012 y 2016. Se utilizó un muestreo teórico teniendo en cuenta las variables que podían influir en la percepción de la población. La estrategia muestral se dividió en dos grupos, expertos e informantes clave, y perfiles sociológicos:
- Como personas expertas se seleccionó personal médico y de enfermería con el criterio de residir y trabajar en los valles durante más de 10 años, para garantizar que fueran personas conocedoras del territorio y del sistema sanitario. Los informantes clave fueron profesionales que, por su relación con la cuestión estudiada, aportaban una perspectiva valiosa para analizar esta problemática (responsable de transportes, conductores de ambulancias, trabajadores de cuidados, técnicos de desarrollo local).
- Los perfiles sociológicos se seleccionaron teniendo en cuenta criterios de edad, sexo, tipología de hogar (con/sin descendientes, unipersonales), características de la localidad (tamaño poblacional: rural si > 200 habitantes o ruralidad extrema si < 200 habitantes, proximidad a la red de carreteras, duración del viaje a Pamplona) y estrategia residencial (permanente, fin de semana, secundaria).
Las entrevistas fueron grabadas y transcritas con el permiso de las personas participantes garantizando la confidencialidad de la información. El análisis se desarrolló conforme al modelo de análisis sociológico del discurso y tomando en consideración el contexto concreto de producción. Los resultados fueron validados por el equipo de investigación Sociología rural, movilidad e investigación social de la Universidad Pública de Navarra, vinculado al Instituto de Investigación Social Avanzada I-Communitas.
El guion de las entrevistas fue elaborado atendiendo a la evidencia respecto a la movilidad y la salud rural, centrándose en la trayectoria de atención típica, con el objetivo de responder a las tres siguientes preguntas:
Resultados
Se realizaron un total de 21 entrevistas, nueve de las cuales (42,9%) fueron a informantes clave (cinco a personal sanitario) y 11 a perfiles sociológicos (53,4%). Las personas entrevistadas fueron 11 mujeres (53,4%) y diez hombres, con edades comprendidas entre los 23 y 56 años, 11 de ellas con un hábitat de ruralidad extrema (Tabla 1).
Tabla 1. Características de las personas entrevistadas (n = 21)
| Código | Sexo | Edad (años) | Hábitat | Hogar | Profesión/Residencia |
|---|---|---|---|---|---|
| Personas expertas e informantes clave | |||||
| E01 | Mujer | 56 | Ruralidad extrema | Enfermera | |
| E02 | Mujer | 47 | Ruralidad extrema | Enfermera | |
| E03 | Hombre | 52 | Rural | Médico | |
| E04 | Mujer | 54 | Rural | Enfermera | |
| E05 | Mujer | 56 | Rural | Técnico de desarrollo | |
| E06 | Hombre | 35 | Rural | Conductor de ambulancia | |
| E07 | Hombre | - | - | Director General de Transportes | |
| E08 | Mujer | 31 | Rural | Empleada en cuidados | |
| E09 | Mujer | 43 | Rural | Empresaria de atención domiciliaria | |
| Perfiles sociológicos | |||||
| E10 | Hombre | 50 | Ruralidad extrema | Pareja sin hijos | Secundaria |
| E11 | Hombre | 56 | Ruralidad extrema | Unipersonal | Habitual |
| E12 | Hombre | 32 | Ruralidad extrema | Pareja sin hijos | Habitual |
| E13 | Mujer | 32 | Ruralidad extrema | Unipersonal | Fin de semana |
| E14 | Mujer | 38 | Ruralidad extrema | Pareja con hijos | Habitual |
| E15 | Hombre | 23 | Ruralidad extrema | Hogar paterno | Habitual |
| E16 | Mujer | 39 | Ruralidad extrema | Pareja con hijos | Habitual |
| E17 | Mujer | 38 | Rural | Pareja con hijos | Habitual |
| E18 | Hombre | 32 | Ruralidad extrema | Pareja con hijos | Habitual |
| E19 | Hombre | 38 | Ruralidad extrema | Pareja con hijos | Habitual |
| E20 | Mujer | 49 | Rural | Pareja con hijos | Habitual |
| E21 | Hombre | 54 | Rural | Unipersonal | Habitual |
Ruralidad extrema: < 200 habitantes; rural: > 200 habitantes; -: sin información.
Tras el análisis de los discursos, los resultados obtenidos en relación a las dimensiones de acceso a la salud definidas por Russell y col25, agrupados en definiciones de accesibilidad, barreras, estrategias de movilidad y demandas para mejorar la accesibilidad, fueron:
Definiciones de accesibilidad
Todas las personas entrevistadas definieron la accesibilidad en relación con la dimensión geográfica, con descripciones del territorio que identificaban factores determinantes como la orografía de montaña, la climatología adversa, los problemas de viabilidad en invierno (nieve, hielo) y el hábitat disperso. Los relatos también aludieron a la disponibilidad (80%), la puntualidad (62%), la asequibilidad (35%) y la aceptabilidad (10%). El resto de las dimensiones no aparecieron en los discursos.
Además, fueron señaladas las condiciones derivadas de una población sobre-envejecida y/o la escasez o falta de adecuación de servicios (disponibilidad). Los entrevistados criticaban su abandono por la administración y se autodefinían como ciudadanos de segunda, asociando la residencia rural con los riesgos de salud que conlleva una pobre accesibilidad (Tabla 2, cita 1).
Tabla 2. Extractos de las entrevistas
| Cita | Transcripción |
|---|---|
| Definiciones de accesibilidad | |
| 1 | Una persona que vive en el Pirineo no tiene los mismos derechos sanitarios que alguien que vive en Pamplona. Un vecino de Abaurrea el invierno pasado le dio un infarto y la ambulancia tardó en venir dos horas porque estaba en Erro (...) Entonces, dices, te pasa cualquier cosa y no tienes la misma atención. Es un riesgo que la gente que vive allá corre (...) Vivir en el Pirineo es otra forma de entender todo, todo, hasta tu salud (E13). |
| 2 | Además, son súper sufridos, la gente de aquí te viene cuando ya llevan..., son capaces de estar toda la noche con un cólico y por no molestar llaman a las 8 de la mañana, que están con dolor desde las 2 de la mañana (E01). |
| Barreras a la accesibilidad | |
| 3 | Decían “pues no hay que subir más que dos días a Ustárroz”, “ah, no, no, hay que subir tres días”, les decía yo. Hay que subir tres pues porque te tienes que dar vuelta por los abuelos (E01). |
| 4 | Aquí, la unidad de ictus, (...) nos contaba el otro día, “aquí arriba estáis con una hora de desventaja.”, aquí lo primordial es coger a tiempo un ictus. Empezar el protocolo cuanto antes, lo más rápido posible. Estáis con una hora de desventaja en lo que son ambulancias (E18). |
| Estrategias locales de movilidad | |
| 5 | Sin un coche o sin el carnet de conducir aquí estás vendida... es que te lo exige para todo. No puedes depender de nadie porque te limita tu vida, te limita tu movilidad (E17). |
| 6 | Nosotros tenemos que manejar mucho las horas. El buscar que, por ejemplo, si ese paciente tiene que ir en el autobús de línea, no le podemos poner que vaya al médico a las 9 de la mañana, sino que tenemos que andar buscando horas. Si el paciente tiene coche propio ya podemos andar eligiendo. Pero eso es algo que los mismos profesionales ya lo hemos asumido, ya sabemos que persona no va a poder ir con su coche porque no lo tiene, porque no puede ir (E04). |
| 7 | Pues mucha población, en muchos pueblos en el invierno, se quedan sin coche, sin ningún coche, en otros igual uno. Entonces, esas personas, si tú cierras la consulta, esa persona no puede desplazarse a otro sitio. ¿Qué haces? O tienes que atender a domicilio a todos los que haya, o si no esas personas al final no van a acudir a la atención, van a ser personas que se van a ir demorando en el tiempo y no van a acudir a las revisiones que tengan, no van a acudir (E04). |
| Demandas para mejorar la accesibilidad | |
| 8 | No entendíamos esa forma de planificar, sobre todo porque en la urgencia que tenemos presente primero dónde estamos: zona rural, zona de Pirineo, carreteras de montaña. Entonces, no se puede, desde nuestro punto de vista, planificar un cambio importante sin haber tenido en cuenta las particularidades de cada zona (E01). |
| 9 | El ir y venir a Pamplona como mínimo son dos horas, entre que voy y vengo. Entonces, ese tiempo, el mío, ese lo pongo yo. Pero ¿por qué me tiene que costar más de un euro que cuesta la villavesa? [transporte público urbano]. En eso es lo que yo creo que tendría que haber contrapartidas ahí (E5). |
Tanto la población local como el personal sanitario se mostraron satisfechos con la accesibilidad al servicio de atención primaria, conscientes de las limitaciones del territorio donde habitan. En la dimensión de puntualidad, la población local subrayó la obtención de asistencia en el consultorio el mismo día en el que se solicitaba. Las críticas se dirigieron a la asistencia especializada; mostraron su disgusto por las listas de espera o retrasos en pruebas diagnósticas, consultas especializadas o urgencias. En relación con la aceptabilidad, el personal sanitario definió la cultura local como poco demandante, especialmente entre las personas mayores, razón por la que implementaron acciones adaptadas a este contexto local (Tabla 2, cita 2).
Barreras a la accesibilidad
La accesibilidad fue definida en función del tiempo frente a la distancia (kilómetros), así como por la disponibilidad de alternativas de movilidad. Del análisis se extrajo la identificación de factores clave que condicionan los diferentes discursos locales (Fig. 2).
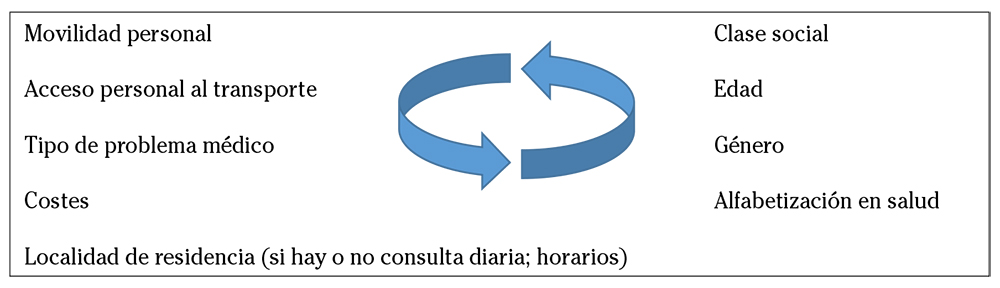
Figura 2. Factores que determinan la percepción de la distancia como barrera. Existe interacción e interdependencia de variables: los resultados en salud de los ejes de desigualdad (derecha) son mediatizados por otras variables (izquierda).
Se trata de variables interdependientes que interactúan entre sí incidiendo en la desigualdad de acceso dentro de la población local. El colectivo de las personas mayores de 65 años se identificó como el grupo que más barreras de movilidad, económicas y organizativas presenta para obtener servicios oportunos, a pesar de tener mayores necesidades de salud (Tabla 2, cita 3). Y dentro de él, las mujeres son el grupo más vulnerable dada su mayor dependencia económica y social (tienen movilidad hasta que el marido puede conducir, E09). El personal sanitario también señaló a las personas con discapacidad física como otro de los grupos sociales inmovilizados. El estatus socioeconómico bajo se estableció como la segunda barrera más importante por la falta de transporte propio, red social y familiar limitada, falta de recursos de información y por no poder afrontar los costes del acceso a los servicios sanitarios.
Los discursos más críticos fueron argumentados por el personal sanitario y los perfiles con una mayor alfabetización en salud. En las entrevistas se constató un cambio de percepción de la accesibilidad y una mayor conciencia de la vulnerabilidad y la desigualdad rural, especialmente referida a las enfermedades tiempo-dependientes y a las urgencias a raíz de la Iniciativa Legislativa Municipal (Tabla 2, cita 4).
Estrategias locales de movilidad
Respecto a los itinerarios habituales de búsqueda de atención sanitaria, el desplazamiento mediante el automóvil personal fue la principal estrategia empleada para todas las personas entrevistadas, quienes declararon su intención de usar el coche hasta la vejez avanzada (Tabla 2, cita 5).
Las dificultades de accesibilidad y las restricciones del transporte público intensifican la automovilidad privada, así como la necesidad de recurrir a las estrategias familiares y de solidaridad vecinal para desplazarse con otros. De hecho, ese apoyo se espera y se enfatiza como un recurso fundamental. Frente a estas opciones, el autobús se percibía como una opción secundaria y apenas eficaz debido a su escasa frecuencia (un trayecto al día) y la dificultad de uso que presenta para algunas personas. A ello se suma la escasa coordinación entre este servicio y la programación de citas de la asistencia especializada, un problema identificado y abordado por el propio personal de atención primaria de la zona (Tabla 2, cita 6).
El servicio de taxi también fue mencionado, pero solo se considera útil para situaciones excepcionales debido a su alto coste. Asimismo, fue señalada la puesta en marcha de la empresa Eskutik que ofrece servicios de acompañamiento y apoyo.
Desde el personal sanitario y con el reconocimiento también de la población local entrevistada fue subrayada la importancia de las visitas domiciliarias como estrategia clave para garantizar la accesibilidad de los pacientes inmovilizados y con movilidad reducida (Tabla 2, cita 7).
Demandas para mejorar la accesibilidad
Se identificaron dos tipos de peticiones: una planificación específica para el ámbito rural y particularmente el Pirineo, y medidas concretas para garantizar la movilidad orientada a los servicios de salud.
Por un lado, las profesionales criticaron la caracterización del ámbito rural de forma homogénea, pues las peculiaridades de las zonas de montaña generan necesidades de atención especiales. En este sentido, demandaron que la organización se realice atendiendo a la evidencia científica, así como con la participación del personal sanitario, y no basándose exclusivamente en parámetros poblacionales y economicistas que discriminan a las áreas rurales (Tabla 2, cita 8).
Por otro lado, la mayoría de las peticiones se encuadraron dentro de las dimensiones de disponibilidad y geografía: limpieza y mantenimiento de carreteras (nieve, hielo), garantizar el suministro de luz, vehículos adaptados a las áreas de montaña, mejora del transporte público y circuitos integrados y el uso del helicóptero para las urgencias. Finalmente, se critica la supuesta asequibilidad de los servicios sanitarios dados los costes económicos asociados al transporte (Tabla 2, cita 9).
Discusión
La accesibilidad es un aspecto fundamental en el diseño de los servicios para asegurar su adecuada provisión1-5. El concepto de accesibilidad es complejo y multidimensional. Por eso es importante para la gestión pública conocer y actuar sobre cada una de estas dimensiones para implementar políticas más eficientes. Además, es necesario incluir las demandas de la población local y del propio personal sanitario.
Los resultados muestran cómo la movilidad y la accesibilidad deben contextualizarse atendiendo a los determinantes socio-territoriales de la salud. La aplicación de un enfoque intersectorial e interinstitucional (Sanidad, Transporte, Servicios Sociales) a partir de la estrategia de Salud en Todas las Políticas se presenta como una necesidad esencial en los entornos rurales para garantizar el derecho efectivo a la salud.
Para reducir las desigualdades sociales en salud, deberían compaginarse las políticas dirigidas al territorio con otras específicas orientadas a los colectivos que son más vulnerables en relación con la accesibilidad27, particularmente las personas mayores3,10. Las características de la población determinan estas orientaciones de manera sustancial como, por ejemplo, el efecto del sobre-envejecimiento sobre las patologías crónicas o las habilidades para desplazarse. También aparece evidenciada la necesidad de medidas económicas para anular o disminuir los costos de accesibilidad como una desigualdad añadida. Ambas cuestiones repercuten tanto en el uso que se hace de los servicios de salud como en el seguimiento de las pautas indicadas. Una cuestión decisiva es por tanto comprender como interactúan estas dimensiones y aparecen atravesadas por los ejes de desigualdad.
La problemática analizada es extrapolable a la ruralidad europea, en especial a las áreas de montaña, y tanto el marco de análisis utilizado como la metodología pueden aportar un conocimiento valioso contrastados en otros contextos socio-territoriales10,17,25,28. La percepción local de estos aspectos muestra cómo la experiencia cotidiana de las barreras a la accesibilidad en los contextos rurales concretos permite evaluar las interrelaciones del hábitat y los procesos sociológicos, una perspectiva que identifica los grupos y mecanismos mediante los cuales se configura la desigualdad en el acceso a la salud. Además, las narrativas locales muestran el carácter dinámico que adquiere la accesibilidad y su condición cambiante en función de la propia evolución de la población.
Frente a la visión uniforme de las políticas geográficas y de la accesibilidad basadas en un patrón supuestamente neutral del ciudadano medio, es necesario considerar las particularidades de las áreas más dispersas y remotas, que requieren una adaptación ajustada a sus desequilibrios demográficos y condiciones del hábitat29,30. La accesibilidad rural debe integrarse en este sentido más como una política inclusiva frente al derecho a la salud y no simplemente como un problema de transporte o infraestructuras que invisibiliza los procesos sociológicos31.
El principio de igualdad de acceso reconocido en la Ley General de Sanidad (1986) es vulnerado en las áreas rurales, especialmente en las más despobladas y remotas. Los estudios muestran una amplia cobertura de la población española, pero esconden procesos como el de una desigualdad territorial que se ha visto agravada por la penúltima crisis financiera global y las medidas de racionalización de los servicios, que han dificultado la accesibilidad a los servicios de salud en las áreas rurales26.
Nuestra investigación analiza la percepción local de la accesibilidad en una zona de montaña. Las limitaciones de sus resultados derivan de su verificación en un solo estudio de caso. Sin embargo, la información que aporta la metodología cualitativa permite profundizar sobre una casuística geográfica y sociosanitaria extendida en Europa y de especial relevancia en la península ibérica (envejecimiento, orografías adversas, dispersión poblacional, alejada de los centros de servicios). El acceso a una atención médica segura y efectiva es un determinante esencial de la salud. Sin embargo, el acceso a la asistencia sanitaria es difícil de medir y disponer de una metodología adecuada para evaluar y promover las mejores prácticas constituye un paso importante para reducir las desigualdades en salud.
En conclusión, el abordaje de la accesibilidad al sistema sanitario necesita considerar políticas inclusivas que atiendan la particularidad de las poblaciones rurales y sus territorios. El envejecimiento supone una pérdida de accesibilidad general y condiciona la demanda se servicios. En los entornos rurales y remotos dependen de la automovilidad privada como el principal recurso y estrategia para el acceso a la salud.
Es necesario medir la accesibilidad incluyendo nuevos ítems como los aquí planteados y evaluar las necesidades de salud de la población local. Por ejemplo, tener en cuenta la geografía de tal forma que esa distancia sea superable a través de nuevas estrategias de movilidad y de transporte no convencional, así como ítems en relación al coste económico añadido que tiene que asumir esta población para acceder a los servicios. Y todo ello desde un enfoque de equidad que incluya los determinantes sociales de salud.