INTRODUCCIÓN
La enfermedad cardiovascular (ECV) sigue siendo la principal causa de morbimortalidad a nivel mundial a pesar de las mejoras conseguidas en los resultados clínicos1. Diversas asociaciones internacionales defienden la necesidad de la rehabilitación cardiaca (RC) como parte de su tratamiento, ya que puede reducir el riesgo de reinfarto o de muerte súbita, controlar la sintomatología, estabilizar o revertir los procesos ateroscleróticos, limitar los efectos psicológicos, mejorar el estatus psicosocial y laboral de los pacientes2, y ayudar a mantener la adherencia al tratamiento óptimo a largo plazo por medio de la educación del paciente3.
Tanto la American Heart Association (AHA) como la Guía Europea de Prevención Cardiovascular recomendaron la RC como una medida para la prevención secundaria después de haber sufrido un infarto de miocardio, una intervención coronaria percutánea o cirugía cardiaca3,4, e indicaron que se debía realizar en un centro especializado4. La AHA y la American Association of Cardiovascular and Pulmonary Rehabilitation (AACVPR) establecieron que esos servicios de RC deben ser integrales e incluir evaluación médica, prescripción de ejercicio, modificación de factores de riesgo cardiovascular, educación y consejo2.
A nivel nacional, el Ministerio de Sanidad, Política Social e Igualdad elaboró la Estrategia en Cardiopatía Isquémica del Sistema Nacional de Salud, que resalta que el objetivo principal de la RC debe ser el control de los factores de riesgo, más que la prescripción de ejercicio5. En esta línea, diversas sociedades científicas españolas elaboraron protocolos de actuación en RC, como la Sociedad Española de Medicina Física y Rehabilitación6 o la Sociedad Española de Cardiología7, señalando que debe hacerse un esfuerzo para poner en funcionamiento unidades de insuficiencia cardiaca crónica y de RC7.
Pese a estas recomendaciones, la mayoría de los pacientes coronarios, tanto en España como en Europa, no alcanzan los estándares de referencia para la prevención, ya que a menos de la mitad se les ofrecían programas de prevención y RC, y una gran mayoría no eran capaces de mantener estilos de vida saludables8. El estudio Euroaspire V, publicado en 2019, concluyó que la prevención cardiovascular requería una modernización de los programas preventivos, incluyendo equipos interdisciplinares de profesionales de la salud que abordaran todos los aspectos del estilo de vida y el control de los factores de riesgo, para así reducir la probabilidad de sufrir nuevos eventos cardiovasculares8.
La Asociación Española de Enfermería en Cardiología desarrolló distintos estudios hasta 2014 para conocer el estado de la RC en España, el número de programas implantados, y su dotación de recursos humanos y materiales9,10. Sin embargo, poco se sabe sobre las características de los programas implantados en la actualidad en España, qué intervenciones se llevan a cabo y con qué efectividad.
Ante esta falta de información, y dada la complejidad de acceder a la totalidad de los programas, nos planteamos revisar la literatura publicada sobre efectividad de la RC en España en pacientes con cardiopatía isquémica (dado que es la patología más prevalente y la principal causa de mortalidad cardiovascular, y que puede beneficiarse de los programas de RC). Ello nos ayudará a conocer la efectividad de los programas de RC (PRC) y si en nuestro país se están siguiendo las recomendaciones internacionales.
MÉTODOS
Se realizó una revisión sistemática exploratoria para conocer la efectividad de la RC en España. Este tipo de revisión aborda una pregunta de investigación exploratoria dirigida a mapear conceptos clave y lagunas en la investigación relacionada con un área o campo definido para buscar, seleccionar y sintetizar el conocimiento existente11. Se realizó atendiendo al marco de referencia de Asksey y O'Malley11 que definen cinco etapas en el proceso de revisión:
Identificación de la pregunta de investigación: evaluación preliminar de la implantación de la RC en pacientes españoles.
Identificación de los artículos pertinentes: búsqueda de artículos que tratasen el tema de la RC en pacientes con cardiopatía isquémica en las bases de datos Web of Science, Medline, SCOPUS, Scielo, Cinahl, IME, ICYT, ISOC, Dialnet, Cuidatge, Cuiden y Enfispo, desde 2010 hasta 2018. Los descriptores (DeCS) utilizados fueron “Rehabilitación Cardíaca” y “Enfermedades Cardiovasculares”. En el tesauro de cada base de datos se buscó el término específico utilizado en la misma. En las bases de datos internacionales se unieron con el conector OR los términos relacionados con RC (“Physical and Rehabilitation Medicine”, “Secondary Prevention”, “Therapeutic exercise” y “Cardiac Rehabilitation”) por un lado y los relacionados con ECV (“Ischemic Heart Disease”, “Myocardial Infartion”, “Acute Coronary Syndrome” y “Cardiovascular Disease”) por otro; ambos grupos se unieron con el conector AND. En las bases de datos españolas (IME, ICYT, ISOC, Dialnet, Cuiden y Enfispo) se utilizaron los descriptores “rehabilitación cardíaca” y “enfermedad cardiovascular” y en Cuidatge se utilizó “rehabilitació cardiaca” junto a “malaltia cardiovascular”. Además, se revisaron cuatro revistas específicas relacionadas con la prevención cardiovascular y RC (Revista Española de Cardiología, Enfermería en Cardiología, Rehabilitación, Fisioterapia).
Selección de los estudios mediante criterios de inclusión (autores españoles o que trabajaran en instituciones dentro del territorio nacional, estudios cuantitativos o cualitativos, realizados por cualquier profesional de la salud implicado en los equipos multidisciplinares en RC, y que describiera o analizara aspectos relacionados con la RC de pacientes con cardiopatía isquémica) y de exclusión (artículos realizados en población pediátrica debido a que a esta edad la presentación de cardiopatía es principalmente congénita, y artículos de difusión como actualizaciones, puestas al día, artículos de opinión o cartas al director). Tras leer título y resumen. dos revisores identificaron de forma independiente los artículos que cumplían los criterios de inclusión; cuando la relevancia del artículo no quedó patente a partir del resumen, se leyó el artículo a texto completo. Las dudas o discrepancias se resolvieron por consenso del equipo investigador. Posteriormente, se leyeron los artículos a texto completo.
Extracción de datos en la lectura a texto completo: primer autor, año de publicación, diseño, tamaño y edad y sexo de la muestra, características de los PRC, objetivo del estudio, instrumento o indicador utilizado y los principales resultados. Esta información se resumió en tablas de evidencia.
Análisis, síntesis y comunicación de los datos: los datos se analizaron con SPSS v.26. Las variables categóricas se describieron con frecuencias absolutas y porcentajes, las continuas con la media y la desviación típica (DT).
Todo el procedimiento cumplió con las recomendaciones de los expertos para la presentación clara y transparente de los informes (PRISMA-ScR- Preferred Reporting Items for Systematic reviews and Meta-Analyses extension for Scoping Reviews)12.
RESULTADOS
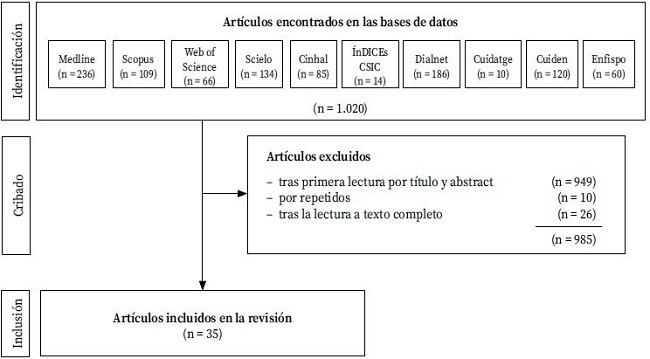
Se identificaron un total de 1.020 artículos de los que se excluyeron 949 tras una primera lectura por título y/o resumen y 10 por estar repetidos. Posteriormente se excluyeron 26 artículos tras su lectura a texto completo por no cumplir los criterios de inclusión. La búsqueda realizada en las revistas no aportó ningún nuevo artículo (Fig. 1).
Finalmente se incluyeron 35 artículos6,9,10,13-44 en la revisión, cuyas características se resumen en la Tabla 1. Los diseños fueron muy variados, entre ellos siete revisiones (20%)6,9,10,23,25,33,39, tres ensayos clínicos aleatorizados (8,6%)17,35,38, tres estudios de intervención pre-post (8,6%)13,30,31, doce estudios de cohortes (34,3%)15,16,18-20,27,32,34,36,37,41,44, cuatro estudios de casos y controles (11,4%)21,24,26,28, cinco estudios transversales (14,3%,)14,22,29,40,43, y un único estudio cualitativo42.
A pesar de que ocho artículos (22,9%) no aportaron información al respecto, la revisión incluyó 5.149 pacientes. El tamaño de muestra fue superior a 100 personas en doce investigaciones (34,2%), ascendiendo a 1.043 en una de ellas18. El tamaño de la muestra osciló entre 6 y 88 sujetos en los quince artículos restantes (42,8%).
La frecuencia de hombres duplicó o triplicó la de mujeres en la mayoría de los artículos, incluso supuso el 100% de la muestra en tres investigaciones16,17,24. La media de edad de los participantes incluidos osciló entre 52,70 (DT: 7,64) y 73,28 (DT: 10,99).
El 77,1% de los estudios (n = 27) informaron sobre el tipo de PRC aplicado: fase II o de convalecencia en la mayoría (77,7%), fase III o de mantenimiento en tres14,16,28 (11,1%) y fase I u hospitalaria en dos40,41 (7,4%). Solo un estudio aplicó el programa en las fases II y III19.
No se encontró información explícita de los profesionales que participaron en los PRC pero sí de los autores firmantes de los estudios. En 25 estudios (73,5%) pertenecían a una misma disciplina (64% medicina, 24% enfermería, 4% fisioterapia, 4% psicología y 4% nutrición). Solo nueve estudios (25,7%) fueron multidisciplinares, cuatro de ellos integrados por profesionales de medicina y fisioterapia, y otros dos por profesionales de medicina, fisioterapia y enfermería (Tabla 1).
Todos los estudios observacionales o de intervención (80%) aportaron información sobre el instrumento de medida o indicador utilizado para la obtención de datos (Tabla 1). El 40% realizaron pruebas de ergometría15-17,21,24,34,37 y/o biomedidas (índice de masa corporal y tensión arterial)18,21,24,26,37,38,43,44, y un 37,1% administraron cuestionarios de calidad de vida13,31,38,40, ansiedad27,29 o depresión27,29,30,41.
Los estudios midieron la efectividad de los PRC desde distintas perspectivas: cambios en variables fisiológicas y/o analíticas, factores de riesgo cardiovascular, morbi-mortalidad, nuevos eventos, calidad de vida, reincorporación laboral, percepción de salud y estados de ánimo, telemonitorización domiciliaria o costes de los PRC.
Tras realizar un PRC se observaron cambios fisiológicos significativos en los pacientes: disminución de la frecuencia cardiaca (FC) máxima17, del peso28,44, de la grasa libre28, de la grasa visceral28 y del perímetro abdominal44, así como una mejora analítica de la dislipemia44, los triglicéridos y el colesterol43. También se observó un mejor control de los factores de riesgo cardiovascular: el 10,4% de los pacientes disminuyó su sobrepeso13,43, el sedentarismo se redujo del 50,9 al 7,5% (p <0.001)44 y el 50% de los pacientes abandonó el hábito tabáquico44 (Tabla 1).
Tabla 1. Características de los estudios incluidos en la revisión.
| Estudio | Programa de rehabilitación cardiaca | ||
|---|---|---|---|
| Autor | Diseño | Fase | Resultados |
| Año | n | Profesionales | |
| Varones | Objetivo | ||
| Edad* | Instrumento/ Indicador | ||
| Gómez | RS | - U: Me | Elaboración de protocolo; se proponen 22 indicadores de calidad y se unifican criterios para medir y evaluar la calidad asistencial. |
| y col | - Revisar la evidencia y elaborar un protocolo con instrucciones en RC. | ||
| 20156 | |||
| García | R | - U: E | Clasificación en tres niveles (básico, avanzado y excelente) de recursos materiales, humanos y actividades. |
| y col | - Determinar estándares básicos y categorización de los PRC. | ||
| 20149 | |||
| García | R | - U: E | Se verificó la actividad en 74 centros: 63,51% de gestión pública, 23% privada y 13,51% privada/concertada. |
| y col | - Determinar la situación de PRC en España a través de encuesta. | ||
| 201410 | |||
| Alba | PPI | - II | ↑ Percepción de calidad de vida respecto al inicio para: |
| 201813 | 29 | - U: E | - Salud general: 65,5 (13,7) vs 78,3 (62,0), p=0,001 |
| 86,20% | - Determinar el impacto de RC sobre calidad de vida y disminuir porcentaje de FRCV en pacientes con IC de alto riesgo. | - Rol emocional: 77,1 (22,7) vs 90,2 (18,9), p=0,002 | |
| 63 (11,1) | - SF-36 | - Dolor corporal: 69,8 (19,1) vs 83,1 (17,6), p=0,003 | |
| - Función social: 70,1 (20,8) vs 87,0 (12,7), p=0,003 | |||
| ↓ FRCV respecto al inicio: sobrepeso 10,4%, abandono tabaco 23,9%, incorporación de actividad física 42,9%. | |||
| Álvarez | Transversal | - III | Monitorización tradicional frente a camisetas: |
| y col | 60 | - M: E, Me, F, P | - Más movilidad, nivel de satisfacción y comodidad (p<0,001) |
| 201314 | 86,30% | - Evaluar la eficacia del sistema de monitorización tradicional vs remota con camisetas y grado de satisfacción en pacientes de PRC domiciliario. | - Menos reacción en la piel (p<0,001), molestias (p=0,002), revisiones (p=0,002), e intervención del personal sanitario. |
| 54,9 (9,31) | |||
| Álvarez | CO | - II | Segunda semana de tratamiento: ↓ FC (p<0,001), tercera semana: ↑FC (p=0,042) |
| y col | 39 | - M: E, Me, F | Pruebas de esfuerzo (rango 2-10): inicio 5,74 (2,5) vs fin 8,22 (2,48); p<0,001. |
| 201215 | 90,05% | - Evaluar efectividad de ivabradina para disminuir FC en pacientes que acuden a RC. | |
| - | - Ergometría pre-post | ||
| Balasch i Bernat | CO | - Fase III | ↓ TAS 14,92 (3,69) mm Hg (p<0,001) |
| y col | 18 | - M: Me, F | ↓ TAD 6,00 (2,56) mm Hg (p=0,02) |
| 201116 | 100% | - Cuantificar evolución de HTA y obesidad en PRC. | Variación circunferencia abdominal ns. |
| 66,83 (1,27) | - Ergometría | ||
| Bravo | ECA | - II | Diferencias grupo RC hospital vs domicilio: |
| y col | 28 | - M: Me, F | - ↓ FC máxima: 132,84 (16,11) vs 106,21 (32,58); p=0,02. |
| 201717 | 100% | - Analizar efectividad y seguridad de PRC hospitalario vs domiciliario. | - ↓ FC máxima prevista: 79,86 (12,27) vs 65,10 (20,09); p=0,02 |
| 56,07 (8,92) | - T de Borg, SF-36, ergometría, analítica. | SF-36 (media): RC habitual: 10,93 (IC95%: 17,251 a 3,334; p=0,007) vs domiciliaria: 4,31 (IC95%: -11,414 a 2,787; p=0,206). | |
| Coll | CO | - II | Pacientes en RC: |
| y col | 1.043 | - U: Me | ↓ mortalidad: HR=0,08 (IC95%: 0,01-0,63; p=0,016) |
| 201418 | - | - Comparar tasas de mortalidad y de eventos isquémicos en pacientes con IM según realicen o no RC. | ↓ eventos isquémicos: HR=0,65 (IC95%: 0,30-1.42; ns). |
| - | - Biomedidas, examen físico, analítica. | ||
| Expósito | CO | - II y III | Tras 6 años de seguimiento: 32% adherentes al tratamiento, 90% seguían consejo de hábito tabáquico, 66% seguían dieta. |
| y col | 41 | - U: Me | Pérdida de capacidad funcional: 19,9% en no cumplidores vs 6,5% en cumplidores (p=0,020). |
| 201719 | 92,60% | - Estudiar grado de adherencia de hábitos cardiosaludables y capacidad funcional en pacientes que completaron un PRC. | |
| 56,5 (7,1) | - C de Trichopoulou, T de Morisky Green, ergometría | ||
| Expósito | CO | - II | Mortalidad 3,5% |
| y col | 342 | - U: Me | Reingresos 34% |
| 201420 | 91,90% | - Estudiar mortalidad y morbilidad cardiovascular en pacientes isquémicos en PRC. | Nueva revascularización coronaria: 10,5%. |
| - | - Tipo de reingreso, revascularización sí/no, tasa de mortalidad | ||
| Expósito | CC | - II | ↑ incidencias cardiológicas en DM tras PRC (6,2 vs 1,6%; p˂0,04). |
| y col | 386 | - U: Me | |
| 201221 | 92% | - Comparar resultados e incidencia de complicaciones cardiológicas en pacientes con o sin DM que completan un PRC. | |
| 54,5 (9,3) | - Ergometría, biomedidas, examen físico, analítica. | ||
| García | Transversal | - | Se identificaron 74 programas. |
| y col | - Conocer y describir el patrón laboral de los recursos humanos de los PRC en España. | Perfiles profesionales: cardiólogo (98,53%), fisioterapeuta (91,18%), enfermera (83,82%), médico rehabilitador (70,59%), psicólogo (61,76%). | |
| 201722 | |||
| García | RS | - M: E, A | Aumentó: capacidad funcional (37%), calidad de vida, control de FRCV (54%). |
| y col | n=78 | - Analizar capacidad funcional, mortalidad, seguridad, calidad de vida, control FRCV y reincorporación laboral tras PRC. | Disminuyó: mortalidad (35%); eventos negativos (4 de 26.568 pacientes/hora trabajo). |
| 201523 | artículos | Reincorporación laboral: 48-80%. | |
| Gómez | CC | - II | Pacientes con reinfarto mostraron: |
| y col | 152 (76 y 76) | - U: Me | - Menor percepción de buena salud (15,2 vs 64%, p<0,001), estrés laboral (54,2 vs 75,6%, p=0,04), realización de ejercicio físico (55,2 vs 72,2%; p=0,03). |
| 201424 | 100% | - Evaluar diferencias entre pacientes con reinfarto respecto a único infarto que acuden a PRC. | - Mayor (p<0,001) ansiedad (66,7 vs 38%), depresión (46 vs 25%) y frecuencia de perímetro abdominal >102 cm (78 vs 47,2%). |
| 56 | - Ergometría, analítica, biomedidas. | ||
| Iñigo | R de actividad y costes | - II | Coste total: 1.415.239 €. Actividades: 321 tratamientos |
| y col | - U: Me | Los costes en sesiones por patología son similares en los dos modelos. | |
| 201025 | - Analizar los costes de tratamientos en patología osteoarticular de pacientes en PRC. | ||
| - Costes de actividad del hospital | |||
| Jiménez | CC | - II | Menor participacion de pacientes con DM |
| y col | Casos n=437 | - U: Me | La RC redujo de forma similar la mortalidad y los eventos en pacientes con DM (HR=0,56; IC95%: 0,39-0,80; p=0,002 y HR=0,77; IC95%: 0,60-0,98; p=0,037) y sin DM (HR=0,67; IC95%: 0,55-0,82; p <0,001, y HR=0,67; IC95%: 0,47-0,95; p=0,024). |
| 201726 | 64% | - Evaluar el impacto de RC en pacientes con y sin DM tras revascularización percutánea. | |
| 68,2 (12,1) | - Analítica, biomedidas y tasa de mortalidad. | ||
| Controles | |||
| n=263 | |||
| 64% | |||
| 63,5 (11,2) | |||
| Jiménez | CO | - II | Tras la intervención disminuyen de forma significativa la ansiedad, la ira de control externo y la depresión (todos con tamaño de efecto 0,86). |
| y col | 6 | - U: P | |
| 201527 | - | - Retornar al estado de vida previo al evento cardíaco mediante una intervención cognitivo conductual. | |
| 56,5 (5,39) | - Ansiedad (STAI), depresión (HADS), ira de control externo (STAXI-2). | ||
| López | CC | - III | Los pacientes que realizaron el PRC disminuyeron: |
| y col | Casos: n=135 | - U: N | - peso (kg): 79,7 (1,1) vs 86,5 (1,5); p<0,001 |
| 201428 | 76,30% | - Evaluar el efecto de realizar el PRC en parámetros de composición corporal. | - grasa visceral (Kg): 12,59 (0,35) vs 17,01 (1,37); p<0,003 |
| 65,1 (2) | - Composicion corporal bioimpedancia, analítica. | - masa grasa (kg.): 17,96 (0,67) vs 23,73 (1,42); p<0,001 | |
| Controles: n=70 | Y aumentaron la masa libre de grasa (kg): 62,19 (0,82) vs 61,32 (0,92); p<0,001. | ||
| 71,40% | |||
| 65,1 (2) | |||
| Madueño | Transversal | - II | La autoeficacia correlacionó negativamente con ansiedad (r=-0,401, p=0,002) y depresión (r=-0,415, p=0,001). |
| y col | 88 | - U: Me | El biotipo endomorfo correlacionó con ansiedad (r=0,330; p=0,088) y síntomas depresivos (r=0,257; p=0,046). |
| 201729 | 80,20% | - Correlacionar estado anímico, biotipo y autoeficacia. | |
| 53,01 (12.0) | - Escala general de autoeficacia, C de personalidad (Salamanca), ansiedad (Hamilton), depresión (Beck). | ||
| Martín | PPI | - II | ↓ puntuación de depresión: 19,2 (7,5) (depresión moderada) vs 8,8 (5,9) (sin depresión); p<0,001. |
| y col | 31 | - U: Me | |
| 201530 | 71% | - Evaluar la eficacia del tratamiento psicológico sobre el estado de ánimo de pacientes en PRC. | |
| 55 | - Depresión (Beck) | ||
| Méndez | PPI | - Determinar la influencia de PRC sobre la ansiedad y la depresión. | ↓ (p<0,001) pre-post PRC para depresión (85,4 vs 53,7%) y ansiedad (73,2 vs 22%). |
| y col | 41 | - GHQ 12 | |
| 201331 | 80,50% | ||
| 56,5 | |||
| Mori | PPI | - II | Sin diferencias entre PR y CR respecto a frecuencia de evento cardiovascular (16,1 vs 14,4%; p=0,43) y número de reingresos (18,2 vs 17,2%; p=0,84). |
| y col | 282 | - U: Me | |
| 201732 | PR: n=143 | - Comparar los resultados clínicos de pacientes con revascularización parcial (PR) o completa (CR) y con elevación segmento ST que realizan PRC. | |
| 87,40% | - Incidencia de eventos, ingresos hospitalarios, tasa de mortalidad. | ||
| 59,3 | |||
| CR: n=139 | |||
| 88,50% | |||
| 56,7 | |||
| Muzas | R | - | ↑ tolerancia al ejercicio, |
| y col | n=14 artículos: | - U: F | ↓ reingresos y |
| 201833 | 5 miden FC, | - Conocer la utilidad de los smartphone en los PRC para telemonitorizar y medir. | ↓ de HTA en pacientes con diabetes. |
| 4 monitorizan TA y 6 actividad física | |||
| Pérez | CO | - II | Reincorporación laboral: 63% (p<0,05). |
| y col | 108 | - U: Me | ↑ capacidad funcional media: ergometría inicial=9,64 vs final: 7,55 METS (t=-11,5; p<0,001). |
| 201434 | 86,10% | - Cuantificar los pacientes que se reincorporan laboralmente tras PRC. | ↑ fracción de eyección ventricular izquierda: inicial=49,53% vs final=57,20% (t=-7,965; p<0,001). |
| 52,7 (7,6) | - Ergometría, ecocardiografía, calidad vida (Velasco) | ||
| Pérez de la Cámara | ECA piloto | - II | Evaluación de la app de marcha: |
| y col | 13 | - U: Me | 65,51% (29,64) del tiempo en rango terapéutico. |
| 201535 | - | - Implementar y evaluar e-servicio de PRC domiciliario (5 sesiones semanales de paseo y 2 de relajación). | Evaluación de la app de relajación: |
| 52 (13) | - App de marcha (distancia, velocidad, calorías) y relajación (FC). | FC final - inicial=-6,24 lpm (7,9). | |
| Pujalte | CO | - II | Adherencia al tratamiento 70,5%. |
| y col | 52 | - U: E | Algún olvido en toma de medicación 19,61%. |
| 201336 | - | - Valorar el grado de adhesión terapéutica en pacientes con ECV. | |
| - | - T de Morisky-Green, T de Haynes-Sacket. | ||
| Roca | CO | - II | ↓ TAS (mm Hg): 147 (22,4) vs 148 (25,0); p=0,896 |
| y col | 26 | - U: Me | ↓ perímetro abdominal (cm): 101,2 (8,4) vs 103 (11,4); p=0,035 |
| 201537 | 88,50% | - Examinar los efectos a corto y largo plazo de PCR sobre las quemocinas relacionadas con la inflamación en pacientes con ECV. | ↑ IL-6 e IL-1β: 0,4 (0,3) vs 0,2 (0,03); r=-0,600; p=0,03. |
| 54,9 (7,8) | - Ergometría, analítica y biomedidas. | ||
| Santaularia | ECA | - II | ↓ tasa de reingreso: 5 (IC95%: 1-17) vs 14% (IC95%: 5-27%); p=0,268 |
| y col | GC: n=44 | - U: Me | ↑ reincorporación a vida laboral (por ↑ capacidad funcional y movilidad): 77,3 vs 36,0%; p=0,005. |
| 201638 | 77,30% | - Evaluar la eficacia de un programa de entrenamiento con ejercicios supervisados en pacientes con IM. | |
| 59,7 (10,4) | - Biomedidas, T de Fageström, E de Yesavage, dependencia (Barthel), calidad de vida (EuroQol5), Haynes-Sacket. | ||
| GI: n=42 | |||
| 92,70% | |||
| 59,4 (12,0) | |||
| Sarabia | R | - U: Me | Heterogeneidad muy alta (I2). |
| y col | - Analizar la influencia de diferente entrenamientos (resistencia, fuerza o ambas; intervalos de alta intensidad o continuo moderado). | A pesar de la influencia de las variables de entrenamiento, ningún estudio las consideró para explicar sus resultados. | |
| 201839 | |||
| Susín | Transversal | - I | Calidad de vida (rango: -0,358 a 1): 0,65 (0,34). |
| y col | 137 | - M: E, Me | Mejor calidad de vida en hombres (p<0,001), casados (p<0,001) y situación laboral activa (p<0,022). |
| 201440 | 68,90% | - Valorar calidad de vida en pacientes con evento coronario. | Empeora al aumentar la edad (r=- 0,309). |
| 73,3 (11,0) | - Calidad de vida (EuroQol5), dolor (EVA) | ||
| Uría | CO | - I | Leve descenso en puntuación de depresión en ambos grupos: de 14,2 (8,9) a 12,2 (9) en PRC vs de 10 (10,5) a 7,8 (9,5). |
| y col | 15 | - U: E | |
| 201241 | 85,70% | - Comparar el nivel de depresión de pacientes con IM según participen o no en PRC. | |
| 58,3 (9,6) | - Variables sociodemográficas, depresión (Beck). | ||
| Urzainqui | Fenomenológico | - II | La RC modifica percepciones y creencias de los pacientes: aumentan la información recibida, los conocimientos sobre la enfermedad, la seguridad y apoyo social, y la implicación personal en prevención secundaria. |
| y col | 27 | - M: E, S | |
| 201142 | 77,70% | - Explorar percepciones y creencias tras IM según se acuda o no a RC. | |
| - | - Entrevista semi-estructurada. | ||
| Vázquez | Transversal | - | El grupo activo (≥10 MET/semana): |
| y col | 401 | - M: Me, F | ↓ triglicéridos (mg/dL): 146,53 (72,8) vs 166,94 (104,78); p=0,031 |
| 201843 | 82,50% | - Comparar FRCV en pacientes con SCA según realicen actividad física o no. | ↓ IMC (kg/m2): 27,65(3,86) vs 28,50 (4,38); p=0,04. |
| 58,2 (9,4) | - Biomedidas, E de Caspersen-Powell, analítica. | ||
| Vázquez | CO | - II | ↓ perímetro abdominal: 99,59 (10,53) vs 101,73 (12,06); p<0,05 |
| y col | 401 | - M: Me, F | ↓ IMC: 27,74 (3,80) vs 28,46 (4,52); p<0,05 |
| 201344 | 82,50% | - Evaluar la efectividad de la implementación de un PCR. | ↓ colesterol total: 170,15 (44,81) vs 160,26 (36,17); p<0,005 |
| 58,2 (9,4) | - Biomedidas, E de Caspersen-Powell, analítica. | ↓ triglicéridos: 155,92 (97,02) vs 124,60 (76,85); p<0,001 | |
| ↓ LDL: 100,05 (38,17) vs 87,71 (29,02); p<0,001 | |||
| ↓ sedentarismo: del 50,9% al 7,5% a los 6 meses | |||
| ↑ HDL: 39,34 (10,70) vs 48,93 (12,69); p<0,001 | |||
| Realización ejercicio moderado a los 6 meses: 73% | |||
| Abandono hábito tabáquico: 50%. | |||
Estudio. PPI: Pre-post intervención; CO: cohortes; ECA: ensayo clínico aleatorizado; CC: casos y controles; RS: revisión sistemática; R: revisión;
*:media (desviación típica).
Programa. I: fase hospitalaria; II: fase de convalecencia; III: fase de mantenimiento; U: unidisciplinar; M: multidisciplinar; E: enfermería; Me: medicina; F: fisioterapia; P: psicología; A: auxiliar de enfermería; N: nutrición; S: sociología.
Instrumentos. C: cuestionario; E: escala; EuroQoL5: European quality of life-5 dimensions; EVA: escala visual analógica; GHQ 12: cuestionario de salud general de Goldberg; HADS: hospital anxiety and depresion scale; STAI: state-trait anxiety inventory; STAXI-2: state-trait anger expression inventory; SF-36: the short-form (SF-36) health survey; T: test.
Objetivo y resultados. App: aplicación; CR: revascularización completa; DM: diabetes mellitus; ECV: enfermedad cardiovascular; FC: frecuencia cardíaca; FRCV: factores de riesgo cardiovascular; HDL: high density lipoproteins; HR: hazard ratio; HTA: hipertensión arterial; I: índice; IC: intervalo de confianza; IL: interleucina; IM: infarto de miocardio; IMC: índice de masa corporal; LDL: low density lipoproteins; lpm: latidos por minuto; OR: odds ratio; PR: revascularización parcial; PRC: programa de rehabilitación cardiaca; r: coeficiente de correlación de Pearson; RC: rehabilitación cardiaca; SCA: síndrome coronario agudo; TAD: tensión arterial diastólica; TAS: tensión arterial sistólica; -: no informa; ns: no significativo.
Se encontró una baja tasa de mortalidad (inferior al 5%) por causas cardiovasculares18,26 y una reducción de la mortalidad tras la RC18,22,23, aunque aumentaron los reingresos en un 34%20 y, en pacientes diabéticos, aumentó la enfermedad cardiovascular en un 4,6%21. Se observaron tasas de reingreso similares al comparar pacientes en PRC supervisados frente a no supervisados38 o pacientes con revascularización parcial frente a completa32.
La calidad de vida relacionada con la salud (CVRS) mejoró más con un PRC hospitalario (mejoras significativas en las ocho dimensiones de la escala SF-3613) que con un PRC domiciliario17. Los pacientes varones, casados y laboralmente activos obtuvieron las mejores puntuaciones40. Un 63% de los participantes en PRC se reincorporaron laboralmente34.
Los pacientes que habían sufrido un único infarto mostraron mejor percepción de salud que aquellos con reinfartos24, así como mayor seguridad y apoyo social42. Tras finalizar el PRC se observaron menores niveles de ansiedad y depresión en personas con mayor autoeficacia29, y una disminución de la frecuencia de pacientes con depresión (31,7%) y con ansiedad (51,2%)31. La ansiedad, la ira y la depresión también disminuyeron significativamente tras realizar intervenciones cognitivo-conductuales en pacientes en PRC30. Sin embargo, un estudio no mostró diferencias en los niveles de ansiedad y depresión de pacientes con infarto agudo de miocardio41.
La telemonitorización mejoró la movilidad y el nivel de satisfacción de los pacientes en PRC14. El uso de camisetas13 y smartphone33 redujo el número de revisiones, y una aplicación de teléfono consiguió que el número de sesiones de marcha realizadas se aproximara al esperado35.
El único trabajo que evaluó los costes de las sesiones de rehabilitación no encontró diferencias estadísticamente significativas en los costes de los programas de patología osteoarticular y de patología cardiaca25.
DISCUSIÓN
Los resultados de esta revisión exploratoria dan una visión general de las líneas de investigación existentes y, de forma indirecta, del estado de la RC en pacientes con cardiopatía isquémica en España.
Solo el 8,6% de las publicaciones incluidas en la revisión fueron ensayos clínicos, lo que apunta a que hay escasez de investigación científica con alto rigor metodológico que permita extraer resultados concluyentes45. Se incluyó un único estudio cualitativo fenomenológico; este tipo de estudios permiten conocer las vivencias de los pacientes y analizar el efecto que tienen en ellas variables como el género o la etapa del ciclo vital46, información esencial para individualizar la atención recogida en los PRC, ajustándola a las necesidades de los pacientes47.
Las mujeres están infrarrepresentadas en todos los estudios incluidos en la revisión, llegando a estar ausentes en algunos artículos. Estos resultados están en línea con otros estudios internacionales en los que la proporción de mujeres que realizaron RC fue inferior al 30% del total de la muestra48,49. Futuras investigaciones deberían evitar este sesgo de selección, puesto que sus consecuencias se miden en errores diagnósticos y terapéuticos, y en mayor morbilidad y mortalidad evitable en las mujeres50,51.
Poco más de una cuarta parte de los estudios fueron multidisciplinares como recomiendan las sociedades científicas8, por lo que este enfoque debería potenciarse tanto en la aplicación como en la investigación sobre RC. El 20% de los estudios que no informaron sobre la utilización de instrumentos o pruebas validadas para medir los resultados de salud eran revisiones, por lo que la recogida de datos se hizo con rigor desde el punto de vista metodológico52.
La gran heterogeneidad en las características de los PRC dificultó realizar comparaciones fiables entre programas. Aplicar PRC más uniformes permitiría comparar indicadores concretos y determinar qué intervenciones repercuten de manera más positiva en la salud de la población. Es necesario trabajar en la estandarización de los PRC en todos los hospitales del país para disminuir su variabilidad clínica.
Esta revisión mostró que la participación en PRC en España producía evidentes mejoras en diversas variables de resultado de salud, coincidiendo con los resultados de otros estudios internacionales48,49,53-56. Sin embargo, se desconoce si estos resultados se mantienen a largo plazo.
Otros efectos positivos fueron la mejora de la CVRS, especialmente cuando los PRC se realizaban en el hospital, y de las percepciones de salud. Otros autores también encontraron mejor CVRS57 y menor estrés percibido58 cuando los pacientes participaban en programas de ejercicio.
Aunque los PRC redujeron la mortalidad, coincidiendo con otros autores59, se relacionaron con mayores o similares tasas de reingreso por eventos cardiovasculares, lo que podría plantear la hipótesis de si los reingresos suponen una detección temprana de eventos cardiovasculares. Una reciente revisión Cochrane56 informó menor número de intervenciones coronarias percutáneas al aumentar las sesiones de ejercicio, y el ejercicio físico se ha identificado como la intervención con mayor evidencia científica para reducir la morbimortalidad de la enfermedad coronaria60. Pese a ello, la baja capacidad de ejercicio basal y la diabetes se consideraron factores predictores de eventos y reingresos tras realización de RC en uno de los estudios incluidos. Esta variabilidad de resultados indica la necesidad de más estudios para establecer los efectos de los PRC en la morbilidad de los pacientes.
Participar en un PRC influyó de forma dispar en el estado de ánimo, discrepancias ya informadas en la literatura internacional con disminución61 o no62 de la ansiedad y la depresión. Sería necesario abordar este aspecto desde la perspectiva de género, pues hay evidencia de que hombres y mujeres manifiestan sus emociones de forma diferente63.
En esta revisión la telemonitorización en los PRC mejoraba la movilidad y satisfacción de los pacientes, mientras que recientes publicaciones internacionales informaron, a corto plazo, similares niveles de motivación y autocuidados que en rehabilitación convencional64.
Según un único artículo, los costes fueron similares en los PRC y en programas de rehabilitación de otras patologías, mientras que una reciente revisión sistemática concluyó que la RC era rentable frente a la ausencia de ella65. Las intervenciones más coste-efectivas fueron la intervención psicológica, la telesalud y el ejercicio físico65. Es necesario seguir investigando el diseño más rentable de las intervenciones multicomponente en RC.
Este estudio de revisión presenta algunas limitaciones. Una está relacionada con la posible existencia de PRC aplicados en España cuyos resultados no se hayan publicado. Al centrarnos en pacientes con cardiopatía isquémica, han podido excluirse estudios sobre RC en pacientes postrasplantados o con otro tipo de enfermedades cardiovasculares, como valvulopatías operadas, defectos congénitos, insuficiencia cardíaca, etc. No se ha realizado la sexta etapa del marco de referencia propuesto por Asksey y O'Malley11, que recomienda hacer consultas a organismos nacionales, gestores y/o profesionales como informantes clave, cuyas aportaciones podrían mejorar y hacer más útiles los resultados de las revisiones de alcance; esta sexta etapa se considera opcional11. No se obtuvo información suficiente sobre las unidades de RC (organización, profesionales participantes en los PRC y su formación, y frecuencia de sesiones, tamaño de los grupos y duración de los PRC, etc.), aspectos que podrían influir en la eficacia de los PRC.
En conclusión, y a pesar de la heterogeneidad de los PRC actuales, la participación en ellos mejora diversas variables de resultado de salud (mortalidad, variables fisiológicas y analíticas, hábitos de vida saludables, CVRS, percepciones de los pacientes y satisfacción), mientras otros aspectos han mostrado resultados dispares (morbilidad, estados de ánimo, mantenimiento de hábitos saludables a largo plazo y rentabilidad de los programas). Por tanto, son necesarios más estudios metodológicamente robustos para aportar resultados relevantes, con una representación adecuada de mujeres, y también cualitativos para explorar los efectos de los PRC en las percepciones del paciente. Este artículo ayuda a identificar diferentes líneas y grupos de investigación en RC en España, lo que facilitaría el establecimiento de futuras sinergias interdisciplinares o multicéntricas a nivel nacional.