Introducción
El aparato respiratorio puede sufrir un gran abanico de alteraciones y conocerlas, también las que son infrecuentes, permite salvaguardar el bienestar y la calidad de vida de nuestros pacientes. Presentamos el caso de una paciente con una entidad muy poco frecuente, como es la neumonía lipodea exógena, agravado además por una patología mental de base.
En un primer momento se abordó como un problema infeccioso, pero ante la falta de correlación de los síntomas con los resultados de las pruebas complementarias, y por la perseverancia del equipo que trató a la paciente, se llegó a un diagnóstico claro que permitió un tratamiento efectivo del problema.
Caso clínico
Presentamos el caso de una mujer de 51 años con antecedentes de fibromialgia y anorexia-bulimia de más de 30 años de evolución, sin hábitos tóxicos. Acude a urgencias presentando un cuadro de expectoración de aspecto amarillento, con tos escasa y sin fiebre, de cinco meses de evolución.
La analítica sanguínea no detectó alteraciones significativas. Sin embargo, en la radiografía del tórax se observó una extensa consolidación que afectaba predominantemente al lóbulo medio y al lóbulo superior izquierdo, por lo que se decidió ingresar a la paciente para su estudio.
Las determinaciones microbiológicas y serológicas fueron negativas (virus de la inmunodeficiencia humana y SARS-CoV-2), exceptuando el aislamiento en el esputo de Serratia marcescens en moderado crecimiento.
Se realizó una tomografía axial computarizada (TAC) del tórax, que informó de opacidades confluyentes que incluían áreas de afectación en vidrio deslustrado y de consolidación, de distribución bilateral y difusa, y de mayor extensión en lóbulo superior izquierdo, língula, lóbulo medio y lóbulo inferior izquierdo (Fig. 1A). Se inició administración de tratamiento antibiótico empírico (ceftriaxona 2 g/24 h y azitromicina 500 mg/24 h) y corticoide (metilprednisolona 40 mg/12 h) durante siete días.

Figura 1 A. Tomografía axial computarizada. Se observan opacidades confluyentes bilaterales. B. Lavado broncoalveolar separado en dos fases inmediatamente tras su obtención.
Se realizó una fibrobroncoscopia flexible en la que no se observaron alteraciones en el árbol traqueobronquial. Se realizó un lavado broncoalveolar en lóbulo medio del que se obtuvo un líquido turbio y amarillento (Fig. 1B). Poco después de su obtención, el líquido obtenido se separó en dos fases, quedando en la parte superior un sobrenadante de aspecto espumoso, amarillo franco, que se remitió a los servicios de Anatomía Patológica y Microbiología. Durante la broncoscopia se realizaron biopsias con pinza en la mucosa del bronquio del lóbulo inferior izquierdo.
La citología del lavado broncoalveolar resultó negativa para malignidad con un recuento diferencial del 90% de macrófagos, 7% de linfocitos y 3% de polimorfonucleares. En cuanto al estudio microbiológico, no se observó crecimiento bacteriano ni fúngico, no se observaron bacilos ácido-alcohol resistentes, el cultivo de micobacterias fue negativo tras 42 días de incubación, y no se aisló Legionella spp.
Las biopsias se informaron de parénquima pulmonar con arquitectura preservada, sin lesiones específicas ni evidencia de depósitos, con ocasionales macrófagos con citoplasma microvacuolado.
Se realizaron pruebas de función pulmonar, sin alteraciones significativas.
Debido a la ausencia de cambios clínicos, y permaneciendo la paciente en todo momento con buen estado general, se decidió proceder al alta hospitalaria, pendiente de realizar una criobiopsia pulmonar. Dicha biopsia fue realizada dos meses después en el lóbulo inferior izquierdo. De acuerdo al informe anatomopatológico, en las muestras obtenidas se observaban áreas de ocupación de los espacios aéreos por abundantes macrófagos con vacuolas intracitoplasmáticas de tamaños variables, características de la neumonía lipoidea exógena. También se reconocían grandes vacuolas extracelulares, rodeadas por macrófagos con ocasionales elementos multinucleados (Fig. 2).
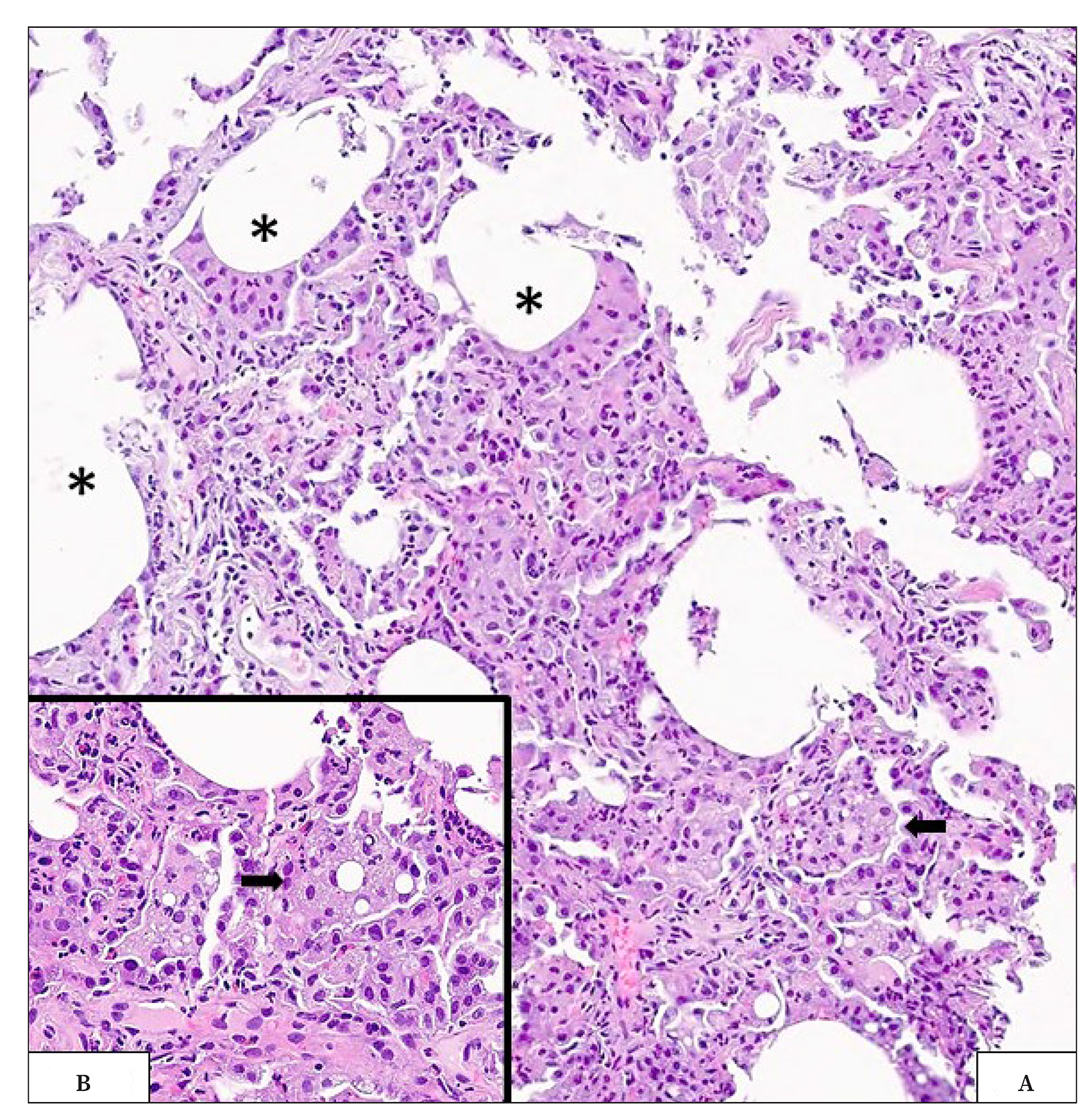
Figura 2 A. Parénquima pulmonar que presenta amplias vacuolas lipídicas (*) y macrófagos espumosos intraalveolares (flecha). B. Detalle de macrófago (→) con vacuolas de diferentes tamaños. Hematoxilina-eosina. A: 100x. B: 400x.
La presencia de macrófagos con vacuolas intracitoplasmáticas son característicos de la neumonía lipoidea exógena. A la luz de estos hallazgos, el diagnóstico final fue de neumonía lipoidea exógena en probable relación con la conducta purgativa de la paciente, quien se encuentra actualmente en proceso de recuperación y cambio de hábitos, sin tos ni expectoración.
Discusión
La neumonía lipoidea exógena es una entidad poco frecuente que resulta de la inhalación de sustancias oleosas procedentes de alimentos, contrastes radiológicos o medicaciones con base de aceite, como los laxantes o las gotas nasales1. Existen otras exposiciones, la mayoría de índole laboral, como puede ser la manipulación de lubricantes industriales, pesticidas o pinturas1,2. El consumo de cigarrillos electrónicos también se ha relacionado con la patogenia de la enfermedad3.
La neumonía lipoidea aparece habitualmente en pacientes en edades extremas de la vida, asociada a problemas de deglución, alteraciones del desarrollo o a paladar hendido2.
Los hallazgos clínicos de la neumonía lipoidea son inespecíficos y dependen de la gravedad de la aspiración1. Habitualmente aparece como tos crónica, a veces productiva, como en el caso presentado, y con disnea asociada; otras manifestaciones menos comunes incluyen la presencia de dolor torácico, hemoptisis, pérdida de peso y fiebre intermitente1. Generalmente existe una discrepancia entre la severidad observada en las pruebas de imagen y la presentación clínica indolente de la patología1,2.
El diagnóstico se lleva a cabo reuniendo una historia clínica compatible, con presencia de macrófagos vacuolados en esputo, lavado broncoalveolar o biopsia1,4; aunque estas manifestaciones orientan la sospecha hacia la neumonía lipoidea exógena, no son patognomónicas de la misma1. Los hallazgos radiológicos más frecuentes son el patrón en vidrio deslustrado y la consolidación en uno o más segmentos, típicamente con distribución peribroncovascular y predominio de lóbulos inferiores, como en este caso4,5. En el lavado broncoalveolar puede aparecer un sobrenadante blanquecino o turbio, con glóbulos grasos en la superficie del líquido, así como macrófagos1. Los análisis de sangre son habitualmente normales, aunque pueden mostrar leucocitosis y un aumento de la velocidad de sedimentación globular. Las pruebas de función pulmonar pueden mostrar un patrón restrictivo, o ser normales3.
En cuanto a las complicaciones, es posible que se produzca la sobreinfección bacteriana de los infiltrados, dado que los lípidos pueden facilitar el desarrollo de este tipo de patógenos. Asimismo, la aspiración repetida puede causar la aparición de fibrosis pulmonar de grado variable y también puede aparecer insuficiencia respiratoria hipóxica, que en última instancia daría lugar a un cor pulmonale1.
No existe un tratamiento específico, si bien la primera medida ha de ser evitar la exposición al agente causal. Se puede plantear tratamiento de soporte y antibioterapia si se demuestra sobreinfección1. En algunas series se ha planteado la indicación del lavado broncoalveolar tal y como se procede en los casos de proteinosis alveolar, aunque la ocupación del material lipídico dentro de los macrófagos puede dificultar su eliminación1.
Existen numerosas publicaciones que asocian la neumonía lipoidea exógena con el consumo de sustancias oleosas, pero no se ha descrito su relación directa con hábitos purgativos en el contexto de una anorexia nerviosa.
Es importante conocer la neumonía lipoidea exógena, dado que su sospecha clínica a priori es baja, y la cronicidad de las aspiraciones puede causar complicaciones como fibrosis pulmonar e insuficiencia respiratoria hipóxica.














