Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
RCOE
versión impresa ISSN 1138-123X
RCOE vol.7 no.4 jul./ago. 2002
Tratamiento de la apnea obstructiva del sueño
con posicionadores mandibulares
Carlos-Villafranca, Félix de*
Cobo-Plana, Juan**
Macías-Escalada, Emilio***
Díaz-Esnal, Belén***
*Profesor Asociado de Ortodoncia, Universidad de Oviedo
**Catedrático de Ortodoncia, Universidad de Oviedo
***Colaborador de Honor, Universidad de Oviedo
Treatment of sleep apnea syndrome with mandibular advancing devices
Resumen: Desde finales del siglo pasado los aparatos intraorales han sido considerados como una alternativa válida para ciertos tipos de patología obstructiva de la vía aérea superior. En el momento actual existen múltiples patentes de diferentes aparatos. Los más comúnmente utilizados son los aparatos de avance mandibular (MAD) fijos y de avance ajustable. Su función puede resumirse como un aumento del área faríngea y prevención del colapso de paladar blando y lengua durante el sueño. Con estos aparatos se consiguen reducciones del indice de apnea hipoapnea (AHI) del orden del 60%, el rango de respuesta es del 60% y la adaptación de los pacientes está por encima del 80%, cifras que los hacen comparables a los aparatos de presión positiva (CPAP) para la reducción de los desórdenes respiratorios durante el sueño. Y superiores a la CPAP en cuanto a aceptación por parte de los pacientes y menores efectos secundarios.
Palabras clave: Vía aérea superior, Síndrome de apnea hipopnea obstructiva del sueño, Aparatos intraorales, Aparatos de avance mandibular.
Abstract: Since the end of the last century intraoral devices have been thought to be a valid alternative for certain types of obstructive pathology of the upper airway. Nowadays there are many patents for different devices. The most commonly used are the fixed and adjustable mandibular advancement devices (MAD). Their function can be summarised as an increase in the pharyngeal area and prevention of soft palate and tongue collapse during sleep. With these devices the apnea hypopnea index decreases by around 60%, the response range is 60% and the adaptation of the patients is higher than 80%. This figure places them at the same level as the continuous positive airway pressure (CPAP) devices for reduction of respiratory disorders during sleep and above CPAP as regards acceptation by patients and fewer side effects.
Key words: Upper airway, Sleep apnea-hypopnea syndrome, Oral appliances, Mandibular advancing devices.
Correspondencia
Félix de Carlos Villafranca
Clínica Universitaria de Odontología
Universidad de Oviedo
Catedrático Serrano s/n
33006 (Oviedo) Asturias
Fecha recepción: 21-3-2002 Fecha última revisión: 20-5-2002 Fecha aceptación: 19-6-2002
BIBLID [1138-123X (2002)7:4; julio-agosto 345-452]
Carlos-Villafranca F de, Juan Cobo-Plana J, Macías-Escalada, E, Díaz-Esnal B. Tratamiento de la apnea obstructiva del sueño con posicionadores mandibulares. RCOE 2002;7(4):379-386.
Introducción
Anatómicamente, la vía aérea superior (VAS) es un tubo músculo membranoso que se extiende caudalmente y que va estrechándose conforme va descendiendo. Durante la inspiración las estructuras faríngeas son empujadas hacia adentro por la presión intraluminal subatmosférica y el desplazamiento intratorácico de la tráquea.
Para que se produzcan los movimientos respiratorios, se requiere una activación muscular previa. Podríamos decir que existen dos grandes grupos musculares; los que generan presión, entre los que destaca el diafragma, y los músculos de la VAS: suprahioideos, infrahioideos, elevadores y constrictores de la faringe, sin olvidar a la musculatura de la lengua y velo del paladar.
La VAS está constituida por las fosas nasales, la faringe y la laringe. La faringe es un tubo dinámico, formado por tejidos blandos y es el más propenso a colapsarse. Su luz viene determinada en primer lugar por el delicado equilibrio entre las presiones inspiratoria, espiratoria y la presión atmosférica y en segundo lugar por la tonicidad de la musculatura de la VAS.
La permeabilidad de la vía aérea depende de la contracción de varios grupos musculares con unas complejas relaciones anatómicas. Esto resulta cierto hasta el punto de que sus efectos son diferentes cuando se activan individual o conjuntamente1. Un ejemplo de lo dicho lo tenemos en la activación coordinada de los músculos hioideos.
La posición ventral de la faringe, viene determinada por las acciones conjuntas de los músculos que se insertan en el hueso hioides. Entre estos se encuentran:
1. Geniohioideo: cuando toma la mandíbula como punto fijo tracciona ventralmente del hueso hioides.
2. Estilohioideo: contribuye a fijar el hioides, tomando como punto fijo su inserción a nivel de la apófisis estiloides del hueso temporal
3. Milohoideo: su acción tónica supone un soporte muscular sólido para todas las formaciones anatómicas del suelo de la boca. Tomando como punto fijo su inserción mandibular tracciona ventralmente del hioides.
4. Esternocleidohioideo: tomando como punto fijo la clavícula y el esternón induce un movimiento de descenso hioideo.
5. Tirohioideo: asciende el cartílago tiroides.
1, 2 y 3 traccionan del hioides en dirección ventral y rostral, 4 y 5 tiran del hioides en dirección caudal. A la acción de estos músculos hay que añadir la acción combinada de los músculos:
6. Geniogloso: desplaza ventralmente a la lengua retrayéndola hacia el suelo de la boca. Intensifica la tensión en la zona media de la faringe.
7. Digástrico: ayuda al milohioideo traccionando del hioides hacia delante.
8. Periestafilino externo o tensor del velo del paladar: intensifica la tensión en la porción más rostral de la VAS. Mueve hacia delante y ensancha el paladar blando.
La contracción simultánea de este grupo de músculos, hace que el vector resultante (fig. 1) que actúa sobre el hueso hioides se dirija en sentido ventral y caudal. Este efecto combinado tracciona de la porción ventral de la faringe hacia fuera garantizando la permeabilidad de la VAS frente a la acción colapsante de una presión negativa.
Factores desestabilizadores
Todo lo que hemos descrito hasta ahora sucede en condiciones normales de vigilia y sueño, pero existen una serie de factores desestabilizadores que pueden alterar este delicado equilibrio.
1. Respiración oral
La boca abierta es un factor desestabilizador de la VAS durante el sueño. Cuando la mandíbula está abierta no es estable y de hecho estos individuos realizan una contracción forzada de los maseteros para tratar de estabilizarla. El tamaño y posición del paladar blando y lengua, tiene también una gran importancia en el mantenimiento de la permeabilidad de la VAS. Son estructuras móviles que en determinadas circunstancias favorecen el colapso de la VAS (fig. 2). Mientras respiramos con la boca cerrada las fuerzas elásticas de superficie ayudan a mantener la base de la lengua contra la cavidad oral. Ha quedado demostrado cómo el cierre de la boca con la mandíbula fija, contribuye a aumentar el calibre de la VAS incrementando la distancia entre la pared posterior de la faringe y la base de la lengua. Pero la boca abierta con la mandíbula inestable desestabiliza la VAS porque se liberan las inserciones mucosas de la lengua y paladar blando generando un desplazamiento pasivo dorsal de ambas estructuras. Esto sucede en ausencia de la adaptación del tono de músculo geniogloso. La boca abierta compromete la acción de los músculos dilatadores faríngeos, debido a que al desplazarse dorsalmente sus inserciones, disminuyen su longitud y por tanto se reduce también la fuerza desarrollada por los mismos2**.
La boca abierta con la mandíbula inestable genera un desplazamiento de la mandíbula y del hioides hacia atrás que arrastra a las estructuras ventrales faríngeas, lengua y epíglotis disminuyendo el calibre de la VAS. Como al final de la espiración no existe actividad fásica del diafragma, la boca abierta también contribuye al colapsamiento de la VAS2**.
2. Cambios en la flexión del cuello
Originan cambios en la posición del hioides alterando las relaciones anatómicas con los otros músculos3. El vector resultante de las fuerzas tiene ahora una dirección más caudal, generándose efectos similares a la apertura mandibular.
3. Cambios en la forma y calibre de la VAS
Todos estos músculos pueden generar efectos mecánicos diferentes debido al cambio de orientación de sus fibras musculares cuando cambia la forma y el calibre de la VAS. Los constrictores faríngeos, que forman las paredes laterales y posteriores de la faringe, al activarse cuando la VAS tiene un calibre aumentado (inspiración), rápidamente inducen una contracción de la VAS. Sin embargo desencadenan el efecto contrario durante la espiración.
4. Momento del ciclo respiratorio en que se activan los músculos
Los músculos geniogloso y geniohioideo se activan fásicamente durante la inspiración para mantener rígida la faringe y soportar el flujo aéreo. El tensor del velo del paladar tiene una actividad tónica postural que disminuye drásticamente durante el sueño no REM. Los constrictores faríngeos se activan fásicamente durante la espiración, pero dependiendo de las condiciones del medio circundante pueden llegar a contraerse activamente durante la inspiración.
La acción resultante de la contracción de un grupo de músculos será diferente en función de que otros grupos musculares estén activos o inactivos (vgr. en condiciones de hipoxia ciertos músculos pueden fatigarse y el sistema se desestabiliza) y por tanto tendrá efectos mecánicos diferentes en la VAS4*.
Podríamos decir que los músculos faríngeos son el órgano efector por el que el sistema nervioso central regula el tamaño de la VAS y los patrones de respiración.
Zonas de obstrucción
Actualmente se puede dividir la faringe en cuatro zonas bien definidas: (fig. 3)
1. Rinofaringe: es la región más superior, coronada por la base del cráneo y que llega hasta un plano horizontal que pasa por la cara superior del paladar blando.
2. Velofaringe: comienza en el paladar duro hasta el margen libre del paladar blando (Punto P en la cefalometría)
3. Orofaringe: desde el margen libre de la velofaringe hasta la punta de la epiglotis.
4. Hipofaringe: desde la punta de la epiglotis hasta el inicio del esófago.
En 1993, Morrison5** estudió el nivel de distribución de los segmentos colapsables de la faringe mediante métodos endoscópicos. Definió como estrechamiento primario, una disminución del área mayor del 75% y estrechamiento secundario, a las reducciones entre el 25 - 75% del área luminal. Realizó mediciones en los tres segmentos faríngeos más colapsables (velo, oro e hipofaringe) en 64 pacientes afectos de SAHOS. De ellos el 75% (47 pacientes) presentaban más de un lugar de estenosis faríngeo. En el 81% el estrechamiento primario estaba en la velofaringe. En la mitad de ellos aparecían estrechamientos secundarios en oro (25%) e hipofaringe (32%). Morrison y cols concluyeron, al igual que otros grupos de estudio, que la zona del paladar blando (velofaringe), es el lugar más común de estenosis faríngea.
Cambios generados por los aparatos introrales en pacientes SAHOS
En general los aparatos intraorales son una alternativa válida para pacientes SAHOS6**:
1. Que no responden o rechazan los aparatos de presión positiva (CPAP, BIPAP).
2. Pacientes con riesgo quirúrgico elevado.
3. Aquellos que no han respondido como se esperaba al tratamiento quirúrgico.
Los aparatos intraorales se clasifican en dos grandes grupos:
Aparatos de avance mandibular (MAD) que se utilizan para el reposicionamiento de la mandíbula y aparatos de retención lingual (TRD) cuya misión es recolocar la lengua.
Existe un tercer grupo de aparatos: los elevadores del paladar blando (SPLA), que no tienen aceptación por todos los profesionales debido al gran porcentaje de intolerancia a los mismos. Los pacientes que utilizan estos últimos, relatan una sensación de estrangulamiento con frecuentes náuseas. Su uso está limitado al tratamiento exclusivo del ronquido, pero también se les ha encontrado una clara utilidad como herramienta de pronóstico. Así, en aquéllos pacientes en los que funcionan bien, recordemos que elevan el paladar blando, podrían ser unos excelentes candidatos para obtener buenos resultados mediante algunas técnicas quirúrgicas como la úvulopalatofaringoplastia (UPPP). Se ha descrito también un aparato híbrido, asociando CPAP a un posicionador mandibular, constituyendo, para algunos, una cuarta familia de aparatos intraorales: aparatos de presión oral positiva (OPAP).
La filosofía del tratamiento con los MAD es similar a la de algunos aparatos funcionales ortodóncicos. Así, llevan la lengua y/o la mandíbula hacia abajo y adelante para prevenir el deslizamiento lingual posterior, a la vez que se incrementa el área de velo y orofaringe durante la respiración (fig. 4).
Acción en la VAS
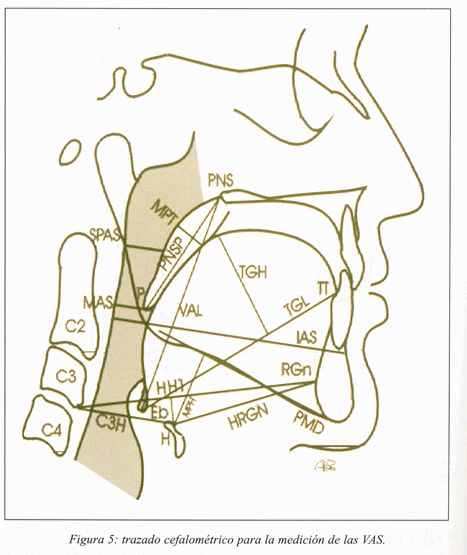
Mediante cefalometría (fig. 5). Fergusson7** y Battagel8* han descrito un aumento de la VAS de hasta el 25% en la porción dorsal de la lengua y de hasta un 16% en la zona retropalatal. En general se genera un incremento significativo de la luz faríngea (entre la pared faríngea anterior y posterior) a nivel de las vértebras C2 y C3.
Con técnicas de fluoroscopia y videoendoscopia, L´Estrange9* ha encontrado un incremento de la VAS en oro, velo e hipofaringe siendo el aumento velofaríngeo el más significativo.
Lowe y cols10** mediante Resonancia Magnética (RM) obtienen resultados muy similares. No hay modificaciones en el tejido adenoideo pero sí que aparece una disminución de la longitud total del paladar blando con el aparato (MAD) colocado en boca, quizás relacionado con la inserción de los pilares anterior y posterior desde la úvula hasta la base de la lengua. Se ha comprobado mediante somnofluoroscopia, que en sujetos SAHOS, cuando aparece una obstrucción el paladar blando aumenta su área transversal y a la vez es succionado hacia abajo. Este exceso de longitud del paladar blando se ha apuntado en algunos estudios como una de las causas del fracaso terapéutico del SAHOS10**.
Acción en la mandíbula:
Estabilización:
La mandíbula queda estabilizada en una situación más anterior e inferior. Este cambio repercute tanto en la posición como en la forma de la lengua. Cefalométricamente se ha comprobado11, cómo la porción superior de la lengua se desplaza hacia una posición más elevada, impidiendo que caiga hacia detrás durante el sueño. La respuesta ante este estímulo ocurre mediante un arco reflejo polisináptico causado por fibras aferentes a la articulación temporomandibular (ATM). Cuando la mandíbula no está estabilizada, se alteran algunos de estos arcos reflejos. Así, algunos músculos como el geniogloso, disminuyen su actividad, haciendo a la lengua más vulnerable a la presión negativa de la VAS.
Yoshida y L'Estrange12,13** han demostrado cómo los MAD pueden llevar a cabo cambios en las presiones de la zona faríngea, que se oponen a la estenosis faríngea durante la inspiración.
Es importante señalar que los aparatos intraorales no tienen efecto placebo. La mandíbula debe avanzar y estabilizarse para que la acción de los aparatos se traduzca en un efecto positivo para el tratamiento del SAHOS.
Desplazamamieto anterior e inferior:
La rotación horaria de la mandíbula y el aumento pasivo de la dimensión vertical activan al músculo geniogloso, que será en parte responsable de los cambios que acontecen en la lengua. Esta se desplaza hacia delante y ocupa una posición más superior. La activación y aumento de tono del músculo geniogloso contrasta con la pérdida de tono, documentada electromiográficamente, que aparece en este músculo durante la fase REM (movimientos oculares rápidos) del sueño y durante los estadíos 3 y 4 del sueño no REM. Yoshida12 ha comprobado que durante los períodos de apnea obstructiva se produce una caída significativa de las amplitudes electromiográficas tanto del geniogloso como masetero y pterigoideo lateral. Estas amplitudes se elevan también de forma significativa, especialmente en estos dos músculos, después de colocar los MAD.
Acción en el hioides
El hueso hioides se desplaza anterior e inferiormente incrementando el vector resultante de la acción de la figura 1 tanto cuantitativa como cualitativamente. En general los casos con buenos resultados se asocian con movimientos amplios del hioides, aun que la correlación no siempre es alta.
Acción en la ATM
Todos los aparatos intraorales necesitan como paso previo a su colocación una evaluación del estado de ambas ATM. Mediante TC y RM se ha demostrado cómo tras colocar los MAD, el cóndilo se desplaza fuera de la cavidad glenoidea, incluso más allá de la eminencia articular. Lógicamente uno de los criterios excluyentes de esta terapéutica, va a ser sin duda, la presencia de patología articular.
El tema de debate hoy en día se centra en el hecho de si los MAD pueden por sí mismos inducir cambios en una articulación previamente sana. Aunque hasta la fecha no se han encontrado efectos adversos en las ATM, algunos autores sí que han constatado la presencia de cambios oclusales14**,15*, quizá como consecuencia de una remodelación compensatoria cóndilo-fosa ante el avance mandibular. Se están realizando actualmente varios estudios a largo plazo que pretenden evaluar esta circunstancia.
Actitud del odontoestomatólogo ante el SAHOS
Es indudable que nuestro papel, como el de cualquier otro profesional relacionado con la sanidad, puede estar en la sospecha de este tipo de transtornos ante pacientes con determinados signos y/o síntomas de riesgo. Siempre hay que remitir al paciente a la unidad de sueño más próxima a su localidad para que le realicen el diagnóstico de certeza y organicen el plan de tratamiento. Uno de los problemas más importantes a los que se enfrentan las unidades del sueño hoy en día es la saturación de sus servicios. Por ello, uno de los frentes de investigación más importantes actualmente se centra en los screening poblacionales. De este modo, estamos asistiendo al alumbramiento de diferentes aparatos, que realizan un cribado de pacientes cada vez más eficazmente. Uno de los más novedosos, aprobado recientemente por la FDA, es el stripsleepTM de utilización domiciliaria. Se trata de una tira adhesiva que se coloca en la zona del filtrum labial, en la que se disponen tres termosensores de medición de flujo (dos en las narinas y uno en la boca) y un microprocesador que interpreta las características respiratorias del sueño.
Nunca el odontoestomatólogo debe de tomar la iniciativa en el tratamiento, ni siquiera ante un paciente diagnosticado de SAHOS pero que no se encuentra a gusto con el tratamiento que está recibiendo. Si lo que el paciente busca es otra alternativa de tratamiento, hemos de contactar con su médico para evaluar la utilización de un MAD como posibilidad terapéutica. Una vez que el paciente sea catalogado como candidato a utilizar un MAD, deberemos de evaluar previamente dos hechos. Lo primero es que el paciente no esté en tratamiento dental activo. Lógicamente si el sujeto va a modificar las estructuras dentarias de alguna forma, deberemos de esperar a que el tratamiento odontológico termine antes de iniciar la fabricación de un MAD. Resulta muy importante evaluar todo el entorno oral, puesto que las variaciones de tamaño de la lengua, el paladar blando, el tipo de maloclusión, los dientes ausentes, etc. puede decantar la elección de un aparato u otro. La segunda premisa siempre consistirá en un estudio de la articulación témporomandibular.
Bibliografía recomendada
Para profundizar en la lectura de este tema, el/los autor/es considera/an interesantes los artículos que aparecen señalados del siguiente modo: *de interés **de especial interés.
1 .White DP. Pathophysiology of obstructive sleep apnea. Thorax 1995;50:797-804 [ Links ]
2**. Meurice J, Marc I, Carrier G, Series F. Effects of Mouth Opening on Upper Airway Collapsibility in Normal Sleeping Subjects. Am J Respir Crit Care Med 1996;153:255-9. [ Links ]
Evaluación de los cambios anatómicos y fisiopatológicos que conlleva la respiración oral durante el sueño.
3. Cartwright R. Effect of Sleep position on sleep apnea severity. Sleep. 1984;7:110-4. [ Links ]
4*. Millman RP, Meyer TJ, Eveloff SE. Sleep apnea in the morbidly obese. R I Med 1992; 75(10):483-6. [ Links ]
Estudian la influencia del índice de masa corporal en la patogenia del SAHOS. La presencia de un aumento de grasa incrementa el consumo muscular de oxígeno y la fatiga muscular hace menos eficaz el trabajo de los músculos respiratorios.
5**. Morrison DL, Daunois SH, Isono S. Pharyngeal narrowing and closing pressures in patients with obstructive sleep apnea. Am Rev Respir Dis 1993;148:606-11. [ Links ]
Establecen una distribución de los segmentos colapsables de la faringe en pacientes SAHOS, señalando a la zona velofaríngea como la más predispuesta al colapso.
6**. American Sleep Disorders Association Standards of Practice Committee: Practice Parameters for the Treatment of Snoring and Obstructive Sleep Apnea with Oral Appliances. Sleep 1995; 18:511-3. [ Links ]
Establecimiento de un protocolo de tratamiento para los pacientes SAHOS. Indicaciones y contraindicaciones de las diferentes terapias. Entre ellas como apartado señalado especifican los aparatos intraorales.
7**. Ferguson KA, Ono T, Lowe AA, Al-Majed S, Love LI, Fleetham JA. A Short Term Controlled Trial of an Adjustable Oral Appliance for the Treatment of Mild to Moderate Obstructive Sleep Apnea. Thorax 1997;52:362-8. [ Links ]
Estudio radiográfico y polisomnográfico de los efectos terapéuticos de los aparatos intraorales en el tratamiento del SAHOS.
8*. Battagel JM, L'Estrange PR, Nolan P, Harkness B. The role of lateral cephalometric radiography and fluoroscopy in assessing mandibular advancement in sleep-related disorders. Eur J Orthod 1998;20(2):121-32. [ Links ]
Exploran la validez de la técnica telerradiográfica y cefalométrica en la evaluación de la vía aérea superior.
9*. L'Estrange PR, Battagel JM, Harkness B, Spratley MH, Nolan PJ, Jorgensen GI. A method of studying adaptive changes of the oropharynx to variation in mandibular position in patients with obstructive sleep apnoea. J Oral Rehabil 1996;23(10):699-711. [ Links ]
Estudio con técnicas fluoroscópicas de los cambios que acontecen en la VAS ante las diferentes posiciones mandibulares. Se estudia el efecto de la protrusión y el descenso mandibular, similar al efecto de la mordida constructiva de los aparatos ortodóncicos funcionales.
10**. Lowe A, Gionhaku N. Three dimensional CT reconstruction of the tongue and airway in adults subjects with obstructive sleep apnea. Am J Orthod Dentofac Orthop 1986; 90: 364-74. [ Links ]
Reconstrucción tridimensional de VAS en pacientes SAHOS y su índice de correlación con otras técnicas de exploración de la VAS. Identificación de estructuras que pueden favorecer la colapsabilidad del segmento faríngeo.
11. Yoshida K. Prosthetic therapy for sleep apnea syndrome. J Prosthet Dent 1994;72(3):296-302. [ Links ]
12. Yoshida K. Effect of a prosthetic appliance for treatment of sleep apnea syndrome on masticatory and tongue muscle activity. J Prosthet Dent 1998;79(5):537-4. [ Links ]
13**. Battagel JM, Johal A, L'Estrange PR, Croft CB, Kotecha B. Changes in airway and hyoid position in response to mandibular protrusion in subjects with obstructive sleep apnoea (OSA). Eur J Orthod 1999;21(4):363-76. [ Links ]
Estudian las variaciones del flujo aéreo a diferentes niveles faríngeos como consecuencia de la colocación de MAD. Se describen así mismo las variaciones de volumen generadas por la tracción de las diferentes estructuras anatómicas mediante telerradiografía.
14**. Bondemark L. Does 2 year's nocturnal treatment with a mandibular advancement splint in adult patients with snoring and OSA cause a change in the posture of the mandible?. Am J Orthod Dentofac Orthop 1999;116: 621-8. [ Links ]
Realiza un seguimiento durante dos años en pacientes SAHOS en tratamiento con MAD y describe los cambios anatómicos, oclusales y de otras estructuras que aparecen como consecuencia de la terapia con los aparatos intraorales.
15*. Panula K, Keski-Nisula K. Irreversible alteration in occlusion caused by a mandibular advancement appliance: An unespected complication of sleep apnea treatment. Int J Adult Orthod Orthognath Surg 2000;15:192-6. [ Links ]
Caso clínico de una paciente en tratamiento con MAD en la que el aparato intraoral indujo la aparición de cambios oclusales. Plantean la hipótesis de que los MAD pueden tener efectos secundarios oclusales irreversibles.