Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Enfermería Global
versión On-line ISSN 1695-6141
Enferm. glob. vol.13 no.36 Murcia oct. 2014
CLÍNICA
Comparación entre diferentes procedimientos de actuación en las úlceras por presión
Compare between different methods of treatment of pressure ulcer
Schmindt Rio Valle, Jacqueline; García García, Inmaculada y Gázquez López, María
Departamento de Enfermería. Facultad de Ciencias de la Salud. Universidad de Granada. E-mail: magazlo@correo.ugr.es
RESUMEN
Objetivos: Describir los diferentes procedimientos de actuación en las úlceras por presión en coxis y talones y comparar los resultados obtenidos en la evolución de las úlceras en dos centro hospitalarios.
Método: Estudio descriptivo. La recogida de datos se realizó durante tres meses, de mayo a julio de 2010, en dos centros hospitalarios, Hospital Público (HP) y Hospital Concertado (HC). Se realizó el seguimiento de 25 úlceras por presión (UPP), localizadas 11 en el coxis, y 14 en el talón. Participaron un total de 18 pacientes, 9 del HP y 9 del HC, todos ellos firmaron un consentimiento informado. Los datos analizados fueron el motivo de ingreso, escala de Barthel, de Pfeiffer, el Mini Nutritional Assessment y la evolución de las lesiones según la National Pressure Ulcer Advisory Panel, fotografías tomadas "in situ" y el Pressure Ulcer Scale for Heading (PUSH).
Resultados: De los instrumentos utilizados para valorar la evolución de la UPP, el PUSH permite discernir mejor los cambios producidos en las lesiones. Existe variabilidad en la actuación de tratamiento de las UPP en ambos centros hospitalarios, a pesar de que existe un protocolo de actuación en estas lesiones. En el HP a través del PUSH se detecta una mejoría significativa en las lesiones de los talones. En el HP utilizando como método de valoración, el PUSH se encontró una evolución positiva estadísticamente significativa en las lesiones de los talones.
Palabras clave: Úlcera por presión; talón; coxis; protocolo.
ABSTRACT
Objectives: To describe the different procedures in the pressure ulcer (UPP) of the coccyx and heels and to compare results in the course of the ulcer in two different hospitals.
Method: Observational study. The analysed dates were obtained over three months from May to July in two hospitals: Public Hospital (HP) and Concerted Hospital (HC). 25 UPP were followed, 11 located in coccyx and 14 in heels. 18 patients participated, 9 in the HP and 9 in the HC, all patients signed informed consent. The analysed dates were Barthel scale, Pfeiffer scale, Mini Nutritional Assesment (MNA) and the wound evolution by National Pressure Ulcer Advisory Panel (NPUAP), photographs taken on site and the Pressure Ulcer Scale for Heading (PUSH).
Results: PUSH was the best instrument used to assess the evolution of the UPP and to discern changes in the lesions. Although there is a protocol in the treatment of UPP there was certain variability in the performance of it in both hospitals. Statistically significant positive trends in injuries in heels were found by using PUSH as method of evaluation in the HP.
Kewords: Pressure ulcer; heel; coccyx; protocols.
Introducción
Las úlceras por presión (UPP) son un problema de gran relevancia en la atención sanitaria. Los profesionales sanitarios conocen y atienden esta problemática, cuya existencia es simultánea al cuidado de los enfermos. Además, influye en la salud, la calidad de vida y en la eficiencia sanitaria(1).
Los factores de riesgo relacionados con las UPP son la edad avanzada, la inmovilidad continua, la incontinencia urinaria y/o fecal, el nivel de conciencia disminuido, consumo de medicamentos durante largo tiempo (corticoides, citostáticos), alteraciones vasculares, cardiacas, respiratorias, metabólicas y nutricionales, sujeciones mecánicas y la ausencia de apoyos psicosociales(2).
Los profesionales se esfuerzan en detectar esta problemática y proporcionar los medios necesarios para su prevención, aunque en ocasiones no es posible.
De hecho un estudio realizado en los Países Bajos, comparó el conocimiento de prevención de las UPP de los enfermeros de 1991 y los enfermeros de 2003. En él se concluyó que los enfermeros de los últimos años estaban más familiarizados con el valor de las medidas preventivas, sin embargo, el número de casos se incrementó(3). En este sentido, estudios recientes comparativos entre Europa, EEUU, Canadá y Australia indican que la prevalencia de las UPP en los hospitales oscila entre 8,3% a 25,1%(3).
Debemos ser conscientes del aumento de trabajo que el cuidado y tratamiento de las UPP ocasionará en un futuro a la enfermería(4). La población envejece y la incidencia de las UPP aumenta. Por ello, para que enfermería actúe de manera correcta tiene que tener conocimiento de la prevención y tratamiento de las UPP(5). Asimismo es necesario desarrollar la investigación en este campo. Es una oportunidad única para los profesionales de enfermería por el impacto significativo del problema de salud de las UPP(6,7) y un buen registro de las UPP mejora la calidad de los cuidados(8,9). Diferentes estudios centran sus investigaciones en comparar las técnicas tanto de prevención(10,11), de curación(12-14) y de evaluación de las mismas(8,15). Las zonas del cuerpo más afectadas son los talones y el sacro(2,11,16-18).
Las UPP más dolorosas y de evolución más insidiosa son las de talón(19). Los pacientes refieren más dolor en el momento de la cura, puntúan entre 7 y 8 en la Escala Visual Analógica (EVA), sobre todo en el cambio del apósito(20). Además, estos pacientes evitan el movimiento porque dicha actividad les resulta molesta(21).
Para determinar el grado de la úlcera se han estudiado diferentes métodos(22) de evaluar la piel, entre ellos figura hacerlo conjuntamente dos profesionales(23), utilizar el método del dedo o el procedimiento de un disco transparente(17). Habitualmente se utiliza el National Pressure Ulcer Advisory Panel (NPUAP) y el PUSH.
En el proceso de evaluación se suele confundir las lesiones por humedad con úlceras de grado I(24) y las UPP de grado II (ampollas) con las de grado III (úlceras por presión superficial). Las fotografías son un instrumento práctico porque permite discernirlas y conocer exactamente los diferentes grados(25).
Dada la trascendencia y prevalencia de las UPP, desde el año 2007 el Servicio Andaluz de Salud (SAS), facilitó la guía de práctica clínica para la prevención y el tratamiento de las UPP a los profesionales de enfermería(2). En ella se recoge la definición de UPP de Almendariz "lesión de origen isquémico, localizada en la piel y tejidos subyacentes como pérdida de sustancia cutánea, producida por presión prolongada o fricción entre dos planos duros, uno perteneciente al paciente y otro externo a él"(16).
En el presente trabajo, comparamos la evolución de las úlceras atendidas en un centro hospitalario público (HP) y otro concertado (HC). Ambos utilizan la guía elaborada por el SAS.
Los objetivos que planteamos son:
1. Describir y comparar las características clínicas de los pacientes que presentan UPP en el HP y HC.
2. Identificar y analizar el procedimiento de actuación de los profesionales según lo recomendado por la guía del SAS en el HP y HC.
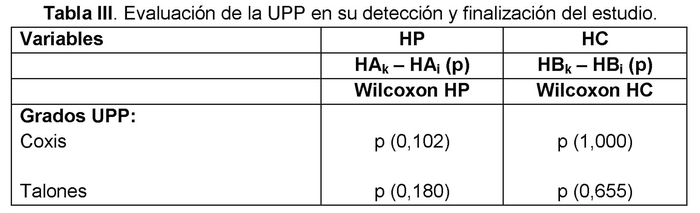
3. Comparar los resultados obtenidos en la evolución de las UPP, utilizando la escala de evaluación de grado de las UPP vs PUSH, en HP y HC.
Metodología
Estudio descriptivo, ya que nuestra participación fue observacional, realizado en dos centros hospitalarios de Granada, España. En HC con 113 camas y en HP 28 camas. El seguimiento se realizó durante tres meses, desde el mes de mayo hasta julio de 2010.
Los criterios de inclusión para obtener la muestra fueron los pacientes mayores de 50 años que a su ingreso en el centro o durante la estancia en el mismo presentaron UPP en zona sacra y talones. Se excluyeron a aquellos pacientes que no cumplían los criterios de inclusión del estudio, a quienes se aplicasen cuidados paliativos y los que no quisieron participar en él.
Contactamos con todos los pacientes que cumplían los criterios de inclusión, en total 36. En el HC 25 pacientes; de ellos, 15 pacientes no quisieron participar, 1 fue dado de alta durante el estudio y 9 aceptaron la participación y continuaron hasta el final. En el HP contactamos con 11 pacientes, de ellos, 1 no quiso participar, otro murió por sepsis durante el estudio y 9 aceptaron participar y continuaron hasta el final. En total participaron 18 pacientes. Algunos presentaban más de una UPP, por lo que analizamos la evolución de 25 lesiones de UPP. Localizados dichos pacientes, se le entregó una hoja de información y se les pidió el consentimiento informado que firmaron para proceder al estudio ellos o sus familiares.
Las variables de este estudio son: datos sociodemográficos, clínicos (motivo de ingreso, nivel de dependencia, estado mental y nivel nutricional) y la UPP en talón y sacro.
Al inicio del estudio, se recogieron de la historia clínica los datos sociodemográficos y el motivo de ingreso. Los instrumentos utilizados para determinar el estado de salud general del paciente fueron la escala de Barthel (mide la capacidad de dependencia o independencia para realizar las actividades de la vida diaria), la escala de Pfeiffer (mide el nivel cognitivo de la persona) y el Mini Nutritional Assessment (MNA) (determina el riesgo de desnutrición o malnutrición de los pacientes).
Para valorar las UPP empleamos tres procedimientos distintos: NPUAP, PUSH y seguimiento fotográfico. Semanalmente, durante la duración del estudio, recogimos el procedimiento realizado por los profesionales durante las curas, anotamos el grado que nos indicaban, fotografiamos las lesiones y determinamos la evolución con el PUSH de cada UPP.
El grado de la UPP se identificó en base a la definición de grado 1-4 de la NPUAP. La NPUAP define los grados de UPP:
Grado I: Piel intacta con enrojecimiento, no blanqueable de un área localizada generalmente sobre una prominencia ósea(22).
Grado II: La pérdida de espesor parcial de la dermis se presenta como una úlcera abierta poco profunda con un lecho de la herida rojo-rosado, sin esfacelos.
También puede presentarse como una flictena o blister intacta llena de suero o suero ser-sanguinolento, o abierta/rota. Se presenta como una úlcera superficial brillante o seca sin esfacelos o hematomas.
Grado III: pérdida total del grosor de la piel. Pérdida completa del tejido. La grasa subcutánea puede ser visible, pero los huesos, tendones o músculos no están expuestos. Los esfacelos pueden estar presentes, pero no oculta la profundidad de la pérdida de tejido. Puede incluir cavitaciones y tunelizaciones.
Grado IV: pérdida total del espesor de los tejidos con hueso expuesto, tendón o músculo. Los esfacelos o escaras pueden estar presentes. Incluye a menudo cavitaciones y tunelizaciones. La profundidad de la úlcera por presión de grado/estadio IV varía según la localización anatómica. El hueso/músculo expuesto es visible o directamente palpable.
Para determinar el área, cantidad de exudado y tipo de tejido de la UPP se utilizó el PUSH. Es una escala que evalúa el área de la UPP con puntuación del 0 al 10, la cantidad de exudado con puntuación del 0 al 3 y el tipo de tejido del 0 al 4. Cuanto mayor es el total, en peor estado está la úlcera. Otros estudios han hecho uso del PUSH(26).
Las fotografías se hicieron una vez a la semana después de haber limpiado la UPP. Fueron de gran utilidad para visualizar el aspecto general de la UPP, el tipo de tejido presente y su evolución general durante el estudio(25).
Los datos se introdujeron en el programa SPSS versión 15.0 para Windows. Se realizó un análisis descriptivo utilizando frecuencias y porcentajes para las variables cualitativas. Para las variables cuantitativas se calculó media y desviación típica. Se utilizó el análisis bivariante con los estadísticos no paramétricos para la comparación de UPP (U de Mann-Whitney y Wilcoxon). Las diferencias se han considerado significativas para p< 0,05.
El Comité Ético local de Investigación autorizó el estudio de cada centro. Los participantes firmaron un consentimiento informado. Para garantizar el anonimato de todos los pacientes los datos se trataron según la Ley 15/1999 de Protección de Datos de Carácter Personal.
Las bases de datos revisadas fueron CINAHL, Pubmed y Medline. Las palabras claves fueron pressure ulcer, ulcer scare, pressure ulcer heel, sacral pressure ulcer.
Resultados
De los 18 pacientes, 17 presentaban UPP antes de su ingreso y 1 durante su estancia. Participaron 9 mujeres y 9 hombres, 7 son mujeres y 2 hombres en el HP y 2 son mujeres y 7 hombres en el HC. La edad media es de 73,72 ± 11,166 oscilando entre los 53 y 89 años (p= 0,965).
En ambos hospitales, HP y HC, los pacientes tienen a su ingreso características similares respecto al nivel de dependencia (p=0,136), nivel de conciencia (p=0,695), estado nutricional (p=0,317) y motivo de ingreso (p=0,167), sin que haya diferencias significativas. (Tabla I).
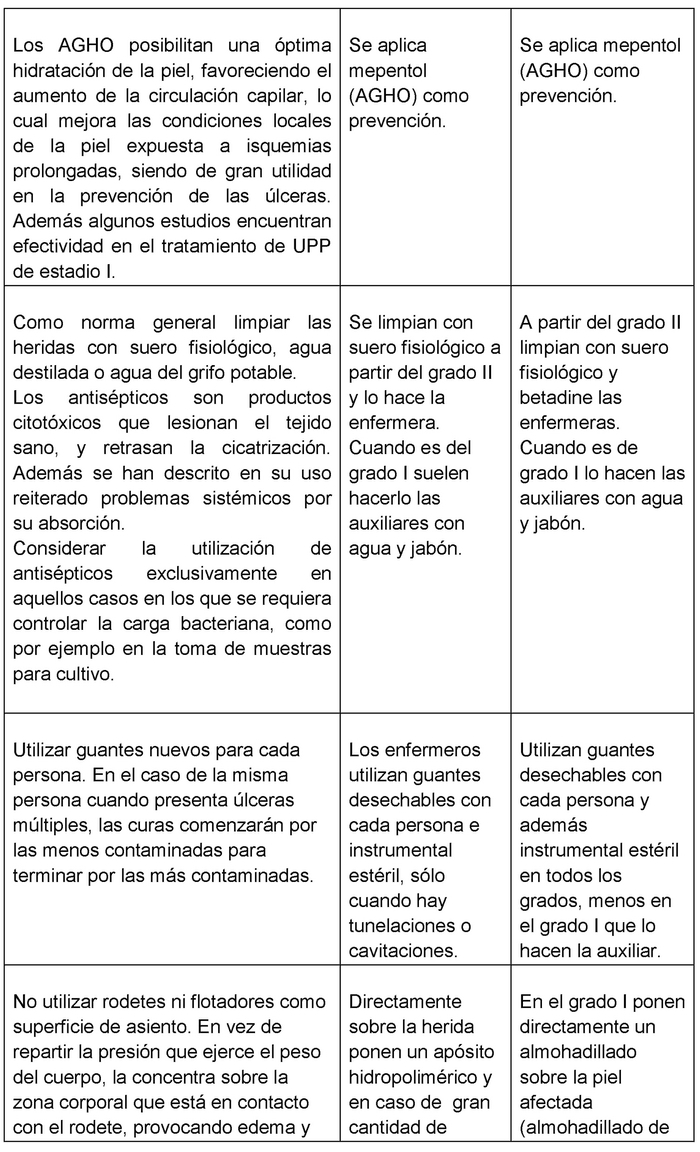
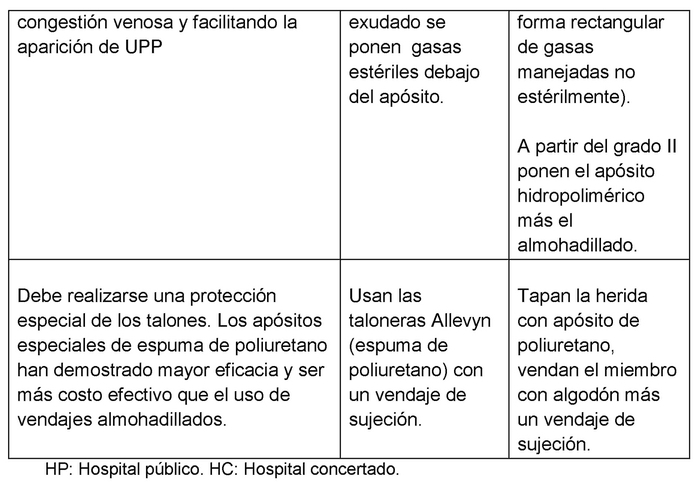
Respecto al procedimiento empleado para las curas mostramos las diferencias más relevantes en comparación con lo que especifica la guía de práctica clínica del SAS en la tabla II.
Teniendo en cuenta que varios pacientes presentaban más de una UPP las evaluamos independientemente. En total observamos 25 lesiones, 11 localizadas en el coxis y 14 en los talones.
No encontramos diferencias estadísticas significativas en cuanto a la evolución del grado de la UPP, ni utilizando el NPUAP ni el PUSH en la zona del coxis. Sin embargo, en aquellas UPP localizadas en los talones se han encontrado diferencias significativas en el HP, al valorarlas con el PUSH. En la tabla III se reflejan los resultados del análisis bivariante.

Discusión y conclusiones
En los dos hospitales encontramos pacientes mayores, con problemas nutricionales, nivel de dependencia alto o total y deterioro cognitivo severo, siendo los principales marcadores que determinan el estado de los pacientes propensos a desarrollar UPP(27).
En Andalucía, el SAS elaboró una guía para la prevención y tratamiento de las heridas crónicas. Al igual que en el resto de comunidades autónomas españolas, el problema radica en no unificar los criterios de actuación. Esto hecho ocurre también en otros países europeos(28). Nuestros resultados muestran que se aplican procedimientos diferentes en ambos centros hospitalarios, incluso se observa la utilización de algunos productos desaconsejados en la guía como es la povidona yodada. El hecho de estos hallazgos, además de ser preocupantes, coinciden con los de Chaves et al., quienes evalúan la calidad de 24 diferentes protocolos en los Países Bajos para la prevención de las UPP(5).
Se están realizando grandes esfuerzos para implementar protocolos de prevención y actuación en las UPP a nivel mundial tales como Grupo Nacional para el Estudio y Asesoramiento en Úlceras por Presión y Heridas Crónicas (GNEAUPP), NPUAP, National Institute for Clinical Excellence (NICE), basándose en la evidencia clínica.
Sin embargo, nuestras observaciones apuntan a que la actuación de los profesionales no se ajusta a la práctica basada en la evidencia científica(7) aunque el Sistema Nacional de Salud desde 2003 esté desarrollando el organismo Guía Salud para unificar criterios(29). El entorno, los recursos asistenciales y económicos, el ratio personal-paciente parecen ser factores que inciden en una mejor o peor evolución de los cuidados(6). De hecho los resultados menos favorables (evolución de las UPP) los hemos encontrado en el HC en el que existe un mayor ratio enfermera-paciente.
En los dos centros hospitalarios observados, la prevención de las UPP y el tratamiento de las de grado I es realizado por los auxiliares de enfermería. Según Zamora Castro et al., el personal de enfermería desempeña un papel primordial para impedir la aparición de las UPP(12). No obstante, según Chaves et al., no importa tanto el profesional que asuma el cuidado como que esté suficientemente cualificado(5).
En nuestra opinión, este hecho de que sean las auxiliares y no las enfermeras, junto con la dificultad de determinar el grado de la úlcera, conlleva una peor evolución de las mismas. En este sentido coincidimos con otros autores al saber que es un problema evitable derivado de una práctica no basada en la evidencia científica, es un reto de enfermería evidenciar la variabilidad de prácticas de las curas de las UPP y mejorarlas(7).
Respecto a los diferentes procedimientos, destacan las discrepancias con lo evidenciado en la guía en el HC. No queda clara la finalidad del uso de la povidona yodada, el no uso de la pomada de zinc para proteger la piel perilesional húmeda (aunque el AGHO se use como prevención y protección(27)) y el almohadillado de gasas rectangular que ellos mismos confeccionan para proteger la zona del coxis manipulándolas sin esterilidad.
También debemos mencionar la diferencia encontrada respecto a la carga asistencial por parte de enfermería. Mientras que en el HP existe un ratio aproximado de 1 enfermera por cada 10 pacientes, en el HC es de 1 enfermera por cada 37 pacientes. De los resultados obtenidos de la clasificación por centros de los distintos grados de UPP en coxis y talón, no encontramos diferencias estadísticas significativas. En cambio, al analizar el PUSH observamos una mejora en cuanto al área y tipo de tejido en el HP. Estamos de acuerdo con otros autores que añadir una subescala de profundidad en el PUSH permitiría una mejor precisión en la valoración de las UPP(15).
Sabemos que el seguimiento de tres meses HP han sido muy ajustados para determinar una evolución de las lesiones, y que tanto el número de pacientes como el de UPP han sido reducido(30). Pero en el estudio se han incluido todas las personas que cumplían los criterios de inclusión.
Existen diversos estudios de investigación referente a la prevención y tratamiento de las UPP que aplicándolos de un modo sistemático y continuo en los pacientes que las presentan, darían lugar a la no aparición y reducción de dichas lesiones.
En nuestro estudio los resultados apuntan a una desvinculación existente entre los avances científicos y la práctica asistencial en dos hospitales de la misma provincia de Granada.
Recomendamos por tanto, que toda la documentación estudiada debe ser conocida y aplicada unificando los criterios en todos los centros hospitalarios y realizada por personal cualificado y formado en este campo, siendo eficientes y eficaces con los recursos disponibles. Asimismo se debe hacer el registro de cuidados para detallar más exhaustivamente la evolución de la UPP del paciente(9).
Agradecimientos
Gracias a los profesionales de enfermería que nos han permitido observar el procedimiento de la práctica clínica y a todos los pacientes y familiares que nos han dado su autorización para realizar el seguimiento.
Bibliografía
1. Heras Fortuny R, Morros Torné C, Álvarez carrera A, Moix Manubens I, Sabria Martínez I, Santaeulàlia Potrony L. Prevalencia de úlceras por presión en atención primaria en dos comarcas catalanas. Enferm Clin. 2006; 6(1):35-8. [ Links ]
2. Guía de práctica clínica para la prevención y el tratamiento de las úlceras por presión. Servicio 2007 (guía en Internet) (acceso 6 Mar 2010): (72 p.). Disponible en http://www.juntadeandalucia.es/servicioandaluzdesalud/publicaciones/listadodetermin ado.asp?idp=283. [ Links ]
3. Hulsenboom MA, Bours GJ, Halfens RJ. Knowledge of pressure ulcer prevention: a cross-sectional and comparative study among nurses. Bio Med Central Nursing.2007; 6:2. [ Links ]
4. Stausberg J, Lehmann N, Kroger K, Maier I, Schneider H, Niebel W. Increasing pressure ulcer rates and changes in delivery of care: a retrospective analysis at University Clinic. J Clin Nurs. 2010; 19(11-12):1504-9. [ Links ]
5. Chaves LM, Grydonck MHF, Deefloor T. Protocols for pressure ulcer prevention: are they evidence-based? J Adv Nurs. 2010; 66(3):562-72. [ Links ]
6. Moore Z, Price P. Nurses' attitudes, behaviours and perceived barriers towards pressure ulcer prevention. J Clin Nurs. 2004; 13(8):942-51. [ Links ]
7. Fernández de Maya J, Richard Martínez M. Variabilidad de la práctica clínica. Situación actual y retos para enfermería. Enferm Clin. 2010; 20(2):114-118. [ Links ]
8. Gunningberg L, Fogelberg-Dahm M, Ehrenberg A. Improved quality and comprehensiveness in nursing documentation of pressure ulcers after implementing an electronic health record in hospital care.J Clin Nurs. 2009; 18(11 ):1557-64. [ Links ]
9. Domingo Pozo M, Gómez Robles FJ, Torres Figueiras M, Gabaldón Bravo EM. Del cuidado registrado al diagnóstico enfermero. Enferm Clin.2005; 15(5):267-74. [ Links ]
10. Rich SE, Shardell M, Margolis D, Baumgarten M. Pressure ulcer preventive device use among elderly patients early in the hospital stay.Nurs Res. 2009; 58(2):95-104. [ Links ]
11. Denby A, Rowlands A. The purpose of this descriptive study was to determine the feasibility of implememntign a pressure Ulcer Prevention Protocol in the emergency department (ED). Journal of WOCN. 2010; 37 (1): 35-38. [ Links ]
12. Zamora Castro S, Flamana Franco MJ, Rivero Acosta Y. Experiencia en la cura de úlceras por presión con sacarosa. Rev Cubana Enfermer. 2006; 22(3). [ Links ]
13. Moore Z, Cowman S. A systematic review of wound cleansing for pressure ulcers. J Clin Nurs. 2008; 17(15): 1963-72. [ Links ]
14. Carrera González E, Noa Hernández JE, Marín Rojo CA. Explicación de apósitos de membrana amniótica en pacientes con deterioro de la integridad cutánea. Enferm Clin. 2011; 21(1):43-46. [ Links ]
15. Günes UY. A prospective study evaluating the Pressure Ulcer Scale for Healing (PUSH tool) to assess Stage II, Stage III, and Stage IV pressure ulcers. Ostomy Wound Manage. 2009; 1; 55(5): 48-52. [ Links ]
16. Molina Castillo E. Úlceras por presión. Actualización y puesta al día. 3.a ed. Jaén: Asociación Alcalá; 2006. [ Links ]
17. Kottner J, DassenT, Lahmann N. Comparison of two skin examination methods for grade 1 pressure ulcers. J Clin Nurs. 2009; 18(17):2464-9. [ Links ]
18. Torra I Bou JE, Rueda López J, Camañes G, Herrero Narváez E, Blanco Blanco J, Ballesté Torralba J, et al. Preventing pressure ulcers on the heel: A Canadian cost study. Dermatol Nurs. 2009; 21(5):268-72. [ Links ]
19. Ousey K. Heel ulceration- An exploration of the issues. Journal of Orthopaedic Nursing. 2009; 13 (2): 97-104. [ Links ]
20. Parish LC, Dryjski M, Cadden S. Prospective clinical study of a new adhesive gelling foam dressing in pressure ulcers. Int Wound J. 2008; 5(1):60-7. [ Links ]
21. Hopkins A, Dealey C, Bale S, Defloor T, Worboys F. Patient stories of living with a pressure ulcer. J Adv Nurs. 2006; 56(4), 345-353. [ Links ]
22. Kottner J, Dassen T & Lahmann N (2009). Prevalence of deep tissue injuries in hospitals and nursing homes: Two cross-sectional studies. Int J Nurs Stud. 2010; 47(6):665-70. [ Links ]
23. Kottner J, Antje Tannen A, Dassen T. Hospital pressure ulcer prevalence rates and number of raters. J Clin Nurs. 2009;18(11):1550-6. [ Links ]
24. Zapata Sampedro MA, Castro Varela L. Caso clínico. Lesiones por humedad. Enferm Clin. 2009; 19(4):225-230. [ Links ]
25. Defloor T, Schoonhoven L. Inter-rater reliability of the EPUAP pressure ulcer classification system using photographs. J Clin Nurs. 2004; 13(8):952-9. [ Links ]
26. Restrepo Medrano JC, Verdú J. Medida de la cicatrización en úlceras por presión. ¿Con qué contamos? GEROKOMOS 2011; 22 (1):35-42. [ Links ]
27. Candela Zamora MD, Martín Gómez MA, Solas Gómez B, Fernández Pérez C, Martín Gonzáles M, Manzanedo Basilio L, et al. Estudio comparativo de efectividad de dos ácidos grasos hiperoxigenados en el tratamiento de úlceras de grado I en pacientes geriátricos hospitalizados. Enferm Clin. 2010; 20(1):10-16. [ Links ]
28. Meesterberends E, Halfens R, Lohrmann C, de Wit R. Pressure ulcer quideline development and dissemination in Europe. J Clin Nurs. 2010; 19(11-12):1495-503. [ Links ]
29. Ruzafa Martínez M, González María E, Moreno Casbas T, del Río Faes C, Albornoz Muñoz L, Escandell García C. Proyecto de implantación de Guías de Buenas Prácticas en España 2011-2016. Enferm Clin. 2011; 21(5):275-283. [ Links ]
30. Ferrer Solá M, Chirveches Pérez E, Molist Señé G, Molas Puigvila M, Besolí Codina A, Jaumira Areñas E, et al. Prevalencia de la heridas crónicas en una comarca de la provincia de Barcelona. Enferm Clin. 2009; 19(1):4-10. [ Links ]