My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Enfermería Global
On-line version ISSN 1695-6141
Enferm. glob. vol.18 n.53 Murcia Jan. 2019 Epub Oct 14, 2019
https://dx.doi.org/10.6018/eglobal.18.1.302341
Articles
Internações em UTI por causas obstétricas
1Enfermeira. Especialista em Terapia Intensiva pela Escola de Saúde Pública do Ceará (ESP/CE). Fortaleza, CE, Brasil.
2Enfermeira. Especialista em Terapia Intensiva pela Escola de Saúde Pública do Ceará (ESP/CE). Fortaleza, CE, Brasil.
3Doutorando em Cuidados Clínicos em Enfermagem e Saúde pela Universidade Estadual do Ceará (UECE). Fortaleza, CE, Brasil.
4Mestranda em Cuidados Clínicos em Enfermagem e Saúde pela Universidade Estadual do Ceará (UECE). Fortaleza, CE, Brasil.
5Enfermeira graduada pela Faculdade Metropolitana da Grande Fortaleza (FAMETRO). Fortaleza, CE, Brasil.
Objetivou-se analisar as internações de mulheres em idade fértil em uma Unidade de Terapia Intensiva Obstétrica. Estudo transversal, documental e retrospectivo, realizado em uma Unidade de Terapia Intensiva Obstétrica, localizada em Fortaleza/Ceará, com a presença de mulheres em idade fértil admitidas na unidade no ano de 2016. Os dados foram coletados dos prontuários que atenderam aos critérios de inclusão, durante o mês de abril de 2017, mediante um formulário semiestruturado e analisados por meio de estatística descritiva, sendo incluídos 106 prontuários. A maioria das mulheres tinham faixa etária entre 20 a 29 anos, pardas, em união estável, com ensino médio completo, primíperas, com início do pré-natal no 1º trimestre gestacional, com 4 a 6 consultas. Dentre as causas obstétricas diretas (61,1%) as principais foram Eclâmpsia (34,4%), Síndrome de Hellp (15,1%) e Pré-eclâmpsia grave (11%) e para as causas obstétricas indiretas (38,9%) destacam-se Insuficiência renal (13,5%), Edema agudo de pulmão (11,5%) e Cardiopatia (9,6%). Os dados revelam uma linha ténue no que concerne a atenção a saúde da mulheres dentro do ciclo gravídico-puerperal.
Palavras-chave: Unidades de Terapia Intensiva; Obstetrícia; Perfil de saúde
INTRODUÇÃO
Globalmente, aproximadamente 73% (1.771.0000 de 2.443.000) de todas as mortes maternas ocorreram devido à obstétricas diretas e as mortes por causas obstétricas indiretas representaram 27,5% (672.000). Destacaram-se como as principais causas obstétricas de óbitos materno as Hemorragias (27,1%), Distúrbios hipertensivos (14%) e Sepse (10,7%)1. As causas obstétricas diretas são as próprias da doença do ciclo gravídico puerperal e as indiretas são as complicações de doenças pré-existentes à gravidez2.
No Brasil, nas últimas duas décadas, houve uma redução de 51% no número de mortes maternas. Contudo, assim como os demais países latino-americanos, o mesmo não apresentou condições favoráveis para que pudesse alcançar a meta de reduzir 75% à taxa de mortalidade materna até o ano de 2015, contida na “Declaração do Milênio das Nações Unidas”. Esse fato não foi possível devido às condições precárias de assistência à saúde associada com a preexistência de doenças crônicas, que se tornam riscos obstétricos durante o período gravídico, sendo o óbito materno considerado um enigma para a saúde coletiva e um preocupante problema de saúde pública, pois os índices epidemiológicos permanecem elevados no território brasileiro3)(4.
No estado do Ceará em 2014, dentre as causas obstétricas de morte materna, a magnitude foi de 30% por Síndromes Hipertensivas, 15% ocasionadas por complicações durante o trabalho de parto, 11% relacionadas a hemorragias e infecções puerperal, 8% referentes ao Aborto, 6% por Embolia e 19% por outras causas obstétricas diretas5.
Referente as complicações obstétricas de hospitalização de mulheres no período gestatório no estado do Paraná em 2010, destacaram-se a infecção do trato urinário inferior (31,0%), hipertensão arterial sistêmica (9,2%), alterações dos níveis glicêmicos (13,1%) e ruptura prematura das membranas (34%). A criticidade do quadro clínico materno no transcorrer da gestação, parto, aborto e puerpério e a necessidade de cuidados específicos que reduzam o risco de agravo à saúde levam a admissão dessas mulheres a uma Unidade de Terapia Intensiva (UTI) Obstétrica6.
Visando minimizar esses índices epidemiológicos e reduzir a quantidade de óbitos maternos, no Brasil, o Ministério da Saúde (MS) elaborou estratégias almejando atingir a 5ª meta do milênio, com destaque para à criação da Rede Cegonha em 2011 que tem como um dos seus objetivos reduzir a mortalidade materna e infantil com ênfase no componente neonatal7.
A importância do acompanhamento das gestantes por meio do pré-natal, com a realização de no mínimo 6 consultas, conforme preconizado pelo MS, relacionada a realização de exames específicos durante o período gravídico, a imunização materna, o suporte nutricional adequado à essa clientela e a identificação precoce e tratamento de doenças são fundamentais para uma gestação com redução de agravos e de risco materno e neonatal8.
Torna-se importante o papel do enfermeiro durante o pré-natal, visto ser o profissional da saúde com maior proximidade e capacidade de criar vínculos com essas mulheres, pois os mesmos possuem uma visão holística da mulher tendo em vista que a gestação não é o único o foco da consulta de enfermagem. O enfermeiro busca amparar essa clientela em suas angústias, medos, desejos e esclarece suas dúvidas9)(10. Além disso, são profissionais importantes na prevenção e promoção da saúde11.
A motivação para desenvolver essa pesquisa ocorreu após a leitura sobre a temática em periódicos científicos que abordam as causas obstétricas como a principal responsável pelas internações de mulheres em UTI e a alta taxa de mortalidade materna, aguçando o interesse em conhecer a realidade no que concerne as suas causas obstétricas de internação e risco de morte materna ounear miss. Além disso, a temática em estudo contempla a Agenda Nacional de Prioridades na Pesquisa em Saúde no Brasil - ANPPS12.
Dessa forma, objetivou-se analisar as internações de mulheres em idade fértil em uma Unidade de Terapia Intensiva Obstétrica.
MÉTODO
Trata-se de um estudo do tipo transversal, documental e retrospectivo. O local de pesquisa foi uma UTI Obstétrica pertencente à um Complexo Hospitalar Universitário, localizado em Fortaleza/Ceará, Brasil.
A população da pesquisa foi constituída por mulheres em idade fértil admitidas na UTI obstétrica durante o ano de 2016. O total de mulheres admitidas nesse setor foram 229, destas, 189 foram por causas obstétricas. Contudo, apenas 106 prontuários foram localizados pelo Serviço de Arquivo Médico e Estatístico (SAME), sendo esta a amostra final do estudo. Não foi possível realizar uma nova busca dos prontuários não localizados em virtude do período de coleta estabelecido. Os critérios de inclusão utilizados foram: Internações de mulheres em idade fértil na UTI obstétrica com agravos exclusivos do ciclo gravídico-puerperal no ano de 2016; Mulheres com desfecho do período de internação (óbito, transferência para outro setor ou unidade de saúde; alta hospitalar/médica ou alta a pedido); Informações sobre as internações presentes nos livros de registros da UTI durante o ano de 2016; e presença do prontuário no SAME. Os prontuários não localizados foram excluídos da presente pesquisa.
Os dados foram coletados dos prontuários que atenderam aos critérios de inclusão, durante o mês de abril de 2017, mediante um formulário semiestruturado, com perguntas abertas e fechas, contemplando variáveis sociodemográficas, clínicas e obstétricas elaboradas pelo próprio pesquisador.
Tabularam-se os dados coletados por intermédio doSoftware Microsoft Excelpara armazenamento. Após o término da coleta e da tabulação dos dados, iniciou-se o processo de análise estatística utilizando a técnica da dupla digitação por meio dosoftware Statistical Package for Social Science for Windows (SPSS) versão 23.0. Em seguida, foram organizados em Tabelas e gráficos e analisados por meio de estatística descritiva avaliando frequências, médias e percentuais. Aplicou-se os testes de Qui-quadrado (X2) e Razão de Verossimilhança (RV).
O estudo foi submetido à apreciação do Comitê de Ética e Pesquisa (CEP) da MEAC e autorização da Comissão de pesquisa designada pela instituição, e, recebeu aprovação sob o número do CAAE 65067417.9.0000.5037, conforme estabelece o Conselho Nacional de Saúde (CNS), por meio da Resolução 466 de 12 de dezembro de 201213.
RESULTADOS
Formam localizados 106 prontuários, porém em diferentes registros houve informações incompletas ou não preenchidas, dificultando assim a interpretação mais precisa dos dados coletados.
Com relação ao perfil sociodemográfico das participantes do estudo, observou-se que a maioria encontra-se com a faixa etária entre 20 a 29 anos, com média de 24 anos ± 6,5, em união estável, pardas, procedentes de Fortaleza e naturais do interior do Ceará, com ensino médio completo, não executavam atividades remuneradas e sem filhos, de acordo com aTabela 1.
Tabela 1. Caracterização sociodemográfica das participantes do estudo. Fortaleza-Ceará-Brasil, 2017.

Fonte:Pesquisa direta
Quanto a caracterização clínica das participantes do estudo os dados mostram que prevaleceu número de gestações de 1 a 3, média 1, primiparidade, ausência de histórico de aborto e não foram submetidas a procedimentos em gestações anteriores, por encontrarem-se na primeira gestação no momento em que os dados foram registrados no prontuário. Com relação ao pré-natal, as participantes iniciaram ainda no 1º trimestre gestacional, com número de consultas de 4 a 6, média 6,2 ± 2,3. Contudo, em 46 prontuários não existia registro sobre o mês de início do pré-natal, bem como o número de consultas realizadas, intercorrências e internações durante o ciclo gravídico. No momento da admissão na UTI a maioria encontra-se no puerpério imediato e permaneceram no setor entre 0 a 10 dias, conformeTabela 2.
Tabela 2. Caracterização clínica das participantes do estudo. Fortaleza-Ceará-Brasil, 2017.
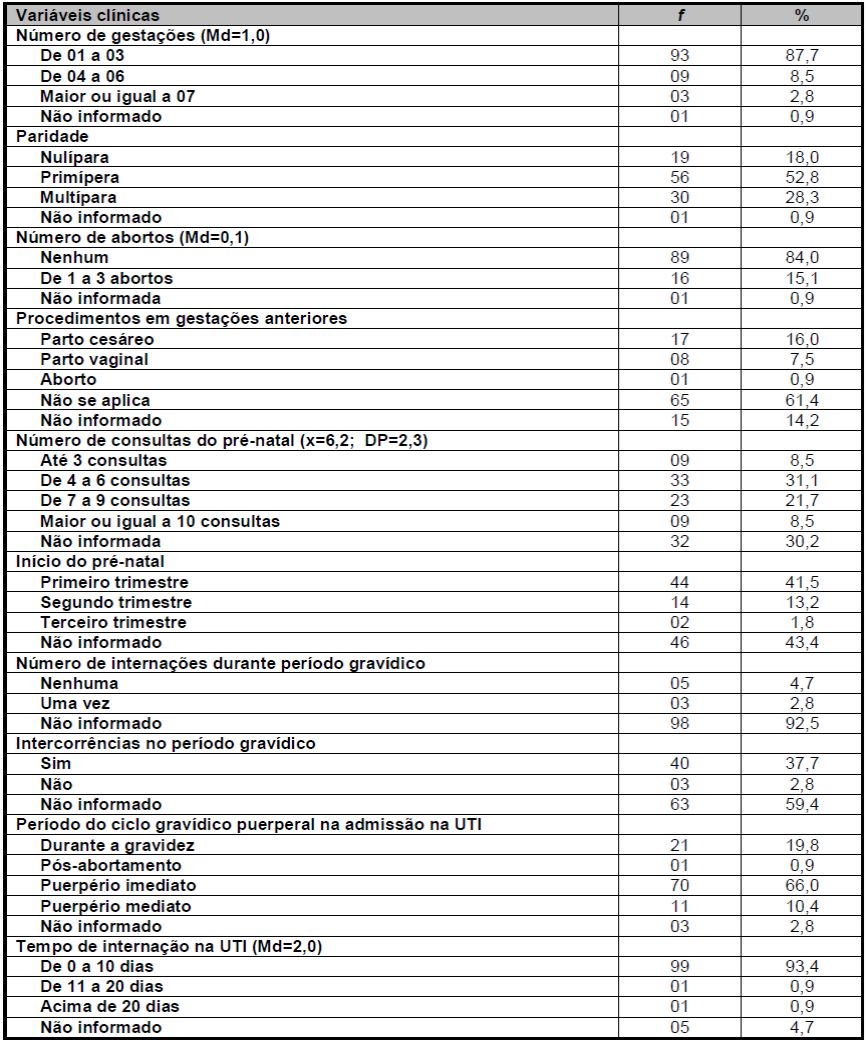
Fonte:Pesquisa direta
Foram identificados 11 grupospara causas obstétricas diretas (61,1%), destaca-se a Eclâmpsia (34,4%), Síndrome de Hellp (15,1%) e Pré-eclâmpsia Grave (PEG) (11%) como as principais responsáveis pela admissão das mulheres na UTI obstétrica e das causas obstétricas indiretas (38,9%), que encontram-se agrupadas em sete grupos, ressalta a Insuficiência renal (13,5%), Edema agudo de pulmão (11,5%) e Cardiopatia (9,6%).
Tabela 3. Distribuição das causas obstétricas diretas e indiretas de admissão na UTI. Fortaleza-Ceará-Brasil, 2017.
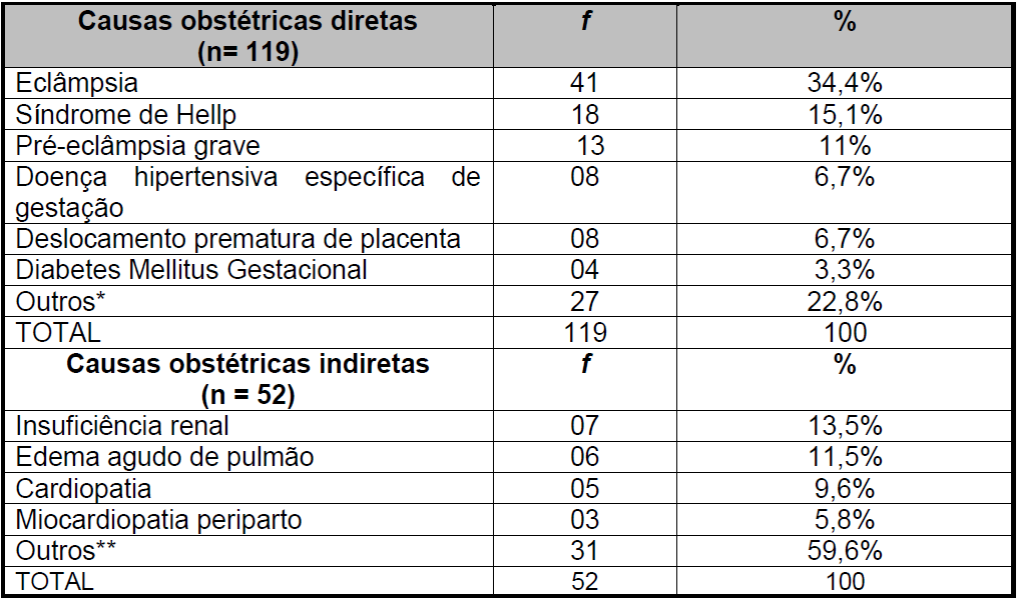
*Ruptura uterina, Rafia uterina, Parto cesário, Pós-datismo, Ruptura prematura das membranas ovulares, Gestação de 28 semanas, Amniorrexe, Parto prematuro, Hemorragia pós-parto, Sangramento vaginal intenso, Aborto, Óbito fetal, Instabilidade materna, Placenta prévia, Pós-operatório imediato de parto, Laceração, Curetagem, Atonia uterina, Sofrimento fetal.
**Hemoperitônio, Síndrome de Malloy Weiss, Síndrome tireotóxica, Síndrome de Chung Staus, Distúrbios eletrolíticos, Trombose venosa profunda, Tromboembolismo pulmonar, Choque hemorrágico, Doença pulmonar obstrutiva crônica, Parada respiratória, Pielonefrite, Apendicite, Meningite bacteriana, Anemia, Hipertireoidismo, H1N1, Epilepsia, Insuficiência cardíaca periparto, Acidente vascular encefálico hemorrágico, Choque hipovolêmico, Cardiopatia reumática, Insuficiência mitral e aórtica, Monitorização a sensibilização a penicilina, Hipovolemia, Hipotensão, Hipotireoidismo, Disfunção hepática, Sepse, Pneumonia.
Fonte:Pesquisa direta
No que refere aos desfechos clínicos das participantes do estudo durante o período de internação na UTI, a maioria (77%) foram transferidas para outro setor, 13% tiveram alta hospital/médica e houve apenas 4% de casos de óbito materno, conformegráfico 1.

Fonte:Pesquisa direta
Gráfico 1. Desfechos clínicos das participantes do estudo. Fortaleza-Ceará-Brasil, 2017.
Entre a associação do desfecho clínico para óbito e as características sociodemográficas e clínicas das participantes do estudo, observou-se que os casos de óbitos maternos não apresentaram associação direta com a faixa etária, escolaridade, paridade, mês gestacional de início do pré-natal, número de consultas, causas obstétricas e tempo de internação na UTI, contudo, houve relação das causas de óbitos com as complicações durante a internação na UTI, conformeTabela 3.
DISCUSSÃO
Na presente pesquisa referente aos aspectos sóciodemográficos os mesmo corroboram a um estudo realizado em 2012, no mesmo município de Fortaleza em uma UTI de um Hospital Público, no qual a faixa etária era de 20 a 34 anos (52,7%), procedentes do interior do Ceará (50%), casadas (55,56%), com escolaridade maior a 8 anos de estudo (58,3%) e não realizavam atividades remuneradas (83,3%)14.
Em uma coorte desenvolvido na Colúmbia Britânica, Canadá, entre os anos de 2005 e 2010, que retrata a morbidez materna e resultados perinatais entre as mulheres em áreas rurais versus urbanas, apresentou associação entre a morte ou morbilidade materna grave e residência rural15. Acredita-se que gestantes e puérperas que residem no interior do estado do Ceará possuem dificuldades de acesso a serviços de maior complexidade e densidade tecnológica, sendo encaminhadas para a capital quando há uma intercorrência e/ou agravo. Contudo, mesmo as que residem em locais que ofertem cuidados obstétricos de maior complexidade, podem ter complicações devido as causas evitáveis.
O nível de escolaridade das mulheres é um fator condicionante na adesão ao pré-natal, a baixa escolaridade materna está associada ao aparecimento de situações de risco para o binômio mãe e filho, supõe-se assim que quanto maior o nível de escolaridade maior será a compreensão da necessidade de cuidados específicos durante a gestação, bem como o início precoce do pré-natal16.
Em relação aos dados clínicos, identificou-se nessa investigação que prevaleceu primíperas (52,8%), as quais iniciaram o pré-natal no 1º trimestre gestacional (41,5%), realizando 4 a 6 consultas (31,1%) com média de 6,2 ± 2,3.
Esses dados são reforçados por um estudo sobre o perfil clínico de primíperas atendidas em uma maternidade de alto risco, no qual 52 (71,2%) mulheres iniciaram o pré-natal ainda no 1º Trimestre Gestacional, 34 (46,6%) compareceram 4 a 6 consultas do pré-natal e 32 (43,8%) 7 ou mais, sendo do total de mulheres, 73 primíperas, apenas 6 (8,2) necessitaram de atendimento da UTI, permanecendo no setor 1 a 5 dias17. A variável atendimento na UTI deste, divergiu dos achados nesse estudo, no qual 100% das mulheres foram admitidas na UTI, sendo 66% no puerpério imediato (66%) permanecendo no setor 0 a 10 dias (93,4%). Tal fato justifica-se por esse tempo de internação ser propício à recuperação das complicações que surgiram durante o puerpério, imediato ou mediato, em detrimento de causas obstétricas18.
Sobre as consultas do pré-natal estas devem ser mensais até a 28º semana, quinzenais entre 28 e 36 semanas e semanais no termo19, totalizando no mínimo 6 consultas regulares e completas.
As causas obstétricas diretas e indiretas podem levar as mulheres, durante o ciclo gravídico puerperal, a serem admitidas em uma UTI, pois a gestação ocasiona modificações orgânicas que exigem uma maior atenção e assistência especializada.
Assim, sobre as causas obstétricas de admissão na UTI observou-se que a Eclâmpsia 41 (34,4%) foi a principal causa obstétrica direta, seguida da Síndrome de Hellp 18 (15,1%) e Pré-eclâmpsia grave 13 (11%). Como causas indiretas prevaleceu a Insuficiência renal 07 (13,5%), Edema agudo de Pulmão 06 (11,5) e Cardiopatia 05 (9,6%).
Tais achados nesse estudo, vão ao encontro de outro realizado anteriormente na mesma unidade de cuidados intensivos, na qual as principais causas obstétricas de internação no setor foram Síndromes hipertensivas 198 (53%), sendo 69 (17,7%) Eclâmpsia e 66 (17%) pré-Eclâmpsia grave. Também as Cardiopatias 35 (9%) foram significativas para a admissão20. Contudo, deve-se considerar que essa pesquisa foi realizada de janeiro de 2012 a dezembro de 2014, enquanto os dados do presente estudo são referentes apenas ao ano de 2016.
Já em Recife, em uma UTI obstétrica de referência, mais da metade do número de mulheres admitidas nesse setor no ano de 2014 apresentaram perfil sociodemográfico de baixa escolaridade e perfil clínico de primigestas e histórico de cesária, com complicações responsáveis pela quase morte materna, denominado denear missmaterno, que nesses casos foram ocasionados por partos prematuros e trombocitopenia aguda associada aos distúrbios hipertensivos da gestação, como Síndrome de HELLP21.
Assim como um caso controle pernambucano ressalta os transtornos hipertensivos 17 (22,7%) a principal causa obstétrica direta e a AIDS 57 (9,4%) a causa obstétrica indireta de internação na UTI obstétrica22.
No Sul do Brasil entre o período de 2005 a 2009 foram admitidas em UTI obstétrica 775 mulheres em idade fértil, no qual os agravos obstétricos corresponderam 12,3% do número de internações. Dentre estes agravos as síndromes hipertensivas gestacional foram mais presentes nas mulheres, representando 71,3% dos casos de internações e comparado com as demais causas obstétricas, representaram 31,3%23.
Já em uma coorte ambidirecional realizada com pacientes admitidas na UTI obstétrica do Instituto de Medicina Integral de Recife entre 2005 a 2010, as principais causas de internação no período do ciclo gravídico puerperal foram cardiopatia 88 (17,6%), seguido da Trombose Venosa profunda (TVP) 55 (11%) e edema Agudo pulmonar 30 (6%)24.
Apesar da importante redução da taxa de mortalidade materna em 43% de 1990 a 2013 em todo o mundo, estima-se que anualmente cerca de 303.000 mulheres morrem devido a complicações na gravidez e no parto25. O Brasil conseguiu a mesma redução para o período analisado4.
Com relação ao desfecho clínico, 77% das mulheres internadas na UTI obstétrica foram transferidas para outro setor, principalmente enfermaria, 13% receberam alta hospitalar e apenas 4% foram a óbito. A taxa de óbito de outros estudos brasileiros variou de 2,2%26a 20 %18.
Em uma análise realizada com mulheres internadas por causas obstétricas em uma UTI de um Hospital Público no Paraná apresentou uma maior taxa de mortalidade materna, na qual 20% foram a óbito. Esse fato pode ser justificado por mesmo o número de consultas serem reduzido o conteúdo durante as mesmas foi abordado com maior ênfase18. Os principais causas para o óbito materno foram idade entre 16 e 43 anos (média de 28,7 anos e desvio padrão - DP = 7,5), viviam em união, era de cor parda (69,7%), não exerciam atividade remunerada e com baixo nível de escolaridade, não fizeram pré-natal (17%) e 26,2% realizaram seis ou mais consultas22.
Quando realizada a associação do desfecho clínico óbito com as complicações durante a internação na UTI não apresentou associação com a faixa etária e o número de consultas no pré-natal, mas houve associação com as complicações durante a internação tendo opcom valor de 0,02. Essas mulheres que evoluíram para o óbito, apesar do pouco tempo de internação, no qual o primeiro caso foi a óbito no primeiro dia de internação, o segundo permaneceu 6 dias e os dois últimos apenas um dia, contudo, os quatros tiveram a mesma complicação, parada cardiorrespiratória não revertida.
Um estudo sobre as causas de mortalidade materna segundo níveis de complexidade hospitalar mostrou, em seus resultados, que nos hospitais de referência para gestação de alto risco as causas obstétricas diretas de mortes maternas foram: pré-eclâmpsia/eclâmpsia (28 casos), infecção urinária (15), infecção puerperal (12) e aborto (12). Já nos hospitais de referência para gestação de baixo risco destacaram-se: hemorragias (21), embolias (12) e complicações anestésicas (8). O número de óbitos maternos (48) por causas obstétricas indiretas foi mais elevado nos hospitais de referência para gestação de alto risco. Como também os estudo conclui que as mulheres brasileiras estão sujeitas ao óbito por causas já controladas em muitos países, especialmente os mais desenvolvidos27.
Nos Estados Unidos a hipertensão arterial crônica primária e secundária é a principal causa obstétrica de admissão das mulheres em hospitais durante a gravidez, encontrando-se fortemente associada a desfechos adversos do ciclo gravídico puerperal, principalmente a morte materna28.
CONCLUSÃO
Conclui-se que as mulheres apresentavam perfil sociodemográfico prevalente para faixa etária de 20 a 29 anos (50,9%), pardas (92,5%), em união estável (40,5%), com ensino médio completo (35,8%) e não executavam atividades remuneradas (43,4%). No que concerne ao perfil clínico, eram primíperas (52,8%), que iniciaram o pré-natal no primeiro trimestre da gestação (41,5%), com o número de consultas que variou de 4 a 6 (31,1%), média 6,2 ± 2,3.
A grande maioria das participantes do estudo foram internadas na UTI por causas obstétricas diretas (61,1%), sendo as principais Eclâmpsia (34,4%), Síndrome de Hellp (15,1%) e PEG (11%). Para as causas obstétricas indiretas (38,9%) destacam-se Insuficiência renal (13,5%), Edema agudo de pulmão (11,5%) e Cardiopatia (9,6%). O principal desfecho clínico foi a transferência para outro setor (77%), apresentando um baixo índice de mortalidade materna (4%), porém com associação significativa entre os óbitos e as complicações durante o período de internação na UTI, p-valor 0,002.
Foram fatores limitantes para o estudo o preenchimento incompleto e/ou não preenchimento das informações sobre os procedimentos submetidas em gestações anteriores, número de consultas e início do pré-natal, número de internações e intercorrência durante o período gravídico e demais dados sociodemográficos e clínicos, bem como a não localização dos prontuários pelo SAME
Destarte, os dados revelam uma linha ténue no que concerne a atenção a saúde das mulheres dentro do ciclo gravídico-puerperal. A identificação desse problema de saúde coletiva pode contribuir com a formulação e auxílio de políticas públicas, estratégias de gestão em saúde, e profissionais engajados no planejamento e implementação de ações que visem à prevenção de complicações e consequentemente a morte de mulheres em idade produtiva.
REFERENCIAS
1. Say L, Germmill A, Tuncalp O, Moller AB, Daniels J, Gulmezoglu AM, et al. Global cause of maternal death: a WHO systematic analysis. The Lancet Global Health [Internet]. 2014 [acesso em 2017 fev 02]; 2(6): 323-333. Disponível em: http://www.thelancet.com/journals/langlo/article/PIIS2214-109X(14)70227-X/abstract. [ Links ]
2. Botelho NM, Silva IFMM, Tavares JR, Lima LO. Causas de morte materna no Estado do Pará, Brasil. Rev Bras Ginecol Obstet [Internet]. 2014 [acesso em 2017 fev 02]; 36(7): 290-295. Disponível em: http://www.scielo.br/pdf/rbgo/v36n7/0100-7203-rbgo-s0100-720320140004892.pdf. [ Links ]
3. Brasil. Ministério da Saúde. Secretaria de Vigilância em Saúde. Departamento de Análise de Situação de Saúde. Saúde Brasil 2011: uma análise da situação de saúde e a vigilância da saúde da mulher. Ministério da Saúde, Secretaria de Vigilância em Saúde, Departamento de Análise de Situação de Saúde. Brasília: Editora do Ministério da Saúde, 2012 [acesso em 2017 fev 02]. Disponível em: http://bvsms.saude.gov.br/bvs/publicacoes/saude_brasil_2014_analise_situacao.pdf. [ Links ]
4. Brasil. Portal Brasil. OMS: Brasil reduz mortalidade materna em 43% de 1990 a 2013 [acesso em 2016 jul 20]. Disponível em: http://www.brasil.gov.br/saude/2014/05/oms-brasil-reduz-mortalidade-materna-em-43-de-1990-a-2013. [ Links ]
5. Ceará. Informe Epidemiológico Mortalidade Materna [acesso em 2015 nov 2015]. 2015. Disponível em: http://www.saude.ce.gov.br/index.php/boletins#. [ Links ]
6. Veras TCS, Mathias TAF. Principais causas de internações hospitalares por transtornos maternos. Rev Esc Enferm USP [Internet]. 2014 [acesso em 2017 fev 02]; 48(3): 401-408. Disponível em: http://www.scielo.br/pdf/reeusp/v48n3/pt_0080-6234-reeusp-48-03-401.pdf. [ Links ]
7. Brasil. Portaria n 1.459, de 24 de junho de 2011. Institui, no âmbito do Sistema Único de Saúde - SUS - a Rede Cegonha. Diário Oficial da República Federativa do Brasil, 8. Brasília, DF, 2011 [acesso em 2015 nov 15]. Disponível em: http://dab.saude.gov.br/portaldab/smp_ras.php?conteudo=rede_cegonha. [ Links ]
8. Souza MAC, Souza THSC, Gonçalves AKS. Fatores determinantes do near miss materno em uma unidade de terapia intensiva obstétrica. Rev Bras Ginecol Obstet. [Internet]. 2015 [acesso em 2017 fev 02]; 37(11): 498-504. Disponível em: http://www.scielo.br/pdf/rbgo/v37n11/0100-7203-rbgo-37-11-00498.pdf. [ Links ]
9. Guerreiro EM, Rodrigues DP, Silveira MAM, Lucena NBF. O cuidado pré-natal na atenção básica de saúde sob o olhar de gestantes e enfermeiros. Rev. Min. Enferm., [Internet]. 2012 [acesso em 2017 fev 02]; 16(3): 315-323. Disponível em: http://reme.org.br/artigo/detalhes/533. [ Links ]
10. Barreto CN, Ressel LB, Santos CC, Wilhelm LA, Silva SC, Alves CN. Atenção pré-natal na voz das gestantes. Rev Enferm UFPE [Internet]. 2013 [acesso em 217 fev 09]; 7(6): 4354-4363. Disponível em: http://www.revista.ufpe.br/revistaenfermagem/index.php/revista/article/view/4355/pdf_2724. [ Links ]
11. Martins QPM, Ferreira GSM, Aragão AEA, Gomes FMA, Araújo LM, Ferreira FISl. Conhecimentos de gestantes no pré-natal: evidências para o cuidado de enfermagem. Sanare [Internet]. 2015 [acesso em 2017 fev 08]; 14(02): 65-71. Disponível em: https://sanare.emnuvens.com.br/sanare/article/viewFile/827/498. [ Links ]
12. Brasil. Ministério da Saúde. Secretaria de Ciência, Tecnologia e Insumos Estratégicos. Departamento de Ciência e Tecnologia. Agenda nacional de prioridades de pesquisa em saúde. Brasília : Editora do Ministério da Saúde, 2015. Disponível em: http://brasil.evipnet.org/wp-content/uploads/2017/07/ANPPS.pdf. [ Links ]
13. Brasil. Conselho Nacional de Saúde. Resolução nº466. Normas regulamentadoras de pesquisas envolvendo seres humanos. Brasília; 2012. Disponível em: http://conselho.saude.gov.br/resolucoes/2012/Reso466.pdf. [ Links ]
14. Souza CF, Okubo BMR, Pontes DS, Silva DHM, Viana MCC, Correia JW. Perfil clínico-demográfico de pacientes em ciclo grávido-puerperal admitidas em uma Unidade de Terapia Intensiva em Fortaleza. Rev Saúde Públ. [Internet]. 2015 [acesso em 2017 fev 08]; 8(1): 30-42. Disponível em: http://esp.saude.sc.gov.br/sistemas/revista/index.php/inicio/article/viewFile/272/288. [ Links ]
15. Lisonkova S, Haslam MD, Dahlgren L, Chen I, Synnes AR, Lim KI. Maternal morbidity and perinatal outcomes among women in rural versus urban áreas. CMAJ [Internet]. 2016 [acesso em 2017 fev 10]; 188: 17-18. Disponível em: http://www.cmaj.ca/content/early/2016/09/26/cmaj.151382.abstract. [ Links ]
16. Rezende CL, Souza JC. Qualidade de vida das gestantes de alto risco de um centro de atendimento à mulher. Psicólogo informação [Internet]. 2012 [acesso em 2017 fev 10]; 16(16): 45-69. Disponível em: http://pepsic.bvsalud.org/pdf/psicoinfo/v16n16/v16n16a03.pdf. [ Links ]
17. Moraes PGS, Holanda VR, Pinheiro HDM. Perfil epidemiológico de primíparas atendidas em uma maternidade de alto risco. Enfermagem Obstétrica [Internet]. 2014 [acesso em 2017 fev 10]; 1(2): 45-50. Disponível em: http://www.enfo.com.br/ojs/index.php/EnfObst/article/view/9. [ Links ]
18. Tonin KA, Oliveira JLC, Fernandes LM, Sanches MM. Internação em unidade de terapia intensiva por causas obstétricas: Estudo em hospital público de ensino. Rev Enferm. [Internet]. 2013 [acesso em 2017 fev 10]; 3(3): 518-527. Disponível em: https://periodicos.ufsm.br/reufsm/article/view/9157/pdf. [ Links ]
19. Brasil. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Atenção Básica. Atenção ao pré-natal de baixo risco. Brasília: Editora do Ministério da Saúde, 2012. [ Links ]
20. Saintrain SV, Oliveira JGR, Saintrain MVL, Bruno ZV, Borges JLB, Daher EF et al. Fatores associados à morte materna em unidade de terapia intensiva. Rev Bras Ter Intensiva. [Internet]. 2016 [acesso em 2017 fev 10]; 28(4): 397-404. Disponível em: http://www.scielo.br/pdf/rbti/v28n4/0103-507X-rbti-28-04-0397.pdf. [ Links ]
21. Oliveira LC, Costa AAR. Near miss materno em unidade de terapia intensiva: aspectos clínicos e epidemiológicos. Rev Bras Terapia Intensiva [Internet]. 2015 [acesso em 2017 fev 11]; 27(3): 220-227. Disponível em: http://www.scielo.br/pdf/rbti/v27n3/0103-507X-rbti-20150033.pdf. [ Links ]
22. Leite RMB, Araújo TVB, Albuquerque RM, Andrade ARS, Neto PJD. Fatores de risco para mortalidade materna em área urbana do Nordeste do Brasil. Cad Saúde Pública [Internet]. 2011 [acesso em 2017 fev 11]; 27(10): 1977-1985. Disponível em: http://www.scielo.br/pdf/csp/v27n10/11.pdf. [ Links ]
23. Agnolo CMD, Gravena AAF, Romerio-Lopes TC, Rocha-Brischiliari SC, Carvalho MD Barros, Pelloso SM. Mulheres em idade fértil: causas de internação em Unidade de Terapia Intensiva e resultados. ABCS Health Sci. [Internet]. 2014 [acesso em 2017 fev 02]; 39(2): 77-82. Disponível em: https://www.portalnepas.org.br/abcshs/article/view/626/641. [ Links ]
24. Coêlho MAL, Coutinho LK, Coutinho I, Hofmann A, Miranda L, Amorim M. Perfil de mulheres admitidas em uma UTI obstétrica por causas não obstétricas. Rev Assoc Med Bras.[Internet]. 2012 [acesso em 2017 fev 02]; 58(2): 160-167. Disponível em: http://www.scielo.br/pdf/ramb/v58n2/v58n2a11.pdf. [ Links ]
25. World Health Organization. Maternal mortality. 2016 [acesso em 2017 jul 15]. Disponível em: http://www.who.int/mediacentre/factsheets/fs348/en/. [ Links ]
26. Medeiros TMC, Visgueira AF, Moraes HMPL, Araujo KRS, Ribeiro JF, Crizóstomo CD. Perfil das pacientes admitidas na unidade de terapia intensiva obstétrica de uma maternidade pública. Revista de Enfermagem UFPE [Internet]. 2016 [acesso em 2017 fev 12]; 10(10):3876-82. Disponível em: http://www.revista.ufpe.br/revistaenfermagem/index.php/revista/article/view/3685. [ Links ]
27. Soares VMN, Souza KV, Azevedo EMM, Possebon CR, Marques FF. Causas de mortalidade materna segundo níveis de complexidade hospitalar. Rev Bras Ginecol Obstet.[Internet]. 2012 [acesso em 2017 fev 02]; 34(12): 536-543. Disponível em: http://www.scielo.br/pdf/rbgo/v34n12/02.pdf. [ Links ]
28. Bateman BT, Bansil P, Hernandez-Diaz S, Mhyre JM, Callaghan WM, Kuklina EV. Prevalence, trends, and outcomes of chronic hypertension: a nationwide sample of delivery admissions. American journal of obstetrics and gynecology [Internet]. 2012 [acesso em 2017 fev 08]; 206: e1-e8. Disponível em: https://www.ncbi.nlm.nih.gov/pubmed/22177190 [ Links ]
Recebido: 16 de Agosto de 2017; Aceito: 09 de Novembro de 2017











 text in
text in 



