INTRODUCCIÓN
Ante la complejidad de la atención médica que se presta a los recién nacidos gravemente enfermos, la terapia intravenosa, mediante un acceso venoso seguro, es un recurso primordial en los cuidados a esta población. Actualmente, el catéter venoso central de inserción periférica (Peripherally Inserted Central Venous Catheter, PICC) es una alternativa ampliamente utilizada para este fin por tratarse de un acceso esTable, seguro y eficaz1)(2.
El PICC es un dispositivo que se introduce por punción percutánea y avanza hasta el tercio distal de la vena cava superior o hasta el tercio proximal de la vena cava inferior. Los principales beneficios del catéter corresponden a la reducción del dolor, evita demasiadas punciones venosas y preserva la red venosa del recién nacido; la posibilidad de ser insertado en la cama; mayor período de permanencia y menor riesgo de contaminación en relación con otros dispositivos. Sus principales indicaciones están representadas por la administración de antibióticos, la nutrición parenteral (NPT) y quimioterápicos3.
Aunque las complicaciones resultantes del uso del PICC son menores en comparación con otros catéteres, es necesario examinarlas, así como considerar la posibilidad de reformular las conductas y recomendaciones propias de su inserción, mantenimiento y extracción dirigidas al segmento neonatal y pediátrico, a fin de garantizar la seguridad del paciente4.
En este contexto, el complejo proceso en cuestión requiere el conocimiento y la calificación técnico-científica del equipo, así como las etapas de indicación, inserción, mantenimiento y retirada del catéter, a fin de emplear procedimientos y tecnologías seguros para reducir al mínimo los efectos adversos (EA) que puedan surgir debido a una manipulación inadecuada5)(6.
Un estudio realizado en la Unidad de Cuidados Intensivos Neonatales (UCIN) del hospital Intermountain Medical Center, situado en el estado de Utah, EE. UU., demostró que, aunque el PICC requiere de personal de enfermería potencialmente capacitado para la inserción, así como para la ratificación de su colocación mediante evaluación radiográfica, el historial de dicho procedimiento es todavía poco positivo7. A fin de corroborar la premisa básica relativa a la posibilidad de utilizar con éxito el catéter epicutáneo, las investigaciones han revelado que los incidentes son significativamente minoritarios cuando la formación de los profesionales se realiza de manera adecuada, eficaz y continua8)(9.
En cuanto al PICC, es necesario considerar sus complicaciones representadas por eventos como obstrucción, extravasación, ruptura, infección, trombosis y migración de la punta del catéter. Estas corresponden del 13% al 60% de las intercurrencias relacionadas con esa población. Esas obstrucciones dan lugar a una reducción del tiempo de permanencia del catéter y, por consiguiente, al fracaso de la terapia con medicamentos e incluso a la supervivencia del neonato10. Por lo tanto, es esencial que el profesional identifique prontamente estos factores para proporcionar una asistencia de calidad basada en el conocimiento científico, lo que justifica el presente estudio.
La relevancia del estudio se centra en el hecho de que los indicadores de resultados como los EA son instrumentos de calidad fundamentales, porque señalan aspectos de la atención que pueden mejorarse haciendo que la atención sea más segura.
Por consiguiente, este estudio tuvo por objeto identificar los factores asociados con la aparición de eventos adversos por catéteres centrales de inserción periférica en recién nacidos.
MATERIAL Y MÉTODO
Se trata de un estudio transversal, descriptivo y de enfoque cuantitativo, realizado en un hospital universitario de referencia en materia de atención materno-infantil de alto riesgo situado en una ciudad capital del nordeste del Brasil.
La muestra se basó en la población de neonatos internados en la UCIN con dispositivos PICC insertados en el año 2014, que corresponde a 297 pacientes. Así pues, se utilizó la fórmula de cálculo para poblaciones finitas11. Los parámetros para el cálculo de la muestra fueron los siguientes: nivel de confianza del 95%, error muestral del 5% y población de 297 pacientes, lo que dio como resultado una muestra de 108 pacientes.
Se adoptaron como criterios de inclusión: neonatos sin ningún tipo de anomalía congénita con pérdida de integridad de la piel y sin diagnóstico de trastornos de coagulación sanguínea. Los criterios de exclusión fueron los siguientes: neonatos a los que se les insertó el catéter en una institución diferente a la del estudio, en vista de la posible existencia de divergencias en la rutina del procedimiento. Cabe señalar que sólo se incluyó en la muestra el primer catéter insertado en el RN. La selección de los participantes se llevó a cabo por conveniencia y los datos fueron recopilados por la propia investigadora.
La información fue recopilada desde el 1 de febrero hasta el 31 de noviembre de 2016. La unidad cuenta con un protocolo de inserción, mantenimiento y retirada del PICC, y con enfermeros cualificados para insertar y manipular el catéter.
Se analizaron las asociaciones de eventos adversos con las siguientes variables: sexo, peso, tiempo de internación, cantidad de intentos, dificultad de avance, intercurrencia en la inserción, lugar de inserción, ubicación de la punta del catéter, antiséptico utilizado y cantidad de cambios de apósitos.
Los datos se tabularon y analizaron mediante estadísticas descriptivas e inferenciales. Se utilizó la prueba de chi cuadrado, la prueba exacta de Fisher y la regresión logística, utilizando la prueba de Wald para un nivel de significancia del 5%. Se utilizó el Statistical Package for the Social Sciences (SPSS) versión 20.0.
El estudio fue aprobado por el Comité de Ética en Investigación de la Universidad Federal de Rio Grande do Norte (UFRN), bajo el N.º de CAAE 48990515.0.0000.5292.
RESULTADOS
Se comprobó un predominio del sexo masculino (60,19%) y de nacidos por cesárea (74,07%). En cuanto a la inserción del catéter, el 30,56% de los recién nacidos (RN) presentó un peso inferior al normal y más de 32 semanas de edad gestacional (56,48%). Se observó que el 64,81% de los catéteres se insertaron después de las 48 horas de vida con antibioticoterapia (47,94%) y nutrición parenteral (19,86%) como principales indicaciones.
Los miembros superiores fueron los lugares de preferencia para la inserción (58,33%). Del total de las intercurrencias verificadas en la inserción del PICC, se observó que el 15,74% de los catéteres presentó algún grado de dificultad de avance durante su introducción y que el 4,63% de los RN presentó hemorragias, moderadas o abundantes, o alteraciones de los signos vitales (bradicardia/taquicardia o caída de la saturación de oxígeno).
En el 46% de los registros de la ficha médica, para el control del dolor durante el procedimiento, se informó del uso de succión no nutritiva con glucosa al 20%, de fácil contención y, en casos específicos, sedación.
Inmediatamente después de la inserción del PICC, se realiza una radiografía de confirmación de la ubicación de la punta del catéter para iniciar la infusión intravenosa a través del dispositivo. Cabe señalar que el 15,74% de los catéteres se situó en el tercio distal de la vena cava superior o inferior. El 56,48% de los dispositivos PICC se situó a nivel intracardíaco, siendo necesario reposicionar el catéter para evitar complicaciones cardíacas.
En la institución de estudio, los enfermeros utilizaron la clorhexidina acuosa (95,37%) para la antisepsia de los cambios de apósito. En cuanto a la cantidad de cambios de apósitos, el 81,48% de los catéteres tuvo menos de dos cambios durante toda la permanencia del PICC. Según la rutina de la UCIN, el primer apósito se realiza después de 48 horas del procedimiento y los demás solo en presencia de suciedad o pérdida de adherencia. La duración media de permanencia fue de 12,6 días, variando de 1 a 89 días.
El 53,70% de los catéteres presentó EA (53,70%), a saber: oclusión (31,81%), infiltración (19,31%), flebitis (17,04%), resistencia (9,09), ruptura (9,09%), exteriorización (9,09%), sospecha de infección (2,27%) y maceración de la piel (2,27%).
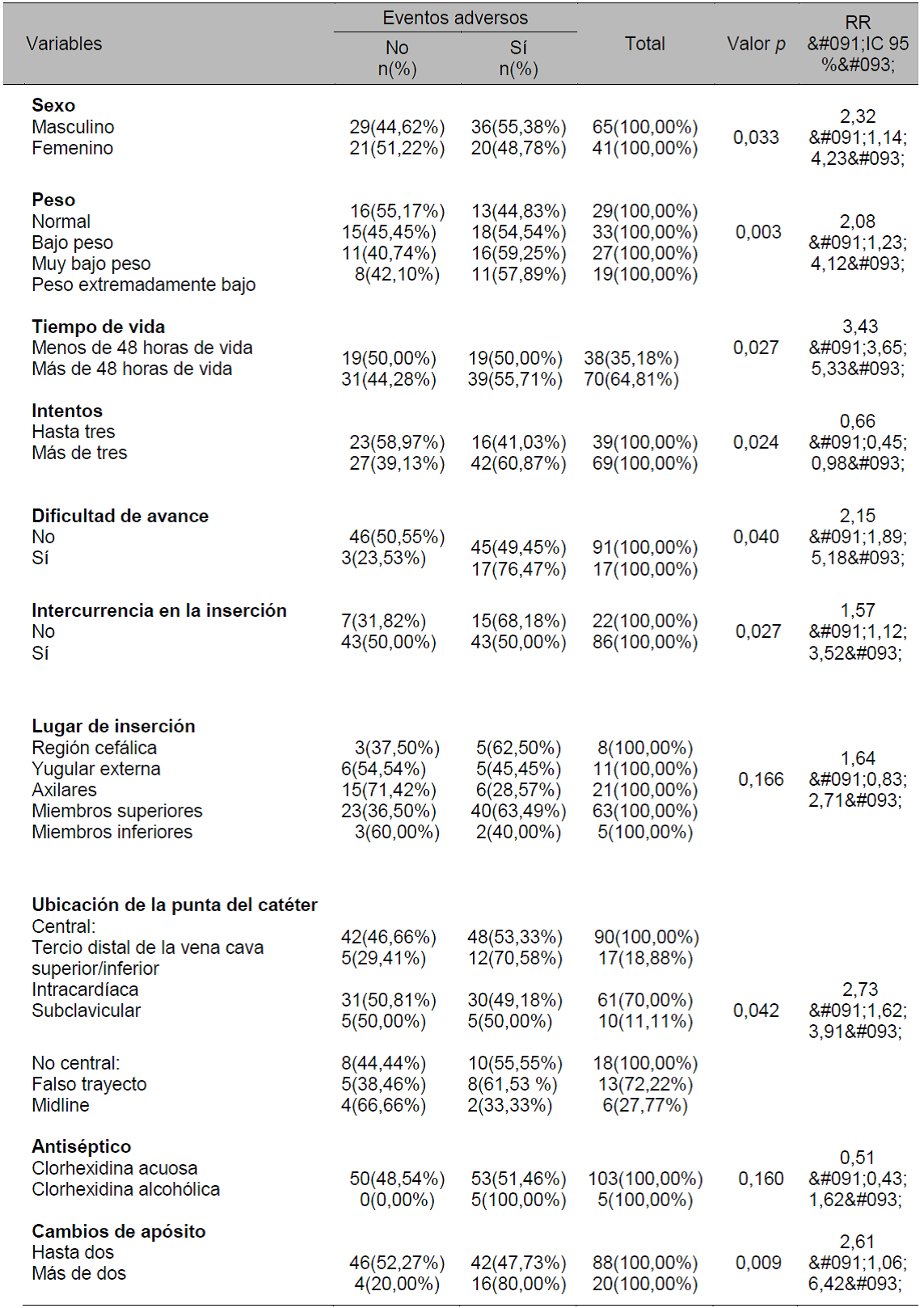
En cuanto al riesgo relativo, se observa que el riesgo de incidencia de EA en recién nacidos varones, con peso inferior a 2500 gramos, procedimiento realizado después de las 48 horas de vida, presencia de dificultad en el avance del catéter, existencia de intercurrencia (hemorragia o alteración de los signos vitales) durante la inserción, ubicación no central y cantidad de cambios de apósitos superior a dos, supera las 2,32; 2,08; 3,43; 1,57; 2,15; 2,58 y 2,31 veces, respectivamente, al de una paciente del sexo femenino, de peso normal, con menos de 48 horas de vida, sin dificultad de avance, hemorragia significativa o alteración de los signos vitales en la inserción, o con un catéter situado a nivel central y con una cantidad de cambios de apósitos de hasta dos (Tabla 1).
Además, el riesgo de incidencia de EA en los pacientes con una cantidad de intentos superior a dos aumenta en un 80%, con respecto al de un paciente con una cantidad de intentos máxima de uno.
Tabla 1 - Variables asociadas a los eventos adversos en recién nacidos que utilizan dispositivos PICC, Natal, RN, 2016.
Se aplicó el análisis de regresión logística, a través de la prueba de Wald para un nivel de significancia del 5%, como se muestra en la Tabla 2.
Tabla 2 - Análisis de regresión logística para los eventos adversos en recién nacidos que utilizan dispositivos PICC, Natal, RN, 2016.

Se identificó que la probabilidad de producirse EA en RN del sexo femenino, con peso normal, menos de 48 horas de vida, hasta tres intentos de inserción, ausencia de intercurrencia, hasta dos cambios de apósito, sin dificultad de avance y localización a nivel central, disminuyó en un 58%, 88%, 64%, 80%, 85%, 77%, 70%, 87%, respectivamente, en relación con los pacientes del sexo masculino, peso inferior a 2500 gramos, procedimiento realizado después de las 48 horas de vida, más de tres intentos de inserción, presencia de intercurrencias, más de dos cambios de apósito, dificultad de avance del catéter y ubicación central del mismo.
DISCUSIÓN
Se observó una diferencia significativa cuando se relacionaron el sexo masculino, el bajo peso, el período de internación, la cantidad de intentos, la presencia de intercurrencia durante la inserción del PICC, la cantidad de cambios de apósito (más de dos), la dificultad de avance del catéter y la ubicación no central del dispositivo con la aparición de un evento adverso.
Estas características señalan similitudes con el estudio de cohorte que investigó la asociación entre la terapia intravenosa y la extracción no selectiva de 97 catéteres de inserción central periférica implantados en recién nacidos, lo que demostró un peso medio inferior a 2000 g, sexo masculino (59; 60,8%), prematuridad (87; 89,7%), trastornos respiratorios (70; 70,2%), cardiopatía (16; 16,5%), septicemia (15; 15,5%), trastornos gastrointestinales (9; 9,7%) y trastornos hidroelectrolíticos (5; 5,2%)12. En un diseño de estudio de cohorte descriptivo realizado en una UCIN de Holanda, se verificó la asociación entre el sexo masculino y la aparición de infecciones del torrente sanguíneo asociadas a la vía central13.
Un estudio epidemiológico desarrollado en un hospital de Minas Gerais que analizó los factores asociados con la infección en 291 catéteres centrales de inserción periférica en recién nacidos ingresados en la UCIN verificó la asociación de su retiro debido a la sospecha de infección con la prematuridad, el peso al nacer de hasta 1500 gramos, la ubicación no centralizada de los catéteres y un tiempo de uso superior a los 30 días. Cabe señalar que permanecieron asociados de manera independiente: peso inferior a 2500 gramos en el momento de la inserción y tiempo de uso del catéter14.
La literatura señala que el PICC debe insertarse dentro de las primeras 48 horas de vida, dependiendo de las condiciones clínicas del recién nacido, ya que la red venosa se encuentra preservada15. La inserción del PICC en los primeros días de vida del neonato facilita el avance del catéter y disminuye las repetidas punciones venosas periféricas.16
Corroborando la presente investigación, un estudio que analizó 244 inserciones de dispositivos PICC en una UCIN identificó que la cantidad media de intentos de inserción osciló entre uno y cinco, lo que se asoció con el no avance del catéter, obstrucción, exteriorización, extravasación, flebitis e infiltración17. La cantidad de intentos debe observarse durante la inserción del catéter, ya que se asocia a un aumento en la aparición de complicaciones a medida que aumenta el número de intentos18)(19.
En lo que respecta a la relación con el retiro no electivo del PICC y la ubicación no central del dispositivo, un estudio demostró que aquellos cuya punta no está ubicada en el nivel central tienen tres veces más probabilidades de ser retirados de manera no electiva y secundariamente a una complicación cuando se comparan con el PICC con ubicación de punta central20.
La investigación realizada con niños para definir la fórmula de cálculo de la distancia, basada en edad, sexo, peso, tamaño y superficie corporal, concluyó que la ecuación lineal predictiva para determinar el tamaño apropiado para la inserción del catéter venoso central depende solo de la superficie corporal y de una constante21.
Por otro lado, la variable de inserción local no fue estadísticamente significativa. Sin embargo, en un estudio que evaluó retrospectivamente la incidencia de complicaciones relacionadas con el PICC en un gran centro terciario pediátrico, se identificó una asociación entre las complicaciones no infecciosas y el lugar de inserción22.
En lo que respecta a la cantidad de cambios de apósito, es necesaria una manipulación mínima, ya que garantiza un menor traumatismo de la epidermis del recién nacido, a fin de mantener la integridad de la piel23. También es necesario analizar la frecuencia de estos cambios, ya que el riesgo de desplazamiento del catéter es mayor que los beneficios que ofrece el intercambio de apósitos24)(25.
En un estudio prospectivo de cohorte con una muestra de 524 líneas de PICC insertadas en 436 neonatos ingresados en una UCIN de nivel terciario de un hospital brasileño, se constató que diagnósticos de trastorno metabólico transitorio (hipoglucemia, trastornos en la concentración de calcio, magnesio, sodio o potasio, o deshidratación), inserciones previas de dispositivos PICC, uso de un catéter de poliuretano de doble lumen, ubicación de la punta en una región no central y la infusión de múltiples soluciones intravenosas en un catéter monolumen correspondieron a los factores predictores de un retiro no electivo19.
Por último, el uso del PICC se ha convertido en un componente integral y extremadamente importante del manejo del recién nacido que requiere cuidados intensivos en la mayoría de las unidades hospitalarias. Así pues, deben reforzarse las medidas de cuidado para el mantenimiento del PICC, como la higiene de las manos, el uso de antisépticos, la técnica estéril durante el cambio de apósitos y la capacitación periódica del equipo que manipula el dispositivo.
CONCLUSIONES
El presente estudio permitió verificar la alta incidencia de eventos adversos relacionados con el uso del PICC en recién nacidos de alto riesgo. Las variables asociadas con el desarrollo de tales intercurrencias fueron el sexo del bebé (masculino), el peso, más de 48 horas de vida, la cantidad de intentos (más de tres), la presencia de intercurrencias durante la inserción del PICC, la cantidad de cambios de apósito (más de dos), la dificultad de avance del catéter y la ubicación no central del dispositivo.
En vista de lo que antecede, el presente estudio proporciona buenas bases para la reflexión así como para la práctica de la Enfermería mientras que, si bien el catéter que figura en el programa es una opción viable para el acceso vascular neonatal, el conocimiento por parte de los enfermeros sobre los posibles y más frecuentes eventos adversos resultantes de esa técnica garantiza un mejor juicio clínico de la situación, lo que interfiere directamente en la calidad de la atención prestada, además de preservar la seguridad del paciente.











 texto em
texto em 


