INTRODUCCIÓN
Los pacientes críticos tienen mayor riesgo de desarrollar cambios en la superficie ocular(1). La “Sequedad Ocular”, a su vez, se presenta como una respuesta humana indeseable caracterizada por una secreción inadecuada o evaporación de lágrimas del ojo(2). Estudios describen que la incidencia de ojo seco en pacientes ingresados en la Unidad de Cuidados Intensivos (UCI) oscila entre el 53,0% y el 75,3%(3,4).
Se destaca el riesgo de progresión de esta condición, ya que puede progresar a la pérdida de la visión(3,4,5). Considerando el posible daño, el equipo de enfermería debe implementar estrategias para la identificación precoz de respuestas humanas que indiquen la presencia de sequedad ocular. La identificación oportuna de esta condición permite el desarrollo de intervenciones adecuadas para promover la integridad ocular, con el fin de designar medidas encaminadas a la prevención, obteniendo mejores resultados en la atención al paciente(6,7).
Relacionado con el enfoque diagnóstico de esta propuesta, la taxonomía NANDA-International (NANDA-I) esTablece los diagnósticos de enfermería (ND) “Riesgo de sequedad ocular” (00219) y “Autocuidado ineficaz de la sequedad ocular” (00277)(8). Sin embargo, la necesidad de utilizar el término “Sequedad Ocular” es entendida como una respuesta humana indeseable, permeada por una etapa temprana de disfunción de la película lagrimal, y no sólo como un estado de riesgo o de autocuidado ineficaz.
En particular, ante esta respuesta humana, las enfermeras tienen la capacidad de evaluar su presencia, gravedad e implementar intervenciones específicas destinadas a prevenir la sequedad ocular mediante el uso de sus sistemas de clasificación(7,8). Por lo tanto, se justifica la importancia de realizar esta investigación como una modificación de este estado de riesgo/autogestión hacia un diagnóstico centrado en el problema. Así, a partir de la identificación de la “Sequedad ocular” como una respuesta humana indeseable, una nueva propuesta diagnóstica fue sugerida en investigaciones anteriores, notándose la necesidad de validar la “Sequedad ocular” como un diagnóstico centrado en el problema(9).
Teniendo en cuenta lo anterior, el presente estudio tuvo como objetivo verificar la validez de contenido del diagnóstico de enfermería propuesto “Sequedad ocular” en pacientes adultos hospitalizados en una UCI.
MATERIALES Y MÉTODOS
Se trata de un estudio de validación de contenido metodológico del diagnóstico de enfermería propuesto “Sequedad ocular”. El marco adoptado aborda la validación de diagnósticos de enfermería a partir de tres etapas: análisis de concepto, análisis de contenido por jueces y análisis de precisión de indicadores clínicos(10). En el estudio en mención se desarrolló la etapa de análisis de contenido.
Este paso fue realizado por jueces para discutir y juzgar qué elementos identificados representan el diagnóstico y cuáles deben ser eliminados o revisados (características definitorias, factores relacionados, población de riesgo y problemas asociados), así como los atributos y definiciones construidas. Así, se propone mejorar la estructura diagnóstica a partir del juicio de los jueces de enfermería.
Se utilizó el modelo denominado Sabiduría Colectiva, en el cual el conocimiento colectivo de un grupo de especialistas presenta una mejor estimación que la opinión de un solo especialista(10). El proceso de validación de contenido se realizó a través de un grupo focal, ya que “Sequedad ocular” es un término reciente y aún poco discutido en el campo de enfermería. La selección de los especialistas tuvo en cuenta la experiencia clínica y/o académica en el área de diagnósticos de enfermería y/o sequedad ocular y/o ojo seco y/o salud ocular, así como el tiempo de experiencia en el tema.
Fueron invitados 13 enfermeros que cumplieron con los criterios descritos anteriormente, de los cuales 10 aceptaron participar. Cada especialista seleccionado recibió una carta de invitación por correo electrónico con explicaciones sobre los objetivos del estudio y los métodos adoptados. Para aquellos que manifestaron interés en participar del estudio, se envió el Término de Consentimiento Esclarecido y el instrumento de recolección de datos.
Así, el producto diagnóstico construido a partir del análisis de concepto realizado en un estudio anterior(9) fue discutido por un grupo focal compuesto por 10 enfermeros especialistas, integrantes del Núcleo de Estudios en el Proceso de Enfermería y Clasificaciones de la Universidad Federal do Rio Grande do Norte (NEPEC/UFRN). Los jueces de enfermería discutieron y juzgaron la pertinencia de los elementos diagnósticos, atributos y definiciones conceptuales y operativas construidas para los indicadores clínicos del diagnóstico. El análisis se realizó en noviembre de 2018, a través de tres encuentros presenciales, de 4 horas de duración cada uno. Se aplicó un instrumento de caracterización que contenía ítems relacionados con datos sociodemográficos, título académico, ocupación actual, tiempo de formación profesional, experiencia con investigaciones en el campo de los diagnósticos de enfermería y/o sequedad ocular y/o ojo seco y/o salud ocular, actividad profesional, experiencia práctica y docencia entre los participantes.
Además, se hizo una presentación del escenario en el que se presenta la sequedad ocular en el presente estudio y cada uno de los elementos diagnósticos, así como los atributos que integraron la definición del diagnóstico y las definiciones conceptuales y operativas construidas. El discurso surgido entre los jueces fue transcrito y analizado. Las opiniones de los jueces fueron transcritas al texto inmediatamente por el observador, leídas después de discusiones exhaustivas, y la versión final de cada elemento y definición fue presentada para su aprobación o no.
Cuando hubo propuestas para agregar nuevos elementos diagnósticos o modificar sustancialmente el contenido de las definiciones construidas, se realizaron nuevas búsquedas en la literatura para verificar la pertinencia de la nueva información a agregar. Finalmente, se realizó el análisis respecto a la adecuación del dominio y clase en la que se podría agregar el diagnóstico en NANDA-I.
Se consideraron las opiniones expresadas por cada juez. Así, todas las dudas y sugerencias de los jueces fueron discutidas entre los participantes hasta llegar a un consenso. Se consideró consenso cuando todos los participantes del grupo estuvieron de acuerdo con la síntesis de la discusión sobre cada pregunta o sugerencia, realizada por el investigador a cargo. Por lo tanto, el enfoque de validación fue por consenso.
Para el análisis descriptivo de la caracterización de los participantes se consideraron las frecuencias, medidas del centro de distribución y su variabilidad. Se aplicó la prueba de Shapiro-Wilk para verificar la normalidad de los datos.
La clasificación de la experiencia de los expertos se definió como: principiante, principiante avanzado, competente, competente y experto. El nivel de pericia se dio calculando la media aritmética de las puntuaciones obtenidas en los siguientes criterios: tiempo de entrenamiento; experiencia práctica; título académico; participación en proyectos de investigación que abarquen el tema abordado; y publicación de artículos científicos en el área(11).
Para el análisis de los elementos diagnósticos, definiciones conceptuales y operativas, dominio y clase, se consideraron las opiniones expresadas por cada juez. Sin embargo, se utilizó el consenso del grupo para el juicio final, lo que significa que durante la discusión cada participante expresó su opinión sobre los ítems y la decisión de inclusión, eliminación o reformulación se tomó con base en el consenso del grupo. Este estudio fue aprobado por el Comité de Ética en Investigación de la Universidade Federal do Rio Grande do Norte, bajo el Parecer 918.510 y CAAE 36079814.6.0000.5537. La participación de los jueces de enfermería se consolidó tras la firma del Término de Consentimiento Libre e Informado y el Término de Autorización para el Uso de Voz.
RESULTADOS
La muestra de 10 enfermeros jueces fue predominantemente femenina (90,0%). Predominó la maestría (50,0%). La mayoría tenía experiencia profesional en el cuidado, docencia e investigación (60,0%) y experiencia didáctica en la enseñanza de diagnósticos de enfermería (90,0%). Todos los participantes tenían experiencia participando en proyectos de investigación relacionados con diagnósticos de enfermería y sequedad ocular/ojo seco/salud ocular.
En cuanto a la publicación de artículos científicos, todos tuvieron publicaciones en el área de diagnóstico de enfermería (100,0%) y en el tema “Sequedad ocular/ojo seco/salud ocular” (80,0%). En cuanto al nivel de expertise, 03 (30,0%) expertos eran principiantes avanzados, 03 (30,0%) eran competentes, 02 (20,0%) eran competentes, 01 (10,0%) eran novatos y 01 (10,0%) eran especialistas.
La edad media de los participantes fue de 28,8 años (±4,8); tiempo de formación una mediana de 3,5 años; y el tiempo de participación en grupos de investigación enfocados en el tema de las terminologías de enfermería fue en promedio de 4 años (±1,8 años).
Respecto a la definición del diagnóstico, se cambió a “Deficiencia cuantitativa de la película lagrimal, que puede alterar el mantenimiento de la integridad de la superficie ocular, asociado a la presencia de signos y/o síntomas clínicos con potencial daño a la salud ocular” por “Insuficiencia cuantitativa de la película lagrimal, que puede comprometer el mantenimiento de la integridad de la superficie ocular”.
En cuanto a las características definitorias, la división entre signos y síntomas fue aceptada por los jueces, se modificaron seis en relación al título para hacerlos más inteligibles, a saber: “Disminución del volumen lagrimal”, reformulado a “Disminución del volumen lagrimal”; “Secreción mucosa/exceso de costras ciliares”, a “Secreción mucoide excesiva”; “Placas mucosas”, a “Placa mucoide”; “Sensación de cuerpo extraño”, a “Sensación de cuerpo extraño ocular”; “Ardiente”, a “Sensación de ardor ocular”; “Picor”, a “Sensación de picor ocular”. Se incluyeron dos características definitorias, como “Sensación de arenilla ocular” y “Sensación de sequedad ocular”. No hubo sugerencia de exclusión, y las demás quedaron como estaban descritas en la propuesta inicial después del análisis de concepto.
En lo referente a los factores relacionados, los jueces consideraron la división entre factores individuales y ambientales. Así, en cuanto a los factores individuales, seis tuvieron sus títulos reformulados para una mejor descripción y, de estos, cuatro fueron transferidos a las problemas asociados en el entendido de que no son modificables independientemente por la enfermera, a saber: “Cierre palpebral incompleto (lagoftalmos)”, reformulado a “Lagoftalmos”; “Mecanismo de parpadeo reducido”, a “Mecanismo de parpadeo reducido” (trasladado a problemas asociados); “Exposición a pantallas”, a “Exposición a pantallas digitales”; “Exoftalmos”, a “Proptosis” (transferido a problemas asociados); “Reflejo corneal alterado”, a “Ausencia de reflejo corneal-palpebral” (transferido a problemas asociados); y “Ausencia de respuesta refleja de los nervios craneales III, IV y VI”, a “Ausencia de respuesta a los reflejos de los pares de nervios craneales III, IV y VI”’ (traslado a problemas asociados). En cuanto a los factores ambientales, se reformuló “Viento excesivo” a “Corriente de aire excesivo”. No se excluyó ningún factor relacionado y los demás quedaron tal como estaban escritos en la propuesta inicial.
En cuanto a las poblaciones en riesgo, seis tuvieron sus títulos reformulados y, de estos, cinco fueron trasladados a problemas asociados, teniendo en cuenta que son procedimientos/tratamientos médicos que no son modificables por el enfermero de forma independiente. Son ellas: “Edad avanzada”, reformulado a “Edad mayor o igual a 60 años”; “Admitido a la Unidad de Cuidados Intensivos”, a “Admisión a la Unidad de Cuidados Intensivos” (trasladado para problemas asociados); “Usuarios de lentes de contacto”, a “Lentes de contacto” (transferido para problemas asociados); “Sometidos a procedimientos en el Centro Quirúrgico”, a “Procedimiento en el Centro Quirúrgico” (transferido a problemas asociados); “Enviado a trasplante de células madre hematopoyéticas”, a “Trasplante de progenitores hematopoyéticos con desarrollo de la fase crónica de la enfermedad de injerto contra huésped” (transferido a problemas asociados); “Enviado a Radioterapia”, a “Radioterapia” (transferido a problemas asociados). No hubo población de riesgo excluida y solo una (mujer) quedó descrita según la propuesta inicial.
En cuanto a las problemas asociados, siete tuvieron sus títulos reformulados, pasando a ser: “Fármacos que alteran la homeostasis de la superficie ocular”, reformulado a “Fármacos que alteran la homeostasis de la superficie ocular con reducción del volumen lagrimal”; “Cambios sistémicos (diabetes mellitus, hipertensión, hipertiroidismo, insuficiencia renal crónica, insuficiencia multiorgánica)”, a “Enfermedades sistémicas que alteran la homeostasis de la superficie ocular con reducción del volumen lagrimal”; “Enfermedades autoinmunes (síndrome de Sjogren, artritis reumatoide, lupus eritematoso sistémico)”, a “Enfermedades autoinmunes que se dirigen a las glándulas lagrimales y dan como resultado una película lagrimal reducida”; “Procedimientos quirúrgicos oculares (cirugía refractiva, cirugía de cataratas, blefaroplastia)”, a “Procedimiento quirúrgico ocular”; “Disminución de la puntuación en la escala de coma de Glasgow/Reducción del nivel de conciencia”, a “Reducción del nivel de conciencia”; “Máscaras de ventilación mecánica no invasiva mal adaptadas”, a “Dispositivo de ventilación mecánica no invasiva u oxigenoterapia mal adaptada” (transferida para fatores relacionados); “Cambio en los leucocitos”, a “Leucocitosis”.
Una condición asociada fue transferida a factores relacionados en el entendido de que puede ser modificada de forma independiente por el enfermero y una (sedación) fue excluida por estar ya contemplada en otro ítem (Fármacos que alteran la homeostasis de la superficie ocular con reducción del volumen lagrimal). Las demás condiciones se mantuvieron con la presentación según la propuesta inicial.
Además, luego de las discusiones en el grupo focal, el diagnóstico propuesto quedó como miembro del Dominio 11, Seguridad/Protección, y Clase 2, Lesión física, estimado como adecuado al tomar en cuenta las definiciones de dominios y clases descritas en NANDA-I.
Luego del consenso final de las enfermeras juezas en relación a los elementos diagnósticos, se definió una propuesta para el diagnóstico “Sequedad Ocular” basada en la validez de contenido con la nueva definición, 14 características definitorias, 9 factores relacionados, 2 poblaciones en riesgo y 20 problemas asociados, como se muestra en la Tabla 1.
Tabla 1. Proposición de la estructura del diagnóstico de enfermería “Sequedad ocular” basada en la validez de contenido. Natal, RN, Brasil, 2019.
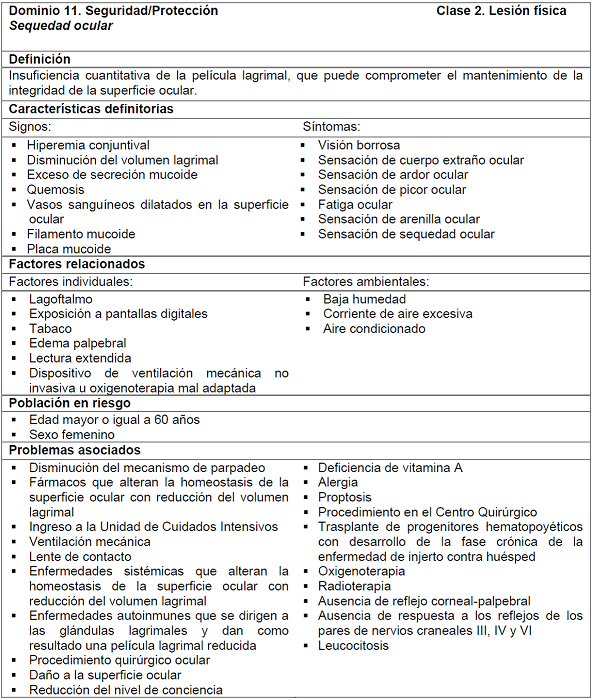
Tras juzgar la coherencia de los elementos en relación a la estructura diagnóstica, los jueces llegaron a un consenso en cuanto a las definiciones conceptuales y operativas. Se destaca que todos ellos sufrieron reformulaciones con el objetivo de volverse más simples, más claros, expresar una sola idea y permitir la diferenciación entre los demás elementos del diagnóstico. Las nuevas descripciones de las definiciones relacionadas con las características definitorias se presentan en la Tabla 2.
Tabla 2. Definiciones conceptuales y operativas de las características definitorias del diagnóstico de enfermería “Sequedad ocular” a partir de la validez de contenido. Natal, RN, Brasil, 2019.(2),(3),(4),(10),(12),(15),(16),(17),(18),(19),(20),(21),(22),(23),(24),(25),(26)

Las nuevas definiciones conceptuales y operativas referentes a los factores relacionados con la proposición diagnóstica de enfermería “Sequedad Ocular” fueron validadas por los jueces, conforme se muestra en la Tabla 3 a continuación.
Tabla 3. Definiciones conceptuales y operativas de los factores relacionados con el diagnóstico de enfermería “Sequedad ocular” a partir de la validez de contenido. Natal, RN, Brasil, 2019.(2),(3),(7),(12),(19),(27),(28),(14),(29),(30)

Además, las nuevas definiciones conceptuales y operativas referentes a poblaciones de riesgo y problemas asociados de la proposición diagnóstica de enfermería “Sequedad Ocular” fueron validadas por los especialistas, conforme se muestra en la Tabla 4 a continuación.
DISCUSIÓN
En el proceso de validación del contenido del diagnóstico es fundamental contar con la opinión de especialistas en el área temática de investigación. Sin embargo, existe cierta dificultad para obtener especialistas que validen los diagnósticos de enfermería en la práctica. En este sentido, se operacionalizó la etapa de análisis de contenido por especialistas a través del grupo focal.
En cuanto a la caracterización de los participantes, se observó que la mayoría eran del sexo femenino, con maestría, con experiencia profesional en el cuidado, docencia e investigación y experiencia didáctica en la enseñanza de diagnósticos de enfermería. Además, la mayoría de los jueces tenía experiencia en la participación en proyectos de investigación/publicación sobre diagnósticos de enfermería y sequedad ocular/ojo seco/salud ocular. Estas características permiten entender que los participantes poseían conocimientos adecuados para asegurar una discusión profunda sobre el concepto estudiado.
La clasificación del nivel de pericia que se destacó fueron los principiantes avanzados y los niveles competentes. En este estudio, solo un especialista fue clasificado en el último nivel de especialización, siendo el experto. Sin embargo, esto no interfiere con los resultados de este estudio, ya que el modelo adoptado fue el de Sabiduría Colectiva, lo que asegura que las opiniones de muchas personas con diferentes niveles de experiencia tienden a presentar una mejor precisión en las inferencias cuando se comparan con todos los supuestos individuales separados o incluso con los supuestos aislados de expertos(10).
Además, la evaluación de los elementos de la propuesta diagnóstica de enfermería “Sequedad ocular” cobra relevancia, una vez que los estudios son fundamentales para revisar los elementos de los diagnósticos que permitan al enfermero identificar con precisión los DE, para que pueda intervenir eficazmente en el cuidado de la salud de las personas(8).
La definición del diagnóstico sugerida en este estudio fue validada por los jueces como “Insuficiencia cuantitativa de la película lagrimal, que puede comprometer el mantenimiento de la integridad de la superficie ocular”. La modificación propuesta se basó en la discusión de que los pacientes con el diagnóstico de “Sequedad ocular” pueden estar en un estado inicial de insuficiencia de la película lagrimal, por lo que pueden o no presentar signos y/o síntomas clínicos.
Los jueces coincidieron con el dominio y clase de inserción del diagnóstico de enfermería en la NANDA-I, que quedó como parte del dominio 11, Seguridad/protección, definido como estar libre de peligro; lesión física o daño al sistema inmunológico; conservación contra pérdidas; y protección de la seguridad y ausencia de peligro; y en la Clase 2, Lesiones físicas, caracterizadas como daños o lesiones en el cuerpo(8).
El análisis realizado por los jueces mostró que 14 características definitorias fueron significativas para el núcleo conceptual, por lo tanto, pertenecientes al diagnóstico del estudio. Los jueces consideraron relevante incluir las características definitorias “Sensación de arenilla ocular” y “Sensación de sequedad ocular” para la inferencia de “Sequedad ocular”. Corroborando este hecho, la literatura señala las dos características definitorias incluidas como síntomas recurrentes en la “Sequedad ocular”(30).
Entre los factores relacionados, los jueces consideraron relevantes nueve factores, que fueron asignados entre factores individuales y factores ambientales. Tomando nota de la opinión de los jueces, los estudios apuntan al lagoftalmos como la principal alteración ocular identificada y un factor determinante importante para el desarrollo de daño oftálmico(5). Otros factores como exposición a pantallas digitales, tabaco y edema palpebral son citados en la literatura como factores que influyen fuertemente en la aparición de “Sequedad ocular”(19,28).
En cuanto a las poblaciones de riesgo, los estudios apuntan al envejecimiento como un estado que comprende la pérdida de andrógenos y se traduce en cambios en la glándula lagrimal principal. En cuanto a las hembras, las mujeres tienen una menor producción de andrógenos en comparación con los hombres, lo que puede comprometer la función de las glándulas lagrimales(29,30). En ese entendimiento, los jueces consideraron la edad mayor o igual a 60 años y el sexo femenino como poblaciones con mayor riesgo de presentar sequedad ocular.
De acuerdo con el análisis de los jueces, 20 problemas asociados propuestos, que no son modificables de forma independiente por el enfermero, fueron considerados relevantes para apoyar la inferencia diagnóstica. Ingreso a la Unidad de Cuidados Intensivos, enfermedades sistémicas que alteran la homeostasis de la superficie ocular con reducción del volumen lagrimal y fármacos que alteran la homeostasis de la superficie ocular con reducción del volumen lagrimal son problemas asociados comúnmente identificadas en “Sequedad ocular”(9).
Todos los aspectos relacionados con diagnósticos médicos, medicamentos en uso, procedimientos y dispositivos que provocan reducción del volumen lagrimal, identificados en un estudio anterior(9), fueron analizados por los jueces como válidos en relación a las problemas asociados al diagnóstico en estudio.
De esta forma, los jueces coincidieron en la coherencia de los elementos en relación con la estructura diagnóstica y simplificaron y aclararon las definiciones conceptuales y operativas para expresar una sola idea y permitir la diferenciación entre los demás elementos del diagnóstico.
Comprender los aspectos conceptuales y operativos de los elementos de la “Sequedad ocular” permite identificarlos de manera más explícita frente a las manifestaciones oculares. Las definiciones operativas de cada elemento proporcionan subsidios instrumentalizados para el enfermero, de forma que permiten una evaluación dirigida para la identificación del diagnóstico(10).
Este estudio presenta como limitación el hecho de que algunos enfermeros que participaron del estudio nunca utilizaron el diagnóstico de enfermería “Sequedad ocular” en su práctica profesional, ya sea en investigación o en el cuidado. Sin embargo, la mayoría de los jueces que participaron en este estudio tenían experiencia clínica y/o académica en el área de diagnósticos de enfermería y/o sequedad ocular y/o ojo seco y/o salud ocular, y contribuyeron a la validación de contenido del diagnóstico en cuestión.
El presente estudio contribuyó al validar con jueces una nueva propuesta diagnóstica de enfermería que será utilizada para mejoras en la práctica profesional de enfermería en relación a un individuo o población. Este estudio también subsidia la revisión de la taxonomía NANDA-I para facilitar la identificación del diagnóstico de enfermería “Sequedad Ocular”.
CONCLUSIÓN
El estudio permitió la validación de contenido por jueces de la proposición diagnóstica de enfermería “Sequedad ocular” en pacientes en unidades de cuidados intensivos con una nueva definición, 14 características definitorias, 9 factores relacionados, 2 poblaciones de riesgo y 20 problemas asociados. El análisis de los elementos del diagnóstico en cuestión se realizó con una estructura más coherente y clara de definición, características definitorias, factores relacionados, poblaciones en riesgo y problemas asociados.
La validación de contenido del diagnóstico de enfermería en cuestión favorece el raciocinio diagnóstico de los enfermeros y la planificación de intervenciones efectivas relacionadas con ese diagnóstico, posibilitando el manejo del paciente de forma que proporcione integridad ocular. Además, este estudio permite dar consistencia a los elementos del diagnóstico y llena los vacíos de la Taxonomía NANDA-I.











 texto en
texto en 



