INTRODUCCIÓN
La prevalencia poblacional de enfermedades tanto crónicas como infecciosas está condicionada de manera directa por los determinantes sociales de la salud. Las personas en los estratos más bajos de la escala social suelen estar sometidas, como mínimo, a un riesgo doble de padecer enfermedades graves y muertes prematuras en comparación con las personas de clases más altas1, lo que se conoce como pendiente o gradiente social en salud.
Estas diferencias, injustas y evitables, son resultado de contextos sociopolíticos y socioeconómicos que generan exposiciones y vulnerabilidades concretas2. Esta influencia y sus efectos sobre la salud tienden a concentrarse de forma acumulativa en las mismas personas durante toda la vida3.
Podemos definir los determinantes sociales de la salud (DDSS) como las circunstancias o condiciones en las que las personas nacen, crecen, trabajan y envejecen, incluyendo el sistema de salud. Son resultado de la distribución actual e histórica del dinero, el poder y los recursos tanto a nivel local como regional y mundial, por lo que dependen directamente de las políticas adoptadas a esos niveles, convirtiéndose en sistemáticos, persistentes y evitables2,4.
El enfoque biomédico, teoría dominante sobre la producción de enfermedad, explica el origen de las enfermedades mediante factores biológicos y genéticos. Este enfoque tiene en cuenta los hábitos de vida individuales por encima de las condiciones sociales que los favorecen y mantienen y plantea sus intervenciones en salud desde esa perspectiva5.
Este modelo es capaz de explicar la producción global de enfermedad tan solo de manera reducida, ya que las enfermedades de origen genético son mínimas en número en comparación con el total de problemas de salud poblacionales. Está descrito que la patología coronaria, el cáncer de pulmón, la obesidad o la diabetes cambian de distribución entre comunidades y clases sociales o a lo largo de los años, a raíz, mayormente, de cambios sociales e históricos y no biológicos2.
Otro abordaje de la producción de salud y enfermedad desde la epidemiología y la salud pública considera factores ambientales, económicos y psicosociales, originados en el grupo social. En esta línea de pensamiento se enmarcan la teoría psicosocial, que considera «lo social» como estímulos externos que actúan sobre el cuerpo y la mente como un órgano más, y la teoría de la producción social de la enfermedad, que sitúa como responsables a las instituciones económicas y políticas y sus decisiones, al imponer y perpetuar una serie de privilegios y de desigualdades socioeconómicas que se traducirían en desigualdades en el campo de la salud2.
Principalmente desde estos últimos enfoques, los ejes de desigualdad más relevantes que se abordan en la literatura científica son la posición social, la edad, la raza/etnia, el territorio y el género.
La clase social, definida según el tipo de ocupación, es uno de los indicadores de posición socioeconómica más empleado. Un mayor poder económico y más amplio acceso a los recursos (educativos, sanitarios, sociales, de alimentación) por parte de las personas más privilegiadas, en relación con la situación inversa de las más desfavorecidas, se plasma en desequilibrios en la salud: año tras año los colectivos socialmente más desfavorecidos muestran peores indicadores6.
La zona de residencia y su nivel material se ha asociado también al nivel de salud, con cierta independencia de la posición socioeconómica individual. El entorno condiciona el acceso a bienes públicos, como es el caso de zonas rurales en las que puede existir una mayor dificultad de acceso al transporte público, al sistema sanitario o educativo o a los comercios, entre otros7.
Otra vía de desigualdad en salud es el estatus migratorio y la etnia. El hecho de pertenecer a grupos étnicos minoritarios se relaciona con desigualdades específicas en salud, no solo debido a variables socioeconómicas deducidas del grupo social, sino también a las barreras de acceso a los servicios sanitarios y la utilización poco efectiva de los mismos, por falta de adaptación o incluso por discriminación8.
En último lugar se han descrito vulnerabilidades específicas en las mujeres, entre las que destacan la precarización del empleo más feminizado y desigualdades en el trabajo doméstico derivadas de la persistencia de los roles sociales tradicionales con una marcada división sexual del trabajo. Todo esto afecta a la salud de las mujeres de diferentes formas7.
Si los DDSS de la salud influyen en la salud de manera habitual, su importancia se incrementa en momentos de crisis. La pandemia del coronavirus es un buen ejemplo de ello.
El día 31 de diciembre de 2019, la Comisión Municipal de Salud y Sanidad de Wuhan (provincia de Hubei, China), informó sobre un conjunto de 27 casos de neumonía de etiología desconocida. El 7 de enero de 2020, las autoridades del país identificaron un nuevo tipo de virus de la familia Coronaviridae como agente causal del brote, al que posteriormente se «bautizó» SARS-CoV-2. El 11 de marzo, la Organización Mundial de la Salud declaró la pandemia mundial.
Hasta la fecha (diciembre de 2021) se han notificado alrededor de 263 millones de casos en todo el mundo (5 millones en nuestro país) y aproximadamente 5,2 millones de fallecimientos9.
El SARS-CoV-2 puede transmitirse entre personas por diferentes vías, siendo la principal la vía respiratoria a través del contacto e inhalación de gotas (partículas de >100 micras) y aerosoles (partículas de < 100 micras) emitidos por un enfermo, al toser o estornudar, que alcancen las vías respiratorias superiores e inferiores de una persona susceptible10. Las manifestaciones clínicas de la COVID-19 incluyen desde portadores asintomáticos hasta sepsis y síndrome de distrés respiratorio agudo (SDRA)11.
La presente revisión narrativa pretende acercarse a conocer, en base a la literatura existente, si los DDSS de la salud condicionan la incidencia de la COVID-19 en diferentes contextos y sociedades.
MATERIAL Y MÉTODOS
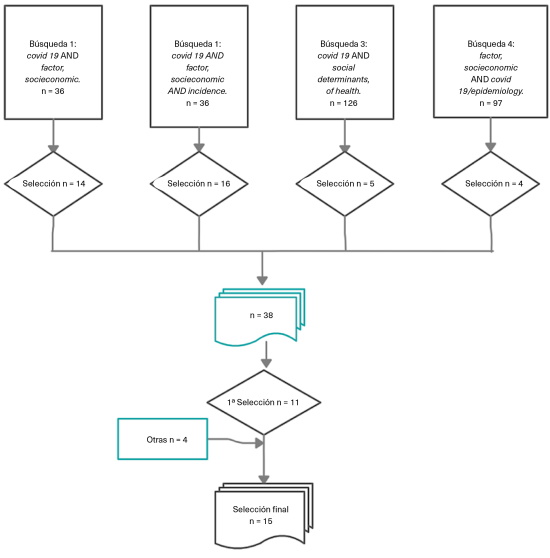
Se llevó a cabo una revisión sistemática exploratoria (scoping review) por medio de cuatro búsquedas bibliográficas internacionales en PubMed, seleccionando, tras la lectura de su título y resumen, aquellos artículos en idioma español, inglés o francés, publicados entre enero de 2020 y abril de 2021, que relacionasen la incidencia de COVID-19 con determinantes socioeconómicos. Los términos de búsqueda utilizados se detallan en la tabla 1.
Tabla 1. Palabras clave empleadas en la búsqueda bibliográfica
| LENGUAJE LIBRE | TÉRMINO MESH |
|---|---|
| Covid 19 | covid 19 |
| Factores socioeconómicos | factor, socioeconomic |
| Incidencia | incidence |
| Determinantes sociales de salud | social determinants of health |
| Epidemiología | epidemiology |
Dado que ninguno de los artículos seleccionados inicialmente incluía la variable «género» de manera específica y dada su relevancia como determinante social, se llevó a cabo una búsqueda específica («gender» AND «covid 19»), añadiéndose dos artículos más a la selección12,13 y seleccionándose otros dos14,15, por literatura gris, en mayo de 2021, momento en el que se cierra la búsqueda.
RESULTADOS
Búsqueda y selección de artículos
La figura 1 muestra el proceso de búsqueda, selección e inclusión de artículos en el estudio.
CARACTERÍSTICAS DE LOS ESTUDIOS
Las características generales de los estudios se recogen en la tabla 2.
Tabla 2. Características de los estudios incluidos
| NÚMERO DE ESTUDIOS | |
|---|---|
| Año de publicación | |
| 2020 | 14 |
| 2021 | 1 |
| Diseño | |
| Ecológico | 14 |
| Transversal | 1 |
| Lugar de estudio | |
| EE.UU. | 7 |
| Brasil | 3 |
| España | 2 |
| Alemania | 1 |
| India | 1 |
| China | 1 |
| Población a estudio (N) | |
| > 100.000 | 15 |
| Determinantes sociales | |
| Nivel socioeconómico (ingresos) | 11 |
| Empleo | 7 |
| Estado de vivienda | 6 |
| Edad | 6 |
| Recursos del sistema sanitario/tenencia de seguro | 5 |
| Nivel educativo | 5 |
| Etnia/raza | 5 |
| Densidad de población | 3 |
| Género | 2 |
| Empleo de índices | 5 |
| Otros | 6 |
Para cada estudio, se prestó atención a la fuente de los datos demográficos y relativos a la incidencia de la COVID-19, así como a las fechas aproximadas en las que se llevó a cabo, los DDSS elegidos y los principales resultados con su significación estadística.
Los estudios ecológicos incluidos tomaron como población de estudio: barrios o sectores de una ciudad (Nueva York, Barcelona)16,17, ciudades (de Estados Unidos y Brasil)18,19, distritos o unidades federales15,20-26 emplean variables socioeconómicas obtenidas de forma independiente.
La mayoría de las publicaciones estudian la incidencia en base a su definición: número de casos confirmados de COVID-19 por cada 100.000 habitantes.
PRINCIPALES HALLAZGOS
Se analizaron los resultados de los 15 estudios que se detallan en la tabla 3. En la mayoría se encontró asociación entre la incidencia de COVID-19 y los DDSS de la salud.
Tabla 3. Resumen de los resultados
| AUTOR, PAÍS, AÑO, TIPO DE ESTUDIO | FUENTE DE LOS DATOS | FECHAS DE ESTUDIO. POBLACIóN A ESTUDIO. N* APROXIMADA | DDSS ESTUDIADOS | MEDIDA DE INCIDENCIA DE COVID-19 | RESULTADOS |
|---|---|---|---|---|---|
| Khansa Ahmad et al. EE.UU.; 2020; ecológico | US Centers for Disease Control, US Census Bureau, John Hopkins Coronavirus Resource Center | 1-21 de abril. 3.135 condados de EE.UU. n = 309 M | Porcentaje de hogares con malas condiciones de habitabilidad | Casos nuevos/100.000 habitantes (en tres fechas: 31/03, 10/04 y 21/04/2020). Ordenados por condado de EE.UU. | Un incremento del 5% de hogares con malas condiciones de habitabilidad se asocia a un aumento del 50% en el RR de incidencia de la COVID-19. (IRR: 1,5; IC 95%: 1,38-1,62; p < 0,001) |
| A. Das et al. India; 2020; ecológico | Chennai Municipal Corporation website, Census of India | 15-21 de mayo. Ciudad de Chennai. n = 10,2 M | Score IMD por unidades: de 0 (menos deprimido) a 100 (más deprimido) | Casos nuevos/100.000 habitantes | Asociación positiva entre la incidencia y el IMD del distrito. (R² = 0,775; r = 0,86; p < 0,001) |
| Áreas con alto IMD se asocian a un elevado riesgo relativo de incidencia de la COVID-19 frente a distritos con bajo IMD. (RR = 2,19; IC 95%: 1,98-2,4) | |||||
| Un deficiente servicio de agua e higiene presenta un elevado RR en relación con la incidencia (RR = 1,9; IC 95%: 1,79-2) | |||||
| Sharoda Dasgupta et al; EE.UU.; 2020; ecológico | USAFacts, 2018 CDC’s Social Vulnerability Index. National Center for Health Statistics | 1 de junio-25 de julio. 747 condados de EE.UU. n = 198 M | Score SVI por cuartiles de vulnerabilidad ascendente (global y ajustado por: estatus socioeconómico, composición del hogar, etnia, estado de vivienda y movilidad) | Identificación de brotes y medida de incidencia media en el condado hasta el día 14 tras la declaración de pandemia | Mayor riesgo de brote en zonas con SVI en el cuartil más alto para presencia de minorías étnicas comparado con áreas en el cuartil inferior (RR = 37,3; IC 95%: 20,1-69,3) |
| Mayor riesgo de brote en zonas con SVI en el cuartil más alto para estado de vivienda y movilidad comparado con áreas en el cuartil inferior (RR = 3,4; IC 95%: 2,7-4,2) | |||||
| Mayor riesgo de brote en zonas con porcentaje superior a la media en población perteneciente a minorías étnicas, inmuebles de > 10 apartamentos y hogares con hacinamiento (RR = 5,3; IC 95%: 4,4-6,4. RR = 2,0; IC 95%: 1,8-2,3. RR = 2,0; IC 95%: 1,8-2,3) | |||||
| Incidencia a día 1 y día 14 tras la declaración del brote mayor en zonas con alto o muy alto SVI. (212 vs 35-56; 234 casos vs 82-131, ambos p < 0,001) | |||||
| Carlos Dornels Freire de Souza et al; Brasil; 2020; ecológico | CoVida network panel, Brazilian Institute of Geography and Statistics, Municipal Human Development Atlas, Social Vulnerability Atlas | 26 de febrero-6 de mayo. 2.496 municipios de Brasil. n = 211 M | Índices MHDI de 0 a 1, proporcional al desarrollo de la región y SVI; de 0 a 1, proporcional a la vulnerabilidad social de la región + 16 variables del SVA | Casos nuevos/100.000 habitantes. Ordenados por municipio y a través de MHDI, SVI | Correlación espacial positiva entre incidencia y SVI y negativa para MHDI (I de Moran = 0,076; p = 0,002. I de Moran = - 0,022; p = 0,002) |
| Modelo de regresión espacial muestra asociación positiva entre incidencia y SVI, MHDI, MHDI (para educación), porcentaje de personas bajo umbral de pobreza, porcentaje de niños no escolarizados, porcentaje de personas de 15-24 años que no estudian o trabajan y bajo umbral de pobreza, renta media per cápita de >18 años, esperanza de vida, tasa de paro | |||||
| Alexandre Medeiros de Figueiredo et al; Brasil; 2020; ecológico | Brazilian Ministry of Health, Brazilian Institute of Geography and Statistics, STROBE tool, 2019 VIGITEL survey, National Quarterly Continous Household Survey, National Registry of Health Estabilshments en cada FU | 26 de febrero-13 de agosto. 27 unidades federales de Brasil. n = 211 M | Porcentaje personas > 60 años, camas UCI/10.000 personas, médicos/100.000 personas, porcentaje de fumadores, de hipertensos, de diabetes, obesidad, no acceso a agua potable, no acceso a alcantarillado, hacinamiento, índice de Gini, renta media, PIB, tasa de vacantes inmobiliarias, personas bajo el umbral de la pobreza y de la extrema pobreza, porcentaje de analfabetismo | Casos nuevos/100.000 habitantes. Ordenados por variables en cada FU | Correlación positiva entre incidencia (hacinamiento e incidencia)-índice de Gini (r = 0,562; p < 0,01. r = 0,471; p < 0,05) |
| El 59,8% de la variación de la incidencia se explica por la desigualdad de renta, el hacinamiento y la mortalidad en cada FU. [F (3,23) = 111.387; p < 0,001, R² = 0,598] | |||||
| Devan Hawkins; EE.UU.; 2020; ecológico | University of Umass Donahue Institute. American Community Survey, Massachusetts | 1 de enero-20 de junio. Estado de Massachusetts. n = 6,7 M | Renta media, porcentaje de residentes bajo el umbral de la pobreza, porcentaje de empleados en industria sociosanitaria, porcentaje de empleados en transporte, porcentaje de empleados en sector servicios, porcentaje de empleados como técnicos sanitarios, porcentaje de habitantes con pisos alquilados, porcentaje de personas sin seguro médico, porcentaje de paro en cuartiles ascendentes en vulnerabilidad | Casos nuevos/100.000 habitantes. Ordenados por localidad | La incidencia aumenta en los cuartiles superiores de vulnerabilidad frente a los cuartiles inferiores en todas las variables medidas (2.052,9 casos; IC 95%: 2.035,8-2.070,1 frente a 898,5; IC 95%: 877,5-919,6 para porcentaje de residentes bajo el umbral de la pobreza) |
| Mayor incidencia acumulada en los cuartiles superiores para el índice de riesgo social compuesto | |||||
| Nathaniel M. Lewis; EE.UU.; 2020; ecológico | Utah National Electronic Disease Surveillance System. Utah Behavioral Risk Factor Surveillance System. 2018 American Community Survey 5-year-estimate data | 3 de marzo-9 de julio. Estado de Utah = 3,2 M | HII score en quintiles ascendentes de deprivación + 10 variables independientes | Casos nuevos/100.000 habitantes. Ordenados por quintiles de HII | La incidencia aumenta en cada quintil de deprivación (545; IC 95%: 905-927 en el más bajo frente a 1.674; IC 95%: 1.637-1.712 en el más alto) |
| OR tres veces mayor en áreas muy deprimidas frente a áreas muy poco deprimidas (OR = 3,11; IC 95%: 2,98-3,24. OR = 1,23; IC 95%: 1,19-1,29) | |||||
| Jacques Antonio Cavalcante Maciel et al; 2020; Brasil; ecológico | Atlas of Human Development in Brazil, Unified Health System computing department, Secretariat of Health in the State of Ceará | 12 de abril-7 de mayo. 184 municipios del estado de Ceará. n = 9.178.363 | Índice MHDI (de 0 a 1, proporcional al desarrollo de la región) | Coeficiente de indicencia en dos fechas: 12/04 (t1) y 07/05 (t2). Ordenados por MHDI y municipio | Asociación espacial débilmente positiva entre la incidencia y el MHDI (LMI = 0,2 en t1 y LMI = 0,25 en t2) |
| En 140 (t1) y 144 municipios (t2) no se encontró asociación significativa MHDI-incidencia | |||||
| Imelda K. Moise; 2020; EE.UU.; ecológico | Florida Departament of Health COVID-19 Data and Surveillance Dashboard. US American Community Survey 5-year estimates (2014-2018) | Enero-21 de julio. Condado de Miami Dade. n = 2,7 M | 15 variables ordenadas en tres índices: SESOI, SDI y CVI en quintiles ascendentes en vulnerabilidad | Casos nuevos/100.000 habitantes. Ordenados por código postal y quintil | El incremento de una unidad de desventaja social se asocia a un aumento del 0,279% en la incidencia (p < 0,001) |
| El SDI (explica las variaciones en la incidencia mejor que el SESOI y el CVI (F2 = 1584 = 75,83; p < 0,001) | |||||
| Jie Quian et al; 2020; China; ecológico | China Information System for Diseases Control and Prevention (CISDCP), National Bureau of Statistics of China | Casos confirmados hasta el 28 de abril. n = 1.400 M. | Género, edad y provincia de origen (China) | Casos confirmados/millón de personas | La incidencia fue significativamente mayor en mujeres que en hombres (63,9 casos por millón en mujeres frente a 60,5 por millón en hombres; IC 95%: 63,3-64,5; IC 95%: 59,9-61,1; p < 0,001) |
| Christopher Scarpone et al; 2020; Alemania; ecológico | Robert-Koch-Institute. INKAR data portal. OpenStreetMap. German Bundesamt für Kartographie und Geodäise. European Environment Agency’s 100-metre resolution Population Density Grit | 28 de enero-31 de marzo. Alemania. n = 83 M | 368 variables. 31 empleadas en el modelo final | Casos nuevos/100.000 habitantes. Ordenados por condado | Regiones con alta incidencia presentan mayor densidad de iglesias cristianas y mayor porcentaje de voto que aquellas con baja incidencia, que a su vez presentan menor tasa de interacción poblacional y una mayor tasa de desempleo |
| Kate Strully et al; EE.UU.; 2020; ecológico | 2019 County Health Rankings and Roadmaps (CHRR), 2014-2018 American Community Survey 5-year-estimates, 2017 Chronic Conditions Data Warehouse, 2018-2019 Area Health Resource File, USAFacts COVID-19 counts | Enero-28 de mayo. EE.UU. n = 328 M | % de habitantes de etnia negra, asiática y latina o nacidos en el extranjero, densidad de población, edad, sexo, renta media, tasa de desempleo, % uso de transporte público para trabajar, tamaño medio del hogar, malas condiciones de vivienda, enfermedades crónicas en > 65 años, % personas sin seguro médico | Casos nuevos/100.000 habitantes. Ordenados por condado y región | La proporción de habitantes extranjeros se asocia positivamente a la incidencia (IRR = 1,106; IC 95%: 1,074-1,1139). Un aumento de un 1% en población extranjera se asocia a un incremento del 11,1% en la incidencia (IRR = 1,111; IC 95%: 1,082-1,197) |
| La proporción de habitantes de etnia negra y centroamericana se asocia positivamente a la incidencia (IRR = 1,031; IC 95%: 1,025-1,036. IRR = 1,130; IC 95%: 1,067-1,197) | |||||
| Cada incremento del 1% en población asiática se asocia con una disminución del 6,15% en la incidencia (IRR = 0,939; IC 95%: 0,904-0,974) | |||||
| Richard S. Whittle; EE.UU.; 2020; ecológico | NYC Department of Health and Mental Hygiene, Incident Command System for COVID-19 Response, ZCTA database, United States Census Bureau American Community Survey | Enero-5 de abril. Nueva York. n = 8,5 M | % de población joven dependiente, % de población > 65 años, hombres por cada 100 mujeres, densidad de población, índice de Gini, renta media, % de desempleo, % de población bajo el umbral de la pobreza, % de población sin seguro médico, n de camas de hospital/1.000 personas en un radio de 5 km | Casos detectados (positivos) en NYC hasta el 5 de abril. Ordenados por código postal | Un aumento del 5% de la población joven se asocia a un incremento del 2,3% en la incidencia (IC 95%: 0,4-4,2%, p = 0,021) |
| Un aumento de la densidad en 10.000 personas/km2 se asocia con un incremento del 2,4% en la incidencia (IC 95%: 0,6-4,2; p = 0,011) | |||||
| Una disminución de 10.000 dólares en la renta media se asocia con un incremento del 1,6% en la tasa de positividad (IC 95%: 0,7-2,4; p < 0,001) | |||||
| Incremento del 10% de la población negra se asocia a un incremento del 1,1% en la tasa de positividad (95% CI= 0,3-1,8%, p > 0,001) | |||||
| Marc Marí-Dell’ Olmo; España; 2020; ecológico | Departamento Catalán de Salud, R libraries CartoCiudad, ggmap, INE, censo municipal 2019 | 1 de marzo-15 de julio; 16 de julio-30 de noviembre. n = 1,6 M | Edad, sexo, área geográfica de residencia y renta | Incidencia acumulada para ambas olas. Ordenada por barrios | El RR de los barrios pobres era mayor tanto para las mujeres como para los hombres, comparado con los barrios ricos (RR = 1,67 (IC 95%: 1,41-1,96 para hombres; RR = 1,71 IC 95%: 1,44-1,99 para mujeres) |
| Las mujeres < 64 años muestran una incidencia acumulada mayor que la de los hombres en ambas olas. Después de esa edad, esa tendencia se invierte | |||||
| Unai Martin et al; España; 2021; Transversal de tendencia temporal | Red Nacional de Vigilancia Epidemiológica (RENAVE), INE, Sistema de Monitorización de la Mortalidad Diaria (MoMo) | 9 de marzo de 2020- 7 de febrero de 2021. (Tres olas) n = 47 M | Edad, sexo | Número absoluto de casos diagnosticados en cada ola | Mayor número de casos diagnosticados en mujeres en todos los períodos (60-65%: abril-mayo de 2020, 51-53,4% a partir de julio de 2020) |
| Por grupos de edad, el patrón por sexo no mostró diferencias relevantes |
CVI: Convergence of Vulnerability Index; DDSS: determinantes sociales; FU: Federal Unit; HII: Health Improving Index; IC: intervalo de confianza; IMD: Index of Multiple Deprivation; INE: Instituto Nacional de Estadística; IRR: razón de incidencias; LMI: Local Moran Index; M: millones; MHDI: Municipal Human Development Index; n: tamaño de la muestra/población de estudio; OR: odds ratio; PIB: producto interior bruto; RR: riesgo relativo: SDI: Social Disadvantage Index; SESOI: Socioeconomic Status and Oportunity Index; SVA: Social Vulnerability Atlas de Brasil; SVI: Social Vulerability Index; t1: primera fecha en la que se midió la incidencia en el estudio de Cavalcante Macial et al (14/04/2020); t2: segunda fecha en la que se midió la incidencia en el estudio de Cavalcante Macial et al (07/05/2020); UCI: unidad de cuidados intensivos.
DISCUSIÓN
En todos los estudios revisados en este trabajo, la distribución de los casos de COVID-19 estaba condicionada por los DDSS, describiéndose una incidencia mayor en aquellas zonas más deprimidas o con peores condiciones socioeconómicas.
Cuatro trabajos estudian las condiciones de la vivienda como determinante social15,20,27. En el estudio realizado en la India24 la incidencia era mayor en los distritos de Chennai en los que faltaban el agua corriente u otros servicios básicos. Las familias de las áreas más deprimidas se veían obligadas a desplazarse a diario hasta una fuente de agua municipal, donde entraban en contacto con otras personas, lo que posiblemente aumentase la transmisión del virus y su incidencia.
En Estados Unidos20 se relaciona igualmente la falta de instalaciones básicas en los hogares con el aumento de casos de COVID-19, existiendo una asociación estadísticamente significativa entre ambos. Esa incidencia mayor podría deberse a la dificultad para mantener una adecuada higiene y distancia interpersonal entre los habitantes del inmueble. En Brasil se observa la misma asociación directa.
El hacinamiento como característica de algunos hogares en zonas deprimidas es estudiado en cinco publicaciones. El estudio de Sharoda22 (Estados Unidos) lo asocia, por medio del Social Vulnerability Index (SVI), que ordena a la población en cuartiles de vulnerabilidad ascendente, a una mayor frecuencia de aparición de brotes y a brotes de mayor tamaño con un número elevado de contagios. Otras tres publicaciones encuentran una asociación directa entre el hacinamiento y la incidencia21,25.
Estos datos indican que las zonas con viviendas en peores condiciones (incluido el hacinamiento) se asocian a una mayor incidencia en los estudios incluidos. Esto se explicaría por la naturaleza de la transmisión del virus, que aumenta en espacios mal ventilados y con más residentes por metro cuadrado o peores condiciones higiénicas.
La renta media es otro de los DDSS más repetidos, aparece en 12 de los 15 estudios de la revisión.
Seis trabajos la incluyen en sus índices de vulnerabilidad junto con otras variables socioeconómicas. Dos de ellos emplean el índice Human Development Index/Municipal Human Development Index (HDI/MHDI)19,27, describiéndose una correlación espacial negativa entre este y la incidencia, es decir, aquellas áreas con mayor índice de desarrollo humano presentan menos casos de COVID-19 y viceversa. Otras tres publicaciones22,23,25 describen asociaciones directas entre la incidencia y los índices de deprivación (los casos aumentan a medida que disminuye el nivel socioeconómico de la población) o inversa para los índices de desarrollo (la incidencia disminuye a medida que aumenta el desarrollo de un área).
El nivel de ingresos parece asociarse, a la luz de estos hallazgos, a una distribución desigual de la COVID-19, detectándose un mayor número de casos en las áreas o ciudades con una menor renta media.
En relación con la renta, ocho estudios hacen referencia al empleo como DS. En algunos estudios22,27, una mayor tasa de desempleo se asocia a una incidencia menor de la COVID-19 o a un bajo riesgo relativo de contraerlo (IRR < 1-15). Esto podría explicarse porque la población desempleada pudo cumplir mejor las indicaciones de aislamiento domiciliario durante la primera ola y tuvo menos contacto con otras personas fuera de su núcleo familiar. En otro estudio23 las áreas con una prevalencia más alta fueron aquellas con mayor porcentaje de personas empleadas en trabajos manuales, esenciales o de cara al público. Estos datos podrían responder a una elevada exposición de estos colectivos o a la falta de equipos de protección.
Otros autores25 no encontraron una asociación clara entre el porcentaje de desempleo y la incidencia.
En esta revisión, el empleo se asocia con la incidencia de manera más errática que otros DDSS. Resultaría interesante desgranar los diferentes tipos de empleo para estudiar por separado cuáles de ellos, además de los sanitarios, entrañan un mayor riesgo de contagio por exposición.
El estatus migratorio/etnia en su relación con la incidencia se analizó en seis estudios. Quizá el más interesante sea el liderado por Strully15 (Estados Unidos), quien observa que el porcentaje de residentes no nacidos en Estados Unidos de cada condado se asocia directamente con el número de casos de COVID-19. El porcentaje de habitantes procedentes de Asia, en cambio, se relaciona de forma inversa con el número de casos. Una hipótesis que podría explicar este fenómeno es que este colectivo aumentó las medidas preventivas antes que lo hicieran otros grupos poblacionales, dada la experiencia reciente de sus familias en el continente donde apareció el virus.
El estatus migratorio/etnia parece ser otro componente explicativo relevante en la distribución geográfica de la COVID-19. Los residentes extranjeros de un país tienden a concentrarse en áreas de bajos ingresos, ejercer empleos peor remunerados y habitar en condiciones de hacinamiento, lo que puede convertirlos en un colectivo más vulnerable a la infección por aumento de la exposición y menor control de la transmisión.
Cinco estudios tienen en cuenta el nivel educativo de su población. Ahmad20 describe que un mayor porcentaje de residentes sin diploma de enseñanza media aumenta el riesgo relativo de incidencia en su población, a nivel estatal, en Estados Unidos. Dasgupta22 asocia el riesgo de aparición de focos de manera directa con el porcentaje de personas con bajo nivel de fluencia en inglés (idioma oficial de Estados Unidos).
En esta revisión, el nivel educativo parece asociarse de forma débilmente positiva con la incidencia. No obstante, sería procedente investigar esta variable de forma aislada (ningún estudio de los incluidos se centraba en la educación como DDSS único) para establecer si existe una relación con el número de contagios. El nivel educativo condiciona en su mayor parte el tipo de empleo que se ejerce y, por tanto, el nivel de exposición en el mismo, influido también por el empleo de medidas de protección facilitadas o exigidas por el lugar de trabajo.
El género como DS es estudiado de forma específica12,14 en dos trabajos. Uno de ellos se centra en la población de china continental. La incidencia de la COVID-19 resultó mayor en mujeres, destacándose que un 4,7% de dicha población femenina trabajaba en el sector sanitario frente a un 3,5% de los hombres, lo que explicaría una mayor exposición al virus. Ante los cierres de escuelas y el decreto de cuarentena en China, las mujeres, que ya ejercían el rol principal de cuidadoras, tanto a nivel profesional (representan un porcentaje importante del personal sanitario y de los empleos de cuidados) como en casa, han podido estar más expuestas a la infección, lo que explicaría estos resultados, ya descritos en la crisis del Ébola en 2014-201628.
El segundo estudio, realizado en España14, extrae conclusiones parecidas: la distribución de la COVID se ve influenciada por la variable género. Es posible que, a pesar de esta mayor exposición derivada del rol de cuidadoras, las mujeres sigan de forma más estricta las recomendaciones preventivas y generen una mayor respuesta inmunitaria frente al virus. Estos mecanismos podrían haber compensado los riesgos derivados de los roles de género, dando como resultado tan solo un ligero aumento en la incidencia frente a los hombres.
FORTALEZAS Y LIMITACIONES
Entre las fortalezas del trabajo, destaca la selección de estudios de seis países diferentes en tres continentes, en pos de una perspectiva global, que enriquece enormemente el trabajo y la pertinencia y la utilidad en el momento actual, marcado por la situación epidemiológica relativa a la COVID-19.
Como limitaciones, existe la posibilidad de que más estudios pertinentes se publiquen a partir de la fecha de publicación del trabajo, sin, por tanto, poder ser incluidos, o que estudios interesantes en otros idiomas distintos al inglés, francés o español hayan quedado fuera de la selección. Dado que la mayoría de los estudios recogidos son de tipo ecológico, cabe nombrar la falacia ecológica como limitación. Los estudios ecológicos tampoco permiten hacer inferencias a nivel individual, tan solo al nivel de la población estudiada.
Por último, algunos autores que empleaban índices compuestos por varios determinantes sociales (índices de desarrollo humano o vulnerabilidad) no facilitaban datos aislados del análisis de cada componente; en esos casos no se ha logrado perfilar de forma concreta la asociación entre un determinante concreto y la incidencia, y se ha empleado el dato estadístico global.
CONCLUSIONES
Los DDSS condicionan la distribución de la COVID-19 en diferentes contextos.
Los colectivos en situación económica desfavorecida, especialmente aquellos con baja renta y/o pobreza material, menor nivel educativo, peores condiciones de vivienda y que tienen empleos de cara al público, lo que supone una mayor exposición, se encuentran en una situación más vulnerable frente a esta enfermedad, y se da entre ellos una incidencia más alta que en los estratos sociales superiores. Uno de estos colectivos tiende a estar formado por personas de etnia negra o hispana y acumula, de media, más vulnerabilidades de entre las anteriormente descritas.
Las mujeres presentan también una vulnerabilidad especial, probablemente derivada de su rol como cuidadoras y su presencia como trabajadoras en el entorno sanitario. Sería interesante precisar esta asociación, comparando la presencia de trabajadoras en puestos asistenciales y la cantidad de tiempo invertido durante la pandemia cuidando de personas dependientes, con los mismos valores para la población masculina.
Asimismo, resultaría pertinente analizar de forma aislada el nivel educativo y el desempleo en futuros estudios para poder extraer conclusiones más claras respecto a su asociación con la incidencia.