INTRODUCCIÓN
En el Hospital General Universitario de Ciudad Real (HGUCR) el Programa de Optimización de Antimicrobianos Carbapenémicos (PROAC) se constituyó y comenzó a realizar recomendaciones el 12 de mayo de 2014. En los dos primeros años de funcionamiento del PROAC se obtuvieron buenos resultados, destacando: casi 1.200 recomendaciones, aceptación de las mismas en un 88%, reducción del consumo de carbapenémicos del 64% y un ahorro económico asociado importante (aproximadamente 100.000 euros anuales)1, por lo que nos propusimos ampliar el proyecto. Así, se renombra al Grupo PASA (Programa de Asesoramiento Antimicrobiano) en 2017 al incluir otras familias de antibióticos en el seguimiento, habiendo realizado hasta la fecha más de 3.000 recomendaciones.
Aunque en 2017 se iniciaron los problemas de suministro nacional de piperacilina/tazobactam2, fue en abril de 2018 cuando nuestro centro sufrió problemas graves de escasez del medicamento, obligando a adquirir el fármaco a través del Servicio de Medicamentos en Situaciones Especiales, importado como medicamento extranjero. Se trataba de un antibiótico muy utilizado y probablemente sobre utilizado en nuestro hospital (tercero por orden de principio activo en el año 2017 medido en dosis diaria definida) y a nivel nacional3,4. Debido al problema de desabastecimiento y a que su precio de compra se multiplicó por 18 (27,04 vs. 1,46 euros), pasando a ser uno de los antimicrobianos más costosos, la Dirección Médica del HGUCR, solicitó al equipo del PASA su intervención en la gestión de la indicación de dicho fármaco, decidiéndose realizar, de manera temporal, la valoración/revisión de los pacientes en los que se prescribiera, y emitiendo una recomendación dirigida al médico responsable del paciente. En junio se normalizó el suministro, aunque, durante el mes de agosto, se repitió el problema de escasez.
Se contó con el apoyo institucional necesario, ya que la Dirección Médica fue quien impulsó que el grupo PASA iniciase este proyecto e incorporase a su cartera de servicios la valoración de las prescripciones de piperacilina-tazobactam, se informó a todos los profesionales del HGUCR sobre los problemas de suministro, la importancia de optimizar los tratamientos y la herramienta con la que contarían como ayuda (el grupo PASA).
El objetivo del presente estudio es conocer el impacto, incluyendo evaluación clínica, económica y de actividad, de la recomendación de cambio de indicación de piperacilina/tazobactam, a través del PASA del HGUCR, durante los periodos de desabastecimiento de 2018.
MATERIAL Y MÉTODOS
Estudio prospectivo en el que se analizaron las intervenciones efectuadas en pacientes de Cuidados Intensivos, Reanimación, Urgencias y hospitalización, salvo Pediatría, durante dos periodos de desabastecimiento de piperacilina-tazobactam: del 2 de abril al 18 de junio y del 10 al 17 de agosto de 2018. Se evaluaron las prescripciones siguiendo las recomendaciones de la Agencia Española del Medicamento y Productos Sanitarios y del Plan Nacional de Resistencia Antibióticos disponibles5.
Se definieron variables demográficas (edad y sexo), clínicas (escala Charlson abreviada)6, antibioterapia previa, antecedente de colonización por microorganismo multirresistente (resistencia a más de una familia o grupo de antimicrobianos a la que habitualmente son sensibles) y/o infección con muestra clínica ordinariamente estéril con microorganismos multirresistentes, solicitud de cultivo adecuado (en el momento de la prescripción o durante los 7 días previos), foco principal de infección, indicación adecuada de piperacilina-tazobactam (elección y posología del antimicrobiano para obtener los mejores resultados clínicos, con mínima toxicidad para el paciente y/o menor impacto en la aparición de resistencias), recomendación realizada (mantener, escalar, sustituir por uno o varios antibióticos de similar o menor espectro, cambiar de pauta posológica u otro tipo de recomendación), tratamiento propuesto (antibiótico u antibióticos, dosis e intervalo posológico), aceptación (si/no), curación y mortalidad atribuible a la infección y mortalidad bruta a los 30 días. Así mismo, se evaluó el impacto en consumo en dosis diaria definida (DDD) por 100 estancias-día, y coste de piperacilina-tazobactam y carbapenémicos consumidos en el HGUCR durante el periodo de seguimiento comparado con el mismo periodo del año anterior, medido en precio de compra de cada periodo.
La variable recomendación realizada se subclasificó como:
• Continuar igual: no implica ninguna modificación en el tratamiento antibiótico del paciente.
• Escalar: cambiar piperacilina-tazobactam por otro de mayor espectro, generalmente del grupo de los carbapenémicos.
• Sustituir por uno o varios antibióticos de similar o menor espectro: generalmente cefalosporinas de tercera/cuarta (asociado o no a anaerobicidas) generación o quinolonas.
• Suspender: no dejar activo ningún tratamiento antibiótico.
• Cambiar de pauta: modificar dosis, intervalo de dosificación o tiempo de infusión (perfusión extendida, continua…).
• Otras: recomendaciones no incluidas en las anteriores y que no imiplican una modificación en la prescripción de piperacilina-tazobactam, que afectan a otros antimicrobianos prescritos (anaerobicidas, antifúngicos, tuberculostáticos o con antimicrobianos con espectro para Gram positivos multirresistentes).
Cada día, el farmacéutico miembro del PASA, revisó los tratamientos activos con piperacilina-tazobactam y transmitió al resto de miembros del grupo la información actualizada. Se valoraron los nuevos tratamientos prescritos y la necesidad de seguimiento específica de pacientes ya incorporados al programa. Junto a los datos aportados desde el Servicio de Farmacia, el microbiólogo responsable del PASA, completa la base de datos con los datos microbiológicos de interés, compartida asimismo con el resto de profesionales del grupo.
Se realizaron sesiones multidisciplinares diarias con todos los miembros del equipo PASA (Medicina Interna, Cuidados Intensivos, Microbiología, Medicina Preventiva y Farmacia), en las cuales se ponían en común antecedentes de interés, datos clínicos, microbiológicos y farmacológicos actualizados, así como si fuese necesario el tipo de aislamiento recomendado con el fin de conseguir consensuar el mejor tratamiento para cada paciente y se establece un plan de actuación para los casos revisados que requieran mayor interés.
Los clínicos del PASA revisaron y emitieron una recomendación diariamente (días laborables) sobre los pacientes con piperacilina-tazobactam:
1. Al inicio del tratamiento o siguiente día laborable, con el fin de supervisar la petición de cultivos, ajustar dosis insuficientes o excesivas (estas últimas menos frecuentes), evitar combinaciones de antibióticos inadecuadas o simplemente mejorables y evitar el empleo de este antibiótico de manera indiscriminada sin justificación clínica y/o microbiológica.
2. Al 5º día o siguiente día laborable, ya que suele haber datos microbiológicos disponibles y datos evolutivos suficientes para valorar modificaciones (desescalada, suspensión, etc.). En el caso de que en la primera revisión el tratamiento sea dirigido y la recomendación del PASA sea continuar con el tratamiento, no se hará esta segunda revisión.
3. Al 10º día o siguiente día laborable, ya que muchos de los síndromes infecciosos habituales no requieren una duración superior y permite valorar la posibilidad de suspender del tratamiento.
4. Al 21º día o siguiente día laborable, ya que después de tres semanas de tratamiento en muchas ocasiones o bien la infección ya está resuelta y por tanto el antimicrobiano es innecesario o bien podría requerir un cambio de tratamiento o buscar otro proceso que no se haya identificado como causante de la sintomatología.
Una vez revisados los antecedentes (antibioterapia, ingresos, infecciones, comorbilidades, factores de riesgo…), junto a la información clínica y microbiológica de los pacientes seleccionados, incluyendo la visita médica, se realizaron recomendaciones respecto al tratamiento con piperacilina-tazobactam. La vía de comunicación, con el médico responsable de la prescripción, fue de forma escrita en la historia clínica del paciente y verbal, siempre que se localizara al facultativo prescriptor o, en su defecto, al facultativo de guardia.
Análisis estadístico
Se comparó el número de casos que evolucionaron a la curación clínica y la mortalidad bruta a los 30 días, entre los pacientes cuyos facultativos aceptaron o rechazaron la primera recomendación de modificación de tratamiento (al iniciar piperacilina-tazobactam). Para ello se realizó un análisis univariante, aplicando la prueba de Chi-cuadrado para las variables cualitativas.
RESULTADOS
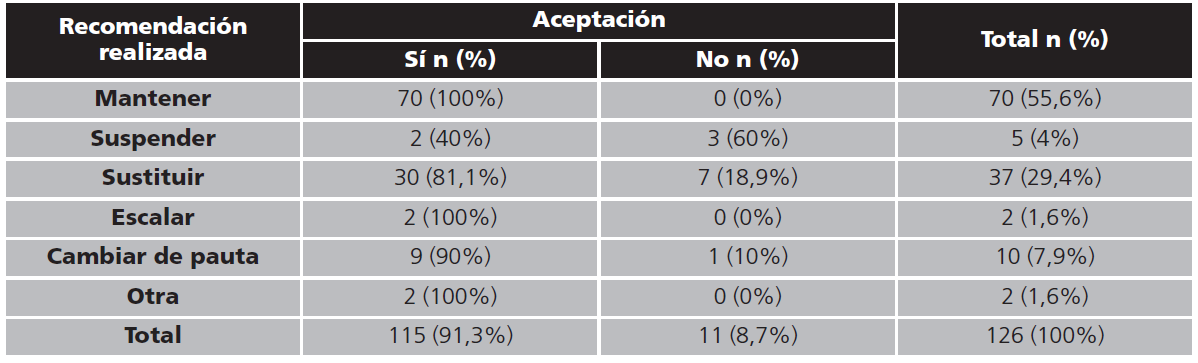
Se revisaron el 100% de los pacientes a los que se les prescribió piperacilina-tazobactam. Se realizaron 181 recomendaciones (media de 3,2 recomendaciones/día), de las que 84 (46,4%) implicaban alguna modificación del tratamiento (Tabla 1). El 69,6% (n=126) corresponden a recomendaciones al inicio del tratamiento. La tasa de aceptación por parte de los facultativos responsables de los pacientes fue del 91,6% (n=164).
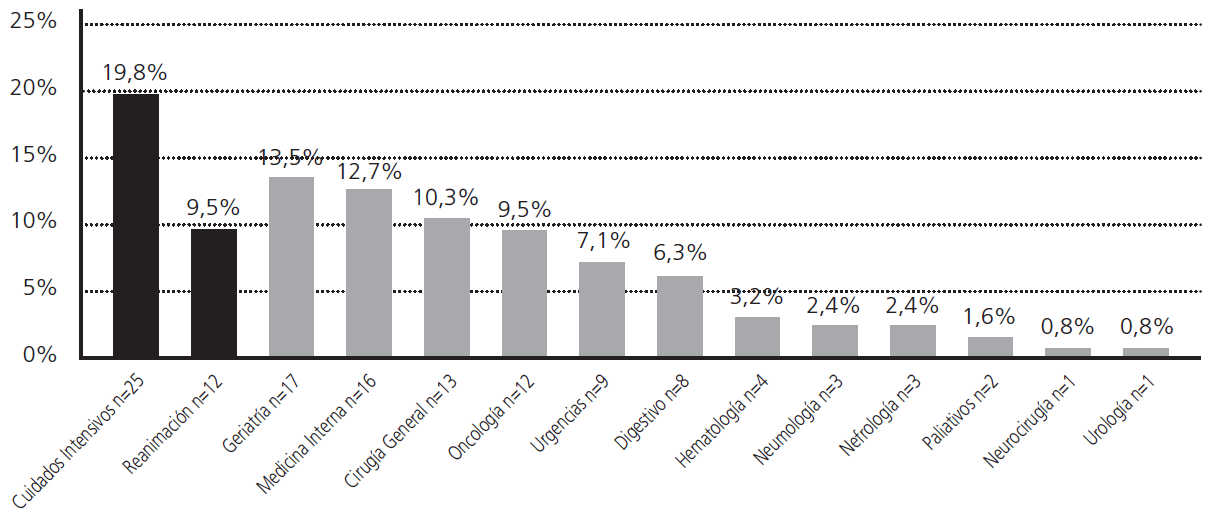
Se evaluaron un total de 126 pacientes (media de 1,4 recomendaciones por paciente), 61,9% varones y mediana de edad de 71,5 años (rango 22-95), siendo los servicios más frecuentemente informados (Figura 1) Cuidados Críticos, Geriatría, Medicina Interna y Cirugía General.
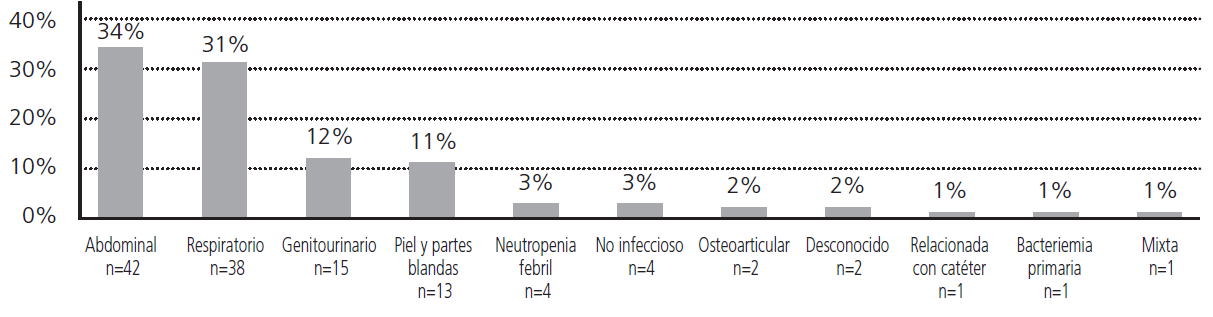
La mediana diaria de tratamientos nuevos de piperacilina/tazobactam evaluados fue de 2 (rango 0-6). El 75% (n=86) había recibido antibioterapia en el mes previo, el 16% (n=20) tenía antecedentes de microorganismo multirresistente y el 35% (n=44) presentaban una comorbilidad alta (Charlson abreviado ≥3). La indicación fue empírica al inicio en el 76% (n=96) y se había obtenido muestra de cultivo adecuado al foco de sospecha en el 75% (n=95) de los pacientes en el momento de la prescripción, sin embargo, en 66 casos de 95 pacientes (70%) con peticiones de cultivo aún no se disponía de resultado de microbiología o este había sido negativo. Los focos más frecuentes fueron (Figura 2) el abdominal y el respiratorio.
Al inicio del tratamiento se consideró que fue adecuado en el 55,6% (n=70) de los pacientes, en los que se recomendó su mantenimiento (Tabla 2). El resto de recomendaciones al inicio del tratamiento fueron: 29% (n=37) desescalada (aceptación 81%); 8% (n=10) ajuste de posología (aceptación 90%); 4% (n=5) suspensión de antibioterapia (aceptación 40%); 1,6% (n=2) escalada (aceptación 100%), siendo su aceptación global del 91% (n=115).
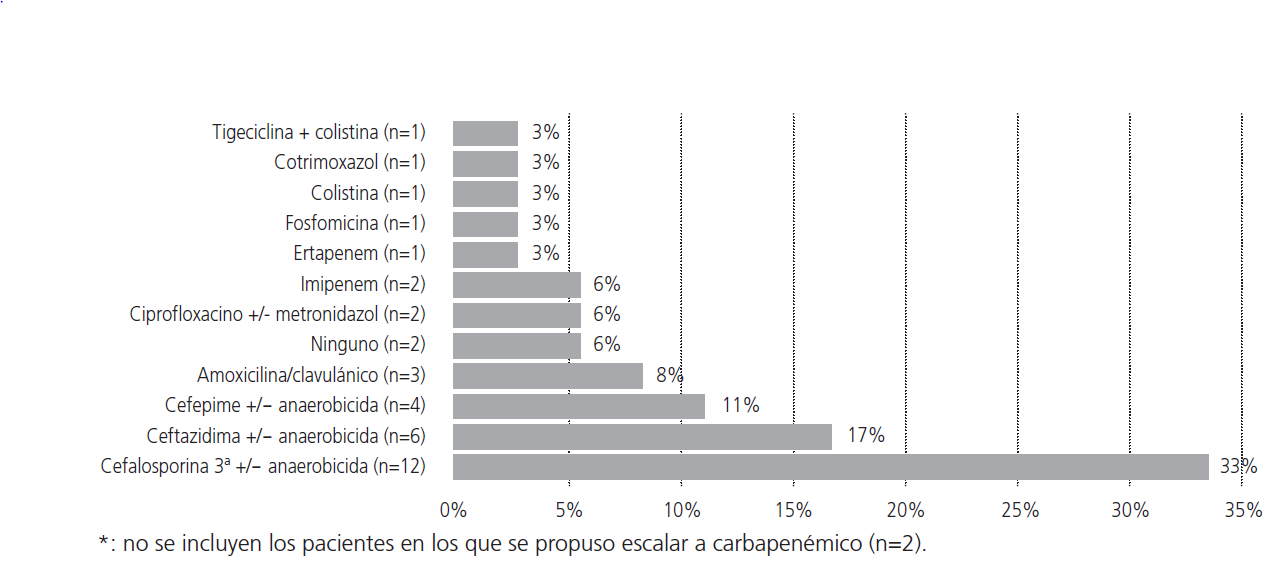
Los antibióticos más recomendados para sustituir a piperacilina-tazobactam fueron (Figura 3) cefalosporinas acompañadas o no de anaerobicida (60%).
La curación clínica fue del 85% (n=103), la mortalidad bruta a 30 días del 21% (n=27) y la mortalidad atribuible al proceso infeccioso a los 30 días del 8,7% (n=11). Entre los pacientes cuyos facultativos aceptaron o rechazaron la primera recomendación de modificación de tratamiento, no se encontraron diferencias estadísticamente significativas en cuanto a curación clínica (86% (30/35) vs. 56% (5/9); p=0,068) ni en mortalidad bruta a 30 días (22% (8/36) vs. 30% (3/10); p=0,68).
El consumo de piperacilina-tazobactam se redujo un 58,6% (7,24 vs. 3 DDD/100 estancias), con un ahorro estimado (suponiendo un consumo igual en el periodo de estudio de 2018 al de 2017) de 204.299 euros en los 4 meses de seguimiento. El consumo de carbapenémicos aumentó un 6,1% (2,61 vs. 2,77 DDD/100 estancias) en el mismo periodo (Tabla 3). Por tipo de carbapenémico ertapenem (menor impacto ecológico) aumento un 49% (0,49 vs. 0,80) mientras que el de meropenem junto a imipenem disminuyó un 7,1% (2,12 vs. 1,97).
DISCUSIÓN
Este proyecto implicó directamente a profesionales de 5 servicios clínicos con una implicación activa diaria y el compromiso de optimizar el uso de piperacilina-tazobactam, durante un periodo de escasez de producto. Por la elevada prescripción del antibiótico, indirectamente afectó a prácticamente la totalidad de servicios y profesionales del centro, ya que el grupo PASA sólo realiza recomendaciones, sin que suponga la imposición de un determinado tratamiento, por lo que, si dichas recomendaciones son aceptadas y se cumplen los objetivos, es gracias a las sinergias surgidas entre los facultativos prescriptores y los del PASA. Inherente a las recomendaciones va la promoción del uso adecuado de estos fármacos y de los recursos para el diagnóstico7,8.
La implantación de una reunión diaria entre todos los miembros del PASA, supone un gran esfuerzo, pero ello ha redundado en una importante mejora de la comunicación entre los miembros del equipo y la calidad de las recomendaciones, además de que la transmisión de información entre los profesionales de los diferentes servicios es a tiempo real y actualizada.
Además de la elevada tasa de aceptación, a continuación, se detalla la repercusión del estudio en los tres aspectos clave de la intervención: clínico, ecológico y eficiencia.
1. Clínico: los pacientes incluidos en proyecto, a pesar de sufrir infecciones graves en muchos casos (29% críticos, 39% alta comorbilidad), obtenemos una tasa de curación elevada y una mortalidad atribuible al proceso infeccioso baja9. La mortalidad en aquellos pacientes cuyos médicos responsables no aceptaron las recomendaciones del grupo PASA fue superior y con una tasa de curación inferior, aunque sin diferencias estadísticamente significativas. En cualquier caso se demuestra que no hay peores resultados clínicos cuando se aceptan las recomendaciones.
2. Ecológico: se ha producido un importante descenso en el consumo de piperacilina-tazobactam, con un aumento mínimo del de carbapenémicos. Además el carbapenémico que aumenta en consumo es ertapenem, que es el de menor espectro, produciéndose incluso, un ligero descenso de los otros carbapenémicos (meropenem e imipenem). Los antibióticos mayoritariamente recomendados (cefalosporinas de tercera generación) tienen menor espectro y sólo en dos pacientes se recomendó lo que demuestra que esta intervención no ha supuesto un aumento significativo del impacto ecológico10.
3. Eficiencia: se estima un coste evitado de más de 200.000 euros.
Como en el caso de cualquier programa de optimización de antibióticos (PROA), se trata de un programa de mejora de la calidad, que se basa en la realización de una evaluación de la prescripción de antimicrobianos, en este caso piperacilina-tazobactam y en la elaboración de recomendaciones específicas para los médicos prescriptores, sin que impliquen una acción restrictiva o impositiva sobre la prescripción7,8. Quizás entre los aspectos más innovadores y/u originales podríamos destacar:
1. Que la selección de los pacientes a valorar/revisar por el equipo PASA no lo marcan ni las características individuales del paciente (fallo de órganos, gravedad…), ni características de la infección (microorganismos multirresistentes, infecciones de difícil control…), ni las características del fármaco (amplio espectro de acción, estrecho marguen terapéutico, nuevos antibióticos…) que es lo más habitual en los PROA4, sino la escasez de producto. Los problemas de suministro de fármacos, en particular los antibióticos, son cada vez más frecuentes11,12, por lo que los equipos PROA deben estar preparados para modificar su cartera de servicios en función de las necesidades que vayan surgiendo para tratar de paliar los periodos de desabastecimiento. Cada desabastecimiento puede enfocarse como una oportunidad para optimizar la prescripción de ese fármaco.
2. En nuestro proyecto se revisan/valoran todos los tratamientos y en cualquier paciente, incluyendo todos los servicios (excepto Pediatría actualmente) y no una muestra, como suele ser lo habitual4. Esto evita sesgos de selección de pacientes o servicios y permite conseguir los objetivos en un breve periodo de tiempo.
3. Realizamos varias recomendaciones a lo largo del tratamiento (días 1, 5, 10 y 21), pero la primera se realiza siempre en el día de la prescripción o siguiente día laborable, incluso en los tratamientos empíricos sin resultados microbiológicos. Esto permite optimizar la terapia antibiótica, si procede, desde el primer momento de la prescripción, incluyendo recomendaciones sobre toma de muestras microbiológicas para aumentar las posibilidades de tratamiento dirigido y sobre precauciones para evitar la propagación de la infección y prevenir brotes nosocomiales.
4. Los resultados obtenidos por este proyecto, en cuanto que no ha supuesto un aumento de mortalidad, ni una disminución de los pacientes curados, unido a la mejora en el impacto ecológico y al enorme coste evitado, hacen que la intervención del grupo PASA se haya convertido en una estrategia muy útil para la consecución del objetivo propuesto, que no es otro que evitar que el desabastecimiento de un fármaco, suponga un riesgo para nuestros pacientes.
CONCLUSIONES
Podemos concluir que la intervención del grupo PASA sobre la prescripción de piperacilina-tazobactam ha sido mayoritariamente aceptada, eficiente, neutra en los resultados clínicos (curación y mortalidad) y ha evitado el desplazamiento a carbapenémicos, por lo que la continuidad del proyecto se convierte en una mejora importante en la calidad asistencial y la seguridad de los pacientes.
Conflicto de intereses: Los autores declaran no tener conflicto de intereses.