INTRODUCCIÓN
La presencia patológica de gas intravascular puede tener diferentes etiologías. Las modificaciones de presión atmosférica ambiental pueden conducir a la formación de aeroembolismo. La presencia de embolismo arterial gaseoso, se explica por barotraumatismos pulmonares y el producido por burbujas de nitrógeno en la enfermedad descompresiva principalmente en buceo pero también otras actividades.1,2
En el ambiente hospitalario hay un incremento de casos descritos en la literatura científica sobre embolismos no trombóticos yatrogénicos, como consecuencia de la realización de diversas técnicas diagnósticas y terapéuticas3,4
La presencia de pequeñas cantidades de gas ha sido descrita en procedimientos de radiología diagnóstica, tras colocación y retirada de accesos venosos centrales y durante cirugías endoscópicas, cardiacas o en neurocirugía.5
En estos casos no suelen presentan síntomas o éstos son leves debido su disolución en el filtro pulmonar5.
En el caso de radiología vascular, debido a la necesidad de infusión venosa y arterial con contraste a presión, incrementa notablemente el riesgo de embolización de grandes volúmenes de aire.
Ante la repercusión de los casos de embolismo masivo con clínica cardiológica o neurológica, se describe un caso tratado en nuestra institución y se realiza una breve revisión de esta patología.
CASO CLÍNICO
Se trata de un varón de 77 años con antecedentes de Fibrilación auricular permanente, bloqueo bifascicular, HTA. DM2 insulindependiente. Hipercolesterolemia.
Durante la realización de un angioTC cardiaco presenta de forma brusca pérdida de conciencia y asistolia. Se realiza in situ en la sala de radiodiagnóstico RCP avanzada consiguiendo la recuperación del paciente.
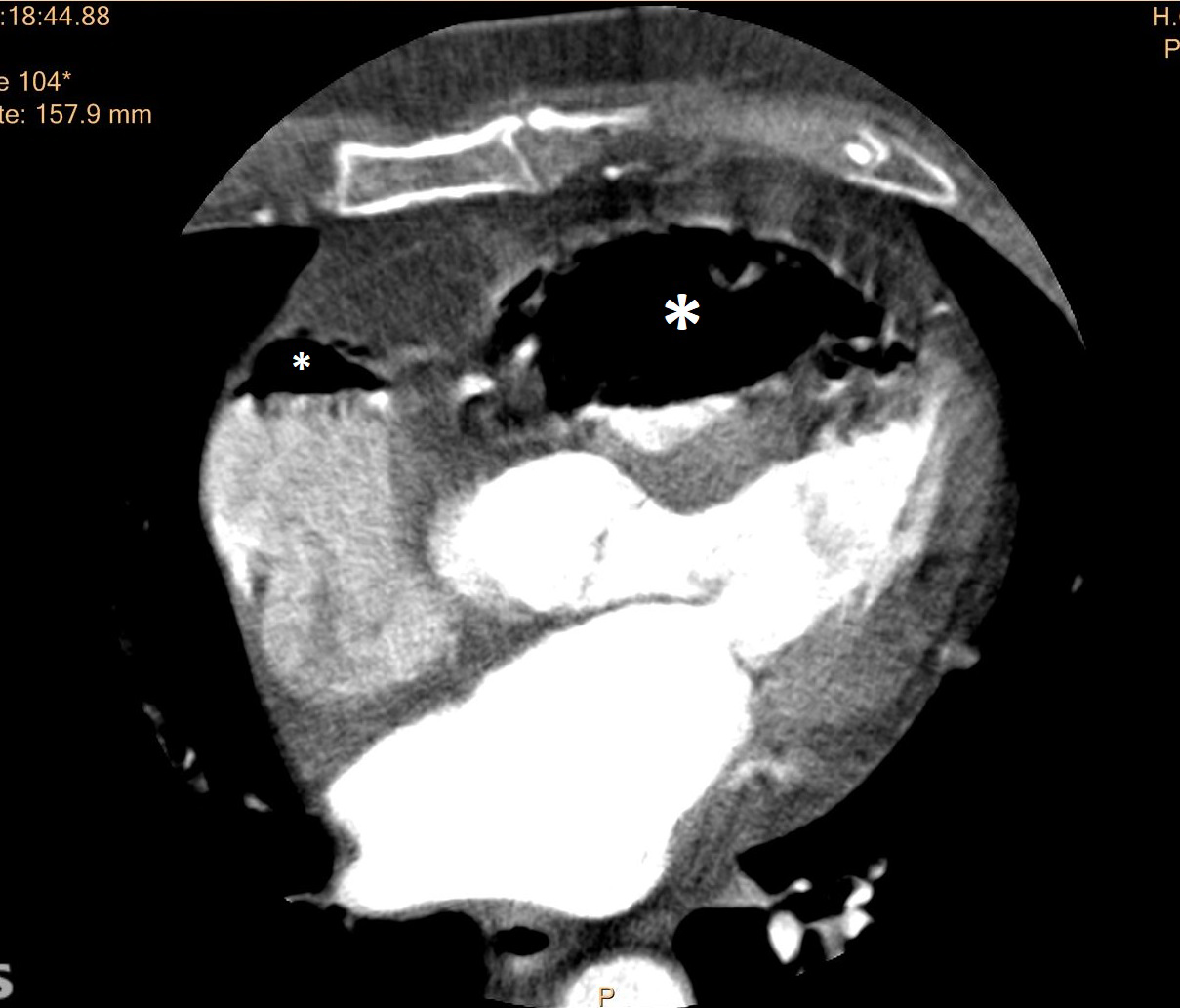
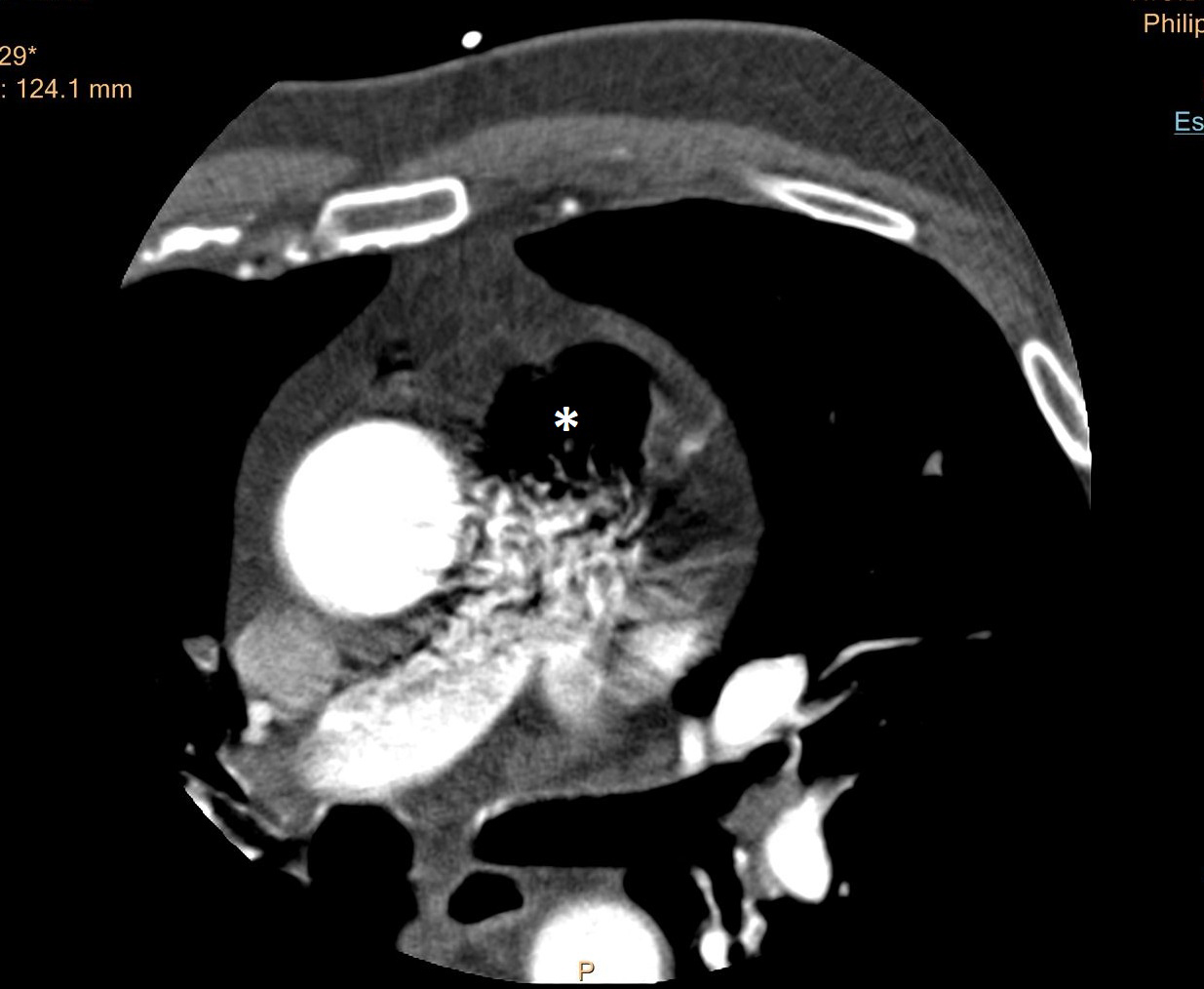
Tras visualizar las imágenes del TC, se observa embolismo gaseoso masivo en cavidades derechas. (Fig 1) y en arteria pulmonar principal (Fig. 2). Se calcula el volumen de aire de 130 -140cc.
Ante los hallazgos descritos y la inestabilidad hemodinámica se decide tratamiento urgente en cámara hiperbárica multiplaza (CH) presente en el mismo Hospital Central de la Defensa.
El paciente permanece con intubación orotraqueal precisando ventilación asistida. Se realiza sedación con Propofol a dosis de 15 ml /h y con Fentanest a 8 ml /h y utilización de bolos de rescate.
El tratamiento hiperbárico consistió en la aplicación de la tabla 6 de la USNAVY modificada. (Fig. 3).

Fig 3. Tabla 6 modificada, sin descansos de oxígeno y ampliación de 2 periodos de 20´ en 18 metros y otros dos de 60´ en 9 metros, con modificación de la velocidad de ascenso de 18 a 9m y de 9 a 0 metros. (MCA metros de columna de agua).
En todo momento durante el tratamiento dentro de la CH el paciente estuvo asistido por el médico especialista en Medicina Subacuática e Hiperbárica y por la enfermera especializada en Enfermería en Ambiente Hiperbárico.
A la finalización del tratamiento de OHB y para valorar la efectividad del mismo, se realiza TC de tórax y craneal (Fig. 4). Se aprecia la total desaparición de la embolia gaseosa cardiopulmonar y ausencia de lesiones a nivel cerebral.
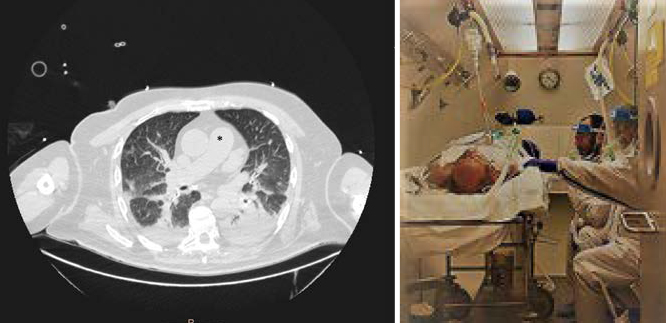
Fig 4. TC torácico de control. Se observa la presencia de algunas atelectasias y condensaciones triangulares con base pleural, en segmentos posteriores, posiblemente causados por la posición, la oxigenoterapia e infartos pulmonares.
El paciente permanece monitorizado en Unidad de Cuidados Intensivos durante las siguientes 12 horas. Se realiza ventana de sedación, comprobando el estado neurológico del paciente, con respuesta a órdenes, movilidad de 4 extremidades y sin focalidad. Progresa hasta extubación. Permanece hemodinámica y respiratoriamente estable, siendo trasladado a planta.
DISCUSIÓN
El embolismo venoso aéreo es poco frecuente pero conlleva una alta mortalidad, estimada en más del 20% de los casos6
Está descrita la presencia de aire intravenoso en relación con la realización de TC con inyección de contraste en un 23% de los casos realizados.7
A pesar del importante número de casos, la mayoría son asintomáticos localizándose los émbolos en arteria pulmonar y en vena subclavia o axilar.
Los casos más graves se relacionan con el volumen de aire inyectado. Se estima que un valor entre 200 y 300 mL de aire intravenoso se considera letal.8
Otros factores que determinan la clínica y la gravedad de la misma son la posición del paciente, la patología de base y sobretodo la velocidad de infusión. Por este último motivo la sintomatología más grave está asociada al uso de inyectores en las pruebas radiológicas diagnósticas.9
Por otro lado la presencia de comunicaciones intracardiacas derecha-izquierda como en el caso del Foramen oval o en malformaciones arteriovenosas pulmonares (embolismo paradójico) conducen al agravamiento del cuadro con sintomatología isquémica neurológica aunque sean pequeños volúmenes inyectados.10
Los síntomas más habituales del aeroembolismo venoso pulmonar son la disnea de aparición rápida, dolor torácico, tos, alteraciones del ritmo cardiaco, hipotensión y shock cardiogénico. En los casos más graves y en relación con el volumen aereoembólico, puede presentarse la clínica como Cor pulmonare y asistolia por bloqueo del flujo venoso pulmonar.
Ante la aparición de estos síntomas y la sospecha de embolismo aéreo se debe posicionar al paciente en Trendelemburg y decúbito lateral izquierdo. Esta posición denominada de Durant intenta evitar la llegada de burbujas a sistema nervioso central a través de las carótidas.11
Además de esto debe administrarse oxígeno a alto flujo con el fin de incrementar la oxigenación tisular y favorecer la reabsorción del nitrógeno.
La oxigenoterapia hiperbárica (OHB) es el tratamiento de elección de embolias aéreas cerebrales, al conseguir la reducción del volumen de las burbujas inmediatamente y además facilitar la disolución de las mismas.12
El tratamiento del embolismo gaseoso en cámara hiperbárica es una de las indicaciones tipo I según European Underwater and Baromedical Society de la Undersea and Hyperbaric Medical Society.13
Los protocolos de tratamiento indican la utilización de tablas de recompresión a 50 metros con tratamiento con aire y posteriormente con oxígeno (tabla 6A), o tratamiento a 18 metros con oxígeno (tabla 6), pero se han descrito casos con recuperación completa utilizando una tabla 6, incluso con tratamiento diferido en 20 horas.14
En nuestro caso decidimos tratar con una tabla 6 de la US NAVY que fue modificada, ampliada con dos periodos en 18 metros y otros dos en 9 metros. Además se modificó la velocidad de ascenso entre las paradas de 18 a 9 metros y de 9 metros a superficie, aumentando de 30 minutos a 60 minutos.
El tiempo total de tratamiento fue de 478 minutos.
No se realizaron paradas de aire, ya que se consideró que la posibilidad de intoxicación aguda por oxígeno era menor al estar el paciente inconsciente. El paciente no presentó en ningún momento clínica de neurotoxicidad por hiperoxia.
Los motivos que determinaron aplicar esta modificación de la tabla 6 fueron evitar someter a una profundidad de 50 metros a un paciente inconsciente, la rapidez en que se instauró el tratamiento, la experiencia por parte del equipo con la tabla usada, la fiabilidad del respirador, y evitar someter a los acompañantes a un riesgo mayor de enfermedad descompresiva.
CONCLUSIONES
La disponibilidad de cámara hiperbárica en el mismo Centro Hospitalario donde se produjo el accidente permitió el tratamiento precoz y la recuperación completa del paciente.
Ante casos de embolismo aéreo con clínica cardiológica y neurológica grave donde el tratamiento con OHB es de elección debe valorarse la conveniencia y viabilidad de un traslado a un Centro con Servicio de Medicina Hiperbárica con posibilidad de tratamiento de pacientes intubados y atención 24 horas.