Mensajes Clave
1. Se identificó un predominio de la afectación bulbar (69,20%). El tiempo medio transcurrido entre el momento del inicio de los síntomas y el diagnóstico de la enfermedad fue de 1,62 años, pero en la mayoría de los pacientes (53,85%) fue menos de 1 año.
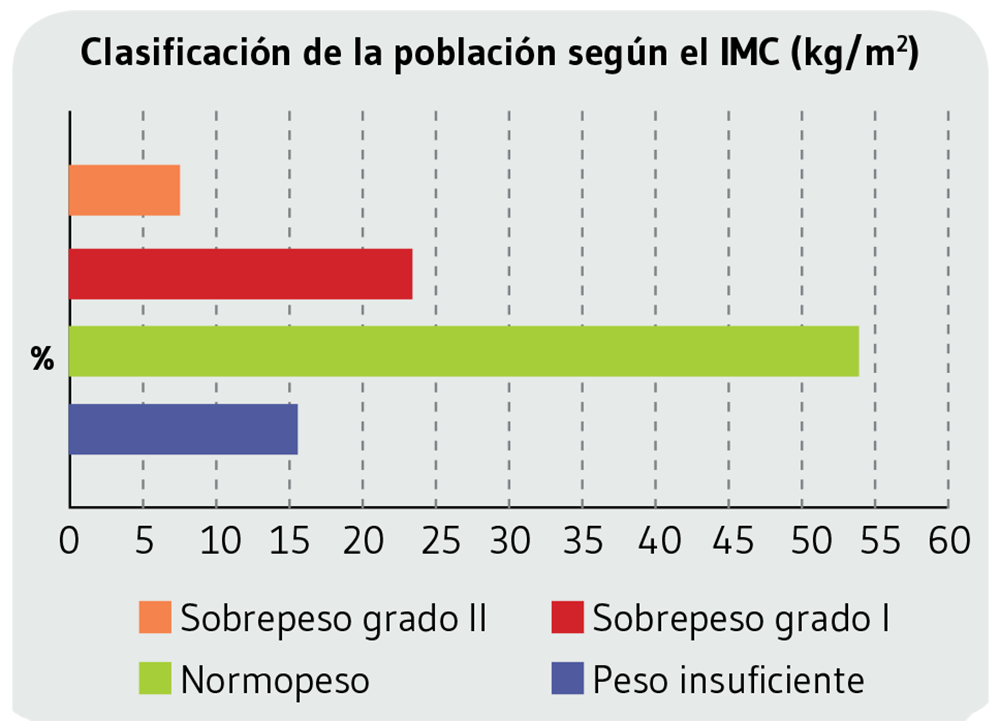
2. La mayoría de los pacientes (54%) presentó normopeso, el 15% un peso insuficiente, un 23% sobrepeso de grado I y un 8% sobrepeso de grado II. Ninguno de los pacientes presentó obesidad.
3. Los pacientes portugueses con ELA presentaron una ingesta nutricional deficiente en nutrientes como la fibra, magnesio, vitamina D, E, B8 y B9. Estos nutrientes presentan un papel importante en el desarrollo de la enfermedad. En comparación a las recomendaciones, la ingesta de proteínas, lípidos, ácidos grasos saturados y sodio fue superior.
Introducción
La esclerosis lateral amiotrófica (ELA) es una enfermedad neurodegenerativa crónica y progresiva, que afecta al sistema nervioso central. Produce una disfunción selectiva de las neuronas motoras superiores (corteza cerebral) e inferiores (tronco del encéfalo y médula espinal), alterando el funcionamiento del músculo esquelético. Todo ello deriva en atrofia, debilidad muscular e incremento del grado de dependencia del paciente. Sin embargo, el control de esfínteres, el movimiento ocular, los sentidos y la capacidad intelectual se conservan1.
Esta patología presenta 3 fenotipos clínicos que se diagnostican con los Criterios de El Escorial y los Criterios Awaji2. La ELA familiar se asocia con herencia autosómica dominante y representa al 5-10% de los casos. La ELA medular se presenta en el 65-70% de los pacientes y afecta principalmente a las extremidades. La ELA bulbar afecta a un 20% de los pacientes e inicia sus síntomas sobre los músculos implicados en la comunicación y deglución3.
La ELA presenta una prevalencia mundial de 6 casos por cada 100.000 habitantes e incidencia mundial de 1,9 por cada 100.000 habitantes/año4. En Portugal sólo existe un estudio que analizó la prevalencia basándose en el consumo de Riluzol® (medicamento específico para la ELA) y en datos del Instituto Nacional de Estadística. Se determinó una prevalencia estimada de ELA que aumentó de 6,74 por 100.000 habitantes en 2009 a 10,32 en 2016, siendo mayor en hombres (12,08 por 100.000 habitantes) que en mujeres (8,56 por 100.000 habitantes)5.
La edad media de inicio de la enfermedad es de 47-52 años en la ELA familiar y entre los 58-63 años en la ELA medular y bulbar. La tasa media de supervivencia oscila entre los 2-5 años. La ELA bulbar presenta una tasa media de supervivencia inferior, debido al mayor riesgo de presentar alteraciones nutricionales6.
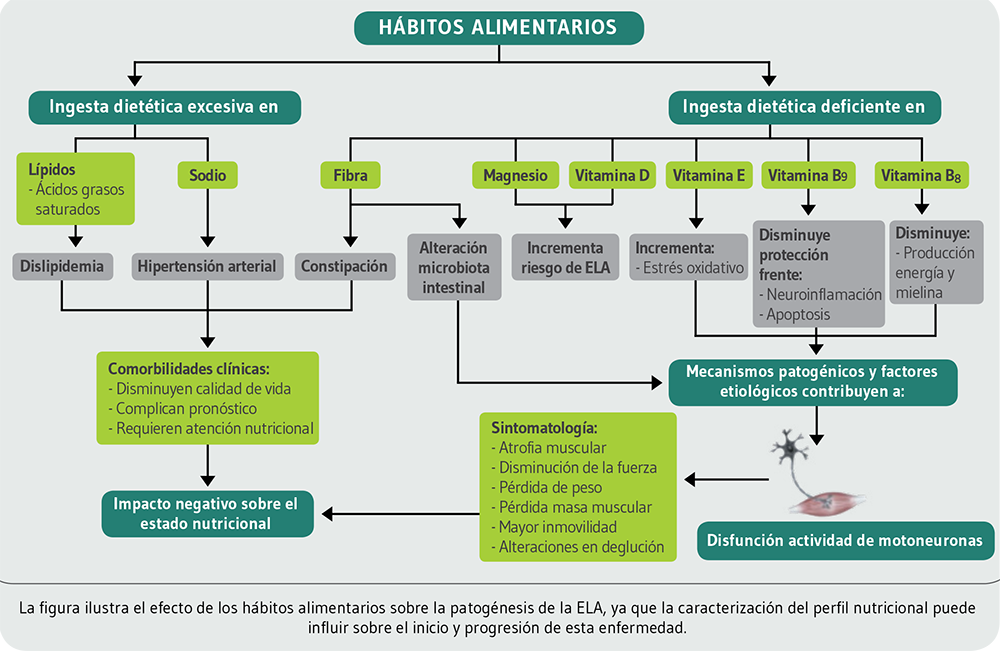
La ELA presenta un origen multifactorial con diferentes mecanismos patogénicos involucrados. El estrés oxidativo es uno de los principales, porque deriva en neurodegeneración y neuroinflamación7 (Figura 1). Debido a ello, es relevante la ingesta de nutrientes con potencial antioxidante (vitamina E)8, antiinflamatorio (lípidos)9 y relacionados con el normal funcionamiento fisiológico y neurológico del sistema nervioso (vitamina D, B8, B9 y magnesio)10 (Figura 1).
Las repercusiones clínicas son secundarias a la destrucción de las neuronas motoras. Los síntomas más frecuentes son atrofia muscular y pérdida de masa muscular, que afectan el estado nutricional y disminuyen la tasa de supervivencia11. Los pacientes pueden manifestar disfagia a alimentos sólidos y/o líquidos, la cual produce un impacto negativo sobre la ingesta alimentaria habitual, especialmente si se trata de ELA bulbar. Además, hasta un 80% de los pacientes presentan disfagia a alimentos, especialmente en ELA bulbar, incrementando las carencias nutricionales y la pérdida de peso corporal. Tras el diagnóstico es necesario suministrar una indicación dietético-nutricional con el objetivo de garantizar un correcto estado nutricional.
La ELA puede acompañarse de dislipidemia, hipertensión arterial o diabetes mellitus, comorbilidades clínicas que complican el tratamiento nutricional12 (Figura 1). Se suman alteraciones en el tránsito intestinal (constipación), motivo por el cual la ingesta nutricional de fibra es importante (Figura 1). El abordaje terapéutico debe ser individualizado y aplicado por un equipo multidisciplinar (neurólogos, fisioterapeutas, psicólogos, dietistas-nutricionistas, entre otros) para prolongar la calidad de vida el mayor tiempo posible12.
Existe una estrecha relación entre la ingesta alimentaria y el estado nutricional, que a su vez condiciona la evolución de las patologías neurodegenerativas13. Las evidencias científicas han postulado una influencia de los hábitos alimentarios y la ingesta nutricional sobre la patogénesis de la ELA y los estudios más recientes han investigado los efectos positivos y/o negativos que produce el consumo de diferentes nutrientes sobre el inicio y progresión de esta enfermedad (Figura 1). Se ha determinado esta relación en investigaciones previas en Japón14, China15, y Korea16. No obstante, en Portugal no se han realizado análisis de la ingesta nutricional de estos pacientes.
El presente análisis aporta una descripción de variables sociodemográficas, antropométricas y clínicas antropométricas en una muestra de pacientes portugueses afectados de ELA, además de una descripción de su ingesta nutricional. El análisis de hábitos alimentarios contribuye a la identificación de carencias y excesos nutricionales que pueden relacionarse con el desarrollo y/o progresión de la patología.
El primer objetivo fue describir las características sociodemográficas, antropométricas y clínicas de pacientes portugueses afectados de ELA. El segundo objetivo fue analizar la ingesta nutricional media de estos pacientes comparándola con las recomendaciones de las ingestas dietéticas de referencia (IDR).
Material y métodos
Estudio transversal con la realización de una serie de procedimientos (anamnesis clínica breve, consulta de expedientes clínicos, evaluación antropométrica, anamnesis dietético-nutricional y registro dietético) durante el transcurso de la consulta de nutrición artificial, con la finalidad de obtener información sobre las variables sociodemográficas, clínicas, antropométricas y una caracterización de la ingesta nutricional de los pacientes afectados de ELA.
Participantes
El análisis fue realizado en el Hospital García de Orta de Almada (Portugal), desde septiembre a noviembre de 2020. Para la obtención de la muestra de estudio se contó con la colaboración de los pacientes atendidos por el Grupo de Estudo de Nutrição Entérica/Parentérica (GENE) de la consulta de nutrición artificial. Los criterios de elegibilidad incluyeron: pacientes mayores de 18 años diagnosticados de ELA (medular, bulbar o familiar) con un mínimo de 6 meses de evolución de la enfermedad. Los criterios de exclusión aplicados fueron: mujeres embarazadas o en periodo de lactancia, enfermos con evidencia de uso de alcohol y otras drogas y pacientes que rechazaron el ser incluidos en el análisis. Todos los participantes fueron previamente informados sobre los procedimientos y objetivos del estudio y acordaron participar. La investigación cumplió con la Declaración de Helsinki y contó con la aprobación de un comité de ética (registro H1479983999044). Finalmente, se obtuvo una muestra de 13 pacientes, tanto hombres como mujeres.
Procedimientos
Los procedimientos se realizaron en el transcurso habitual de la consulta de nutrición artificial del grupo GENE. Se contó con la colaboración del paciente y también con la de sus familiares y/o cuidadores, especialmente en aquellos casos en los que el paciente presentase dificultades de movilidad o de comunicación.
Anamnesis clínica breve y consulta de expediente clínico: En la anamnesis clínica breve se realizaron una serie de preguntas con el paciente. Se obtuvo información sobre variables sociodemográficas y clínicas. Se preguntaron los siguientes aspectos: inicio de los síntomas de la enfermedad, fecha del diagnóstico de la patología, tipo de ELA, tipo de trabajo desarrollado a lo largo de su vida, presencia de comorbilidades clínicas (hipertensión arterial, dislipidemia, diabetes, síndrome depresivo, entre otras), alteraciones gástricas e intestinales, alergias y/o intolerancias alimentarias. Para la determinación del tiempo medio transcurrido entre el inicio de los síntomas y el diagnóstico de la enfermedad, se hizo uso de información disponible en el expediente clínico de cada paciente, complementada con la información suministrada durante la entrevista y anamnesis clínica. Esto permitió determinar si el diagnóstico fue en el mismo año de aparición de los síntomas o si fue tiempo después. Se pudo identificar el tiempo medio, mínimo y máximo transcurrido desde los primeros síntomas hasta el diagnóstico de la patología. Para la determinación de anemia y/o deficiencias vitamínicas como carencia de vitamina B9, B12 y vitamina D se recurrió al análisis del expediente clínico de cada paciente.
Evaluación antropométrica: El peso corporal fue tomado teniendo en cuenta el método antropométrico y el protocolo establecido por la International Society for the Advancement of Kinanthropometry (ISAK). Para evitar la variabilidad en la medición y obtener la máxima validez en los resultados, la medida fue tomada por el mismo antropometrista, con formación y certificación ISAK nivel I y mediante el uso de material antropométrico especializado17. En determinadas ocasiones, debido a los problemas de movilidad de algunos de los pacientes, se solicitó, previa aceptación, la colaboración de un familiar o de otro profesional sanitario. Todos los participantes fueron informados de la medida corporal que se iba a realizar, así como de la finalidad de la misma.
Para la medición del peso corporal se empleó la báscula clínica portátil modelo SECA® con capacidad máxima de 150-200 kg y precisión de 100 g. El paciente, con ropa ligera, permaneció de pie en el centro de la báscula, con la mirada al frente y los miembros superiores reposando a ambos lados del cuerpo. Se anotó el peso corporal indicado por la báscula clínica. En el caso de los pacientes que no se podían mantener en bipedestación se hizo uso de una báscula tipo silla para el pesaje en posición sentada, modelo SECA® 952, con capacidad máxima de 200 kg.
Para la obtención de la talla, se hizo uso de los datos disponibles en el expediente clínico de cada paciente. Mediante el peso corporal y la talla se calculó el índice de masa corporal (IMC) y se hizo una clasificación siguiendo estas categorías: normopeso (≥18,50-24,99 kg/m2); peso insuficiente (≤18,5 kg/m2); sobrepeso grado I (25-26,9 kg/m2); sobrepeso grado II (27-29,9 kg/m2) y obesidad (≥30 kg/m2)18.
Anamnesis dietético-nutricional: Todos los procedimientos fueron realizados por parte de un dietista-nutricionista que empleó una anamnesis dietético-nutricional durante la consulta de nutrición artificial. Además, se evaluó un registro dietético de la ingesta de alimentos sólidos y líquidos durante 4 días mediante el método de pesada de alimentos, siendo uno de ellos perteneciente al fin de semana (sábado o domingo). Se consideró este periodo de tiempo como adecuado para permitir la obtención de información suficiente sobre la ingesta dietética habitual del paciente, minimizando el riesgo de sesgo asociado a la elección de solo un día a la semana19. Se obtuvo información sobre el tipo de comida consumida y sobre los ingredientes que se utilizaban habitualmente para la elaboración de los platos y se solicitó a los participantes pesar los diferentes alimentos consumidos y su anotación en el registro dietético. Se preguntó por el número de ingestas realizadas al día y la cantidad de alimento consumido en cada ingesta. Para facilitar esta tarea, se proporcionó información sobre el peso de cada porción y las medidas caseras más comunes: una taza, una porción, un vaso, una rebanada, un puñado o un plato. De esta manera, se trató de obtener la máxima exactitud en cuanto al peso de la comida y volumen de la bebida.
Teniendo en cuenta la información obtenida, se realizó un análisis de la ingesta nutricional mediante el software Nutrición y Salud® versión 2.0 (Universidad de Granada, España). A partir del registro dietético introducido en este software, se obtuvo una caracterización de la ingesta nutricional con el promedio diario de la ingesta energética, proteínas, hidratos de carbono, lípidos, colesterol, fibra, distribución porcentual de macronutrientes (proteínas, lípidos y carbohidratos), vitaminas y minerales. Posteriormente, se procedió a evaluar si la ingesta de los pacientes era o no nutricionalmente adecuada. En lo que respecta a Portugal, no existen IDR específicas para este país20 y tampoco se dispone de IDR específicas para los pacientes afectados de ELA. Teniendo en cuenta que las IDR adoptadas por Estados Unidos son las más utilizadas21, se hizo uso de éstas para la evaluación de la adecuación de la ingesta nutricional en esta muestra de población portuguesa. La determinación de los requerimientos energéticos diarios se calculó de manera individualizada, haciendo uso de una ecuación de estimación 22 que contempló las siguientes variables: edad (años), peso corporal (kg), talla (m) y un coeficiente de actividad física. En el caso de las proteínas, se calcularon los requerimientos de manera individualizada, teniendo en cuenta la recomendación de aporte mínimo diario de proteína en función del peso corporal del paciente (0,8 g/kg peso corporal/día)22. Se comparó la ingesta nutricional media con las IDR estipuladas para cada nutriente, teniendo en cuenta el género de cada paciente, para determinar si eran nutricionalmente adecuadas o no. Se calculó el índice de adecuación nutricional, tanto de las calorías como de los macronutrientes y micronutrientes. En este análisis se tuvo en cuenta el error debido a la variación intrapersonal en el registro dietético21. Actualmente, no se dispone de un consenso claro respecto al punto de corte del índice de adecuación nutricional23. Se consideró inadecuación nutricional cuando el índice calculado fue ≤80% respecto a las IDR, ya que un coeficiente de variación del 10% significa que aproximadamente el 95% de los individuos tendrán necesidades entre el 80 y el 120% de la IDR24-25.
Análisis estadístico
Se realizó un análisis descriptivo de las variables sociodemográficas, clínicas y antropométricas de los pacientes, acompañado de una descripción de la ingesta nutricional habitual. Los resultados son presentados como media (desviación estándar) o como el porcentaje que representan los pacientes respecto al número total de muestra. Se utilizó el software SPSS versión 21 (IBM Corporation, Armonk, NY, Estados Unidos).
Resultados
Características sociodemográficas, antropométricas y clínicas
Las características generales de la muestra se presentan en la Tabla 1. Se analizaron 13 pacientes siendo 7 hombres y 6 mujeres, que representaron al 53,85% y 46,15%, respectivamente. La edad media de los pacientes fue de 67,62 años, con un rango de edad comprendido entre los 53-83 años. En el caso de los hombres, el rango de edad osciló entre los 53-83 años, mientras que en las mujeres osciló entre los 54-80 años. En cuanto al tipo de ELA, se identificó un predominio de la afectación bulbar, diagnosticada en 9 pacientes que representaron al 69,20%. Tanto la ELA medular como la ELA familiar representaron al 15,40%, diagnosticada en 2 pacientes en cada uno de los casos.
Tabla 1: Características sociodemográficas, antropométricas y clínicas de la población de estudio.
| Variables sociodemográficas y antropométricas | Media (SD) |
|---|---|
| Edad | 67,62 (10,54) |
| Tiempo para el diagnóstico | 1,62 (1,04) |
| Peso corporal (kg) | 60,55 (9,06) |
| Talla (m) | 1,62 (0,08) |
| IMC (kg/m2) | 23,13 (3,44) |
| Fenotipo y comorbilidades clínicas | Frecuencia (%) |
| ELA medular | 15,40 |
| ELA bulbar | 69,20 |
| ELA familiar | 15,40 |
| Disfagia | 100,00 |
| Disartria | 100,00 |
| Constipación | 84,62 |
| Hipertensión arterial | 30,77 |
| Dislipidemia | 30,77 |
| Respiración asistida | 23,08 |
| Reflujo gastroesofágico | 15,38 |
| Síndrome depresivo | 15,38 |
| Diabetes tipo 1 | 7,69 |
| Diabetes tipo 2 | 7,69 |
| Anemia ferropénica | 7,69 |
| Deficiencia de vitamina D | 7,69 |
| Alergias e intolerancias alimentarias | 7,69 |
| Gastritis | 7,69 |
| Demencia | 7,69 |
ELA: Esclerosis lateral amiotrófica; IMC: Índice de masa corporal; SD: Desviación estándar.
Tras analizar el tiempo medio transcurrido entre el momento del inicio de los síntomas y el diagnóstico de la enfermedad, se determinó que éste fue de 1,62 años, siendo el tiempo mínimo 0 años (confirmación diagnóstica en el mismo año de aparición de los síntomas) y el tiempo máximo 3 años (diagnóstico 3 años después de la aparición de los primeros síntomas). Sólo un 7,69% de los pacientes fueron diagnosticados en el mismo año o a los 2 años tras el inicio de los primeros síntomas, mientras que un 53,85% fueron diagnosticados tras 1 año y un 30,77% fue diagnosticado a los 3 años.
El análisis de las variables antropométricas determinó una media de peso corporal (kg) de 60,55 (9,06) y una talla media (m) de 1,62 (0,08). Así, la media de IMC (kg/m2) fue de 23,13 (3,44).
La identificación de comorbilidades clínicas se muestra en la Tabla 1. El 100% presentaron un diagnóstico positivo para disfagia y disartria. Las alteraciones del tránsito intestinal (constipación) fueron confirmadas en 11 pacientes, que representaron a un 84,62% del total. La hipertensión arterial y la dislipidemia fue identificada en un 30,77% de los pacientes. Un 23,08% de los pacientes informó del uso diario de un soporte de respiración asistida, especialmente durante las comidas y el descanso nocturno. Finalmente, un 15,38% comunicó padecer síndrome depresivo diagnosticado por un profesional especializado en esta área.
Teniendo en cuenta la escala de clasificación del IMC19 se identificaron 7 pacientes con normopeso, que representaron al 54%. Sólo fueron identificados 2 pacientes (15%) en situación de peso insuficiente, siendo ambos del sexo masculino. 3 pacientes (23%) presentaron sobrepeso de grado I (siendo 2 mujeres) y solamente 1 paciente presentó sobrepeso de grado II. Ningún paciente presentó obesidad (Figura 2).
Descripción de la ingesta nutricional
De acuerdo con los datos obtenidos tras el cálculo de la ingesta nutricional de los pacientes, la ingesta media calórica fue de 1.897 kcal en los hombres, identificándose 2 sujetos con un índice de adecuación nutricional de ingesta de calorías inferior al 80%. En las mujeres, la ingesta media calórica fue de 1.857 kcal, una cifra ligeramente superior a la IDR máxima recomendada. Ninguna mujer presentó un índice de adecuación nutricional de ingesta calórica inferior al 80% (Tabla 2).
Tabla 2: Descripción de la ingesta nutricional de la población analizada
| Nutriente/día | Hombres (n=7) | Mujeres (n=6) | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| IDR Hombres | Media | SD | Índice de adecuación nutricional promedio | Índice de adecuación nutricional n (≤80%) | IDR Mujeres | Media | SD | Índice de adecuación nutricional promedio | Índice de adecuación nutricional n (≤80%) | |
| Energía (kcal) | 1605-2322 | 1897 | 531,94 | 101,57 | 2 | 1358-1787 | 1857 | 340,58 | 114,78 | 0 |
| Proteína (g) | 40-64,8 | 85,50 | 18,93 | 179,09 | 0 | 40-56,32 | 97,37 | 37,78 | 200,69 | 0 |
| Glúcidos (%) | 45-65 | 44,36 | 4,32 | 68,25-98,58 | 0 | 45-65 | 38,39 | 6,52 | 59,06-85,31 | 2 |
| Lípidos (%) | 20-35 | 36,40 | 3,56 | 104,01-182,01 | 0 | 20-35 | 40,54 | 8,30 | 115,84-202,71 | 0 |
| AGS (%) | <10 | 11,06 | 2,91 | 110,62 | 0 | <10 | 12,07 | 2,50 | 120,65 | 0 |
| Colesterol (mg) | <300 | 253,13 | 84,87 | 84,38 | 3 | <300 | 306,93 | 162,45 | 102,31 | 2 |
| Fibra (g) | 30 | 22,29 | 5,41 | 74,32 | 4 | 21 | 17,54 | 3,74 | 83,54 | 3 |
| Vitamina D (µg) | 10-15 | 3,31 | 2,28 | 25,60 | 7 | 10-15 | 6,81 | 5,54 | 63,76 | 5 |
| Vitamina E (mg) | 15 | 10,07 | 2,78 | 67,13 | 4 | 15 | 9,19 | 1,13 | 61,25 | 6 |
| Vitamina B8 (µg) | 30 | 10,36 | 7,17 | 34,53 | 6 | 30 | 7,43 | 3,38 | 24,78 | 6 |
| Vitamina B9 (µg) | 400 | 333,89 | 121,05 | 83,47 | 3 | 400 | 296,18 | 49,48 | 74,05 | 4 |
| Sodio (mg) | 1200-1300 | 1755,75 | 900,01 | 141,61 | 2 | 1200-1300 | 1724,99 | 618,78 | 134,84 | 1 |
| Calcio (mg) | 1200 | 957,71 | 354,92 | 79,81 | 4 | 1200 | 877,37 | 351,40 | 73,11 | 3 |
| Magnesio (mg) | 420 | 282,65 | 45,17 | 67,30 | 6 | 320 | 259,59 | 33,55 | 81,12 | 2 |
| Yodo (µg) | 150 | 86,68 | 42,66 | 57,79 | 5 | 150 | 87,32 | 46,44 | 58,21 | 4 |
| Selenio (µg) | 55 | 64,81 | 21,60 | 117,83 | 1 | 55 | 64,27 | 25,83 | 116,85 | 1 |
AGS: Ácidos grasos saturados; IDR: Ingesta dietética de referencia; SD: Desviación estándar. El porcentaje de los diferentes macronutrientes está expresado en referencia al volumen calórico total de la dieta. Las calorías están expresadas como la cantidad diaria a consumir, teniendo en cuenta la edad (años), el peso (kg), la talla (m) y el coeficiente de actividad física. Los gramos de proteína están expresados como la cantidad media diaria a consumir, teniendo en cuenta el peso corporal (kg) del paciente. Los valores corresponden a la media ± desviación estándar. Se comparó la ingesta media de cada nutriente frente a la ingesta diaria recomendada (IDR) para cada nutriente, teniendo en cuenta el género de cada paciente.
Tanto en hombres como en mujeres, la ingesta media de proteína (g) fue superior a la IDR máxima establecida. De hecho, ninguno de los pacientes presentó un índice de adecuación nutricional de ingesta de proteínas inferior al 80%. En ambos grupos, la ingesta media de glúcidos fue inferior a la ingesta mínima recomendada.
En cuanto a los lípidos, la ingesta media fue superior al máximo recomendado y en ambos casos la ingesta de ácidos grasos saturados (AGS) fue superior a las recomendaciones estipuladas. Destacó que ninguno de los pacientes presentó un índice de adecuación nutricional inferior al 80%. En las mujeres la ingesta media de colesterol fue superior al máximo recomendado.
La ingesta media de fibra fue inferior en hombres y en mujeres en comparación a la IDR para este nutriente. Así, el índice de adecuación nutricional del consumo de fibra fue inferior al 80% en 4 hombres y 3 mujeres.
En cuanto a las vitaminas, la ingesta media de vitamina D en hombres (3,31 µg) fue inferior en comparación con la IDR para este nutriente (10-15 µg/día). En las mujeres, la ingesta media de vitamina D fue de 6,81 µg, siendo ésta inferior a la IDR (10-15 µg/día). Todos los hombres y 5 mujeres presentaron un índice de adecuación nutricional inferior al 80%.
La ingesta media de vitamina E y de vitamina B8 (biotina) fue inferior en comparación a la IDR para ambos grupos (15 mg y 30 µg/día, respectivamente). Hasta 6 hombres y todas las mujeres presentaron un índice de adecuación nutricional de vitamina B8 inferior al 80%. En hombres y mujeres, la ingesta media de vitamina B9 (ácido fólico) fue inferior en comparación a la IDR, identificándose 4 de ellas con un índice de adecuación nutricional inferior al 80%.
Respecto a minerales, la ingesta media de sodio en hombres y en mujeres fue superior a las IDR, identificándose sólo 2 hombres y 1 mujer con un índice de adecuación nutricional inferior al 80%.
En ambos grupos se determinó una ingesta de calcio inferior a la IDR de este mineral y así, 4 hombres y 3 mujeres presentaron un índice de adecuación nutricional inferior al 80%.
La ingesta media de magnesio en hombres (282,65 mg) y en mujeres (259,59 mg) fue inferior en comparación a la IDR para cada género (420 mg/día y 320 mg/día, respectivamente). Destacó que el índice de adecuación nutricional fue inferior al 80% hasta en 6 hombres.
En ambos grupos la ingesta media de yodo fue inferior en comparación a las IDR y el índice de adecuación nutricional fue inferior al 80% en un total de 5 hombres y 4 mujeres. Por último, la ingesta de selenio resultó ligeramente superior a la IDR de este mineral (55 µg) en ambos grupos y solamente 2 pacientes presentaron un índice de adecuación nutricional inferior al 80%.
Discusión
La ingesta alimentaria puede condicionar la evolución de las patologías neurodegenerativas como la ELA25. Debido a ello, se describió las características sociodemográficas, antropométricas y clínicas, y se realizó un análisis de la ingesta nutricional calórica, de macronutrientes y determinados micronutrientes en estos pacientes.
Cuantitativamente, el aporte calórico fue el adecuado, lo que podría relacionarse con que el 54% de los pacientes presentó normopeso. Al analizar las IDR de los porcentajes de macronutrientes, se observó que no cumplió con las recomendaciones. La ingesta media de proteína (g) fue superior en ambos grupos. A pesar de que no se ha estipulado un nivel superior de ingesta tolerable para las proteínas21, este resultado se debe tener en cuenta porque en otras investigaciones se ha determinado asociación entre el riesgo de desarrollo de ELA y el aumento en el consumo de proteínas, pese a que son necesarios más estudios porque no se ha determinado con claridad cuál es el mecanismo responsable de esta asociación26.
Respecto a los lípidos, la ingesta media fue superior al máximo recomendado y caracterizado por una ingesta de ácidos grasos saturados superior a la recomendada. Esto es importante puesto que algunas evidencias científicas27 han determinado un incremento del riesgo de desarrollo de ELA tras un consumo excesivo de lípidos, especialmente saturados. Dicho hallazgo se podría relacionar con la dislipidemia que fue identificada en un 30,77% de los pacientes, siendo especialmente relevante porque se ha postulado que la alteración en el perfil lipídico sanguíneo debe ser considerado como un componente esencial en la patogénesis de la ELA28. Además, la ingesta excesiva de lípidos se relaciona con estrés oxidativo e inflamación29 que son dos mecanismos patogénicos identificados en el desarrollo de esta patología.
Las enfermedades neurodegenerativas se asocian con alteraciones intestinales como la constipación30. La fibra es importante porque aumenta la frecuencia de las deposiciones y, por eso, en casos de constipación, se recomienda un incremento de su consumo30. La fermentación de la fibra produce ácidos grasos de cadena corta que contribuyen al mantenimiento de una microbiota intestinal saludable. Precisamente, el estado y la diversidad de la microbiota es un posible factor etiológico de la ELA31. Sin embargo, en este análisis se ha observado una ingesta de fibra deficiente lo que se podría relacionar con que el 84,62% de los pacientes (11 sujetos) padecían constipación. Resultados similares se han obtenido en otros estudios que determinaron una asociación inversamente proporcional entre la ingesta de fibra dietética y el riesgo de ELA32. Otra investigación que analizó la ingesta de fibra en 272 pacientes con ELA, determinó una relación negativa entre su consumo y factores inflamatorios en el líquido cefalorraquídeo. Concluyó que, la ingesta de fibra podría influir en la progresión de la enfermedad y el tiempo de supervivencia16.
En cuanto a las vitaminas, éstas presentan una función importante en el desarrollo del sistema nervioso. Los estudios afirman que el estrés oxidativo está asociado con la patogénesis de la enfermedad y que los factores dietéticos pueden incrementarlo o disminuirlo33. Existen evidencias34 que han indicado que la ingesta de algunos micronutrientes con potencial antioxidante, como la vitamina E, se relacionan con un menor riesgo de ELA. Esta vitamina presenta una ingesta media inferior en comparación a la IDR. A pesar de que son necesarios más estudios, el análisis de la ingesta nutricional de 132 pacientes afectados de ELA determinó que la ingesta adecuada de vitamina E se asoció significativamente con una reducción del riesgo de desarrollar la enfermedad35.
Respecto a la vitamina D, su ingesta fue inferior a la recomendada siendo muy importante puesto que este micronutriente confiere protección a las motoneuronas frente al daño neuronal y es un factor pronóstico en la ELA36. Existen estudios que sugieren una estrecha relación entre la vitamina D y el desarrollo de ELA porque una ingesta dietética deficiente incrementa el riesgo de una concentración sérica inadecuada y de hecho, sus niveles son significativamente menores en los pacientes con ELA en comparación a los controles37. Se considera que en futuras investigaciones se podría evaluar el tiempo de exposición solar que presentan los pacientes, ya que esto constituye un factor primordial en la síntesis de esta vitamina38.
La ingesta de vitamina B8 fue inferior a la recomendada. La biotina es un cofactor que permite la producción de energía necesaria para el normal funcionamiento de las neuronas, oligodendrocitos y síntesis de mielina39. Los sujetos con niveles deficientes de biotina presentan mayor riesgo de degeneración de los axones del sistema nervioso central y en la ELA se ha determinado que el tratamiento con vitamina B8 es bien tolerado y podría ser eficaz40. Aun así, son necesarias más investigaciones.
La vitamina B9 (ácido fólico) participa en los procesos de mielinización y funcionamiento del sistema nervioso41. En el modelo de ratón transgénico de ELA (SOD1G93A) se ha determinado que la vitamina B9 protege las motoneuronas frente a la neuroinflamación y la apoptosis42. Sus niveles disminuyen de forma significativa en los estadios finales de la enfermedad, resaltando la necesidad de reforzar la ingesta nutricional43. En este caso, la ingesta media fue deficiente en comparación a las IDR.
Un total de 4 pacientes (30,77%) presentaron hipertensión arterial, lo que puede guardar relación con que el 76,92% realizaba una ingesta nutricional media de sodio superior a las IDR y con la evidencia científica44 que relaciona el desarrollo de hipertensión arterial con la ingesta dietética elevada de este mineral. La ingesta excesiva de sodio puede afectar órganos del sistema nervioso como el cerebro, sensibilizando a las neuronas, lo que deriva en una contracción excesiva del músculo esquelético45. Una investigación determinó un aumento del riesgo de ELA tras ingestas excesivas de este mineral26.
En cuanto al magnesio, desde el año 1970 se ha estudiado la relación entre su ingesta y el riesgo de ELA46. Una ingesta alimentaria deficiente en magnesio se ha asociado con un mayor riesgo de desarrollo de esta enfermedad, mientras que una ingesta dietética adecuada se asocia modestamente con un menor riesgo de desarrollo47. Por el momento, no se dispone de evidencias que expliquen cuál es el mecanismo involucrado en este fenómeno, aunque se han determinado niveles bajos de magnesio en los huesos y ligamentos de pacientes analizados posmortem, en comparación a los controles48. En este caso, la ingesta de magnesio fue significativamente inferior a la IDR.
Cabe indicar que este estudio presenta limitaciones ya que ha sido realizado sobre una muestra de pacientes reducida y todos presentaban la misma procedencia. Por tanto, la ingesta nutricional es característica de una zona de Portugal, la cual puede diferir sustancialmente del patrón alimenticio de otros países en los que se podría identificar un análisis dietético-nutricional diferente a nivel cuantitativo y cualitativo.
Conclusiones
Según las evidencias científicas y teniendo en cuenta los principales mecanismos patogénicos de la ELA (estrés oxidativo, neuroinflamación y neurodegeneración), el hallazgo de estas deficiencias nutricionales (fibra, vitaminas D, E, B8, B9 y minerales como magnesio) es relevante porque los nutrientes involucrados presentan potencial antioxidante, antiinflamatorio y contribuyen al normal funcionamiento de las motoneuronas. La ingesta nutricional de lípidos, ácidos grasos saturados, proteínas y sodio fue superior a las IDR. En estudios previos, se ha determinado que un exceso lipídico se relaciona con mayor estrés oxidativo e inflamación, mientras que el exceso de proteína y sodio se asocian con un mayor riesgo de desarrollo de ELA. No obstante, se requieren más estudios para identificar los mecanismos involucrados en este fenómeno. En base a los hallazgos obtenidos en el presente análisis y teniendo en cuenta estudios anteriores, se considera necesario la realización de más investigaciones en un número de muestra mayor para determinar una caracterización de la ingesta nutricional habitual en estos pacientes que contribuya a la identificación de carencias y excesos nutricionales que pueden relacionarse con el desarrollo y/o progresión de la patología. Los resultados obtenidos en este análisis resaltan la importancia de un establecimiento de una correcta terapia nutricional individualizada y adaptada a cualquier estadio de la ELA, con el objetivo de asegurar una ingesta dietética adecuada que permita minimizar la progresión de la enfermedad y prevenir consecuencias secundarias asociadas o comorbilidades clínicas.