Introducción
La aplicación de tecnologías avanzadas a la práctica médica ha supuesto un incremento de algunos factores de riesgo en el personal sanitario. Uno de ellos es el humo quirúrgico, producido por instrumentos electro quirúrgicos, láseres, ultrasonidos, etc. La alarma respecto a un posible perjuicio para la salud de los trabajadores, se basa fundamentalmente en los componentes detectados hasta la fecha en el humo producido por el instrumental quirúrgico. Todavía no se conoce con exactitud la composición física y química del humo quirúrgico. Sin embargo, las sustancias y los microorganismos identificados hasta la fecha deberían ser razón suficiente para considerarlo potencialmente peligroso. El humo quirúrgico es una colección de partículas suspendidas en el aire, procedentes de la destrucción térmica de los tejidos. El análisis químico ha mostrado que el contenido del humo es un 95% de vapor de agua y un 5% lo componen productos químicos y restos celulares. El instrumental electro quirúrgico, puede nebulizar al aire del quirófano virus y células viables, partículas de pequeño tamaño, mutágenos, carcinógenos u otras sustancias tóxicas1.
Se han demostrado partículas de 0,07 a 25 µm en el humo del electrocauterio y el del láser CO2. Aquellas que tienen entre 0,5 y 5 µm se consideran respirables y potencialmente peligrosas. Las partículas más pequeñas son de mayor preocupación desde un punto de vista químico, mientras que las partículas más grandes son más preocupantes desde el punto de vista biológico. Diferentes investigadores han reportado alrededor de 150 componentes químicos del humo, entre los que se encuentran: Acroleína, Acetileno, Alquibencenos, Cianuro de Hidrógeno, Butano, Etano, Etileno, Formoaldehído, Disulfuro de Carbono, Monóxido de Carbono, Propileno, Tolueno, Etilbenceno, Piridina, Cresoles, Isobutano1. Algunos son carcinógenos, otros cardio-tóxicos, nefrotóxicos, etc. La destrucción del tejido adiposo produce una mayor cantidad de aldehído y una menor de tolueno, mientras que la ablación de tejido epidérmico produce mayores concentraciones de tolueno, etilbenceno y xileno2. Además de los posibles efectos a largo plazo, estos productos químicos pueden causar molestias agudas (dolor de cabeza e irritación y dolor de ojos, nariz y garganta3. En un estudio in vitro se ha estimado que el humo producido durante la irradiación láser o la electro-cauterización de 1 gramo de tejido equivalía al potencial mutágeno de 3 a 6 cigarrillos sin filtro4,5.
Se ha verificado también que pueden ser nebulizadas células viables y componentes sanguíneos por láseres y bisturíes eléctricos. Hay estudios que han detectado ácidos nucleicos del virus del papiloma humano (VPH), virus de la hepatitis B (VHB)6 e incluso virus de la inmunodeficiencia humana (VIH) viables en el humo quirúrgico4,7. Sin embargo no hay evidencias de que la infección por VIH pueda ser transmitida a los humanos por esta vía. Se ha observado una elevada incidencia de verrugas nasofaríngeas en cirujanos que han trabajado con láser de CO2. Igualmente, en cirujanos que han utilizado el láser de Neodimio-Yag, se ha podido demostrar que la papilomatosis laríngea que presentaban, la habían contraído tras tratar lesiones similares en sus pacientes5,8,9.
EL OBJETIVO de la presente revisión sistemática exploratoria es describir el conocimiento existente en la relación entre la exposición al humo quirúrgico y los efectos sobre la salud de los trabajadores expuestos. Concretar los tóxicos y agentes biológicos que se pueden encontrar en el humo tras el uso de diferentes dispositivos electro-quirúrgicos con fines terapéuticos. Así mismo, identificar los factores intrínsecos/extrínsecos que pueden influir en la exposición. Conocer las actividades profesionales, expuestas al riesgo, así como la existencia y eficacia de las medidas preventivas.
Material y Métodos
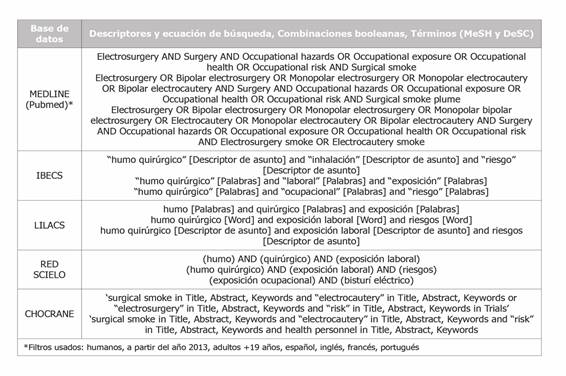
Revisión sistemática exploratoria de la literatura científica en el ámbito de la biomedicina, realizada a través de búsqueda bibliográfica de artículos científicos publicados en el periodo 2013-2020 en las siguientes bases de datos: MEDLINE (a través de Pubmed), LILACS, IBECS, Red SCIELO, BIBLIOTECA COCHRANE, utilizando los descriptores, ecuaciones de búsqueda, combinaciones booleanas, términos MeSH y DeSC y filtros que figuran en la (Tabla 1). Se efectuaron varias ecuaciones de búsqueda, adaptándose a las diferentes bases de datos con objetivo de recuperar el número máximo de artículos posible. Los criterios de inclusión y que se utilizaron para obtener la colección de estudios son los siguientes:
Estudios sobre el efecto nocivo del humo quirúrgico/electro-cauterización en trabajadores sanitarios.
Artículos publicados en el periodo 2013-2020.
Estudios de caso-control, cohortes, transversales, metaanálisis, ensayo clínico, investigaciones de campo, comunicación de casos, etc.
Estudios publicados en español, inglés, francés y portugués.
A su vez fueron excluidos: estudios que no tratan los factores nocivos del humo quirúrgico, estudios de exposición al humo del tabaco y la contaminación ambiental, estudios sin diseño definido y población no determinada, duplicados y estudios en animales.
En una primera etapa se revisaron los títulos y los abstractos de los artículos recuperados y se excluyeron aquellos no alineados con el objetivo de la revisión. A posteriori se procedió a analizar los artículos seleccionados entre los investigadores de forma independiente para su revisión detallada.
Se diseñaron dos tablas de síntesis de evidencia, adaptadas a los objetivos de la revisión, incluyendo las variables que figuran en (Tabla 2) para que la revisión sistemática de los artículos (Tabla 3) finalmente seleccionados se realizara de la misma manera por cada investigador, dirigiéndose las controversias mediante revisión conjunta y consenso sobre su inclusión final.
Resultados
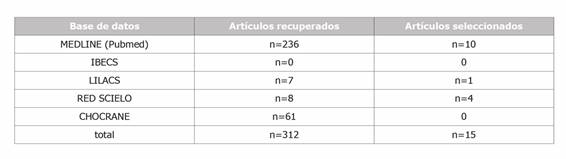
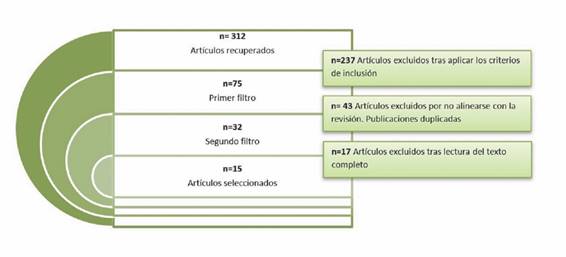
A partir de la estrategia de búsqueda, se recuperaron un total de 312 publicaciones, detallándose en la (Tabla 4). De las 312 publicaciones recuperadas, 237 fueron excluidas por no ajustarse a los criterios de inclusión. Después de este primer filtro, recuperamos 75 publicaciones de las cuales, 43 se descartaron por desacuerdo con la revisión, tras la lectura del abstracto o texto completo, obteniendo un total de 32. Finalmente, de éstos 32 artículos se descartaron 17, después de la lectura sistemática a texto completo. Aplicando los filtros previamente descritos, así como los criterios de inclusión, quedó una colección de 15 artículos (Figura 1). Un total de 4 artículos tratan sobre los efectos negativos del humo quirúrgico para la salud de los trabajadores, 2 sobre el VPH, 1 sobre VHB, 2 sobre hidrocarburos aromáticos policíclicos (HAP), 3 sobre los compuestos orgánicos volátiles (COV), 2 sobre las partículas ultra finas (PUF) y 1 sobre los COV y PUF. A través de un proceso de agrupación de los artículos seleccionados, se establecieron dos categorías según las variables incluidas en la tabla preliminar de síntesis de evidencia:
1. Potenciales efectos sobre la salud de los trabajadores expuestos al humo quirúrgico según la variable toxica o biológica presentados en (Tabla 4).
2. Composición del humo quirúrgico, identificando tres subgrupos de variables resumidas en (Tabla 5).
Compuestos orgánicos volátiles (COV)
Hidrocarburos aromáticos policíclicos (HAP)
Partículas ultra finas (PUF)
Tabla 5. Composición del humo. Compuestos orgánicos volátiles (COV), hidrocarburos aromáticos policíclicos (HAP) y partículas ultra finas (PUF).

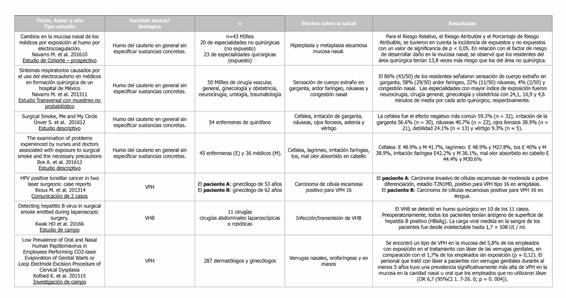
Navarro M. et al. 201610 concluyen que el total de los médicos especialistas en formación incluidos en el estudio, presentaron biopsia sin daños en la mucosa nasal al inicio del estudio, los mismos que al término de sus 4 años de especialidad presentaron los siguientes cambios: el 70% de los médicos residentes expuestos tuvieron algún cambio histopatológico en la mucosa nasal, mientras que solo el 5% (1/20) de los no expuestos lo presentó. Fue calculado el factor de riesgo de desarrollar daño en la mucosa nasal, encontrando que por cada individuo de la cohorte no expuesta que adquiere la enfermedad, habrá 13.8 individuos del grupo expuesto que adquirieron el daño en la mucosa nasal. La incidencia acumulada les permitió calcular el riesgo de desarrollar daño en la mucosa nasal, durante el período de seguimiento de 4 años. Las lesiones más frecuentes por la exposición al humo producido por la electrocoagulación fueron la hiperplasia y la metaplasia escamosa. El tiempo de mayor exposición al humo del cauterio se encontró en los médicos de las especialidades del servicio de neurocirugía con 22 minutos de media, seguido de cirugía general con 16 minutos y ginecología y obstetricia con 13 minutos de exposición al humo. La misma autora y su equipo11 publicaron otro estudio transversal en 2013, en el que se incluyeron 50 médicos residentes de diferentes especialidades quirúrgicas. Para la recolección de datos, se empleó cuestionario de síntomas respiratorios. Los síntomas más comunes fueron: sensación de cuerpo extraño (58%) y ardor faríngeo (22%). La especialidad con mayor índice de exposición fue la de neurocirugía (24,1 min/acto quirúrgico). La totalidad de los médicos de esta especialidad tuvieron algún síntoma respiratorio. Se concluyó que la inhalación del humo del cauterio puede constituir un riesgo para desarrollar síntomas respiratorios entre los médicos de especialidades quirúrgicas.
El estudio de Ünver S. et al. 201612 demostró que el efecto más negativo de la exposición al humo, fue la irritación de garganta y hubo una significación estadística entre estar expuesto y tener este efecto (p < 0.05). El 50% de las enfermeras tuvieron estos efectos después de electrocirugías y el 62.7% de los miembros de sus familias comentaron haber notado el olor a humo de la cirugía cuando regresaron a casa.
Ilce A. et al. 201613 describieron los síntomas experimentados por las enfermeras y los médicos como resultado de la exposición al humo quirúrgico: cefalea (enfermeras: 48,9%, médicos: 58, 3%), irritación de los ojos (enfermeras: 40,0%, médicos: 41,7%), tos (enfermeras: 48,9%, médicos: 27,8%), dolor de garganta, malos olores absorbidos en el cabello, náuseas, somnolencia, mareos, estornudos y rinitis. En cuanto a las precauciones tomadas para protegerse del humo, el 91,1% de las enfermeras y el 86,1% de los médicos reportaron el uso de mascarillas quirúrgicas. Solo algunas de las enfermeras informaron el uso de mascarillas de filtración especial.
Rioux M. et al. 201314 comunicó dos casos. Un ginecólogo de 53 años de edad con carcinoma de células escamosas tonsilares positivas para el VPH16. No tenía factores de riesgo identificables excepto la exposición ocupacional a largo plazo al láser, habiendo realizado ablaciones y procedimientos de escisión electro-quirúrgica (LEEP) en más de 3000 lesiones displásicas cervicales y de vulva durante más de 20 años. El segundo fue otro ginecólogo de 62 años con una historia de 30 años de ablación con láser y LEEP que posteriormente desarrolló cáncer de lengua positivo para el VPH16.
Según el estudio de Kwak HD et al.6, el VHB es detectable en el humo quirúrgico. Investigaron 11 pacientes que se sometieron a cirugías abdominales laparoscópicas o robóticas. En el preoperatorio, todos los pacientes tenían antígeno de superficie de hepatitis B positivo (AgHBs). La carga viral medida en la sangre de los pacientes fue desde indetectable hasta 1,7 × 108 UI / ml. El VHB se detectó en el humo quirúrgico en 10 de los 11 casos. Este estudio proporciona datos preliminares en la investigación de la posibilidad de infección por el VHB a través del aire.
Kofoed K. et al. 201515 investigaron el riesgo de transmisión del VPH durante la vaporización con láser de verrugas genitales o escisión con electrodos. Se encontró un tipo de VPH en la mucosa al 5.8% de los empleados con exposición al humo del láser en comparación con el 1,7% de las personas sin exposición (p = 0.12). La participación en crioterapia, láser de CO2 o evaporación electro-quirúrgica de las verrugas genitales o LEEP (Procedimiento de extirpación electro-quirúrgico de lazo) de displasia cervical no aumentó significativamente la prevalencia del VPH nasal u oral.
Viera et al.16 publicaron una investigación de campo, exploratoria transversal con abordaje cuantitativo del aire de los quirófanos. En todos los procedimientos quirúrgicos analizados fueron identificadas concentraciones de HAP (naftaleno y fenantreno) provenientes del humo quirúrgico emitidos durante el uso del electrocauterio, tanto en cirugías abiertas como en las de video-laparoscopia con fuerte correlación entre las variables naftaleno y fenantreno. Los valores totales de concentración encontrados para los HAP fueron 0,0061mg/m³ a 0,208 mg/m³, lo que indicó que los trabajadores estaban expuestos constantemente a compuestos químicos que pueden ser dañinos para la salud humana debido al efecto acumulativo. La adhesión al uso de los EPI´s por parte del equipo fue baja y la mayoría utilizaba mascarillas que no poseían filtros adecuados.
En la investigación de campo de Tseng et al.17, se encontraron abundantes partículas submicrométricas y altas concentraciones de HAP en el humo quirúrgico durante mastectomías. La mayoría de las partículas estaban en el rango de tamaño de 0.3 a 0.5 µm, las que potencialmente pueden penetrar a través de las mascarillas médicas en la respiración humana. Las concentraciones promedio de partículas en fase gaseosa de HAP a la altura de respiración del cirujano y anestesistas fueron 131 y 1,415 ng / m3 respectivamente, de 20 a 30 veces más altas que las de los ambientes exteriores normales. Mediante el uso de un factor de equivalencia de toxicidad, se calculó que el riesgo de cáncer para los cirujanos y anestesistas era de 117 × 10-6 y 270 × 10-6, respectivamente.
Otro estudio de campo de Dobrogowski M et al. 201518 concluyó que las concentraciones de todos los compuestos identificados procedentes del humo quirúrgico fueron significativamente más bajas (10 veces o más) que los valores de la Concentración Máxima Aceptable de la Unión Europea. Muchos de estos compuestos son tóxicos y posiblemente pueden ser cancerígenos, mutágenos o genotóxicos.
En el Estudio de campo y encuestas por correo electrónico de Oganesyan G et al. 201419, los autores investigaron tanto la comprensión de los trabajadores sobre los peligros en la exposición del humo producido durante los procedimientos dermatológicos, así como el estudio de la naturaleza química de las partículas pequeñas y los compuestos orgánicos de mayor tamaño y midieron la cantidad de estos químicos en el humo. Hubo un aumento significativo (aproximadamente diez veces) en la cantidad de partículas finas (<1 mm) producidas durante electrocirugía. Sin evacuación de humo, los datos muestran que el humo quirúrgico se reduce a los niveles basales en aproximadamente 1 minuto tras el corte, si la sala de procedimientos tiene buena ventilación. Respecto a los COV, los resultados mostraron la producción de una cantidad significativa de conocidos carcinógenos e irritantes. Los carcinógenos como el benceno y el butadieno observados en el humo fueron comparables con los encontrados en el humo del tabaco.
Hwan S. et al. 201420 Dieciocho COV fueron detectados durante las intervenciones según los estándares japoneses de aire interior. Cinco de los 18 compuestos identificados fueron cancerígenos (etanol, 1,2-dicloroetano, benceno, etilbenceno y estireno) y 13 fueron no carcinogénicos (acetona, 2-butanona, hexano, n-heptano, tolueno, p-xileno, n-nonano, o-xileno, n-decano, n-undecano, n-hexadecano, n-tridecano y n-tetradecano). Para 5 cancerígenos detectados, el riesgo de cáncer fue mayor que insignificante. Para 1,2-dicloroetano y benceno, el riesgo fue clasificado como inaceptable.
A través de su investigación de campo Brace M et al. 201421 compararon casos de láser vs. casos de cauterización. Una significativamente más elevada concentración partículas fina (P < 0.001) y número de partículas gruesas (P < 0.001) se observaron en el quirófano durante casos de láser en comparación con los casos de cauterización. Comparado con el aire exterior, el aire de la sala de operaciones tenía niveles de partículas más bajos. Los láseres produjeron más altas concentraciones de partículas en suspensión de menos de 2,5 micras (PM2.5) y niveles aumentados de partículas finas y gruesas.
Wang HK et al. 201522 publicó un estudio prospectivo. En cirugías superficiales, el cirujano principal estando a 40 cm del foco inhaló 2.47 µg PM2.5 en cada corte, mientras que el asistente a 60 cm inhaló 1.18 µg, y la enfermera a 120 cm solo pudo inhalar alrededor de 0.19 µg PM2.5. En laparoscopias, el operador pudo inhalar 4.33 µg PM2.5, mientras que el asistente y la enfermera inhalaron 1.21 µg y 0.08 µg PM2.5. El aire a 40 cm de la incisión se convirtió en “poco saludable” o “muy poco saludable” 3-6 segundos después de un solo corte, y la concentración máxima de PM2.5 alcanzó 245.7, 149.4 y 165.1 µg / m3 para cirugías superficiales, abdominales y pélvicas. En cirugías laparoscópicas, a 40 cm del trocar llegó a ser “peligroso” en 3 segundos después de abrir la válvula con una concentración máxima de 517.5 µg / m3.
En el estudio de campo llevado al cabo por Ragde F et al. 201623, se realizaron mediciones de exposición personal al cirujano principal, cirujano asistente, enfermera y enfermera anestésica durante 5 cirugías (nefrectomía, reducción mamaria, abdominoplastia, cirugía de reemplazo de cadera y resección transuretral de la próstata (RTUP)). La exposición a PUF fue más alta durante la abdominoplastia (P<0.05) 3900 partículas cm3 y más baja durante las cirugías de reemplazo de cadera 400 partículas cm3. Los diferentes grupos de trabajo tuvieron una exposición similar durante los mismos tipos de procedimientos quirúrgicos. El uso de electrocirugía aumentó a corto plazo la exposición máxima a PUF (272 000 partículas cm3). La distribución del tamaño de las partículas varió entre los diferentes tipos de procedimientos quirúrgicos, donde la nefrectomía, cirugía de reemplazo de cadera y RTUP produjeron PUF con un tamaño dominante de 9 nm, mientras que la cirugía de reducción mamaria y la abdominoplastia produjeron PUF con un tamaño dominante de 70 y 81 nm, respectivamente. En comparación con otros entornos de trabajo, la exposición a PUF en el humo quirúrgico fue baja.
Conclusiones
Los profesionales de la salud se encuentran expuestos a una cantidad menor de humo, comparado con otras profesiones como los bomberos, por ejemplo, pero por un tiempo más prolongado y de manera más constante. 11 Aunque el humo quirúrgico no es un peligro inmediato para la salud, el personal expuesto debe conocer el potencial riesgo a largo plazo, ya que los efectos adversos pueden no ser evidentes hasta varias décadas después. Un estudio realizado en una población de 86.747 enfermeras quirúrgicas evaluó la relación entre el cáncer de pulmón y la exposición crónica a los humos generados por electro-cauterización. Aunque no se encontró un incremento en el riesgo de desarrollar cáncer de pulmón, sí se encontró un incremento en la frecuencia de sintomatología respiratoria en este personal de salud24. Los quirófanos no cuentan con extractores de humo adecuados y los profesionales que participaron en los actos quirúrgicos usan medidas de protección estándar. Association of perioperative Registered Nurses (AORN) recomienda la instalación de extractores de humo, en las salas de operaciones, lo más cerca posible de la mesa de operaciones, además de uso por parte de los trabajadores del equipo de protección adecuado. 25
Hay muchos síntomas relacionados con el humo quirúrgico, como tos, dolor de cabeza, lagrimeo, náuseas, vómitos y enfermedades respiratorias que experimentaron el personal de quirófano investigado por Alp, Bijl, Bleichrodt et al. 200625; Spearman, Tsavellas y Nichols, 200726; Beswick y Evans, 201227. En otros estudios disponibles, se especificó que las enfermeras expuestas al humo quirúrgico habían informado irritación de ojos, nariz y garganta, cefalea, náuseas, mareos, tos excesiva, fatiga, dermatitis, aumento de alergias y otros trastornos afectando principalmente las vías respiratorias (Ball, 200928; Rodríguez, Albasini, Aledo et al. 200929). En el estudio de Lewin et al. 201130, encontraron que casi la mitad de los médicos y enfermeras que participaron en electrocirugías se quejaron de cefaleas, ojos llorosos, tos, ardor de garganta, mal olor de cabello y náuseas; mientras 1/4 aquejaron somnolencia, mareos y estornudos. Yavuz et al. 201031, encontraron que más de la mitad de las enfermeras que habían estado expuestas al humo quirúrgico se quejaron de náuseas (63 6%), y aproximadamente la mitad informó tos, ojos llorosos, garganta ardiente y agitación nerviosa.
Cabría dejar abierta la posibilidad de que las enfermedades infecciosas también pudieran propagarse a través del humo quirúrgico. Varios estudios han reportado la presencia de estafilococos negativos, Corynebacterium y Neisseria en el humo quirúrgico (Capizzi et al. 199832). Los agentes víricos de VIH y VPH también fueron reportados por Lewin et al. 201130. Mowbray et al. 201333 no encontró células infectadas en el humo quirúrgico, pero declaró que los riesgos para quienes trabajan en quirófanos no se conociesen por completo. Aunque no hubo casos de VIH o hepatitis en este estudio se identificaron casos de quejas como infecciones respiratorias, rinitis, conjuntivitis y dermatitis.
Transmisión del VPH y posterior crecimiento tumoral se ha demostrado en bovinos expuestos al humo producido por la destrucción de tejido positivo para VPH. Esto presenta un fuerte argumento a favor de la transmisión del VPH a través de esta via34. En un estudio reciente del personal médico que trata papilomas y verrugas uretrales con láser de CO2 fue descubierto que después del tratamiento de las verrugas uretrales, el ADN del VPH correspondiente a las muestras de tejido del paciente estaba presente en todas las muestras obtenidas de los guantes de los cirujanos. 35 Bellina et al. 36 mostraron que solo unas pocas células morfológicamente intactas estaban presentes en el humo recogido durante el tratamiento con láser de CO2 de las verrugas genitales, y la incubación de los restos celulares no produjo actividad metabólica, replicación ni transcripción del VPH. En 1991, el ADN del VIH se aisló en medios de cultivo recogiendo el humo tras usar láser de CO2. En cualquier caso, se desconoce la infectividad del VIH por el aire37.
Se conoce el impacto negativo de los HAP sobre la salud humana, independientemente de la concentración, ya que poseen elevado potencial carcinogénico. Existen en la naturaleza más de 100 tipos de HAP. 38 Naftaleno y fenantreno fueron encontrados en el aire de los quirófanos en varios estudios realizados por Kisch et al. (Alemania) 39 y Andréasson et al. (Suecia) 40. De todos los COV identificados en el humo, el benceno está clasificado como carcinógeno en humanos. Exposición a benceno puede provocar leucemia41. En el caso de dioxinas y compuestos similares a dioxinas, la carcinogenicidad en humanos no se ha logrado objetivar42,43. Otro compuesto tóxico conocido con altas concentraciones en humo quirúrgico es el acetonitrilo. Se metaboliza en cianuro de hidrógeno cuando entra en la circulación y se manifiesta como envenenamiento por cianuro44
Las PUF a base de carbono que se depositan en los pulmones se conoce que causan muerte prematura por enfermedades cardiopulmonar y cáncer de pulmón. El uso de cauterización eléctrica parece estar asociado con la liberación de niveles significativamente mayores de PUF comparados a láser y casos de disección en frío. Los PUF han sido vinculados a un aumento de exacerbaciones de asma en correlación a un aumento de recuentos de PUF ambientales45. El estudio multicéntrico de cohortes para los efectos de la contaminación del aire (ESCAPE) se realizó para investigar su correlación con posibles enfermedades asociadas. El resultado de ESCAPE concluyó que la exposición a contaminantes del aire, especialmente PM2.5 puede aumentar la mortalidad por causas naturales (HR = 1.07 por aumento de 5 µg / m3) 46, incidencia de cáncer de pulmón (HR = 1,18 por aumento de 5 µg / m3) 47, eventos coronarios agudos (HR = 1,13 por 5 µg / m3 de aumento) 48 y bajo peso al nacer (HR = 1,18 por aumento de 5 µg / m3) 49.
El humo quirúrgico contiene químicos y sustancias biológicas que se consideran mutagénicas, cancerígenas y posiblemente infecciosas, incluyendo células vivas y partículas virales. Varias áreas requieren más investigación creando la necesidad de estudios a largo plazo sobre la exposición. Aunque la composición química y biológica del humo quirúrgico aún no está completamente confirmada, la evidencia actual recomienda medidas de precaución para evitar exposiciones crónicas y prolongadas. El hecho de que el personal del quirófano está expuesto durante largos períodos es causa de preocupación, particularmente en ausencia de datos claros sobre los potenciales daños para la salud a largo plazo. Los directivos de salud y los trabajadores deben ser conscientes de esta situación laboral. El conocimiento del peligro y la adopción de medidas preventivas son pilares esenciales para los trabajadores de los quirófanos. Se necesita más investigación para identificar los riesgos centrándose en comparar el humo producido por diferentes dispositivos electrónicos, así como el uso de sistemas de protección colectiva e individual a largo plazo.