Introducción
El personal sanitario de las unidades de emergencia se encuentra expuesto permanentemente a situaciones potencialmente traumáticas y enfrentan directa o indirectamente situaciones altamente estresantes producto de su labor asistencial. A tres años de la pandemia por el virus SARS-CoV-2, estas se han visto exacerbadas, lo cual impacta en el personal tanto en los ámbitos social, emocional, físico y mental1. El trastorno de estrés post traumático (TEPT) y el estrés agudo han sido unos de los trastornos mentales emergentes que ha presentado el personal sanitario durante las tres últimas pandemias y en su abordaje se sugiere que el monitoreo preventivo puede ser una importante estrategia de intervención incluyendo programas educativos2.
The American Psychiatric Association (APA)3, establece al TEPT como un trastorno mental clasificado en el manual diagnóstico y estadístico de los trastornos mentales (DSM- V), dentro del grupo de los trastornos relacionados con traumas y factores de estrés. Además, en el ámbito laboral, la Organización Internacional del Trabajo (OIT), reconoce únicamente a este trastorno mental como enfermedad de carácter laboral4.
El TEPT se considera un trastorno en salud mental y se caracteriza por una tríada sintomática de fenómenos invasores, conductas de evitación y síntomas de hiperalerta en respuesta a un acontecimiento traumático, el que puede presentarse en cualquier sujeto y edad5. Se asocia a una alta comorbilidad en depresión, consumo de drogas y el aumento de la mortalidad en el intento suicida. Dentro de los tratamientos se plantea la psicoterapia individual y grupal, psicoeducación, primeros auxilios psicológicos, debriefing, mindfulness, y los fármacos frecuentemente utilizados destacan los inhibidores selectivos de la recaptación de serotonina y noradrenalina, y de segunda elección los antipsicóticos6.
En el contexto de esta pandemia por enfermedad COVID-19 y a la alta exposición a situaciones potencialmente traumáticas sometidas sobre el personal sanitario de la unidad de emergencia de este hospital, durante abril 2021 a diciembre 2022, se desarrolló un monitoreo activo desde un enfoque preventivo con base psicosocial, psicoeducativo y articulado, con el objeto de orientar los esfuerzos institucionales en dar una respuesta clínica oportuna y precoz en los casos de síntomas de TEPT.
La investigación se realizó en la unidad de emergencia del Hospital de Urgencia Asistencia Pública, (Santiago, de Chile) hospital de Urgencias y Emergencias de adultos de alta complejidad (único en el país), asistencial-docente, centro de referencia nacional del gran quemado, pacientes politraumatizados y centro de procuramiento de órganos y tejidos7. La unidad de emergencia de este hospital, cuenta con una fuerza laboral permanente de 347 funcionarios sanitarios, distribuidos en (5) estamentos: médico, enfermería, kinesiología, técnico en enfermería nivel superior (TENS) y auxiliares de servicio. Presenta una capacidad máxima de 108 puestos de atención simultánea, incluyendo tres box de reanimación, servicio de imagenología con tomografía, atención de urgencia dental-maxilo facial y un helipuerto. En marzo de 2020, ingresa el primer paciente con enfermedad COVID-19 y desde esa fecha hasta noviembre de 2022 esta unidad de emergencia ha sumado a su quehacer profesional la atención de pacientes SARS-CoV-2, aumentando su demanda asistencial anual en un 8% en los últimos 3 años. El estudio tiene por objetivo establecer la prevalencia y síntomas asociados al trastorno de estrés post traumático obtenidos del tamizaje con lista de verificación del trastorno de estrés post traumático para DSM-5 (PCL-5) aplicado al personal sanitario de la unidad de emergencia de un hospital terciario durante la pandemia SARS-CoV-2.
Materiales y Método
Tipo de Estudio
Estudio retrospectivo, de cohorte observacional, transversal y unicéntrico. Se analizó la base de datos creada a partir de los resultados del monitoreo preventivo de TEPT al personal sanitario de la unidad de emergencia de un hospital terciario, procedimiento que se realizó mediante un muestreo por conveniencia, no probabilístico, no aleatorio de acuerdo al interés, voluntariedad y disponibilidad del personal para participar del tamizaje. Se definieron los siguientes criterios de inclusión; pertenecer al personal sanitario de los estamentos médico, enfermería, kinesiología, TENS y auxiliares de servicio, acceder voluntariamente, antigüedad laboral en la unidad mayor a 3 meses, y de exclusión; pertenecer a otros servicios de la unidad de emergencia (imagenología, traumatología y dental), además alumnos de pregrado y becados de medicina.
La convocatoria a participar del tamizaje se llevó a cabo por medio de una presencia permanente, activa, in situ, en horario diurno en los pasillos de la unidad de emergencia de un monitor psicosocial, quien realiza un primer acercamiento con el personal, presenta los objetivos y encuadre de trabajo resaltando la voluntariedad, confidencialidad de los contenidos. Durante este proceso de monitoreo se aplicaron dos instrumentos, el primero indaga características sociodemográficas y captura los antecedentes generales de los participantes (género, edad, nacionalidad, estamento, estado civil, hijos, antigüedad laboral). El segundo instrumento, el PCL-5, encuesta auto administrada, posee 20 preguntas tipo Likert que va de 0 (nada) a 4 (totalmente) y evalúa los 20 síntomas referente a los criterios diagnósticos y los cuatro dominios consistentes del TEPT en el (DSM-5), los autores proponen un puntaje de corte entre 30 y 33 puntos para tener un diagnóstico parcial para TEPT8. Este estudio estableció un puntaje ≥30 para la interpretación tentativa de síntomas para TEPT, se consideró una puntuación de corte más baja ya que se desea maximizar la detección de posibles casos.
Durante el tamizaje se informó de forma individual los resultados del PCL-5, además con la finalidad de brindar apoyo psicológico en los casos que lo solicitaron, se realizó una derivación voluntaria a la Unidad de Salud del Trabajador (UST) del Hospital, que dispone de atención en salud mental permanente y gratuita para el personal del establecimiento9.
Análisis Estadístico
Las características sociodemográficas (variables independientes) y las respuestas del instrumento PCL-5 (variable dependiente), fueron recopiladas mediante la aplicación web ResearchElectronic Data Capture (REDCap)10. Para analizar posibles diferencias significativas en los puntajes obtenidos, según características recolectadas, se llevó a cabo un análisis estadístico descriptivo de la muestra. Además, con el objetivo de identificar factores de riesgo en la obtención de un puntaje alto en el PCL-5 fue estimada una regresión logística, donde los puntajes totales individuales fueron dicotomizados según un umbral de 30 puntos. El modelo presentado corresponde al resultante de efectuar una selección de variables, utilizando el criterio de información de Akaike (AIC), sobre aquel que considera todas las características de los entrevistados como variables independientes. El efecto de las variables independientes es presentado en términos de Odds Ratio (OR), los cuales guardan relación con la probabilidad de obtener sobre 30 puntos en el PCL-5. Los cálculos y estimaciones fueron desarrollados en el software RStudio11 y se consideró una significancia estadística del 5% (p <0.05).
Aspectos Éticos
Durante el proceso de análisis y confección de la comunicación científica, se mantuvo la confidencialidad y privacidad de la información de los participantes. El estudio fue autorizado por la Dirección del Hospital y el Comité Ético Científico del Servicio de Salud Metropolitano Central (45/01 del 2022). El estudio retrospectivo incluyó consentimiento informado.
Resultados
Participaron 241 funcionarios (este grupo representa el 69.45% del personal sanitario total de esta unidad de emergencia). Destaca la alta adherencia a la convocatoria a participar, donde un 2.8% no accede al tamizaje. La muestra se compone por (5) estamentos; 27.0% TENS, 25,3% médico, 24.9% enfermería, 12.4% kinesiología y 10.4% de auxiliares de servicio. Donde, el 60.2% pertenece al género femenino, poseen una edad media de 33 años (rango entre 18 y 62), presentan una antigüedad laboral en el sistema de salud de 6.5 años y 3.1 años en la unidad de emergencia. Al examinar las características entre estamentos, kinesiología posee un comportamiento distinto en la mayoría de las variables recopiladas, siendo el grupo con mayor porcentaje del personal soltero (93.3%), masculino (60%), a su vez de menor edad (28.3 años), menor porcentaje de hijos (10%) y una menor antigüedad laboral (tanto en el sistema de salud como en la unidad de emergencia). (Tabla 1)
Tabla 1. Características sociodemográficas del personal sanitario de la unidad de emergencia.

DE: Desviación estándar
RIC: Rango intercuartílico (percentil 25; percentil 75)
P-valor< 0,05
En cuanto a los resultados del tamizaje, un 19.9% arrojó un puntaje mayor o igual a 30 puntos, es decir, presenta en esta evaluación síntomas tentativos para TEPT. Desagregado por estamento se obtiene un 36.0% auxiliares de servicio, 26.7% kinesiología, 26.1% TENS, 13.3% enfermería y un 9.8% el estamento médico. Mediante la prueba de Kruskal-Wallis, es posible observar la existencia de diferencias significativas entre los puntajes medianos por estamento (p-valor: 0.004), donde mediante comparaciones múltiples, se detecta que el puntaje mediano de los médicos (11 puntos) difiere significativamente del puntaje de los TENS (19 puntos) y kinesiología (19.5 puntos). En cuanto a los puntajes por género, se tiene un puntaje mediano de 16 puntos para femenino y 11.5 masculino, llevado a cabo la prueba U de Mann-Whitney se detectan diferencias entre ambos valores (p-valor: 0.04). (Figura 1).
La mayor prevalencia para síntomas de TEPT captados por el PCL-5, correspondió a los criterios (B) síntomas Intrusivos en los ítems (1) recuerdos intrusivos, (4) malestar psicológico intenso, seguido por el criterio (E) alteración de la alerta y reactividad, en los ítems (16) comportamiento imprudente-autodestructivo, (17) Hipervigilancia y (19) Problemas de concentración. Destaca que los estamentos auxiliares de servicio y médico poseen generalmente los promedios por ítems más altos y bajos respectivamente. (Figura 2).
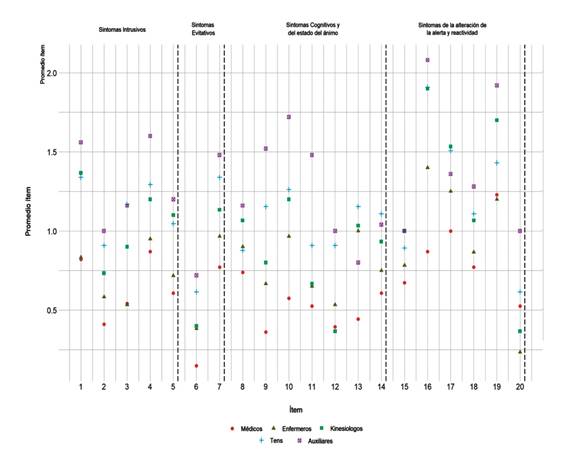
Figura 2. Promedios por estamento sanitario sobre los puntajes según criterios diagnósticos e ítem para síntomas de tept categorizados por el PCL-5.
Para establecer las variables que disminuyen o aumentan la probabilidad de tener sobre 30 puntos en el PCL-5, se aplicó un modelo de regresión logístico. Como resultado, se pueden categorizar como variables que aumentan la probabilidad de presentar síntomas para TEPT (variable de riesgo); una mayor antigüedad en la unidad de emergencia y pertenecer a los estamentos auxiliar de servicio o kinesiología (comparados con médicos y enfermería). Por otro lado, a mayor edad la probabilidad de presentar síntomas disminuye. Este modelo presenta un ajuste adecuado, evidenciado por la prueba de Hosmer-Lemeshow. (Tabla 2).
Tabla 2. Modelo logístico reducido para puntajes sobre 30 puntos (síntomas para TEPT) según variables explicativas.

P-valor< 0,05
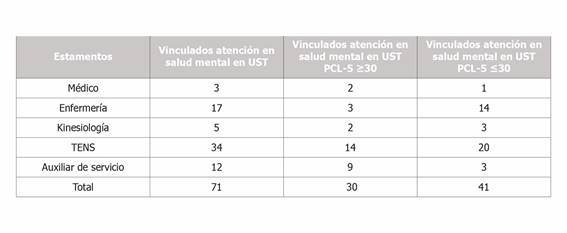
Durante el tamizaje, el 29.46% (71) del personal de forma preventiva y voluntaria fueron derivados a evaluación y/o tratamiento psicológico en (UST) del hospital. (Tabla 3)
Discusión
Dentro de los hallazgos más relevantes del estudio, se estableció una prevalencia del 19.9% para síntomas de TEPT en el personal sanitario de la unidad de emergencia de un hospital terciario durante la pandemia por SARS-CoV-2. El tamizaje indicó alta puntuación para síntomas de recuerdos intrusivos, malestar psicológico intenso, comportamiento imprudente-autodestructivo e hipervigilancia. Además, determinó variables de riesgos como la antigüedad laboral en la unidad de emergencia y pertenecer a los estamentos kinesiología (profesional) y auxiliar de servicio (no profesional) incrementan la probabilidad de obtener un puntaje crítico en esta evaluación. Finalmente, un 29.46% del personal accedió de forma voluntaria a una atención en salud mental, propiciando apoyo psicológico al personal durante el periodo de pandemia.
Una revisión sistemática y metaanálisis proporciona una síntesis de evidencia cuantitativa del impacto del SARS / MERS / COVID-19 en la salud física y mental de trabajadores de la salud, concluye que el 20.7% presenta fenómenos típicos del TEPT2.
En Chile, los informes preliminares sobre COVID-19 “Health Care Workers Study”, indicaron alta prevalencia para síntomas depresivos (moderado a grave), ideación suicida y consumo de alcohol, cannabis y sedantes12,13,14. Situando a Chile a nivel latinoamericano con los índices más altos para depresión e ideación suicida junto a Bolivia15.
La sociedad Chilena de medicina intensiva16, en la Segunda Encuesta nacional de Prevalencia de Burnout en personal sanitario durante la pandemia por SARS-COV-2, obtuvo un 87% de los participantes presenta Síndrome de Burnout, un 81% cansancio emocional alto, un 61% sintomatología compatible con despersonalización, un 78.7% manifiesta preocupación por su salud mental debido a la pandemia, un 35% prevalencia de síntomas para TEPT, un 33% podrían presentar distrés psicológico severo y un 26% presenta un riesgo alto de síntomas ansiosos.
Antecedentes internacionales alertan que el personal sanitario de primera línea presenta mayor riesgo y gravedad de síntomas psicológicos en comparación a otros trabajadores sanitarios17. Además, se evidencia alta prevalencia de agotamiento y TEPT entre el personal médico y enfermería incluso dos años posterior al brote18.
En Chile, solamente se reconoce al TEPT como enfermedad mental de índole laboral19. Esta condición de riesgo en el personal sanitario en periodo de pandemia hasta el momento no había sido visualizada como un problema de salud pública. En este contexto, resalta la importancia que los hospitales tomen conciencia de cómo el trabajo impacta en la salud de sus miembros y como aquello puede además repercutir en los indicadores de la organización20.
Este estudio presenta algunas limitaciones, relacionadas a su naturaleza. Se analizó una base datos extraídos del monitoreo preventivo en TEPT, donde los participantes fueron enrolados de forma voluntaria y la muestra fue determinada por conveniencia, lo que podría incorporar sesgo de participación. El carácter transversal y la falta de mediciones anteriores a esta pandemia limitan la capacidad de estimar el impacto de esta sobre los hallazgos. Además, las conclusiones extraídas de este estudio podrían no ser generalizables, debido al carácter unicéntrico de este. Las posibles brechas en los determinantes sociales de la salud21 entre los estamentos sanitarios, tales como años de estudio, salario, acceso a bienes y servicios, ocupación del tiempo de ocio, entre otras, podrían predisponer o incidir en los resultados encontrados.
El presente estudio identificó que un grupo representativo y significativo del personal sanitario de la unidad de emergencia de un hospital terciario presentó síntomas tentativos para TEPT, estos antecedentes advierten la necesidad de articular medidas tanto preventivas como de detección y de abordaje de esta condición de riesgo. Al examinar la importancia de la prevención en salud mental como sus implicancias para la salud pública, cobra relevancia un modelo que se anticipa y posiciona desde el eje de la prevención secundaria, debido a que el factor de riesgo está presente en los equipos sanitarios de la unidad de emergencia, quienes se encuentran extremadamente expuestos al dolor del otro, la muerte en algunos casos y una serie de situaciones estresantes y/o violentas producto de su actividad laboral. Una red de apoyo psicológico permanente, que incluya el diagnóstico, abordaje y seguimiento en TEPT, basado desde un enfoque psicoeducativo, psicosocial y articulado podría ser una intervención efectiva de promoción en salud mental.