Estudio de prevalencia de disfagia e intervención con consejo dietético, en residencias de mayores de Sevilla
A prevalence study of dysphagia and intervention with dietary counselling in nursing home from Seville
J. A. Irles Rocamora1, M. J. Sánchez-Duque1, P. B. de Valle Galindo1, E. Bernal López1, A. Fernández Palacín2, C. Almeida González2 y D. Torres Enamorado1
1Unidad de Nutrición Clínica y Dietética.
2Unidad de Investigación. Hospital Universitario Nuestra Señora de Valme. Sevilla. España.
Dirección para correspondencia
]]>
RESUMEN
Introducción: La prevalencia de las alteraciones de la deglución varia ampliamente según la edad y comorbilidad.
Objetivos: Determinar la prevalencia de disfagia y alteraciones de la alimentación en personas mayores que viven en residencias de la provincia de Sevilla, valorando la efectividad del consejo dietético.
Métodos: Se realizó un estudio descriptivo transversal sobre una población de 3.921 residentes distribuidos en 86 residencias. En una primera fase del estudio se pretendía estimar la prevalencia de disfagia, para lo cual se seleccionaron 373 residentes en 23 residencias. En una segunda fase se seleccionó una muestra de residentes con disfagia, siendo reevaluados un mes después tras recibir consejo dietético y medidas básicas para control de disfagia.
Resultados: La mediana de edad fue 80 (73-86) años, presentaron disfagia 60 (17,3%), y dificultades de alimentación 50 (13,4%). Ambas se asociaron de forma significativa (p < 0,05) con enfermedades neurológicas. Presentaron accidente cerebrovascular (AVC) 40 (11,3%), y demencia 123 (34,8%). En la segunda parte se estudiaron 12 pacientes con disfagia, de edad media 80,6 ± 11,9 años, MNA 19 ± 3, Barthel 24 ± 27, y grado de disfagia Karnell 3-4, en un 75% de los casos. Estos pacientes a los que se sometió a consejo dietético y medidas básicas para control de disfagia no mejoraron el nivel de ingesta, disfagia o dependencia.
Conclusiones: La prevalencia de disfagia y dificultades de la alimentación es muy elevada en residencias. Las medidas estándar para el control de la disfagia son poco efectivas en pacientes con dependencia severa o demencia avanzada.
Palabras clave: Trastornos de la deglución. Ancianos. Calidad de vida. Estado nutricional. Residencias para la tercera edad.
ABSTRACT
]]> Introduction: The prevalence of swallowing disorders widely varies depending on age and comorbidity.Key words: Swallowing disorders. Elderly. Quality of life. Nutritional status. Nursing homes.
Introducción
La dificultades de alimentación relacionadas con dificultad de masticación y deglución son de una elevada prevalencia en personas mayores, y aumentan de modo progresivo, con la edad, la dependencia y las enfermedades asociadas1,2.
Se ha estimado que el número de personas que viven en residencia en nuestro país es de 265.712 y ha aumentado en los últimos años3,4. Actualmente en las residencias se concentran aquellos mayores, de edad mas avanzada o los que requieren un mayor nivel de cuidados5. Por otra parte los problemas de alimentación en personas mayores en instituciones alcanzan el 31,50%6 y hasta un 66% de los mayores que precisan asistencia a largo plazo7. Sin embargo otros autores en nuestro país, encuentran una prevalencia mucho menor del 3,6% en centros de día8.
]]> Una encuesta realizada en toda Europa en 1999 indica que solo un 10% de los pacientes que sufren disfagia recibía tratamiento para su enfermedad, mientras que el 45% señalaba que los problemas relacionados con la disfagia habían impactado negativamente en su vida9. La posibilidad de una intervención nutricional con modificaciones en la textura, consejo dietético y medidas posturales, puede mejorar el estado nutricional y consecuentemente el estado funcional, capacidad de relación, bienestar y autonomía de personas mayores con dificultades de alimentación o disfagia10-12. Sin embargo la eficiencia de las medidas puede estar limitada en pacientes con enfermedades crónicas muy avanzadas o con dependencia elevada13-17.El conocer el perfil de las dificultades de la alimentación, y sus relaciones con otras circunstancias, en las residencias puede ayudar a establecer estrategias para una mejor atención a las dificultades de alimentación.
Objetivos
Planteamos nuestro estudio para determinar cual es el perfil de las personas mayores que viven residencias en la provincia de Sevilla, la prevalencia de disfagia, y las enfermedades que se asocian con esta, y que pueden condicionar la eficacia del consejo dietético en su evolución y calidad de vida. Planteamos el conocer la dimensión del problema e identificar las personas con mayor beneficio en intervención dietética, en las residencias de nuestra provincia.
Material y métodos
De un total de 114 residencias de mayores públicas o concertadas, del registro de la Consejería de Igualdad y Bienestar Social de la Provincia de Sevilla, en noviembre de 2006, se pudo contactar con 86 residencias, con 3.921 residentes.
El estudio se realizó en dos fases. Una primera para identificación de pacientes con disfagia y una segunda para valorar la efectividad de la intervención dietética.
Primera fase
]]> Para el estudio observacional de disfagia en la provincia de Sevilla se seleccionaron 23 residencias con 977 residentes, de los que se incluyeron en el estudio 373. Tanto la selección de residencias como de residentes se hizo de forma aleatoria. Se envió un cuestionario en el que se recogía la información de los residentes seleccionados: datos de identificación, así como el diagnostico de disfagia, y de comorbilidad. Los cuestionarios fueron cumplimentados por el personal médico responsable de las residencias, con la asistencia de la Unidad de Nutrición del Hospital Universitario Ntra. Sra. de Valme.La comorbilidad se clasificó en los siguientes diagnósticos: accidente vascular cerebral, demencia, dificultad de alimentación por senilidad que precisaba ayuda significativa y otros ( enfermedad de Parkinson, secuelas de traumatismo craneoencefálico -TCE-, retraso mental, coma neurológico) de modo que en cada paciente se indicara solo la patología dominante.
Segunda fase
En una segunda fase del estudio, de entre el grupo inicial de 60 personas con diagnostico de disfagia, se seleccionó de forma aleatoria a un grupo de 12 personas, de 3 residencias diferentes, para valorar la eficacia de la intervención por parte del dietista, con medidas para el control de disfagia.
En una primera visita, el dietista exploró el grado de disfagia por el método de textura de alimentos de diferente viscosidad. Se explicó a los cuidadores las medidas recomendadas en cada caso para mejorar la deglución y los cuidadores a cargo de estas personas, recibieron instrucciones por escrito sobre el protocolo de cuidados de disfagia con medidas higiénico dietéticas y posturales. Se realizó una valoración de cada persona en cuanto a grado de discapacidad por índice de Barthel, valoración de riesgo nutricional por Mini Nutritional Assessment (MNA)18, valoración de la ingesta por registro de ingesta de 24 h y valoración de severidad de la disfagia orofaríngea por escala de Karnell19.
Después de un mes se repitió esta visita, aplicándose de nuevo las escalas y variables que se utilizaron en la primera visita. Los datos fueron analizados con la aplicación SPSS 15.0.
Determinación del tamaño muestral
En la primera fase del estudio se determinó un tamaño muestral de 373 residentes para estimar la prevalencia de disfagia. Para ello se consideró una población finita de 3.921 residentes, una prevalencia esperada de disfagia del 40%, una imprecisión del 5%, un nivel de confianza del 95% y un porcentaje de pérdidas del 15%. En una segunda fase, el objetivo era analizar la eficacia de una intervención dietética. Considerando clínicamente importante el cambio de un grado en la mejoría de la disfagia y asumiendo una desviación típica de la diferencia de una unidad, resultó un tamaño muestral de 10 residentes en una población de 667 residentes con disfagia.
Selección de la muestra
En la primera fase se realizó un muestreo estratificado aleatorio con afijación proporcional según tipo de residencias (con y sin asistencia médica) distribuyéndose los 373 residentes en 228 y 145, respectivamente, y seleccionándose los integrantes de la muestra en cada estrato mediante muestreo aleatorio simple. Esta última técnica de muestreo fue la utilizada en la segunda fase del estudio.
]]> Definición de variablesSe tomó como variable independiente el grado de severidad de la disfagia considerando significativo el cambio de un grado de la escala de Karnell. Se tomaron como variables dependientes la edad y la comorbilidad.
Criterios de inclusión
Personas residentes en residencias públicas o concertadas de la provincia de Sevilla, con más de un mes en la institución y aceptación del consentimiento informado.
Criterios de exclusión
Nutrición enteral por sonda de alimentación, enfermedad aguda grave, situación terminal, comorbilidad grave que se asocie a un mal pronóstico a corto plazo: cáncer, enfermedad renal o hepática grave.
Métodos estadísticos
Tras la depuración de los datos, se determinaron medias y desviaciones típicas o, en distribuciones muy asimétricas, medianas y percentiles (25 y 75) para las variables cuantitativas y para las cualitativas, se obtuvieron tablas de frecuencias y porcentajes. Este análisis se realizó globalmente y según tipo de residencia. Para determinar la prevalencia de disfagia se realizó una estimación puntual y mediante un intervalo de confianza al 95%. La relación entre variables de tipo cualitativo se estudió con el test Chi-cuadrado de Pearson o, en su defecto, el test exacto de Fisher (tablas 2 x 2 poco pobladas). Por otro lado, para analizar el grado de disfagia antes y después de la intervención dietética dentro de un mismo grupo, se aplicó el test de Wilcoxon de muestras relacionadas.
Resultados
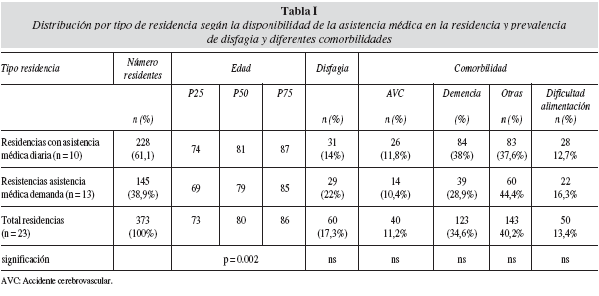
]]> Primera fase del estudioEn la primera fase del estudio se incluyeron 373 residentes pertenecientes a 23 residencias, clasificadas según tamaño y la disponibilidad de asistencia medica diaria. Las residencias con asistencia médica diaria fueron de mayor tamaño. La distribución por edad, y tipo de residencia, prevalencia de disfagia y diferentes comorbilidades se recoge en la tabla I.
Cuando se analizó la asociación de disfagia con diferentes comorbilidades la relación fue significativa (Chi cuadrado 10,7, p < 0,05 ) (fig. 1). Al agrupar los casos con demencia y con dificultad de alimentación, aumento la relación entre disfagia y comorbilidad (Chi cuadrado 9,4, p < 0,05).
Segunda fase del estudio
De los 60 residentes con disfagia identificados en la primera fase, se seleccionaron de forma aleatoria a 12 pacientes de tres residencias. Presentaron demencia 6 (50%), AVC 3 (25%), oligofrenia 1 (8,35%), dificultad de alimentación 1 (8,35%) y TCE 1 (8,35%).
Su edad, situación de riesgo nutricional y grado de dependencia se exponen en tabla II.
]]> La disfagia (Escala Karnell) era severa en la mayoría de ellos: 3 con grado 2 (25%), 2 con grado 3 (16,7%) y 7 con grado 4 (58,35%). El grado de discapacidad y riesgo nutricional era elevado. Aunque los datos sugieren una asociación entre severidad de la disfagia y edad, discapacidad y riesgo nutricional, no se pudo demostrar una asociación significativa, probablemente por lo reducido de la muestra.El seguimiento realizado un mes después, en estos 12 pacientes, tras la intervención dietética, no se encontraron cambios significativos en las variables estudiadas.
Discusión
Nuestros resultados indican que la prevalencia de disfagia y dificultades de la alimentación es muy elevada en residencias. La disfagia ocurre en pacientes con dependencia o demencia avanzada y en estos pacientes las medidas standard para el control de la disfagia, son poco efectivas.
Es difícil estimar la población que vive en residencia en nuestro país. Mientras que en el censo de 2001 se estimaba que el número de personas de 65 o más años que vivían en "asilos o residencias de ancianos" era de 84.607. En enero de 2004, el número de plazas residenciales era de 265.712 y la ratio de cobertura igual a 3,65 plazas por cada 100 mayores20.
Según el censo del INE 2004 en residencias de nuestro entorno existe aproximadamente un hombre por cada tres mujeres. De cada cinco de ellos uno tiene menos de 75 años, dos tienen más de 84, y los otros dos pertenecen al grupo de edades intermedio21,4.
En las residencias se concentran personas de edad, dependencia y comorbilidad avanzadas. Según el estudio de Damian y cols.5, en 800 residentes de 45 residencias de Madrid, el 44% de ellos presentaba algún grado de deterioro cognitivo, siendo las enfermedades más prevalentes la hipertensión, la artrosis, la demencia y el trastorno de ansiedad (45, 34, 33 y 27%, respectivamente). En este estudio la edad fue algo mayor que en nuestro estudio, 83 vs 80 años, y la enfermedades neurológicas con mayor asociación con disfagia como la demencia, fue similar 33% vs 34 %22.
En cuanto al perfil de edad, en nuestros resultados es ligeramente inferior a los de otros autores. Por otra parte la edad es mayor en residencias con asistencia medica continuada, que las de asistencia medica a demanda, 81 (74-87) vs 79 (69-85), probablemente porque en ellas se concentren las personas de mayor riesgo y comorbilidad.
Se ha estimado que la prevalencia de disfagia alcanza al 33% de los pacientes que precisan asistencia aguda y un 66% de los que precisan asistencia a largo plazo7. Según la encuesta (IMSERSO SEGG 1998) es del 31%. Nuestros resultados de prevalencia 30,7%, son coincidentes estos dos estudios. Sin embargo otros autores Botella y cols., 2002 en un total de 7.057 residentes de la comunidad valenciana, solo el 3,6% de los residentes presentó algún grado de disfagia. La baja prevalencia podría relacionarse con población con menor prevalencia de deterioro cognitivo o demencia. La amplia diferencia en la prevalencia de disfagia, podría atribuirse a la heterogeneidad de las discapacidad y comorbilidad, siendo menor en centros de día o residencias para validos.
]]> Las complicaciones de la disfagia incluyen, malnutrición e incremento de la duración de la estancia hospitalaria por aspiraciones2-26, estando finalmente asociada con aumento del riesgo de muerte24. Las patologías mas relacionadas con disfagia son el AVC y la demencia. La disfagia es común después de un accidente cerebrovascular afectando entre el 27% y el 50% de los pacientes27-30.Se han descrito técnicas para el tratamiento de la disfagia, mediante estrategias directas e indirectas. Las técnicas incluyen modificación de la consistencia de los alimentos estimulación de las estructuras oral y faríngea, pero su aplicación requiere de personal especializado31. En pacientes con AVC, las medidas dietéticas para la disfagia no reducen la mortalidad, institucionalización, dependencia o complicaciones medicas relacionas con la disfagia; aunque sí son efectivas para recuperar la deglución a los 6 meses14. En los pacientes con demencia avanzada los trastornos de conducta limitan la efectividad de la intervención nutricional13.
El grupo de 12 pacientes con disfagia que hemos estudiado en residencias, eran personas con elevado grado de discapacidad, el 50% con dependencia total, el 25% con dependencia severa y el 75% presentaban demencia o AVC. En su practica totalidad (91%), tenían desnutrición o riesgo nutricional elevado. Aunque nuestros resultados lo sugieren, no pudimos relacionar el grado de disfagia con el riesgo nutricional, probablemente por ser la mayoría de ellos de disfagia muy severa y con muy alto riesgo nutricional, en las que caben pocas posibilidades de mejoría, lo cual es una limitación para desarrollar conclusiones en nuestro estudio. Las medidas para el tratamiento de la disfagia en nuestro estudio, no resultaron efectivas para mejorar su capacidad de ingesta o riesgo nutricional, y por otra parte fueron difíciles de realizar por falta de tiempo o entrenamiento del cuidador, deterioro general y hábitos de vida muy arraigados. Probablemente en estas situaciones la nutrición enteral sea una alternativa efectiva, con la excepción de la demencia avanzada en la que no se ha observado que aporte mejor calidad de vida.
Hay que destacar que un 20% los pacientes con disfagia, eran discapacitados por enfermedades neurológicas avanzadas (secuelas de TCE, oligofrenia) pero no ancianos. Esto sugiere que en las residencias se localizan no solo personas mayores, con comorbilidad asociada con la edad, sino también personas con enfermedades discapacitantes, e igualmente con perfil de riesgo nutricional elevado.
Nuestros resultados indican que las disfagias diagnosticadas, en los historiales clínicos de los residentes, son severas en el 75%. Probablemente las disfagias leves, pasen desapercibidas o estén identificadas como dificultades para la alimentación. Precisamente es la disfagia leve, aquella situación en la que las técnicas terapéuticas, realizadas por personal entrenado resultan mas eficientes, pudiendo prevenirse tanto el deterioro nutricional como las complicaciones asociadas a la broncoaspiracion. Nuestro estudio sugiere la necesidad de realizar precozmente un test de identificación de la disfagia, que permitan una intervención eficiente, en personas con muy alto riesgo de padecerla, como lo son las personas mayores en residencias públicas o concertadas de nuestro país.
Agradecimientos
Consejería de Igualdad y Bienestar Social de la Junta de Andalucía y a Novartis Consumer Health por su colaboración
Referencias
]]>1. Morley JE, Jai A. Nutritional issues in nursing home care. Ann Intern Med 1995; 123: 850-859. [ Links ]
2. Suominen M, Muurinen S, Routasalo P, Soini H, Suur-Uski I, Peiponen A y cols. Malnutrition and associated factors among aged residents in all nursing homes in Helsinki. Eur J Clin Nutr 2005; 59 (4): 578-583. [ Links ]
3. INE 2006 INE. INEBASE, Censo de Población y Vivienda, 2006. [ Links ]
4. INE. INEBASE, Censo de Población y Vivienda, 2004. [ Links ]
5. Damián J, Valderrama E, Rodríguez F, Martín JM. Estado de salud y capacidad funcional de la población que vive en residencias de mayores en Madrid. Gac Sanit 2004; 18 (4): 268-74. [ Links ]
6. Atención a personas mayores que viven en residencias: protocolo de intervención psicosocial y sanitaria: estudio del IMSERSO-SEGG. Ministerio de Trabajo y Asuntos Sociales, Instituto de Migraciones y Asuntos Sociales (Madrid). [ Links ]
7. Siebens H, Trupe E, Siebens A, Cook F, Anshen S, Hanauer R y cols. Correlates and consequences of eating dependency in institutionalized elderly. J Am Geriatr Soc 1986; 34 (3): 192-198. [ Links ]
8. Botella Trelis JJ, Ferrero López MI. Manejo de la disfagia en el anciano institucionalizado: situación actual. Nutr Hosp 2002; 17: 168-174. [ Links ]
9. Ekberg O. Social and psychosocial burden of dysphagia: its impact on diagnosis and treatment. Dysphagia 2002; 17: 139-146. [ Links ]
10. Clavé P, Terré R. Approaching oropharyngeal dysphagia. Rev Esp Enferm 2004; 96 (2): 119-131. [ Links ]
11. Clavé P. Disfagia orofaringea en el anciano. Med Clin 2005; 124 (19): 742-8. [ Links ]
12. Margetts BM, Thompson RL, Elia M, Jackson AA. Prevalence of risk of undernutrition is associated with poor health status in older people in the UK. Eur J Clin Nutr 2003; 57: 69-74. [ Links ]
13. Gray-Donald K, Payette H, Boutier V. Randomized clinical trial of nutritional supplementation shows little effect on functional status among free-living frail elderly. J Nutr 1995; 125: 2965-2971. [ Links ]
14. Carnaby G, Hankey GJ, Pizzi J. Behavioural intervention for dysphagia in acute stroke: a randomised controlled trial. Lancet Neurol 2006; 5 (1): 31-7. [ Links ]
15. White H, Pieper C, Schmader K. The association of weight change in Alzheimer's disease with severity disease and mortality: a longitudinal analysis. J Am Geriatr Soc 1998; 46: 1223-7. [ Links ]
16. Barczi SR, Sullivan PA, Robbins J. How should dysphagia care of older adults differ? Establishing optimal practice patterns. Semin Speech Lang 2000; 21 (4): 347-61. [ Links ]
17. Power ML, Fraser CH, Hobson A, Singh S, Tyrrell P, Nicholson DA, Turnbull I, Thompson DG, Hamdy S. Evaluating oral stimulation as a treatment for dysphagia after stroke. Dysphagia 2006; 21 (1): 49-55. [ Links ]
18. Abajo Del Álamo C, García Rodicio S, Calabozo Freile B, Ausín Pérez L, Casado Pérez J, Catalá Pindado MA. Protocolo de valoración, seguimiento y actuación nutricional en un centro residencial para personas mayores. Nutr Hosp 2008; 23 (2); 100-1004. [ Links ]
19. Karnell MP, MacCracken E. A database information storage and reporting system for videofluorographic oropharyngeal motility (OPM) swallowing evaluations. Am J Speech Lang Pathol 1994; 3: 54-60. [ Links ]
20. Pérez L. Mayores en Residencias. Instituto de Mayores y Servicios Sociales (IMSERSO) Informe 2004, Las Personas Mayores en España. Datos Estadísticos Estatales y por Comunidades Autónomas. Madrid. 2004: 813-907. [ Links ]
21. INE. INEBASE, Censo de Población y Vivienda, 2001. INE 2004. [ Links ]
22. Rodríguez Artalejo F, Damián J, Martín Moreno JM, Valderrama Gama E. Estado de salud y capacidad funcional de la población que vive en residencias de mayores en Madrid. Gac Sanit 2004;18 (4): 268-274. [ Links ]
23. Brin MF, Younger D. Neurologic disorders and aspiration. Otolaryngol. Clin North Am 1988; 21 (4): 691-699. [ Links ]
24. Smithard D, Smeeton N, Wolfe C. Complication and outcome after acute stroke. Does dysphagia matter? Stroke 1996; 27: 1200-1204. [ Links ]
25. Teasell RW, McRae M, Marchuk Y, Finestone HM. Pneumonia associated with aspiration following stroke. Arch Phys Med Rehabil 1996; 77 (7): 707-9. [ Links ]
26. Daniels SK, Brailey K, Priestly DH, Herrington LR, Weisberg LA, Foundas AL. Aspiration in patients with acute stroke. Arch Phys Med Rehabil 1998; 79 (1): 14-9. [ Links ]
27. Gordon C, Hewer RL, Wade DT. Dysphagia in acute stroke. Br Med J (Clin Res Ed) 1987; 295 (6595): 411-4. [ Links ]
28. Wolfe CD, Tilling K, Rudd A, Giroud M, Inzitari D. Variations in care and outcome in the first year after stroke: a Western and Central European perspective. J Neurol Neurosurg Psychiatry 2004; 75 (12): 1702-6. [ Links ]
29. Odderson IR, Keaton JC, McKenna BS. Swallow management in patients on an acute stroke pathway: quality is cost effective. Arch Phys Med Rehabil 1995; 76 (12): 1130-3. [ Links ]
30. Barer DH. The natural history and functional consequences of dysphagia after hemispheric stroke. J Neurology Neurosurgery Psychiatry 1898; 52: 236-41. [ Links ]
31. Logemann JA. The dysphagia diagnostic procedure as a treatment efficacy trial. Clin Commun Disord 1993; 3 (4):1-10. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
José Antonio Irles Rocamora.
Unidad de Nutrición Clínica y Dietética.
Hospital Universitario Nuestra Señora de Valme.
Ctra. de Cádiz, s/n.
41014 Sevilla.
E-mail: josea.irles.sspc@juntadeandalucia.es