
Terapia cognitivo-conductual con componentes de aceptación y compromiso en un caso de trastorno obsesivo-compulsivo
Cognitive-behavioural therapy with acceptance and commitment components in an obssesive-compulsive disorder case
Cristina Montero Fernándeza, L. Celia Fernández Martínb, Jesús Pol Rodríguezc
aPsicóloga Interna Residente. Complejo Asistencial Universitario de Salamanca, España.
bPsicóloga Clínica. Complejo Asistencial Universitario de Salamanca, Hospital de Día, España.
cPsicólogo Interno Residente. Complejo Asistencial Universitario de Salamanca, España.
RESUMEN
El objetivo del presente trabajo es la descripción del tratamiento y la presentación de resultados del caso clínico de una mujer de 33 años con trastorno obsesivo-compulsivo (TOC), de 2 años de evolución, con gran interferencia tanto en sus relaciones sociales y familiares como en su proceso vital y su rutina diaria. Se utilizó el modelo de Terapia Cognitivo-Conductual (TCC) y el de Aceptación y Compromiso (ACT) para la compulsión más resistente.
La intervención tuvo lugar durante 8 sesiones de tratamiento con una periodicidad semanal, en primer lugar, y espaciándose éstas en el tiempo en función de la evolución sintomática para conseguir la autonomía de la paciente y la finalización del proceso terapéutico. Se realizaron dos sesiones de seguimiento: a los 3 meses y medio y 6 meses después. Los resultados se evaluaron a partir de los autorregistros de la paciente, manteniéndose ésta asintomática en los seguimientos y habiendo recuperado sus relaciones sociales y familiares y su nivel de actividad previo. Al inicio de la terapia, la paciente llevaba dos meses con tratamiento farmacológico, que se fue retirando a lo largo del proceso.
Palabras clave: Trastorno obsesivo-compulsivo (TOC). Terapia Cognitivo-conductual. Terapia de Aceptación y Compromiso. Exposición con prevención de respuesta. Evitación experiencial. Experimento de caso único.
ABSTRACT
The aim of this article is to describe the treatment and to present the results of the clinical case of a 33 years old woman with obsessive-compulsive disorder (OCD), two years of evolution, both high-interference in her social and family relationships as in her vital process and daily routine. We used the model of Cognitive-behavioral Therapy (CBT) and Acceptance and Commitment (ACT) for the strongest compulsion. The intervention took place over eight sessions of treatment on a weekly basis, first, and spaced them out over a period of time corresponding to a symptomatic progression to get the autonomy of the patient and the ending of the therapeutic process. There were two follow-up sessions: after three and a half months and six months later. The results were evaluated from the patient's self-reports, she remained asymptomatic at follow-ups and having recovered her social and family relationships and her previous activity level. At the beginning of the therapy, the patient spent two months taking pharmacological treatment, which was withdrawn during the process.
Key words: Obssesive-compulsive disorder (OCD). Cognitive-behavioural therapy. Acceptance and Commitment Therapy. Exposure and response prevention. Experiential Avoidance. Single-case experiment.
Introducción
El trastorno obsesivo-compulsivo (TOC) está considerado uno de los trastornos de ansiedad más invalidante y grave debido a la comorbilidad que presenta y a las dificultades encontradas en su tratamiento. El DSM-IV-TR (1) define las obsesiones como pensamientos, impulsos o imágenes recurrentes y persistentes que se experimentan como intrusivos e inapropiados y que causan ansiedad y malestar significativos. El paciente lucha contra ellas e intenta ignorarlas, suprimirlas o neutralizarlas con algún otro pensamiento o acción: las compulsiones, de carácter repetitivo y que no suelen estar conectadas de forma realista con el daño que pretenden evitar o resultan claramente excesivas. Su prevalencia se sitúa actualmente en torno al 2,5% en la población general (1, 2), aunque un 13% de la población podría presentar algún síntoma obsesivo-compulsivo que interfiera en su vida diaria (3). El deterioro que produce el trastorno puede ir desde moderado a muy grave, resultando en algunos casos incapacitante (4).
En el trabajo clásico de Rachman y Da Silva (5) se constataba que la mayoría de personas normales (el 80% de la muestra) presentaba pensamientos intrusos, indeseados y egodistónicos, hallazgo corroborado en diversos estudios posteriores (6, 7, 8, 9). En esta línea, ha surgido un notable interés por averiguar cómo los pensamientos "normales" llegan a convertirse en obsesiones clínicas (10-14). El Obsessive-Compulsive Cognition Working Group (O-CCWG) ha llegado a un consenso sobre los ámbitos de creencias más relevantes que estarían en la génesis y mantenimiento del TOC: Sobrevalorar la importancia de los propios pensamientos, Hiperresponsabilidad, Sobrevalorar la importancia del control de los pensamientos, Sobreestimación del peligro, Intolerancia a la incertidumbre y Perfeccionismo (15). En España, Belloch y su grupo (16) elaboraron el Inventario de Creencias Obsesivas (ICO) donde extraen, a partir del análisis factorial, siete dimensiones en las que se agrupan las creencias, similares a las del O-CCWG. Según estas autoras, "a medida que aumenta la adhesión a estas creencias en personas normales se produce un ascenso en las manifestaciones obsesivas no clínicas", siendo las más significativas: Perfeccionismo e intolerancia a la incertidumbre, Sobreestimación de la importancia del pensamiento, Rigidez y, especialmente, Sobreestimación del peligro (17).
Respecto al tratamiento del TOC, éste ha sido tradicionalmente problemático (18). Tras los fracasos de los primeros acercamientos psicodinámicos y de terapia de conducta (con la detención del pensamiento y el control de contingencias), se produce un salto cualitativo a mediados de la década de los sesenta con la aplicación de los procedimientos de Exposición con Prevención de Respuesta (EPR) y la prescripción de la clomipramina. Hoy en día, los tratamientos que han demostrado su eficacia de forma controlada para el TOC son la EPR y el tratamiento psicofarmacológico con inhibidores de la recaptación de serotonina, tanto la clomipramina como los inhibidores selectivos (ISRS) (18, 19).
Por otra parte, en los últimos años asistimos al auge de las llamadas "Terapias de Tercera Generación", donde se incluye la Terapia de Aceptación y Compromiso (ACT) (20), que supone un cambio del foco terapéutico: la intervención no va dirigida a eliminar o reducir los síntomas, sino a conseguir un distanciamiento de la persona respecto a ellos de modo que ésta pueda orientarse a sus valores. Es éste el único contexto donde puede encontrar significado a su sufrimiento (21). Así mismo, la ACT ofrece una alternativa psicopatológica en la figura del trastorno de evitación experiencial que ocurre cuando una persona rehuye determinadas experiencias privadas (sensaciones, emociones, pensamientos, recuerdos) e intenta cambiar la forma o la frecuencia de esos contenidos y el contexto que los ocasiona (22). Esta dimensión funcional podría integrar una gran variedad de diagnósticos de los sistemas CIE y DSM, entre los que se incluye el TOC. Parece imprescindible seguir investigando sobre el tratamiento de este trastorno, dado el sufrimiento psíquico que genera en los pacientes y sus familiares, el coste económico que supone (según el Instituto Nacional de la Seguridad Social, el tiempo estándar de incapacidad temporal por este trastorno se sitúa en 60 días al año, superior al resto de trastornos de ansiedad) (23), el burnout que sufren los profesionales en el tratamiento de trastornos recurrentes y la posible cronificación de los mismos.
A continuación, se expone el caso de una paciente diagnosticada de TOC en el que se aplicaron técnicas de TCC junto con técnicas específicas de ACT. El objetivo de este trabajo es la descripción de dicho tratamiento y la presentación de resultados con el fin de contribuir a la mejora en el abordaje de este problema, apoyando la utilización de las técnicas establecidas como eficaces en combinación con ACT.
Identificación del paciente, evaluación y formulación clínica del caso
R. es una mujer de 33 años, casada, con un hijo de dos años. Es la segunda de tres hermanos, la mayor de los cuales murió a los 22 años en un accidente. Su padre falleció a la edad de 4 años de la paciente. Mantiene una buena relación con su hermano menor y con su madre, que residen en otra ciudad. La relación con su marido es buena, dice sentirse muy apoyada por él. Mantiene unas relaciones sociales adecuadas, pero escasas desde que comenzó el trastorno. Diplomada en Relaciones Laborales, lleva dos años en paro. No refiere antecedentes personales ni familiares psiquiátricos, ni consumo de tóxicos. Es remitida por su Psiquiatra con el diagnóstico de TOC, tras haberle pautado Escitalopram de 15 mg. una vez al día. Presenta una clínica de ansiedad con obsesiones y compulsiones, y bajo estado de ánimo. Realiza conductas de evitación y manifiesta baja autoestima, miedo a volverse loca y miedo a que la internen.
]]> Refiere la paciente que su madre trabajaba en el campo, con lo que R. asume pronto tareas del hogar, inculcándosele muy tempranamente el concepto "responsabilidad". A los 18 años se va a otra ciudad para realizar sus estudios y cuando termina comienza a trabajar como Auxiliar Administrativo. Se casa y tiene un hijo a los 31 años. Dice haber sido siempre "bastante maniática del orden y la limpieza", pero es a raíz del nacimiento de su hijo cuando comienzan las compulsiones: "me obsesioné con que no le pasara nada al niño". Presenta rituales de lavado antes de tocar a su hijo, tira la comida por temor a haberla contaminado con lavavajillas y la lava repetidamente, comprueba los grifos, la puerta de entrada, las ventanas, la vitrocerámica y la bombona de butano en casa de su madre. Cuando conduce, le asaltan pensamientos de haber atropellado a alguien, con lo que vuelve a pasar por los mismos pasos de peatones y rotondas una y otra vez, revisa los periódicos buscando noticias de atropello donde el conductor se ha dado a la fuga, y una vez aparcado el coche en su garaje, regresa andando al lugar donde cree que puede haber atropellado a alguien o golpeado a un ciclista. Las obsesiones y compulsiones se hacen rápidamente egodistónicas y aumentan en frecuencia hasta interferir notablemente en sus actividades cotidianas y en sus relaciones interpersonales. La paciente hace crítica de las mismas e intenta afrontarlas con sentido del humor, pero éstas limitan seriamente su vida. Su estado de ánimo comienza a ser hipotímico y aparecen conductas de evitación: deja de conducir, quedar con amigas y pide a su marido que efectúe las comprobaciones por ella.Al inicio del programa de tratamiento, se realiza la evaluación mediante:
1. Autorregistros. Se establece la línea base en primer lugar y autorregistros de EPR después. En ellos se recogió el nivel de ansiedad medido en USAs y el tiempo empleado diariamente en cada ritual. Al inicio: Conducir: USA=99. 20-30 minutos en cada viaje. Gas butano: USA=80. 10 min. Cocinar: USA=70. 10-30 min. en cada comida. Grifos: USA=50. 5 min. al día. Vitrocerámica: USA=50. 5 min. después de cada uso. Puerta: USA=40. 5-20 min. cada vez que sale de casa.
2. Entrevista clínica, con funciones de diagnóstico y de seguimiento en citas posteriores.
3. Pregunta de escala, de 0 a 10, donde 0 es "cuando las cosas han estado mejor y no había ansiedad" y 10 "cuando las cosas han estado peor y el nivel de ansiedad ha sido máximo".
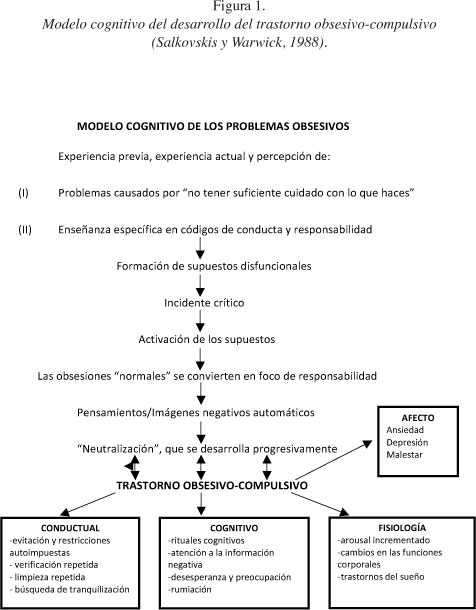
En el contexto de la historia vital de la paciente, se formula una hipótesis explicativa de la generación de los síntomas y mantenimiento de los mismos según el Modelo de Salkovskis (10, 24) (ver Figuras 1 y 2). Este autor diferencia entre pensamientos automáticos negativos (PAN), egosintónicos, y obsesiones, egodistónicas, y plantea que las obsesiones funcionan como un estímulo que puede provocar un tipo particular de PAN, relacionado con ideas de ser responsable de posibles daños. Algunas personas son vulnerables a interpretar los pensamientos intrusivos como una indicación de que son responsables del daño que les pueda ocurrir a ellos mismos o a otros, debido a prácticas de crianza en las que se ha puesto mucho énfasis en la responsabilidad personal, como es el caso de R. Además, esa vulnerabilidad habría dado lugar a la formación de una serie de supuestos disfuncionales, por ejemplo: fracasar al prevenir un daño es lo mismo que causarlo, tener un pensamiento sobre una acción es como realizarla, tengo que ejercer control sobre mis pensamientos... A modo de resumen, el mecanismo de origen y mantenimiento del TOC sería el siguiente:
- El ambiente proporciona potenciales estímulos desencadenantes de pensamientos intrusivos u "obsesiones normales". En el caso de R., el nacimiento de su hijo disparó los pensamientos de responsabilidad personal.
- La obsesión es egodistónica, sin embargo, si tiene grandes implicaciones para el sujeto (la seguridad y cuidado de su hijo) se activarán una serie de PANs egosintónicos. Estos PANs surgen en función de los supuestos disfuncionales que interactúan con el pensamiento intrusivo y del estado de ánimo preexistente, que en el caso de R. comenzaba a ser hipotímico.
- El PAN, y no la obsesión en sí misma, será el que dé lugar a la conducta de neutralización con el fin de disminuir la posibilidad de ser responsable del daño que pueda producirse. R. empezó a comprobar todo aquello que suponía un daño potencial (envenenamiento de la comida, puertas, grifos.) y a evitar la conducción, con la idea central de que si atropellaba a alguien la meterían en la cárcel y la separarían de su hijo. Estas estrategias comenzaron a ser contraproducentes, al aumentar los pensamientos que pretendían evitar y, con ellos, el nivel de ansiedad. La neutralización conlleva consecuencias que hacen que se perpetúe: 1) Reforzamiento negativo: alivio o disminución del malestar. 2) Reforzamiento positivo de las creencias del sujeto (por ejemplo: "como he tirado la comida, no he envenenado a mi hijo y ahora me aseguraré de que no se contamine", "como me he asegurado de que no he atropellado a alguien, no pasará nada"). 3) Se convierte en un estímulo desencadenante, cerrando el círculo.
]]>
Tratamiento
La terapia se llevó a cabo por una Psicóloga Interna Residente con supervisión de una tutora Psicóloga Clínica. Tuvo lugar durante 8 sesiones con una periodicidad semanal primero, quincenal y mensual después, y con una duración de 45 a 60 minutos. Se realizaron dos seguimientos: a los 3 meses y medio y a los 6 meses. Se empleó la Terapia Cognitivo-conductual (TCC) con EPR por ser el tratamiento de elección según las guías clínicas (18, 19). Para el ritual más resistente se emplearon técnicas del modelo de ACT. Fue desarrollado en tres fases: 1a) Establecimiento del rapport y la evaluación del trastorno. 2a) Fase psicoeducativa sobre el TOC, la curva de ansiedad, el modelo cognitivo y el tratamiento a seguir. 3a) Abordaje de la autoestima y las creencias negativas acerca de sí misma, su capacidad de ejecución de tareas y su competencia para el manejo de los síntomas. Las técnicas utilizadas en esta fase fueron el apoyo y la normalización de sentimientos, logrando un aumento de la autoestima, una elevación del estado de ánimo y una reducción del miedo al trastorno. A la vez se inició el aprendizaje de técnicas de relajación por medio de la respiración profunda, con la que se introdujo un cambio cognitivo importante: la posibilidad de ejercer control sobre los estados fisiológicos internos (ansiedad, angustia) antes percibidos como incontrolables. Las técnicas específicas de TCC que se emplearon son: Encadenamiento de Inferencias, Debate Empírico, técnicas de distracción, Reestructuración Cognitiva y Exposición con Prevención de Respuesta (EPR).
Tras una gran mejoría en los síntomas se propuso a la paciente no completar más autorregistros y se introdujeron técnicas del modelo de ACT, concretamente metáforas y ejercicios de desliteralización cognitiva con el fin de eliminar el ritual de la conducción y cierta evitación experiencial. El Ejercicio de las tarjetas y el Ejercicio del limón (21) resultaron especialmente valiosos en este momento.
Evolución: en las siguientes sesiones la paciente refiere una mejoría significativa y una ansiedad leve (USA=30) que desaparece en las revisiones posteriores. Acepta los pensamientos obsesivos como un pensamiento más y no lucha contra ellos, no evita situaciones, conduce a diario, retoma actividades que había abandonado (visitar a amigas, pasear, ir de compras) y el cuidado de su hijo y de la casa dejan de generarle ansiedad. Se finalizó el tratamiento con la atribución interna de los avances conseguidos, fomentando el locus de control interno, y la prevención de recaídas. En los seguimientos la paciente se mantiene asintomática, eutímica y activa.
Diseño del caso
]]> Por cuestiones éticas y por tratarse de una consulta de Salud Mental, se trata de un diseño AB. Contamos con variables extrañas, que son todas aquellas que pertenecen al contexto socio-familiar de la paciente y que no podemos controlar (paro, situación laboral de su marido, relaciones familiares, enfermedad puntual de su hijo), que en muchos casos incrementan su ansiedad. A pesar de ello, el entrenamiento en relajación y la reestructuración cognitiva estaban encaminados a hacer frente a estas variables para conseguir un control medio sobre ellas.
Resultados
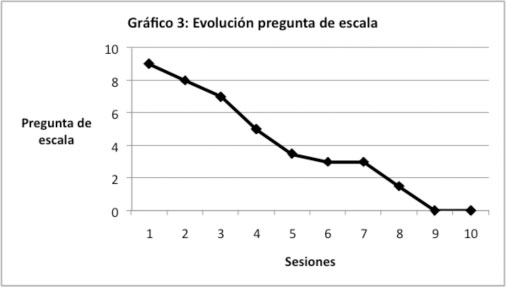
Los resultados de la intervención pueden valorarse a diferentes niveles. En primer lugar, en cuanto a la evaluación subjetiva de la paciente, ésta valora positivamente la efectividad de la terapia (en la pregunta de escala puntúa "0" en los seguimientos, lo que indica "ausencia de ansiedad") (ver gráfico 3). A un nivel más concreto, y con el fin de ejemplificar lo expuesto, se destacan algunas frases obtenidas de las sesiones de seguimiento: "ya no me da miedo todo lo relacionado con el niño", "soy más positiva: los pensamientos racionales me sirven no sólo para esto, sino a nivel de la vida", "vuelvo a ser libre", "ya no estoy limitada como antes, vuelvo a ser independiente, conduzco... Cuando viene el pensamiento, convivo con ello".
En segundo lugar, a nivel clínico, los autorregistros realizados por la paciente nos permiten observar la mejoría experimentada en su sintomatologia (ver gráficos 1 y 2). Constatamos una disminución progresiva en el número de rituales y en la ansiedad que éstos generan, hasta su total desaparición. En la quinta sesión de tratamiento (día 49) han cedido todos ellos, excepto el de la conducción. Éste se mantiene en USA=50 hasta la introducción de técnicas ACT en la séptima sesión de tratamiento (día 105), reduciéndose a USA=30 y a USA=0 en las dos sesiones de seguimiento (días 245 y 425). Así mismo, R. ha recuperado la autoestima y un estado de ánimo positivo, junto con diferentes actividades y relaciones sociales que había abandonado, con lo que la mejoría se ha generalizado a las diferentes parcelas de su vida. La relación con su hijo no le genera culpabilidad, y es capaz de dejarlo al cuidado de familiares.

]]>

Por último, ha sido posible retirarle la medicación (que se había mantenido constante desde antes del inicio de la intervención psicológica) sin el resurgimiento de los síntomas que motivaron su empleo.
Discusión
A la vista de los resultados obtenidos, la combinación terapéutica aplicada (TCC+ACT+ISRS), que a priori parece contradictoria, puede considerarse efectiva, puesto que se ha logrado la remisión completa de la sintomatología tanto obsesiva como depresiva. Sin embargo, al tratarse de un diseño AB con un solo sujeto contamos con las limitaciones propias del mismo. No podemos aislar los efectos del tratamiento de los de la interacción "sujeto x tratamiento", de modo que no podemos generalizar la eficacia del tratamiento a otras personas; ni podemos negar que variables extrañas y ajenas al tratamiento estén influyendo en los resultados. Así mismo, tampoco podemos separar la efectividad conseguida por la terapia psicofarmacológica de la ocasionada por la terapia psicológica.
A pesar de estas dificultades, como clínicos nos interesa incrementar la calidad de vida de los pacientes, para lo cual empleamos la combinación de distintos procedimientos. Del mismo modo, la utilización de diferentes modelos comprensivos, como en este caso el modelo explicativo de Salkovskis, nos ofrece una visión más global del paciente y de la función que cumplen los síntomas, no limitándonos únicamente a la observación y tratamiento de la psicopatología. Ambos aspectos se reflejan en este trabajo y, en este sentido, sería interesante implementar estudios con el mismo modelo explicativo y procedimiento terapéutico para reduplicar los resultados aquí obtenidos.
]]> Por todo ello, aunque se necesitan estudios adicionales que confirmen los resultados expuestos, parece que la adición de técnicas de ACT a TCC+ISRS produce los mayores beneficios en el tratamiento de este trastorno, que se traducen en una mayor remisión de la sintomatología, una generalización a otros ámbitos de la vida de la persona y un mantenimiento de la mejoría. Esta combinación podría aportar una manera más funcional y adaptativa de relacionarse con los síntomas, reduciéndolos en primer lugar, y aceptándolos como una parte natural de la existencia humana posteriormente, de modo que no interfieran en el desarrollo del individuo en dirección a sus valores.
Bibliografía
(1) American Psychiatrist Association. DSM-IV-TR. Manual Diagnóstico y Estadístico de los Trastornos Mentales: Texto Revisado. Barcelona: Elsevier Masson, 2002. [ Links ]
(2) Yoldascan E, Ozenli Y, Kutlu O, Topal K, Bozkurt, AI. Prevalence of obsessive-compulsive disorder in Turkish university students and assessmente of associated factors. BMC Psychiatry 2009; 9, 40. [ Links ]
(3) Fullana MA, Mataix-Cols D, Caspi A, Harrington H. Obsessions and Compulsions in the Community: Prevalence, Interference, Help-Seeking, developmental stability, and co-occurring psychiatric conditions. Am J Psychiatry 2009; 166, 329-36. [ Links ]
(4) Botella C, Robert C. El trastorno obsesivo-compulsivo. En: Belloch A, Sandín B, Ramos F, editores. Manual de Psicopatología. Volumen II. 2a ed. Madrid: McGraw Hill, 2009; p. 149-76. [ Links ]
(5) Rachman SJ, Da Silva P Abnormal and normal obsessions. Behav Res Ther 1978; 16, 233-48. [ Links ]
(6) Clark DA, Da Silva P The nature of depressive and anxious thoughts: Distinct or uniform phenomena? Behav Res Ther 1985; 23, 383-93. [ Links ]
(7) Edwards S, Dickerson M. Intrusive unwanted thougths: A two-stage model of control. Br J Med Psychol 1987a; 60, 317-28. [ Links ]
(8) Edwards S, Dickerson M. On the similarity of positive and negative intrusions. Behav Res Ther 1987b; 25, 207-11. [ Links ]
(9) Reynolds M, Salkovskis PM. The relationship among guilty, dysphoria, anxiety and obsessions in a normal population: An attempted replication. Behav Res Ther 1991; 30, 259-65. [ Links ]
(10) Salkovskis PM. Obsessional-compulsive problems: A cognitive-behavioral analysis. Behav Res Ther 1985; 23, 571-83. [ Links ]
(11) Salkovskis PM, Richards HC, Forrester E. The relationship between obsessional problems and intrusive thoughts. Behavioural and Cognitive Psychotherapy 1995; 23, 281-99. [ Links ]
(12) Clark DA, Purdon CL. New Perspectives for a Cognitive Theory of Obsessions. Australian Psychologist 1993; 28, 161-67. [ Links ]
(13) Rachman SJ. A cognitive theory of obsessions. Behav Res Ther 1997; 35, 793-802. [ Links ]
(14) Rachman SJ. A cognitive theory of obsessions: Elaborations. Behav Res Ther 1998; 36, 385-401. [ Links ]
(15) Obsessive-Compulsive Cognitions Working Group. Development and initial validation of the obsessive beliefs questionnaire and the interpretation of intrusions inventory. Behav Res Ther 2001; 39, 987-1006. [ Links ]
(16) Belloch A, Cabedo E, Morillo C, Lucero M, Carrió C. Diseño de un instrumento para evaluar las creencias disfuncionales del trastorno obsesivo-compulsivo: resultados preliminares del Inventario de Creencias Obsesivas (ICO). IJCHP 2003; 2 (3), 235-50. [ Links ]
(17) Cabedo E, Belloch A, Morillo C, Jiménez A, Carrió C. Intensidad de las creencias disfuncionales en relación con el incremento en obsesividad. IJCHP 2004; 3 (4), 465-79. [ Links ]
(18) Vallejo MA. Guía de tratamientos psicológicos eficaces para el trastorno obsesivo-compulsivo. En: Pérez M, coord. Guía de tratamientos psicológicos eficaces I. Madrid: Pirámide, 2003; p. 337-53. [ Links ]
(19) American Psychiatrist Association. Practice guideline for the treatment of patients with obsessive-compulsive disorder. Arlington, VA: American Psychiatrist Association, 2007. [ Links ]
(20) Hayes SC. A contextual approach to Therapeutic Change. En: Jacobson N, editor. Psychotherapist in Clinical Practice: Cognitive and Behavioral Perspectives. NY: Guilford Press, 1987. [ Links ]
(21) Wilson KG, Luciano MC. Terapia de Aceptación y Compromiso (ACT). Un tratamiento conductual orientado a los valores. Madrid: Pirámide, 2002. [ Links ]
(22) Ferro R. Aplicación de la terapia de aceptación y compromiso en un ejemplo de evitación experiential. Psicothema 2000; 3 (12), 445-50. [ Links ]
(23) Instituto Nacional de la Seguridad Social. Tiempos estándar de incapacidad temporal. 2009. [ Links ]
(24) Salkovskis PM, Warwick HMC. Cognitive therapy of obsessive-compulsive disorder: Treating treatment failures. Behavioural Psychotherapy 1985; 13, 243-55. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Cristina Montero Fernández
monterofernandez.cristina@gmail.com
Recibido: 02/05/2012
Aceptado: 26/09/2012