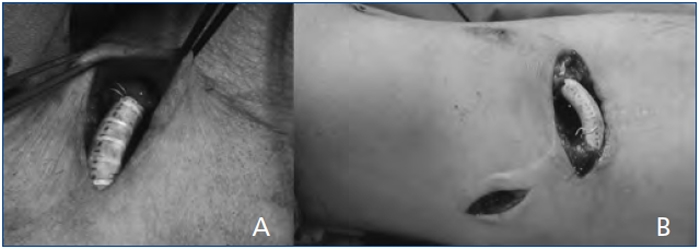
Figura 1. Imágenes intraoperatorias de la técnica de interposición protésica, una de ellas
(B) con ligadura adicional de colaterales venosas no útiles (vena basílica proximal).
NOTAS TÉCNICAS
Tratamiento del síndrome de robo del acceso vascular mediante interposición yuxtaanastomótica de un segmento protésico
Treatment of vascular access-related steal syndrome by means of juxta-anastomotic vein interposition of a prosthetic graft segment
Gaspar Mestres1, Néstor Fontseré2, Ramón Bofill3, César García-Madrid1, Nicolás García-Ortega1, Fredy Rojas1, Marta Barrufet4, Vicente Riambau1
1Unidad Funcional de Acceso Vascular. Sección de Cirugía Vascular. Servicio de Cirugía Cardiovascular. Instituto Clínico del Tórax. Hospital Clínic. UB.. Barcelona
2Unidad Funcional de Acceso Vascular. Servicio de Nefrología. Hospital Clínic. UB.. Barcelona ]]>
3Servicio de Angiología, Cirugía Vascular y Endovascular. Hospital Vall d'Hebron. UAB.. Barcelona
4Unidad Funcional de Acceso Vascular. Servicio de Angiorradiología. Hospital Clínic. UB.. Barcelona
Dirección para correspondencia
RESUMEN
Objetivos: El síndrome de robo es una complicación grave del acceso vascular. Nuestro objetivo es presentar los resultados iniciales de un tratamiento simple y eficaz: la interposición de un segmento protésico en la vena yuxtaanastomótica.
Métodos: Entre 2009 y 2012, 14 pacientes (57 % varones, edad media 71 años) con síndrome de robo severo por un acceso vascular nativo (grados II-IV), y tras un estudio clínico y ecográfico sistemático, y angiográfico selectivo, fueron tratados mediante la interposición de un segmento de prótesis tubular, politetrafluoroetileno (PTFE) de 6 mm de diámetro en la vena yuxtaanastomótica, más reparación selectiva de estenosis arterial mediante parche (2 casos) o ligadura de colaterales venosas no útiles (8 casos). Se utilizó anestesia local o regional y un régimen ambulatorio en todos los casos.
Resultados: El éxito técnico fue del 100 %. El estudio ecográfico pre y posoperatorio mostró una reducción del flujo posoperatorio del acceso del 39 % y un aumento del flujo arterial radial del 477 %. Los síntomas isquémicos se resolvieron en 12 pacientes (86 %); los otros dos requirieron procedimientos adicionales por síntomas isquémicos persistentes. Ocurrió una ruptura venosa posoperatoria, que requirió una ligadura definitiva. Ningún caso sufrió amputaciones ni hubo pérdidas ni trombosis del acceso en el seguimiento. Las permeabilidades primaria y primaria asistida libres de nuevos síntomas isquémicos fueron del 78 % y del 78 % a los 12 meses, y del 62 % y del 78 % a los 24 meses.
Conclusiones: La interposición de un segmento protésico yuxtaanastomótico es una técnica sencilla, rápida y eficaz en el tratamiento del síndrome de robo vascular, con resultados prometedores a dos años de seguimiento.
ABSTRACT
Objective: Steal syndrome is a severe complication of vascular access. Our aim is to present the initial results of a simple and effective treatment: the interposition of a prosthetic segment in the juxta-anastomotic vein.
Method: Between 2009 and 2012, 14 patients (57 % male, average age 71) with severe steal syndrome due to vascular access (stages II-IV), following a clinical and systematic echographic study and a selective angiographic study, were treated through the interposition of a 6 mm segment of PTFE in the juxta-anastomotic vein, in addition to selective patch repair of arterial stenosis (2 cases) or ligature of useless venous collaterals (8 cases). Local or regional anaesthesia was used and outpatient care was given in all cases.
Results: There was 100 % technical success. The pre- and post-operative echographical study showed a reduction of post-operative access flow by 39 % and an increase of radial artery flow by 477 %. Ischaemic symptoms were resolved in 12 patients (86 %); the other two patients required additional procedures due to persistent ischaemic symptoms. There was a post-operative venous rupture, which required a definitive ligation. No patient suffered amputations, nor were there losses or access thrombosis during the follow-up. The primary and primary-assisted patencies free of new ischemic symptoms were 78 % and 78 % at 12 months, and 62 % and 78 % at 24 months.
Conclusions: The interposition of a prosthetic segment in the juxta-anastomotic vein is a simple, quick and effective technique in the treatment of vascular steal syndrome, with promising results at the 2 year follow-up.
Key Words: Haemodialysis, Arteriovenous fistula, Vascular access-related steal syndrome, Complications.
Introducción
La fístula arteriovenosa (FAV) es el método de elección para conseguir el acceso vascular durante las sesiones de hemodiálisis en pacientes con insuficiencia renal terminal, porque, comparadas con las prótesis arteriovenosas o los catéteres venosos centrales, se relacionan con menores tasas de complicaciones1,2. Sin embargo, existe una complicación específica de las FAV o los injertos protésicos que puede ser severa e incluso comprometer la viabilidad de la extremidad afecta: el síndrome de robo.
]]> El síndrome de robo está causado por un descenso de la perfusión distal arterial debido a una preferencia de salida del flujo arterial proximal a través de la vena del acceso vascular, de menor resistencia que el lecho arterial distal3. A pesar de ser un fenómeno fisiológico observado en hasta el 73% de las FAV y en el 91% de las prótesis (síndrome de robo grado I)4, puede causar sintomatología en hasta el 8% de los accesos5: dolor durante la diálisis (grado II), dolor en reposo (grado III) o ulceración y necrosis (grado IV)6. Cuando ocurre esta sintomatología, sobre todo los grados III y IV, se requieren procedimientos quirúrgicos o endovasculares para restablecer el flujo arterial distal y evitar lesiones irreversibles o amputaciones, manteniendo si es posible la permeabilidad y utilidad del acceso vascular.Los tratamientos propuestos para el síndrome de robo incluyen una gran variedad de técnicas: ligadura del acceso vascular (habitualmente efectiva, pero perdiendo el acceso), reparación de lesiones arteriales asociadas proximales o distales7, ligadura de la arteria radial distal (DRAL)8 o proximal (PRAL)9 en casos de robo por el arco palmar en fístulas distales radiocefálicas, proximalización o distalización de la anastomosis (PAVA y RUDI)10,11, técnicas de reducción de flujo (como el banding, con resultados impredecibles si se realiza sin medidas de control intraoperatorias, o variantes de este, como el MILLER12, banding externo con bandas protésicas13,14 o ligadura simple de colaterales no útiles15,16), o el DRIL3,17 (revascularización distal mediante interposición de un bypass arterial y ligadura de la arteria nativa). Los resultados ofrecidos por estas técnicas son variables, conservando el acceso y resolviendo los síntomas isquémicos en hasta el 77% de los casos tratados con DRIL. Sin embargo, muchas de ellas resultan complejas y mórbidas3.
El objetivo de nuestro trabajo es presentar los resultados iniciales de una técnica simple y eficaz para tratar el síndrome de robo: la reducción del flujo del acceso vascular (y aumento de la perfusión arterial distal) mediante la interposición de un segmento protésico en la vena yuxtaanastomótica.
Material y métodos
Nuestra unidad funcional de acceso vascular (UFAV, Hospital Clínic, Universidad de Barcelona; Barcelona, España) ofrece un abordaje multidisciplinar para los pacientes que requieren acceso vascular para hemodiálisis, siendo de referencia para pacientes de nuestra área sanitaria y otros centros en la creación y reparación de accesos vasculares. Todos los pacientes valorados y tratados por nuestra unidad son sistemáticamente introducidos de forma prospectiva en una base de datos multidisciplinar, que recoge datos básicos, comorbilidades, historia previa y detallada de accesos vasculares, así como una exploración física y ultrasonográfica rutinaria. Todos los procedimientos quirúrgicos son también anotados, de nuevo con una exploración física y ecográfica sistemática intraoperatoria y posoperatoria inmediata, así como el seguimiento posoperatorio.
Para este trabajo incluimos a todos los pacientes que consultaron en nuestra unidad entre 2009 y 2012 por un síndrome de robo sintomático secundario a un acceso vascular arteriovenoso nativo, realizado en nuestra unidad o en otros centros. El síndrome de robo sintomático se definió como dolor en diálisis, constante, o ulceración (grados II, III y IV) en la mano o el antebrazo del acceso vascular, habitualmente asociado a otros signos de isquemia de la mano (palidez, frialdad) y después de descartar otros diagnósticos diferenciales mediante exploración física y exámenes complementarios selectivos (síndrome de túnel carpiano, dolores articulares, hipertensión venosa secundaria, etc.).
Durante el período de estudio, nuestra unidad valoró a 51 pacientes con síndrome de robo sintomático persistente. Después de una evaluación individual y discusión de cada caso, una exploración física y ecográfica sistemática, y un estudio angiorradiológico selectivo, se excluyeron de la serie los pacientes trasplantados renales normofuncionantes (se sometieron a una ligadura del acceso), accesos subsidiarios de ser reparados con otras técnicas (estenosis arteriales proximales o distales tratados endovascularmente, accesos distales tratados mediante DRAL, ligadura simple de colaterales venosas no útiles en accesos proximales), accesos no útiles, presencia de arteriopatía distal severa asociada, lesiones ulceradas muy extensas, por malas condiciones médicas o por preferencia del paciente.
Ante la duda terapéutica de practicar una ligadura simple de colaterales venosas no útiles15,16 o añadir a esta la interposición protésica en aquellas fístulas húmero-basílicas latero-laterales con varias venas de salida permeables (basílica, perforante del codo y/o cefálica), se optó por practicar una ligadura simple de las colaterales venosas no útiles cuando el diámetro de alguna de estas era mayor a 4mm, y añadir una interposición protésica a la vena útil cuando dichas colaterales eran todas de menor tamaño. Se desestimó realizar esta decisión en función de su flujo, dada la dificultad y la falta de fiabilidad al calcularlo con eco-Doppler, sobre todo de la perforante del codo.
Se incluyeron finalmente 14 casos, que fueron tratados mediante la técnica de interposición protésica: un segmento de prótesisis tubular recta de 6mm de diámetro de politetrafluoroetileno (PTFE), 2cm de longitud, fue interpuesto en el segmento venoso yuxtaanastomótico mediante anastomosis término-terminales en ambos muñones venosos (figura 1). Colaterales venosas no útiles (de menos de 4mm) fueron ligadas en las FAV húmero-basílicas latero-laterales y, cuando el estudio preoperatorio (ecográfico y/o angiográfico) mostró una estenosis arterial perianastomótica, esta fue reparada mediante un parche de angioplastia, además de la interposición del segmento protésico yuxtaanastomótico.
]]>
Figura 1. Imágenes intraoperatorias de la técnica de interposición protésica, una de ellas
(B) con ligadura adicional de colaterales venosas no útiles (vena basílica proximal).
Además de los datos preoperatorios básicos y la clínica del paciente, se recogieron los siguientes en una base de datos prospectiva:
- Examen preoperatorio: exploración física (grado de síndrome de robo), examen ecográfico (tipo de acceso vascular previo, localización, drenaje venoso; diámetros arteriales y venosos, velocidades sistólicas, diastólicas y medias en la arteria proximal [2cm proximal a la anastomosis] y arteria radial distal en la muñeca).
- Examen intraoperaotorio: intervención realizada, exploración física inmediata (pulso, thrill palpable, soplo en el acceso, pulso arterial distal) y ecográfica (las mismas medidas preoperatorias).
]]> - Seguimiento: seguimiento posoperatorio de la sintomatología clínica e idoneidad del acceso para realizar las sesiones de hemodiálisis, permeabilidad y necesidad de procedimientos secundarios.
Todos los procedimientos quirúrgicos y los exámenes físicos y ecográficos fueron realizados por el mismo explorador, utilizando el mismo dispositivo ecográfico: el SonoSite MicroMaxx Ultrasound System (Sonosite Inc, WA, USA) y una sonda linear de 38mm HFL38/13-6 MHz, ajustando la curva pulsada Doppler a un ángulo de 60o respecto a la dirección de flujo y la amplitud de la muestra al diámetro del vaso. Las medidas intraoperatorias se recogieron en el quirófano, tras el cierre cutáneo y siguiendo medidas asépticas. Estas medidas no se tuvieron en cuenta en las decisiones quirúrgicas. Las velocidades fueron calculadas automáticamente y el diámetro del vaso (adventicia-adventicia) fue medido manualmente. Los flujos (ml/min) fueron calculados siguiendo las medidas propuestas por el manofacturador: área transversal (0,785xD2, en cm2) x velocidad media promedio (en cm/s) x factor de conversión (0,06). Todas las medidas pre y posoperatorias fueron tomadas en las mismas localizaciones en cada paciente. El flujo del acceso vascular se estimó según el flujo de la arteria proximal, por ser el método más fiable18,19, desestimando las medidas de flujo en la vena (por haber demostrado menos fiabilidad18,19 y existir varias venas de drenaje en muchos casos que dificultaban esta interpretación). No se calculó el flujo de perfusión arterial total distal, por existir varias arterias de drenaje distal (radial, cubital, interósea) que se debieran sumar y la complejidad técnica y de cálculo que esto supone; sin embargo, se calcularon los cambios en el flujo de la arteria radial distal y se consideraron un estimador de los cambios en la perfusión global distal.
Estadística
Se obtuvieron estadísticos descriptivos y de frecuencia, y las comparaciones se realizaron con el paquete estadístico SPSS versión 19.0, describiendo medianas y rangos o rangos intercuartílicos (percentiles 25-75) y porcentajes. Los cambios en los flujos se definieron como porcentajes de cambio ([preoperatorio-posoperatorio]/preoperatorio), y fueron descritos como medianas y rangos intercuartílicos. Las diferencias estadísticas entre grupos se evaluaron usando el signed rank test de Wilcoxon para las comparaciones de flujos pre-posoperatorios. Las medidas de tiempo hasta el evento fueron analizadas con el análisis de supervivencia de Kaplan-Meier, con porcentajes estimados a 12 y 24 meses. Un valor P<0,05 se consideró estadísticamente significativo.
Resultados
Los 14 pacientes incluidos en este estudio (57% varones, edad mediana 72 años) presentaron un elevado porcentaje de comorbilidades (86% hipertensión arterial, 78% historia de tabaquismo, 71% dislipemia, 57% cardiopatía isquémica, 43% diabetes mellitus, 29% arteriopatía periférica sintomática severa, 21% enfermedad pulmonar obstructiva crónica). Todos estaban en tratamiento renal sustitutivo mediante hemodiálisis desde hacía 1,1 años de mediana (rango 0,2-5,1), aunque el acceso arteriovenoso actual se realizó 1,5 años antes (rango 0,1-12,7), siendo un acceso secundario en el 50% de los casos. Todos presentaron un síndrome de robo sintomático (grado II: 2, grado III: 8, grado IV: 4).
Se describe el tipo de accesos intervenidos en la tabla 1. Todos fueron accesos proximales con salida por cefálica o basílica proximal, o ambas. Como ya se ha descrito, en las fístulas húmero-basílicas latero-laterales la vena perforante del codo u otras colaterales no útiles (basílica o cefálica proximal) estaban ocluidas o eran menores de 4mm de diámetro. El 71% de los accesos eran en el brazo izquierdo.
Tabla 1. Descripción de los tipos de accesos arteriovenosos tratados en la serie. ]]>

FAV: fístula arteriovenosa; LL: latero-lateral; TL: término-lateral.
aEn todas las fístulas húmero-basílicas latero-laterales, las colaterales venosas no útiles
permeables (perforante, y cefálica o basílica proximales) eran de diámetro menor a 4mm.
bEn todos los casos, se refiere a las venas cefálica y basílica proximales.
Todos los casos fueron tratados con la técnica de interposición protésica yuxtaanastomótica (descrita antes). Se diagnosticaron estenosis arteriales anastomóticas en 2 casos y fueron reparadas mediante un parche arterial adicional a la interposición protésica. En los 8 casos de FAV húmero-basílicas latero-laterales, se realizó además una ligadura de las colaterales venosas no útiles pequeñas (venas perforantes o basílica proximal de menos de 4mm de diámetro), y en 5 de ellas se practicó una superficialización de la vena basílica proximal. Todos los casos se realizaron mediante anestesia local o regional y en régimen ambulatorio sin ingreso hospitalario.
El éxito técnico del procedimiento fue del 100%. El estudio ecográfico pre y posoperatorio mostró una reducción inmediata del flujo del acceso del 39% (flujo arterial proximal) y un aumento en el flujo de la arteria radial distal del 477% (tabla 2).
Tabla 2. Comparación de los flujos pre y posoperatorios en la arteria humeral proximal ]]>
y la arteria radial distal (medianas y rangos intercuartílicos, y % de cambio). 
Los síntomas isquémicos desparecieron completamente y las lesiones isquémicas curaron tras la técnica de interposición protésica en 12 casos (86%; figura 2). Sin embargo, los otros dos casos presentaron mejoría parcial con persistencia de dolor isquémico, requiriendo finalmente una ligadura del acceso antes de los tres meses de seguimiento. Se atribuyó el fallo de la técnica a una estenosis arterial proximal no diagnosticada inicialmente y a una arteria de escaso calibre y flujo. Ambos casos, tras la reparación inicial, presentaron los menores incrementos de flujo inicial arterial distal y menor descenso del flujo del acceso de toda la serie. Ocurrió una complicación posoperatoria debida a la rotura de una vena basílica superficializada excesivamente dilatada a los tres días del procedimiento inicial, que requirió una ligadura definitiva del acceso. No se produjeron amputaciones menores ni mayores en ningún caso tras la cirugía ni durante el seguimiento.

Figura 2. Lesión isquémica en 5.o dedo de la mano, secundaria a un síndrome de robo por una fístula arteriovenosa
húmero-cefálica (A); mejoría de la lesión dos semanas después de la reparación mediante la técnica de interposición protésica (B).
El seguimiento medio fue de 12,04 meses (rango 0,2-33,5). No se produjeron pérdidas en el seguimiento, no aparecieron nuevos síntomas isquémicos, ni trombosis de ningún acceso y solo se practicó una reintervención (angioplastia con balón) debido a una estenosis de la prótesis interpuesta durante el seguimiento. Por ello, la permeabilidad primaria, la primaria asistida y la secundaria libre de nuevos síntomas isquémicos fueron del 78%, del 78% y del 78% a los 12 meses y del 62%, del 78% y del 78% a los 24 meses, respectivamente (figura 3).
]]>
Figura 3. Función de supervivencia de Kaplan-Meier.
Permeabilidad primaria (A) y primaria asistida (B) libre de nuevos síntomas isquémicos, tras la técnica de interposición
protésica (78% y 78% a los 12 meses de seguimiento, y 62% y 78% a los 24 meses, respectivamente).
Discusión
El síndrome de robo está causado por un descenso de la perfusión distal arterial debido a una preferencia de salida del flujo arterial proximal a través de la vena de drenaje, disminuyendo la presión de perfusión arterial distal3. Algunos casos de síndrome de robo pueden ser reparados con tratamientos específicos (estenosis arteriales proximales o distales que habitualmente pueden ser tratadas con técnicas endovasculares, síndromes de robo por fístulas radiocefálicas por robo del arco palmar que pueden ser reparados con ligadura DRAL8 u otros síndromes de exceso de salida venosa por colaterales de gran tamaño que pueden ser tratados con simples ligaduras de colaterales venosas no útiles15,16).
Sin embargo, en muchos casos de accesos proximales sin lesiones arteriales ni colaterales venosas no útiles de gran tamaño, el síndrome de robo se debe directamente a un exceso de flujo desde la arteria a la salida venosa en detrimento del sistema arterial distal. En estos casos, el tratamiento propuesto por nuestro grupo (interposición en la vena yuxtaanastomótica de un segmento protésico de PTFE de 6mm de diámetro, con reparación selectiva de estenosis arteriales con un parche y ligadura selectiva de colaterales venosas no útiles) parcialmente revierte esta condición, reduciendo el flujo global de la fístula y aumentando la perfusión arterial distal. Estos cambios en el flujo se han demostrado con las medidas ecográficas: reducción del flujo global del acceso en un 39% y aumento del flujo en la arteria radial distal en un 477% (por lo que se deduce una reducción en el flujo del acceso a costa de una reducción en la salida venosa, aumentando la perfusión arterial distal). Además, los resultados a dos años de seguimiento son prometedores (permeabilidad primaria asistida y secundaria del 78%).
La técnica de interposición protésica es una técnica de reducción del flujo venoso (una variante del clásico banding, pero controlando el diámetro y longitud), aumentando así la presión de perfusión arterial distal. Otras técnicas de reducción del flujo han demostrado ya ser eficaces, pero con resultados impredecibles. La más utilizada globalmente, el banding, consistente en una ligadura parcial de la vena yuxtaanastomótica. A pesar de ser efectiva en algunos casos, se ha relacionado con resultados no constantes y elevadas tasas de fallo debido a ligaduras excesivamente estrechas o anchas. Para asegurar el diámetro de la ligadura se han diseñado técnicas como el banding de MILLER (asegurando el diámetro de la ligadura con un balón endoluminal)12, el banding asistido por un dilatador20 o el banding monitorizado con medidas de flujo y presiones digitales intraoperatorias21, obteniendo mejores resultados. El uso de segmentos protésicos como banding externo, reduciendo el diámetro de la vena13,14, también ha demostrado mejores resultados que el banding habitual; sin embargo, dependiendo del diámetro venoso, existen dudas acerca del riesgo de estenosis y trombosis por exceso de tejido plegado intra-banding.
]]> Otras técnicas, como PAVA o RUDI10,11, o la interposición de largos segmentos protésicos a modo de loop22, son procedimientos más complejos, que utilizan segmentos protésicos más largos y con mayor riesgo de trombosis, pero con el mismo objetivo que el que presentamos: reducir el flujo del acceso reduciendo el diámetro del vaso al del segmento protésico interpuesto, y por lo tanto obteniendo el mismo resultado.La técnica más utilizada para tratar el síndrome de robo es, probablemente, el DRIL3,17: utilizando un bypass desde la arteria proximal a la distal a la anastomosis arteriovenosa (normalmente con un segmento de vena safena interna), más ligadura de la arteria nativa (entre la fístula original y la anastomosis distal del bypass). De este modo, la arteria nativa desde el origen del bypass hasta la anastomosis arteriovenosa (de menor diámetro que el bypass, y sobre todo y definitivamente de menor diámetro que la vena de salida) se comportaría como una estenosis relativa a la salida venosa. Desde esta perspectiva, y a pesar de otras explicaciones hemodinámicamente menos compresibles, el DRIL conseguiría el mismo objetivo que la técnica de interposición protésica: producir una disminución del calibre del vaso que conecta el sistema arterial con la salida venosa (en el DRIL: la arteria nativa, y en la técnica de interposición: un segmento protésico), para producir una disminución del flujo de la arteria proximal hacia la vena y aumentar el flujo arterial distal. Sin embargo, el DRIL utiliza una técnica más compleja y mórbida que la técnica de interposición para el mismo objetivo, y dependiendo la perfusión arterial del brazo de un bypass en lugar de la arteria nativa, con el riesgo que complicaciones en el bypass comprometan una isquemia del brazo3. En la técnica de interposición, la oclusión del procedimiento solo compromete al acceso arteriovenoso y no la viabilidad del brazo. Además, el DRIL ha conseguido porcentajes de éxito y permeabilidad cercanos al 77%, similares a los de la técnica de interposición protésica.
Las tres complicaciones iniciales ocurridas en nuestra serie probablemente se podrían haber evitado. Superficializar una vena excesivamente dilatada aumenta el riesgo de sangrado y rotura y debería haberse impedido sustituyéndola por un acceso protésico. Un error diagnóstico fue el responsable de no diagnosticar una estenosis arterial proximal, que podría haber sido tratada previamente y evitarse así la interposición protésica. Y en arterias de escaso calibre probablemente se deberían realizar reparaciones con prótesis de menor diámetro (4mm).
El estudio mediante ecografía y compresión de la fístula mostró dos casos de estenosis arterial en el segmento distal de la anastomosis original. Estos casos requirieron, además de la interposición protésica, la reparación de la estenosis mediante un parche arterial. Posiblemente estos hubieran sido buenos candidatos a la reparación con la técnica DRIL, salvando la estenosis arterial con un bypass, pero con esta técnica se trataron ambos defectos: la estenosis arterial y el exceso de salida por la vena. Otros procedimientos, como ligar colaterales no útiles o superficializar una vena basílica proximal, son importantes para completar la reducción de flujo y aumentar la utilidad del acceso final.
Como se ha descrito previamente, en fístulas húmero-basílicas latero-laterales con colaterales de drenaje no útiles de gran tamaño (perforante del codo o basílica proximal), una ligadura simple de estas puede ser suficiente para resolver el síndrome de robo15. Pero dada nuestra mala experiencia previa con esta técnica y la dificultad y falta de fiabilidad al calcular los flujos de las colaterales con eco-Doppler, sobre todo de la perforante del codo (difícil de medir o comprimir selectivamente), optamos por ligar dichas colaterales no útiles cuando se encontraban permeables y de diámetro mayor a 4mm. Solo cuando estas eran de menor tamaño, se añadía a la ligadura de colaterales la técnica de interposición protésica, puesto que la ligadura simple podía hacer prever un fallo de la intervención al no reducir suficientemente el flujo del acceso. Posiblemente en un futuro, siguiendo los resultados expuestos, el control ecográfico intraoperatorio de flujos pre y posligadura simple de colaterales (más que su diámetro o la ligadura simple sistemática y seguimiento clínica) podría ayudar a definir qué accesos latero-laterales requieren, además, la técnica de interposición protésica.
Para este estudio se utilizó un aparato dúplex convencional portátil para el estudio morfológico de diámetros y flujos. A pesar de resultar muy útil, fácil de utilizar incluso en condiciones intraoperatorias y disponible en la mayoría de servicios, los flujos estimados pueden ser mayores y con baja correlación con otras técnicas más fiables (dilución por ultrasonidos o índices cuantitativos de velocidad color); el motivo es probablemente la elevada susceptibilidad del Doppler convencional a los flujos turbulentos23. Precisamente por ello, muchos grupos recomiendan las medidas de flujo en la arteria proximal como estimación de la medida de flujo del acceso, evitando medidas en la vena: se relaciona mejor con el flujo del acceso, presenta un flujo más laminar, con pared regular, área circular y mayor dificultad a la compresión con la sonda18,19. Este fue el motivo de estimar el flujo arterial proximal como el flujo del acceso arteriovenoso.
Varios aspectos limitan la validez de nuestro trabajo: se trata de una serie corta, sin grupo control, donde las comparaciones resultan difíciles y las medidas con ultrasonidos se pueden relacionar con errores sistemáticos. Además, como ya se ha discutido, en algunos casos de la serie la ligadura simple de colaterales podría haber sido un tratamiento alternativo a la interposición más ligadura de colaterales.
En conclusión, la interposición de un segmento protésico en la vena yuxtaanastomótica, con reparación selectiva de estenosis arteriales con parche y ligadura de colaterales venosas no útiles, puede tratar de forma efectiva el síndrome de robo sintomático producido por un acceso vascular arteriovenoso, aumentando la perfusión arterial distal y reduciendo el flujo del acceso. A pesar de algunos errores evitables en nuestra serie, esta técnica ofrece resultados prometedores a los dos años de seguimiento. Sus posibles indicaciones son los síndromes de robo sintomáticos (grado II a IV) en accesos arteriovenosos proximales sin lesiones arteriales proximales asociadas ni grandes colaterales venosas no útiles permeables, e hiperaflujo demostrado.
Conflictos de interés
]]> Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
Referencias Bibliográficas
1. Vascular Access 2006 Work Group. Clinical practice guidelines for vascular access. Am J Kidney Dis 2006;48 Suppl 1:S176-247. [ Links ]
2. Tordoir J, Canaud B, Haage P, Konner K, Basci A, Fouque D, et al. EBPG on Vascular Access. Nephrol Dial Transplant 2007;22 Suppl 2:ii88-117. [ Links ]
3. Anaya-Ayala JE, Pettigrew CD, Ismail N, Diez-De Sollano AL, Syed FA, Ahmed FG, et al. Management of dialysis access-associated "steal" syndrome with DRIL procedure: challenges and clinical outcomes. J Vasc Access 2012;13(3):299-304. [ Links ]
4. Zamani P, Kaufman J, Kinlay S. Ischemic steal syndrome following arm arteriovenous fistula for hemodialysis. Vasc Med 2009;14(4):371-6. [ Links ]
5. Rocha A, Silva F, Queirós J, Malheiro J, Cabrita A. Predictors of steal syndrome in hemodialysis patients. Hemodial Int 2012;16(4):539-44. [ Links ]
6. Mickley V. Steal syndrome--strategies to preserve vascular access and extremity. Nephrol Dial Transplant 2008;23(1):19-24. [ Links ]
7. Malik J, Tuka V, Kasalova Z, Chytilova E, Slavikova M, Clagett P, et al. Understanding the dialysis access steal syndrome. A review of the etiologies, diagnosis, prevention and treatment strategies. J Vasc Access 2008;9(3):155-66. [ Links ]
8. Miller GA, Khariton K, Kardos SV, Koh E, Goel N, Khariton A. Flow interruption of the distal radial artery: treatment for finger ischemia in a matured radiocephalic AVF. J Vasc Access 2008;9(1):58-63. [ Links ]
9. Bourquelot P, Gaudric J, Turmel-Rodrigues L, Franco G, Van Laere O, Raynaud A. Proximal radial artery ligation (PRAL) for reduction of flow in autogenous radial cephalic accesses for haemodialysis. Eur J Vasc Endovasc Surg 2010;40(1):94-9. [ Links ]
10. Callaghan CJ, Mallik M, Sivaprakasam R, Iype S, Pettigrew GJ. Treatment of dialysis access-associated steal syndrome with the "revision using distal inflow" technique. J Vasc Access 2011;12(1):52-6. [ Links ]
11. Thermann F, Wollert U, Ukkat J, Dralle H. Proximalization of the arterial inflow (PAI) in patients with dialysis access-induced ischemic syndrome: first report on long-term clinical results. J Vasc Access 2010;11(2):143-9. [ Links ]
12. Miller GA, Goel N, Friedman A, Khariton A, Jotwani MC, Savransky Y, et al. The MILLER banding procedure is an effective method for treating dialysis-associated steal syndrome. Kidney Int 2010;77(4):359-66. [ Links ]
13. Smith GE, Barnes R, Green L, Kuhan G, Chetter IC. A "christmas tree" band for the treatment of arteriovenous dialysis access-related steal syndrome. Ann Vasc Surg 2013;27(2):239.e9-239.e12. [ Links ]
14. Papalois VE, Haritopoulos KN, Farrington K, Hakim NS. Successful reversal of steal syndrome following creation of arteriovenous fistula by banding with a ringed Gore-Tex cuff: a new technique. Int Surg 2003;88(1):52-4. [ Links ]
15. Moini M, Rasouli MR, Nouri M. Ligation of the perforating vein: a treatment for steal syndrome in side-to-side elbow arteriovenous fistula. Ann Vasc Surg 2008;22(2):307. [ Links ]
16. Moini M, Williams GM, Pourabbasi MS, Rasouli MR, Tarighi P, Mardanloo A, et al. Side-to-side arteriovenous fistula at the elbow with perforating vein ligation. J Vasc Surg 2008;47(6):1274-8. [ Links ]
17. Aimaq R, Katz SG. Using distal revascularization with interval ligation as the primary treatment of hand ischemia after dialysis access creation. J Vasc Surg 2013;57:1073-8. [ Links ]
18. Lomonte C, Casucci F, Antonelli M, Giammaria B, Losurdo N, Marchio G, et al. Is there a place for duplex screening of the brachial artery in the maturation of arteriovenous fistulas? Semin Dial 2005;18(3):243-6. [ Links ]
19. Wiese P, Nonnast-Daniel B. Colour Doppler ultrasound in dialysis access. Nephrol Dial Transplant 2004;19(8):1956-63. [ Links ]
20. Wang S, Almehmi A, Packer J. Dilator-assisted banding for managing complications associated with excessive hemodialysis access flow. Semin Dial 2013;26(1):100-5. [ Links ]
21. Van Hoek F, Scheltinga M, Luirink M, Pasmans H, Beerenhout C. Banding of hemodialysis access to treat hand ischemia or cardiac overload. Semin Dial 2009;22(2):204-8. [ Links ]
22. Henriksson AE, Bergqvist D. Steal syndrome after brachiocephalic fistula for vascular access: correction with a new simple surgical technique. J Vasc Access 2004;5(1):13-5. [ Links ]
23. Zanen AL, Toonder IM, Korten E, Wittens CH, Diderich PN. Flow measurements in dialysis shunts: lack of agreement between conventional Doppler, CVI-Q, and ultrasound dilution. Nephrol Dial Transplant 2001;16(2):395-9. [ Links ]
]]>
![]() Dirección para correspondencia:
Dirección para correspondencia:
Gaspar Mestres
Unidad Funcional de Acceso Vascular.
Sección de Cirugía Vascular.
Servicio de Cirugía Cardiovascular.
Instituto Clínico del Tórax, Hospital Clínic. Barcelona
gasparmestres@gmail.com
Enviado a Revisar: 8 Sep. 2013
Aceptado el: 21 Ene. 2014