50-60 g/día) durante un periodo de 2-4 semanas, normalmente a partir de dietas-fórmula. Una dieta triturada o blanda está indicada a partir de las 2 a 4 semanas tras el alta e incluye alimentos muy blandos y ricos en proteínas, como el huevo, quesos bajos en calorías y carnes magras de pollo, vacuno, cerdo o bien pescado (las carnes rojas son peor toleradas). La dieta normal se puede comenzar hacia las 8 semanas de la cirugía o más tarde. Es importante incorporar alimentos hiperproteicos en cada comida, como claras de huevo, carnes magras, quesos o leche, en cada comida. Todas estas indicaciones deben realizarse bajo supervisión de un experto profesional en nutrición para asesorar en todo momento a los pacientes, adaptando la dieta pauta a algunas situaciones especiales (náuseas/vómitos, estreñimiento, diarrea, síndrome de dumping, deshidratación, intolerancias alimentarias, sobrealimentación, etc.). Se revisan las deficiencias de vitaminas y minerales más frecuentes en los diferentes tipos de cirugía, con especial atención al metabolismo del hierro, vitamina B12, calcio y vitamina D. No hay que olvidar que el propósito de la cirugía de la obesidad es que el paciente pierda peso y por ello la dieta post-cirugía está diseñada con este objetivo, pero sin olvidar el papel esencial que la educación nutricional tiene en el aprendizaje de nuevos hábitos alimenticios que contribuyan a mantener esta pérdida de peso a lo largo del tiempo.]]>
50-60 g/day) liquid diet for 2-4 weeks, normally by means of formula-diets. Soft or grinded diet including very soft protein-rich foods, such as egg, low-calories cheese, and lean meats such as chicken, cow, pork, or fish (red meats are not so well tolerated) is recommended 2-4 weeks after hospital discharge. Normal diet may be started within 8 weeks from surgery or even later. It is important to incorporate hyperproteic foods with each meal, such egg whites, lean meats, cheese or milk. All these indications should be done under the supervision of an expert nutrition professional to always advise the patients and adapting the diet to some special situations (nausea/vomiting, constipation, diarrhea, dumping syndrome, dehydration, food intolerances, overfeeding, etc.). The most frequent vitamin and mineral deficiencies in the different types of surgeries are reviewed, with a special focus on iron, vitamin B12, calcium, and vitamin D metabolism. It should not be forgotten that the aim of obesity surgery is making the patient loose weight and thus post-surgery diet is designed to achieve that goal although without forgetting the essential role that nutritional education has on the learning of new dietary habits contributing to maintain that weight loss over time.]]>
Implicaciones nutricionales de la cirugía bariátrica sobre el tracto gastrointestinal
Nutritional implications of bariatric surgery on the gastrointestinal tract
M. A. Rubio* y C. Moreno**
*Unidad de Nutrición Clínica y Dietética. Servicio de Endocrinología y Nutrición. Hospital Clínico Universitario San Carlos. Madrid.
**C. S. Gregorio Marañón. Alcorcón. Madrid. España.
Dirección para correspondencia
]]>
RESUMEN
La alteración de la anatomía del tracto gastrointestinal tras la cirugía bariátrica, conlleva una modificación de las pautas alimentarias que deben adaptarse a las nuevas condiciones fisiológicas, ya sea en relación al volumen de las ingestas, como a las características de los macro y micronutrientes a administrar.
La dieta restrictiva post-cirugía bariátrica (básicamente, en bypass gástrico y procedimientos restrictivos) se desarrolla en varias etapas. La primera fase tras la cirugía consiste en la administración de líquidos claros, durante 2-3 días, para seguir con una dieta líquida completa, baja en grasa y con alto contenido en proteínas (> 50-60 g/día) durante un periodo de 2-4 semanas, normalmente a partir de dietas-fórmula. Una dieta triturada o blanda está indicada a partir de las 2 a 4 semanas tras el alta e incluye alimentos muy blandos y ricos en proteínas, como el huevo, quesos bajos en calorías y carnes magras de pollo, vacuno, cerdo o bien pescado (las carnes rojas son peor toleradas). La dieta normal se puede comenzar hacia las 8 semanas de la cirugía o más tarde. Es importante incorporar alimentos hiperproteicos en cada comida, como claras de huevo, carnes magras, quesos o leche, en cada comida. Todas estas indicaciones deben realizarse bajo supervisión de un experto profesional en nutrición para asesorar en todo momento a los pacientes, adaptando la dieta pauta a algunas situaciones especiales (náuseas/vómitos, estreñimiento, diarrea, síndrome de dumping, deshidratación, intolerancias alimentarias, sobrealimentación, etc.).
Se revisan las deficiencias de vitaminas y minerales más frecuentes en los diferentes tipos de cirugía, con especial atención al metabolismo del hierro, vitamina B12, calcio y vitamina D.
No hay que olvidar que el propósito de la cirugía de la obesidad es que el paciente pierda peso y por ello la dieta post-cirugía está diseñada con este objetivo, pero sin olvidar el papel esencial que la educación nutricional tiene en el aprendizaje de nuevos hábitos alimenticios que contribuyan a mantener esta pérdida de peso a lo largo del tiempo.
Palabras clave: Cirugía de la obesidad. Bypass gástrico. Dieta postcirugía bariátrica. Dieta blanda. Dieta triturada. Deficiencia de vitaminas y minerales.
ABSTRACT
Anatomical change in the anatomy of the gastrointestinal tract after bariatric surgery leads to modification of dietary patterns that have to be adapted to new physiological conditions, either related with the volume of intakes or the characteristics of the macro- and micronutrients to be administered. ]]>
Restrictive diet after bariatric surgery (basically gastric bypass and restrictive procedures) is done at several steps. The first phase after surgery consists in the administration of clear liquids for 2-3 days, followed by completely low-fat and high-protein content (> 50-60 g/day) liquid diet for 2-4 weeks, normally by means of formula-diets. Soft or grinded diet including very soft protein-rich foods, such as egg, low-calories cheese, and lean meats such as chicken, cow, pork, or fish (red meats are not so well tolerated) is recommended 2-4 weeks after hospital discharge. Normal diet may be started within 8 weeks from surgery or even later. It is important to incorporate hyperproteic foods with each meal, such egg whites, lean meats, cheese or milk. All these indications should be done under the supervision of an expert nutrition professional to always advise the patients and adapting the diet to some special situations (nausea/vomiting, constipation, diarrhea, dumping syndrome, dehydration, food intolerances, overfeeding, etc.).
The most frequent vitamin and mineral deficiencies in the different types of surgeries are reviewed, with a special focus on iron, vitamin B12, calcium, and vitamin D metabolism.
It should not be forgotten that the aim of obesity surgery is making the patient loose weight and thus post-surgery diet is designed to achieve that goal although without forgetting the essential role that nutritional education has on the learning of new dietary habits contributing to maintain that weight loss over time.
Key words: Obesity surgery. Gastric bypass. Post-bariatric surgery diet. Soft diet. Granded diet. Vitamins and minerals deficiency.
Introducción
El paciente con obesidad mórbida tributario de cirugía bariátrica (CB) es susceptible de diferentes pautas de intervención nutricional, que se inician desde el periodo pre-operatorio hasta la fase postquirúrgica en función, también, de las diferentes técnicas empleadas.
Todos los pacientes sometidos a cirugía bariátrica, sea cual sea la técnica quirúrgica utilizada son tributarios de ayuda nutricional, tanto para evitar fallos en las suturas durante los primeros días, como para prevenir o subsanar, si los hubiere, déficits nutricionales u otras complicaciones médicas. En ningún caso debe interpretarse que la CB es una modalidad de tratamiento de la obesidad que permite que el paciente consuma de manera ilimitada cualquier tipo de alimento, sin que ello vaya a tener repercusión sobre la evolución del peso corporal. Un adecuado y minucioso programa de entrenamiento educacional, con la finalidad de modificar el estilo de vida del paciente, debe imperar como herramienta terapéutica esencial en el seguimiento de estos pacientes, ya que lo más importante no es la reducción de peso a corto o medio plazo, sino perseverar en mantener el peso perdido durante años.
En esta revisión abordaremos de manera resumida las aproximaciones terapéuticas pre y postcirugía, que permitan mantener al paciente en condiciones óptimas de requerimientos de energía, macro y micronutrientes.
]]> Estrategias nutricionales pre-cirugía de obesidad
El planteamiento alimentario antes de la cirugía no debe apartarse de las recomendaciones generales de una alimentación hipocalórica estándar indicada para los pacientes obesos, al menos con la intención de que no continúen ganando kilos antes de la cirugía. En nuestra experiencia, los obesos que están en lista de espera y que no reciben una atención médica-educacional continuada, pueden ganar entre 10-30 kg antes de la cirugía. Para reducir las posibles complicaciones médico-quirúrgicas asociadas al exceso de peso, la periodicidad de las consultas debe mantenerse hasta el mismo momento de la cirugía, para conseguir que el paciente pierda peso -dentro de lo posible-.
Aproximadamente, un 80-90% de los pacientes con obesidad mórbida presentan esteatosis hepática; de éstos, cerca del 30%, muestran signos de inflamación, compatibles con una esteatohepatis no alcohólica1. En los procedimientos laparoscópicos, el gran tamaño del hígado dificulta tanto la visualización del campo operatorio, como las maniobras de acceso a la zona de unión gastroesofágica; además, el hígado graso suele sangrar con facilidad y es friable, por lo que la tracción de esta víscera durante la cirugía puede producir laceraciones o roturas.
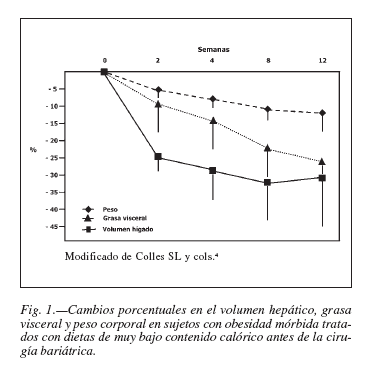
Recientemente, se ha observado que el tratamiento con dietas de muy bajo contenido calórico (DMBC) a base de productos comerciales hipocalóricos e hiperproteicos, administrando entre 450-800 kcal/día, durante un periodo de hasta 6 semanas, consigue reducir de manera ostensible el tamaño del volumen hepático y la grasa visceral, permitiendo que la cirugía sea menos costosa de realizar2-4. Aproximadamente, el 80% de la reducción del volumen hepático se alcanza tras 2 semanas de tratamiento, por lo que este debe considerarse el periodo mínimo de tratamiento; en segundo lugar, el porcentaje de reducción del volumen hepático es proporcional al tamaño inicial del hígado, de tal manera que a menor infiltración grasa, menor es el resultado obtenido. Es posible que la disminución del contenido de glucógeno hepático contribuya en un alto porcentaje a esta reducción acentuada en tan escaso margen de tiempo, mientras que la disminución de peso y de la grasa visceral, es más progresiva (fig. 1).
Estrategias nutricionales post-cirugía de obesidad
Las recomendaciones nutricionales al paciente intervenido de cirugía bariátrica pueden variar según el tipo de intervención practicada:
1. Intervenciones restrictivas. En este apartado se incluyen las gastroplastia vertical anillada, la banda gástrica ajustable o no y la gastrectomía tubular (sleeve gastrectomy). En estos casos es importante la disminución del volumen de la ingesta por toma, puesto que el reservorio gástrico residual suele ser de capacidad muy reducida (25 ml de promedio), algo mayor en la gastrectomía tubular (80-150 ml). En este tipo de cirugías se preserva la funcionalidad del tracto gastrointestinal, por lo que la atención debe centrarse en adecuar una ingestión alimentaria muy restrictiva, pero con el aporte suficiente de micronutrientes para evitar deficiencias.
]]> 2. Intervenciones malabsortivas, representadas por las derivaciones biliopancreáticas [DBP] (clásica, tipo Scopinaro o bien en forma de "cruce duodenal"). Los pacientes tienen menos limitaciones a la hora de ingerir alimentos porque se dispone de una mayor capacidad gástrica (150-250 ml) pero, debido a los largos cortocircuitos intestinales, es frecuente que existan problemas con la absorción, especialmente de las grasas, por lo que cuánto más rica en grasa sea la dieta, mayor será la esteatorrea y las molestias consiguientes. En estos casos, al alterarse la anatomía del tubo digestivo y los tramos de absorción, tanto a nivel proximal (duodeno, yeyuno) como distal (yeyuno e íleon terminal), nuestra atención debe centrarse en el aporte fundamentalmente de proteínas, así como de ciertos minerales (hierro, calcio), vitamina B12 y vitaminas liposolubles.3. Intervenciones mixtas, representada por el bypass gástrico (BG) como cirugía "gold Standard" de la cirugía bariátrica; en estos casos, además de la restricción secundaria al pequeño reservorio gástrico, existe una limitación en la absorción de diferentes nutrientes. Como la mayor parte de la cavidad gástrica, duodeno y primeras asas de yeyuno quedan excluidas del paso alimentario, la dieta debe orientarse a cubrir los requerimientos nutricionales del paciente, con especial atención a las posibles deficiencias de vitamina B12, hierro y calcio. Al igual que sucede con las intervenciones malabsortivas, el paso rápido de la comida hacia el intestino, puede originar en algunos pacientes síntomas compatibles de síndrome de dumping, por lo que se requiere ajustar la alimentación a esta situación clínica.
Aspectos nutricionales de la dieta post-cirugía baritátrica
Cualquiera que sea el modelo de alimentación propuesta para el periodo postcirugía de la obesidad, debe cubrir todos los requerimientos de proteínas, vitaminas y minerales que necesita el paciente.
Proteínas: Es el macronutriente más importante que tenemos que controlar ya que facilita la cicatrización rápida de suturas y heridas y ayuda a preservar la masa magra, durante el periodo de pérdida de peso. La cantidad de proteínas requeridas debe constituir al menos 1,0 g/kg peso ideal/día, lo que en la práctica equivale a ingerir entre 60 a 80 g de proteínas diarias. El problema radica en que los alimentos que contienen las proteínas (carnes, pescados, huevos, derivados lácteos...) no suelen ser tolerados en las primeras semanas de la cirugía. Por ello, puede resultar adecuado administrar un suplemento extra de proteínas, bien sea incorporando la cantidad deseada de proteína en polvo en la comida a partir de un módulo específico de proteínas o bien mediante el empleo de un producto comercial hiperproteico e hipocalórico.
Hidratos de carbono: Constituirán más del 50% del aporte diario de energía y su procedencia será variada: verduras y frutas fundamentalmente y en menor cantidad legumbres, arroz, patatas, pasta, pan..., evitando todos aquellos alimentos o productos con elevado contenido en azúcares (galletas, caramelos, batidos helados, refrescos y zumos azucarados y la mayoría de dulces y repostería) que contribuyen a elevar el aporte energético y facilita el vaciamiento rápido del estómago (síndrome de dumping).
Fibra: La fibra de tipo insoluble contenida en hortalizas crudas, cereales integrales y algunas legumbres, pueden ser muy mal tolerada en los pacientes con capacidad gástrica reducida. La escasez de ácido clorhídrico no permite digerir bien las paredes celulares y origina sensación de pesadez gástrica y flatulencia. En algunos casos puede ser origen de bezóar gástrico. Solo la fibra soluble contenida en los alimentos o administrada en forma de beta-glucanos u oligosacáridos es bien tolerada.
Grasas: La grasa tiende a lentificar el vaciado gástrico y agravar síntomas preexistentes de reflujo gastroesofágico. En las derivaciones gástricas o biliopancreáticas, con componente malabsortivo, una excesiva cantidad de grasas puede ocasionar dolor abdominal, flatulencia y esteatorrea. Alimentos ricos en grasas (embutidos, patés, carnes grasas, quesos grasos, frutos secos, frituras en general), deben evitarse no sólo por la posible intolerancia, sino porque su excesivo aporte calórico frena la curva de pérdida de peso y/o facilita la recuperación del mismo. Las grasas en su conjunto, no debe superar el 25-30% de la energía total diaria.
Alcohol: Merece una atención especial, por varias razones. El alcohol aporta calorías y evita la oxidación de las grasas, disminuyendo la eficacia de la pérdida de peso. Además de las conocidas complicaciones médicas asociadas a una ingestión excesiva de alcohol (hepatopatías, pancreatitis, miocardiopatías...), se favorece el desarrollo de carencias vitamínicas (tiamina, piridoxina, fólico) y de minerales (magnesio, fósforo, cinc, hierro) así como fomentar una disminución de la masa ósea.
El etanol sufre un metabolismo de primer paso en la pared gástrica, mediante la acción de la enzima alcohol deshidrogenasa. La importancia de este sistema enzimático depende de la edad, sexo, raza, tiempo de vaciado gástrico, etc., pero parece evidente que los sujetos gastrectomizados o cuyo estómago ha sido objeto de un cortocircuito, están fácilmente expuestos a una intoxicación aguda tras la ingestión de etanol o a un mayor riesgo de desarrollar adicción. Se recomienda, por tanto, prudencia en el consumo de alcohol en los pacientes sometidos a cirugía bariátrica.
]]> Características de la dietaVolumen de las tomas. En las cirugías con un componente restrictivo gástrico, al inicio la capacidad está restringida a volúmenes muy pequeños de 30-50 ml; con posterioridad, la capacidad aumenta hasta 150-200 ml (según pacientes), por lo que a largo plazo, la medida casera de "una taza" suele ser el equivalente que el paciente debe utilizar a la hora de consumir los alimentos. Estas limitaciones no suelen ser necesarias en aquellos pacientes que han sido intervenidos de DBP y donde la capacidad de reservorio gástrico no está prácticamente mermada. El sujeto puede comenzar a ingerir mayores cantidades prácticamente desde el inicio de la cirugía, sin que ello sea indicativo de una permisividad absoluta en la selección de alimentos, sino más bien todo lo contrario, debe aprender a comer de manera saludable, respetando los criterios nutricionales más arriba recomendados.
Contenido energético. La pérdida de peso en la mayoría de las cirugías dependerá directamente de la ingestión energética total. Durante los tres primeros meses, el contenido energético de la dieta no suele sobrepasar las 800 kcal/día. A partir de los 6 a 12 meses, el aprendizaje en la forma de comer del paciente y la ligera dilatación del reservorio permiten un aumento del volumen, y por lo tanto del contenido energético. En esta fase los pacientes ingieren de 1.000 a 1.500 kcal/día5.
Consistencia de la dieta. La consistencia de la dieta debe aumentarse de forma progresiva desde una dieta líquida completa hacia una alimentación normal, en un periodo de 6-12 semanas, en función del tipo de cirugía y las características de cada paciente. Podemos diferenciar 3 fases distintas en cuanto a la consistencia6:
- Dieta líquida (0-4 semanas): tiene por finalidad permitir una buena consolidación de las suturas que evite fugas posteriores; también que el paciente aprenda a consumir pequeñas cantidades de líquido para adaptarse a su nuevo reservorio gástrico y porque con la dieta líquida la tolerancia es excelente, evitando distensión abdominal, aerofagia, náuseas o vómitos. Los líquidos deben tomarse siempre a pequeños sorbos hasta completar la cantidad total diaria requerida. En esta primera fase, solo el aporte de una DMBC permite con fiabilidad que el sujeto reciba un aporte adecuado de proteínas, con preservación de la masa magra7; otras opciones incluyen realizar una dieta de base láctea (leche, yogur líquido, zumos) con la adición de proteína en polvo o complementar con un suplemento proteico. El paciente debe mantener una hidratación adecuada (2-2,5 l/día), completando esta dieta, con líquidos acalóricos (infusiones, caldos, agua).
- Dieta semisólida o puré (2-8 semanas): podrá ser más o menos espesa según la tolerancia del paciente. Aquí las proteínas se introducirán en forma de carne, pescado, huevo o jamón, triturados junto con los hidratos de carbono y las grasas, formando un puré. En caso de intolerancia a la carne y pescado, se sustituirá por un suplemento proteico. En esta fase, se pueden introducir algunos alimentos de consistencia semisólida, como huevos revueltos, pasados por agua o en tortilla, jamón cocido, yogur, quesos frescos bajos en grasa. En la tabla I se expone un ejemplo orientativo de dieta de consistencia semisólida8. Advertir en este punto que el consumo de "potitos" infantiles comerciales pueden no aportar las necesidades de proteínas, vitaminas y minerales que necesitan los pacientes.
- Dieta libre o normal (a partir de las 4-8 semanas): se inicia cuando el paciente se encuentra en condiciones de comer prácticamente de todo lo que se considera saludable; esto es, una alimentación variada, baja en grasas, azúcares y rica en proteínas, frutas y verduras.
Los pacientes deben entender que, debido a la limitada capacidad del estómago, no pueden plantearse comer varios platos en la misma comida -como antes de la cirugía-, porque se induce a una sobrealimentación. De la misma manera, el número de comidas al día deberá reducirse de las 5-6 iniciales hacia 3-4 comidas al día, después del primer año de la cirugía. Una vez se ha alcanzado la fase de meseta o menor pérdida ponderal, cuando coincide con una mayor capacidad del estómago y un vaciado más precoz, se debe ordenar la pauta de alimentación para no ingerir tomas extras, que lo único que aportan son calorías y sienta la base para la recuperación del peso perdido.
Recomendaciones generales para el paciente que sigue una dieta normal
]]> La tolerancia a la inclusión de nuevos alimentos sólidos es individual y las fases de progresión va rían entre las personas. La educación nutricional es esencial en estos sujetos y no sólo para que aprendan las normas generales de cómo aprender a comer (tabla II), sino que hay entrenarles en los conceptos más elementales de la alimentación saludable, los principios de la nutrición y la necesidad complementaria de realizar una vida activa que garantice el éxito a largo plazo.Los pacientes deben aprender a seleccionar aquellos alimentos que mejor pueden soportar así como prepararlos de manera adecuada para que su nuevo estómago pueda tolerar mejor la ingestión de los mismos (tablas III, IV y V).
Bebidas: se permiten todas las bebidas acalóricas (agua, refrescos sin azúcar, infusiones, caldos desgrasados, gelatinas light). Los zumos naturales de frutas deben reservarse para las especificaciones de la dieta.
Cereales: el pan se tolera mejor si está previamente tostado. Seleccionar los cereales de desayuno de la gama "sin azúcar" y bajos en grasa. Atención con la ingestión de cereales ricos en fibra, por la sensación de plenitud gástrica. En cuanto a la pasta o el arroz, debido a su alto poder energético deben restringirse su consumo a una vez a la semana y raciones pequeñas, tipo guarnición. Combinarlo con verduras, legumbres y/o alimentos proteicos.
Verduras: se pueden incorporar de manera abundante, tomadas mejor cocinadas (enteras o trituradas) que crudas. Atención a las verduras con mucha fibra y/o muy flatulentas.
Legumbres: debe controlarse su ingesta por su elevado valor calórico, pero sin embargo es una buena fuente de proteínas y de fibra. Preparadas de manera sencilla y en cantidad controlada, pueden ser perfectamente toleradas por muchos pacientes. Otras opciones es elaborar sopas o purés de legumbres.
Frutas: La tolerancia a las frutas es individual. Retirar pieles, hollejos, pepitas, semillas, porque pueden ocasionar oclusión del estoma y favorecer náuseas y vómitos. La fruta se tolera mejor si se consume en forma cocida: compotas, asadas al horno, fruta en almíbar (escurridos) o en su jugo, macedonia de frutas, etc.
Carnes: las carnes blancas (aves) son mejor toleradas que las carnes rojas que son más fibrosas. Las carnes magras aportan una importante cantidad de proteínas (20-25 g/100 g) de alta calidad biológica, pero a muchos pacientes les cuesta ingerirlas. Los pacientes deben aprender a cortar la carne en trozos muy pequeños, de 1 cm aproximadamente, y masticarlos bien y despacio. Mejor tolerancia, si se consume en forma de carne picada (hamburguesas o filetes rusos, albóndigas, como relleno de verduras o acompañando a la pasta, croquetas, canelones, etc.).
]]> Embutidos: sólo están permitidos el jamón cocido o de pavo y el jamón serrano magro. Chorizo, salchichón, lomo, salchichas, etc., no son aconsejables por su alto contenido en grasa.Pescados: los pescados blancos, como excelente fuente proteica, son mejor tolerados que las carnes; siempre cocinados de forma sencilla al vapor, al microondas, hervidos, plancha, horno, en papillote. El bonito al natural, desmenuzado en ensaladas, huevos rellenos, etc., es otra forma interesante de consumir pescado como fuente de proteínas. El pescado puede también formar parte de purés, croquetas, pudín o budín, canelones...
Huevos: concretamente la clara es la que aporta la proteína; la yema proporciona grasa y es la que da sensación de plenitud. Huevos revueltos, pasados por agua o escalfados, se toleran mejor que en forma de tortilla o huevos duros. Las claras de huevo cocidas se pueden añadir trituradas en el puré de verduras o ralladas en ensalada u otros guisos. Las claras pueden formar parte de platos como pudín o budín, souflés, merengues, mousses ligeros, batidos, etc., incorporando la posibilidad de incrementar las proteínas.
Lácteos: es mejor consumir la leche enriquecida en calcio y vitaminas A y D, ya que la deficiencia de estos micronutrientes es la norma tras la cirugía. Elegir yogures desnatados, quesos bajos en grasa, requesón (buena fuente de proteínas) y batidos saborizados bajos en grasa. El queso curado rallado en pequeña cantidad es una manera de aportar una cantidad extra de proteínas y una manera de enriquecer los platos, pero es mejor no incluirlos como tal en la dieta por su elevado valor calórico; lo mismo cabría comentar para la nata, o helados. En todo caso, los helados de hielo o los helados de yogur bajos en grasa, pueden ser un aliciente para saltarse la monotonía en el verano.
Grasas: aceite de oliva o de semillas, mayonesa o margarina ligeras, son las únicas formas de grasas aceptables, pero siempre controlando la cantidad total. Las frituras, otras grasas (bacón, sobrasada, mantequilla) no son admisibles. Tampoco los frutos secos son recomendables por su elevado nivel calórico; en todo caso, las castañas asadas o cocidas, contienen un aporte calórico mucho más reducido.
Miscelánea: palomitas de maíz, aperitivos salados (patatas chips, ganchitos, galletitas), galletas, bollos, repostería, cremas de untar, chocolates, bombones y chocolatinas, caramelos con azúcar, golosinas, helados, mermeladas, jaleas, etc., están totalmente desaconsejados por su elevado valor energético. Abusar de este tipo de productos es una garantía de fracaso del tratamiento.
Consideraciones especiales
Las cirugías con componentes restrictivos producen cambios dramáticos en el tamaño y configuración del estómago. Como consecuencia algunos pacientes desarrollan síntomas de inadaptación a las pautas alimentarias antes mencionadas y requieren adaptación individualizada9. Veamos algunos ejemplos.
a) Naúseas y vómitos: suele relacionarse por comer demasiado rápido, masticar insuficientemente los alimentos, mezclar líquidos con sólidos o ingerir una cantidad superior a la capacidad del reservorio gástrico. A veces, se desencadenan tras la introducción de un nuevo alimento. Con reeducación adecuada, modificación de las texturas y ayuda de procinéticos, la mayoría de estos episodios suelen ser transitorios. En caso de vómitos persistentes descartar estenosis del estoma de salida de la cavidad gástrica o patología gastroesofágica (incompetencia del esfínter esofágico inferior, reflujo gastroesofágico patológico, trastorno de la motilidad esofágica, entre otros) o incluso crisis oclusivas intestinales.
b) Deshidratación: es muy común en las cirugías con componente restrictivo, debido a una disminución de la ingestión de líquidos; si además, coexisten vómitos o diarreas, la deshidratación se agrava. Síntomas de debilidad, cansancio, cefaleas, visión borrosa, pueden orientar a esta situación. El paciente debe aprender a beber líquidos prácticamente de manera continua, con sorbos pequeños, asegurando que al menos ha tomado 2 litros de líquidos al día.
]]> c) Diarreas: sólo aparecen en los casos de derivación biliopancreática, en especial cuando la rama alimentaria es menor de 300 cm, la rama biliopancreática es largo y/o el canal común está situado a menos de 75 cm de la válvula ileocecal. Tras esta cirugía puede ser "normal" realizar entre 2-5 deposiciones al día, que poco a poco se van reduciendo, con el paso del tiempo. El contenido de la grasa de la dieta tiene mucho que ver con la aparición de esteatorrea, por lo que es conveniente asegurarse de la ingestión que habitualmente realiza el paciente. Sólo en casos de diarreas persistentes, con un elevado número de deposiciones que empeore la calidad de vida del paciente, estaría recomendado reconvertir la cirugía. El mal olor de las deposiciones, producto de la maldigestión y malabsorción de alimentos puede aliviarse con la administración de sales de bismuto o suplementos de Cinc (una deficiencia bastante común en estos pacientes). Por último, en algunos casos de diarrea persistente, hay que descartar sobrecrecimiento bacteriano, mediante test de hidrógeno exhalado, e indicar el correspondiente tratamiento antibiótico.d) Estreñimiento: la baja ingestión de alimentos ricos en fibra y en grasa, pueden originar estreñimiento pertinaz en algunos sujetos. Es conveniente asegurar en primer lugar una adecuada hidratación y utilizar laxantes suaves si es necesario. En este apunto hacer una anotación de interés: el uso de lactulosa como laxante, puede agravar un síndrome de dumping en sujetos con gastro-enteroanastomosis. El consumo de verduras o legumbres trituradas (si se toleran) pueden ayudar a mejorar el estreñimiento. También las frutas desecadas (uvas pasas, ciruelas, orejones) pueden contribuir a mejorar el estreñimiento; pero tal y como habíamos visto se debe tener cuidado con la administración de fibra insoluble. Conviene aquí recordar que la administración de fibra insoluble fija cationes divalentes (hierro, calcio, magnesio), lo que dificulta aún más el manejo de estas deficiencias tan comunes tras la cirugía.
e) Síndrome de dumping: la aparición de sudoración, frialdad, sensación de hambre, malestar general, náuseas y/o vómitos e incluso diarreas, que mejoran tras la ingestión de carbohidratos, sucede en algunos pacientes (5%) a los que se les ha practicado un bypass gástrico o una derivación biliopancreática (excepto en el cruce duodenal). La ingestión de bebidas o alimentos azucarados o bien alimentos con alta osmolaridad suelen desencadenar este proceso. Reordenar la alimentación dirigida a un consumo ínfimo de este tipo de alimentos, con fraccionamiento de las comidas, suele servir en una mayoría de casos. En casos extremos, con sintomatología persistente y diaria, se pueden minimizar los síntomas con tratamiento farmacológico adyuvante (ej., inhibidores de la alfa-glucosidasa), aunque lo más efectivo para casos rebeldes es el empleo de análogos de somatostatina10. Recientemente, se ha esgrimido la posibilidad de que en aquellos casos de síndrome de dumping, con un mayor componente neuroglucopénico, merece la pena investigar la posibilidad de desarrollo de hiperplasia de células -pancreáticas, debida a nesidioblastosis e incluso algún insulinoma, como ya se ha descrito11,12.
f) Intolerancias alimentarias: hay una serie de alimentos que cuestan más de tolerar. Por orden de preferencia, las carnes rojas son las que peor se toleran, seguidas de verduras crudas, pescados, arroz, pan blanco, cereales integrales. Estas intolerancias producen con frecuencia dolor epigástrico, náuseas, vómitos. Se deben dar nociones de cómo incorporar estos alimentos en la alimentación, mediante previa trituración o molturación, cocinado o tostado previo, etc. Pese a ello, algunos pacientes, no consiguen tolerar la carne roja durante años.
g) Sobrealimentación: algunos pacientes toleran mejor alimentos grasos y les resulta más fácil recurrir a ellos que tratar de adaptarse a una nueva situación. Chocolate, helados, frutos secos, patatas chips, palomitas, nata, mayonesa, pastelería y repostería, son los preferidos. En muchas ocasiones subyace una alteración conductual reflejo de una situación emocional desajustada. Al margen de las consideraciones nutricionales, conviene remitir al paciente a una consulta de psicología/psiquiatría.
En otras ocasiones, la sobrealimentación se debe simplemente a que el sujeto tiene más apetito y consume una mayor cantidad de lo deseado, incrementando de manera notable su peso. Debe vigilarse la posibilidad de que el reservorio gástrico se haya dilatado o que se haya creado una comunicación gastrogástrica, por pérdida del grapado (en gastroplastias). En esta situación se requiere reintervención.
h) Dolor abdominal: una vez descartados procesos intraabdominales agudos (pseudoclusión, obstrucción intestinal, ulcus agudo...), podemos asociar el dolor a una relación causa-efecto con la alimentación: haber comido demasiada cantidad o excesivamente rápido, mala masticación o alimentos flatulentos o bebidas con gas, toma de medicación gastrolesiva, reflujo gastroesofágico, etc. En estas situaciones de "estómago irritado" recomendamos estar 24-48 horas sólo con dieta líquida: zumos diluidos, gelatinas, sorbetes, helados de hielo, leche desnatada, caldos, infusiones... pero siempre ingeridos poco a poco (no más de 50 ml cada sorbo).
Suplementación de vitaminas y minerales
En general la disminución de la ingesta y la malabsorción secundarias a la cirugía bariátrica favorecen el desarrollo de deficiencias nutricionales. La necesidad de su suplementación dependerá del tipo de técnica empleada, del tipo de alimentación que realice el paciente, de sus características clínicas, edad y de la coexistencia de patología que pueda favorecer la aparición de determinadas deficiencias13,14.
]]> Aunque no se han descrito recomendaciones de las necesidades de vitaminas y minerales en los pacientes intervenidos de cirugía bariátrica, nosotros proponemos administrar 2 veces las recomendaciones de las RDA (Recommended Dietary Allowances) para todas las vitaminas y minerales, mediante el empleo de complejos de multivitaminas-minerales. Como los comprimidos suelen ser muy grandes y pueden producir molestias en la deglución, es mejor buscar formulaciones líquidas, en polvo, efervescentes, que faciliten su cumplimentación (y verificando que se suministran las dosis requeridas diarias).Otras posibles deficiencias más específicas comprenden:
Hierro: la deficiencia de hierro es la más común a la mayoría de las cirugías. Las causas predisponentes son varias: a) deficiente ingesta de alimentos ricos en hierro (carnes rojas, por ejemplo); b) disminución de las secreciones ácidas del estómago, responsable de la reducción del hierro inorgánico férrico a ferroso, de más fácil absorción; c) exclusión del duodeno y primeras asas del intestino en las cirugías de BG y DBP; y d) pérdidas de hierro con las menstruaciones.
Se debe suplementar de manera rutinaria hierro a todos los pacientes intervenidos de CB, a partir del primer mes tras la cirugía (antes de ese periodo no se tolera bien). Los preparados comerciales de hierro contienen cantidades variables de hierro elemento (20-100 mg) en forma de lactato, gluconato o sulfato. Deben preferirse las sales ferrosas que se absorben mejor que las férricas, en una dosis alrededor de 100 mg/día, tomado en ayunas y mejor con vitamina C que mejora su absorción en un 30%. Los suplementos de hierro con frecuencia pueden originar molestias gástricas, náuseas, vómitos y estreñimiento que comprometen el cumplimiento terapéutico por parte del paciente. A menudo cambiar de tipo de sal ferrosa o formulación (líquida, en polvo...) mejora la tolerancia. En casos de intolerancia al hierro y disminución de la hemoglobina puede ser necesario recurrir a la administración de hierro-sacarosa intravenoso (Venofer, 100 mg/vial), aproximadamente 6-8 viales en un periodo de 2-3 semanas15. El tratamiento con eritropoyetina, no parece justificado inicialmente. Los controles analíticos (hierro, ferritina, transferrina, saturación, cifra de hemoglobina), nos indicará la necesidad de continuar o interrumpir el tratamiento.
Ácido fólico y vitamina B12: la deficiencia de ácido fólico es excepcional y normalmente con los complejos de multivitaminas se mantienen en niveles normales.
Sin embargo la deficiencia de vitamina B12 es mucho más frecuente debido a varios factores predisponentes16: a) Baja ingesta de alimentos que contienen esta vitamina; b) reducción de las células parietales y principales gástricas, localizadas en el fundus y cuerpo gástrico que se traduce en una menor secreción de pepsina y ácido clorhídrico que dificulta la separación de la cobalamina de los alimentos proteicos; c) menor disponibilidad de factor intrínseco por las células parietales gástricas, y d) malabsorción en el íleon distal.
La administración de altas dosis de vitamina B12 por vía oral (350 μg /día) o preparaciones sublinguales (no disponibles en España) constituye la primera aproximación terapéutica; en caso contrario la administración de vitamina B12 parenteral (vía intramuscular) con 1.000 μg/mes (Optovite B12®, Cromatonbic B12®) suele ser suficiente para mantener los niveles de esta vitamina en rango de normalidad17.
Calcio y vitamina D: la absorción del calcio está disminuida en el BG y la DBP, ya que el duodeno y yeyuno proximal (lugares preferentes de absorción) están excluidos. No obstante, el calcio puede absorberse por un mecanismo de difusión pasiva, independiente de la acción de la vitamina D a lo largo de todo el tramo intestinal. En los casos de las DBP, la malabsorción de vitamina D, contribuye a que la homeostasis del calcio y el metabolismo mineral óseo se vea comprometido18. No obstante, conviene mencionar que un porcentaje importante de obesos (25% aproximadamente) presentan deficiencia de vitamina D e hiperparatiroidismo secundarios, antes incluso de la cirugía19.
Casi todos los pacientes con cirugías de cortocircuito intestinal deben tomar suplementos de calcio (1.000-2.000 mg/día de calcio elemento) ya que la ingesta procedentes de los lácteos es insuficiente; además en casos de intolerancia adquirida a la lactosa (más propia en situaciones de malabsorción), la absorción del calcio está comprometida. La forma idónea de administrar el calcio es en forma de sales de citrato (no comercializada en España), por lo que lo más habitual es suministrarla en forma de carbonato o pidolato cálcico.
Habitualmente, el calcio debe administrarse junto a una dosis de vitamina D para facilitar la absorción del calcio y para evitar la deficiencia de esta hormona liposoluble. Lo habitual es suministrar de 400-800 UI/día de vitamina D que viene asociado a los comprimidos de calcio o bien suministrar calcifediol por vía oral que contienen mayor cantidad de vitamina D y se puede espaciar su administración (Hidroferol® ampollas bebibles, aportan 16.000 UI o bien Hidroferol choque® que contienen 180.000 UI por vial). El control de la suplementación se efectúa midiendo las concentraciones de calcio en sangre y orina, vitamina D y hormona paratifoidea (PTH). El objetivo inicial es mantener los niveles de PTH por debajo de 100 pg/ml20. En algunos casos y para completar el estudio puede realizarse marcadores de remodelado óseo (N-Telopéptido urinario) o densitometría ósea, en especial en grupos de riesgo de osteopenia/osteoporosis.
]]> Otras deficiencias de vitaminas y mineralesTiamina: la deficiencia de esta vitamina hidrosoluble puede manifestarse como un cuadro agudo, conocido como encefalopatía de Wernicke (cuadro confusional, nistagmus, ataxia, oftalmoplejía)21, tras un periodo prolongado de vómitos persistentes o en pacientes susceptibles como los alcohólicos. La administración intravenosa de vitamina B1 resuelve el cuadro. Otras formas menos llamativas de deficiencia de tiamina se manifiestan como cuadros de polineuropatía periférica mixta; la administración de suplementos específicos (Benerva®, 300 mg/cápsula) o como complejo de vitamina B (Hidroxil B12, B6, B1®), contribuyen a controlar los síntomas.
Vitamina A: se han descrito deficiencia de vitamina A en pacientes con BG o DBP, con manifestaciones de hemeralopía y ceguera nocturna. Si se constatan niveles descendidos de retinol (ajustado a proteínas transportadoras como el retinol-binding proteín o la prealbúmina), está justificado la administración de altas dosis de vitamina A (Auxina A masiva®, que aporta 50.000 UI, en contraposición a los complejos multivitamínicos que contienen 1.500-2.500 UI por comprimido). Se debe monitorizar las concentraciones de retinol para evitar la acumulación hepática de vitamina A, ya que en los sujetos obesos donde la esteatosis hepática es más prevalerte, el riego de hepatoxicidad es mayor.
Vitamina E: es excepcional encontrar deficiencia de esta vitamina; si se constata la deficiencia -previo ajuste con el colesterol plasmático- se puede administrar dosis elevadas de vitamina E (Auxina E®).
Cinc: debido a su dependencia de la absorción de grasa, el cinc es uno de los oligoelementos más deficitario de los encontrados en pacientes intervenidos de CB. Sin embargo, sus niveles suelen ser ligeramente subóptimos, no presentando manifestaciones clínicas llamativas. Se ha ligado la deficiencia de cinc con alteraciones del gusto, las deposiciones malolientes, alteraciones dérmicas, entre otras. Para su suplementación hay que recurrir a fórmulas magistrales porque no hay preparados comerciales. Aproximadamente cápsulas de 220 mg de sulfato de cinc, contienen 50 mg de cinc elemento. Con 100 mg/día se corrige el déficit sin problemas.
Propuesta de suplementación vitaminas-minerales
Como resultado de la exposición anterior podemos deducir que el sujeto con obesidad mórbida sometido a CB va a necesitar un control meticuloso de las posibles deficiencias nutricionales que puede presentar, prácticamente de por vida. Aunque no hay consensos acerca de las recomendaciones de vitaminas y minerales en este tipo de pacientes, al menos parece evidente que la administración de un complejo de multivitaminas-minerales es esencial para complementar la alimentación, normalmente deficiente en estos sujetos. Del resto de suplementos, nos guiaremos por controlar las variables analíticas que nos indiquen una deficiencia y que es la mejor herramienta para convencer al paciente que debe tomar una medicación durante un periodo prolongado, porque en la consulta diaria, lo más habitual es encontrar que > 50% de los pacientes abandonan la suplementación a medio y largo plazo. Nuestra propuesta sería: complejo de multivitaminas y minerales para todos los pacientes intervenidos de CB y añadir algunas más específicas en las cirugías siguientes22:
Técnicas restrictivas:
]]> Técnicas mixtas:• Hierro, en caso de deficiencias por disminución de la ingesta y/o aumento de las pérdidas.
• Hierro, de manera rutinaria, a partir del primer mes de la cirugía y durante 6-12 meses. Luego, administrar en situaciones de riesgo, con monitorización23.
• Vitamina B12: dada la alta tasa de deficiencia, muchos autores recomiendan suplementar de manera rutinaria. Si se opta por la administración parenteral es muy fácil efectuar un seguimiento, controlando las concentraciones de la vitamina B12 y espaciando su suplementación (por ejemplo, trimestralmente).
• Calcio y vitamina D: 1.200-1.500 mg de calcio junto a 400-800 UI de vitamina D, se recomienda de manera profiláctica por la mayoría de autores. Con el paso del tiempo, se puede ajustar en función de las concentraciones de PTH, vitamina D e indicadores de remodelado óseo vs densitometrías.
Derivación biliopancreática:
• Hierro: igual pauta que en el BG.
• Calcio: debido a la malabsorción, se requiere un mayor aporte de calcio, entre 1.500 a 2.000 mg/día, junto a vitamina D. Controles de marcadoresóseos y densitometría igual que en el BG.
• Vitamina B12: actuar de manera similar al BG.
]]> • Vigilancia de las concentraciones de otras vitaminas liposolubles y suplementar cuando sea necesario.
Referencias
1. Martín Rojas-Marcos P. Esteatohepatitis no alcohólica y obesidad. En: Rubio MA (ed) Manual de obesidad mórbida. Madrid 2006, Editorial Médica Panamericana, pp. 139-47. [ Links ]
2. Fris RJ. Preoperative low energy diet diminishes liver size. Obes Surg 2004; 14:1165-70. [ Links ]
3. Lewis MC, Phillips ML, Slavotinek JP, Kow L, Thompson CH, Toouli J. Change in liver size and fat content after treatment with Optifast very low calorie diet. Obes Surg 2006; 16:697-701. [ Links ]
4. Colles SL, Dixon JP, Marks P, Straus BJ, O'Brien PE. Preoperative weight loss with a very-low-energy diet: quantitation of changes in liver and abdominal fat by serial imaging. Am J Clin Nutr 2006; 84:304-11. [ Links ]
5. Kenler H, Brolin R, Cody R. Changes in eating behavior after horizontal gastroplasty and Roux-en-Y gastric bypass. Am J Clin Nutr 1990; 52:87-92. [ Links ]
6. Rubio MA, Rico C, Moreno C. Nutrición y cirugía bariátrica. Rev Esp Obes 2005; (Supl. 2):74-84. [ Links ]
7. Cabrerizo L, Rubio MA, Romeo S, Aparicio E, Moreira M. Comparison between high protein liquid formula and a conventional hypocaloric diet after vertical banded gastroplasty: effects on body composition and energy metabolism. Int J Obes 1999; 23(Supl. 5):65. [ Links ]
8. Rubio MA, Salas-Salvadó J, Moreno C. Pautas alimentarias postcirugía bariátrica. En: Rubio MA (ed) Manual de obesidad mórbida. Madrid 2006, Editorial Médica Panamericana, pp. 301-8. [ Links ]
9. Parkes E. Nutritional management of patients alter bariatric surgery. Am J Med Sci 2006; 331:207-13. [ Links ]
10. Geer RJ, Richards WO, O'Dorisio TM y cols. Efficacy of octreotide acetate in treatment of severe postgastrectomy dumping syndrome. Ann Surg 1990; 212:678-87. [ Links ]
11. Service GJ, Thompson GB, Service FJ, Andrews JC, Collazo-Clavell ML, Lloyd RV. Hyperinsulinemic hypoglycemia with nesidioblastosis after gastric-bypass surgery. New Engl J Med 2005; 353:249-54. [ Links ]
12. Meier JJ, Butler AE, Galasso R, Butler PC. Hyperinsulinemic hypoglycemia after gastric bypass surgery is not accompanied by islet hyperplasia or increased -cell turnover. Diabetes Care 2006; 29:1554-9. [ Links ]
13. Bloomberg RD, Fleishman A, Nalle JE, Herron DM, Kini S. Nutritional deficiencies following bariatric surgery: what have we learned? Obes Surg 2005; 15:145-54. [ Links ]
14. Álvarez-Leite JI. Nutrient deficiencies secondary to bariatric surgery. Curr Opin Clin Nutr Metab Care 2004; 7:569-75. [ Links ]
15. Kumpf VJ. Update on parenteral iron therapy. Nutr Clin Pract 2003; 18:318-26. [ Links ]
16. Rhode BM, Tamin H, Gilfix BM, Sampalis JS, Nohr C, Mac-Lean LD. Treatment of Vitamin B12 Deficiency after Gastric Surgery for Severe Obesity. Obes Surg 1995; 5:154-8. [ Links ]
17. Provenzale D, Reinhold RB, Golner B, y cols. Evidence for diminished B12 absorption after gastric bypass: oral supplementation does not prevent low plasma B12 levels in bypass patients. J Am Coll Nutr 1992; 11:29-35. [ Links ]
18. Coates PS. Gastric bypass surgery for morbid obesity leads to an increase in bone turnover and a decrease in bone mass. J Clin Endocrinol Metab 2004; 89:1061-5. [ Links ]
19. Ybarra J, Sánchez-Hernández J, Gich I y cols. Unchanged hypovitaminosis d and secondary hyperparathyroidism in morbid obesity after bariatric surgery. Obes Surg 2005; 15:330-5. [ Links ]
20. Malinowski SS. Nutritional and metabolic complications of bariatric surgery. Am J Med Sci 2006; 331:219-25. [ Links ]
21. Escalona A, Pérez G, León F y cols. Wernicke's encephalopathy after Roux-en-Y Gastric Bypass. Obes Surg 2004; 14:1135-7. [ Links ]
22. Ballesteros MD, González de Francisco T, Cano I. Prevención y manejo de las deficiencias nutricionales tras la cirugía bariátrica. En: Rubio MA (ed) Manual de obesidad mórbida. Madrid 2006, Editorial Médica Panamericana, pp. 309-21. [ Links ]
23. Brolin RE, Gorman JH, Gorman RC y cols. Prophylactic iron supplementation after Roux-en-Y gastric bypass: a prospective, double-blind, randomized study. Arch Surg 1998; 133:740-4. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Miguel A. Rubio. ]]>
Unidad de Nutrición Clínica y Dietética.
Servicio de Endocrinología y Nutrición.
Martín Lagos, s/n.
28040 Madrid.
E-mail: mrubio.hcsc@salud.madrid.org
Recibido: 22-II-2007.
Aceptado: 10-III-2007.