Paciente con enfermedad de Crohn y convulsiones por hipomagnesemia
Patient with crohn's disease and seizures due to hypomagnesemia
E. Fernández-Rodríguez y E. Camarero-González
Sección de Nutrición. Servicio de Endocrinología y Nutrición. Hospital Clínico Universitario de Santiago (CHUS). España.
Dirección para correspondencia
]]>
RESUMEN
Se trata de un paciente con enfermedad de Crohn y afectación intestinal extensa por su enfermedad, que presenta episodios repetidos de convulsiones generalizadas. Fue valorado con pruebas de imagen cerebral y neurofisiología sin conseguir establecer su etiología. En la primera valoración nutricional se objetiva un déficit severo de magnesio, coincidiendo con un episodio convulsivo y consiguiendo el cese de los mismos tras la normalización del magnesio mediante reposición parenteral.
Es preciso alertar a los especialistas respectivos de las graves repercusiones del déficit de nutrientes en estos pacientes y de la necesidad de que sean controlados por la Unidad de Nutrición.
Palabras clave: Crohn. Hipomagnesemia. Convulsiones.
ABSTRACT
We report a patient with Crohn's disease who suffered several generalized convulsions. He was studied with cerebral image techniques and neurophysiologic tests without getting the aetiology of the convulsions. A severe depletion in magnesium levels was suspected at the time of the initial evaluation by the Nutritional Team Group. Low serum magnesium levels were confirmed in the first blood test. Convulsions disappeared when magnesium was normalised by intravenous infusion.
It is necessary for specialist physicians to be on the alert of severe complications of nutrients deficiency and that this kind of patients should be checked by the Nutrition Team.
Key words: Crohn. Hypomagnesaemia. Convulsions.
]]>
Introducción
Las enfermedades del aparato digestivo afectan con frecuencia al estado nutricional del paciente. Dentro de estas, son de especial consideración aquellas que cursan con malabsorción o con pérdida de nutrientes. Pese a ello, no es menos frecuente que el especialista en nutrición sea requerido a intervenir tardíamente, ya que el abordaje terapéutico del médico responsable del paciente está centrado principalmente en los aspectos relacionados con su especialidad. Por este motivo no es raro que se pase por alto la existencia de desnutrición e incluso que pase desapercibida la deficiencia aislada de nutrientes sin pensar en este factor como causa de manifestaciones clínicas agudas graves y algunas potencialmente mortales.
Las deficiencias de micronutrientes se producen frecuentemente en cirugía o lesión del aparato digestivo y son las que pueden producir manifestaciones clínicas más graves.
Caso clínico
Varón de 44 años con enfermedad de Crohn diagnosticado 15 años antes, que ingresa en el servicio de Cirugía General por un cuadro de dolor abdominal y diarrea de una semana de evolución, compatible con un brote de su enfermedad. En tratamiento domiciliario con corticoides y mesalazina, el paciente es portador de una ileostomía desde hace 2 años tras realizarle una colectomía subtotal, con muñón rectal cerrado a raíz de un brote de su enfermedad. Previamente se le habían realizado varias operaciones resectivas como la extirpación de los últimos 40 centímetros de íleon, válvula ileocecal y ciego, tras una perforación ileocecal, así como otras intervenciones por fístula anal con absceso en glúteo, para su drenaje correspondiente. Durante el ingreso actual desarrolla una infección perianal polimicrobiana resistente al tratamiento médico con antibióticos, por lo que es sometido a una intervención quirúrgica en la que se le realiza una amputación abdominoperineal, resecándole el recto. La evolución en el postoperatorio transcurre sin complicaciones hasta que en el décimo día sufre una convulsión tónico-clónica generalizada de 3 minutos de duración, sin incontinencia de esfínteres. Le es realizada una bioquímica general en la que destaca un calcio corregido por la albúmina de 8,42 mg/dl (rn: 8,7-10,6), K 2,6 mg/dl (rn: 3,6-4,9), albúmina 2.5 mg/dl (rn 4-5,2), glucosa y sodio dentro de los valores de referencia. Posteriormente se le realiza un TAC craneal en el que no se aprecian anormalidades. Presenta un electrocardiograma del día del ingreso con un ritmo sinusal normal a 79 lpm, sin alargamiento del espacio QT ni PR. A los dos días presenta de nuevo una convulsión tónico-clónica, generalizada de un minuto de duración. Tras ser valorado por el Servicio de Neurología se le realiza un electroencefalograma que resulta ser un trazado sin hallazgos patológicos y se inicia tratamiento con carbamacepina. Ante la persistencia de las convulsiones de las mismas características a pesar del tratamiento médico, se le realiza un registro electroencefalográfico de 24 horas de duración en el que no se evidencian alteraciones. Dado que el paciente presenta datos de deshidratación y desnutrición, así como disminución de la ingesta y astenia, realizan una interconsulta a la Unidad de Nutrición, para valoración de soporte nutricional en caso necesario.
En el interrogatorio dirigido, refiere parestesias en miembros inferiores que últimamente percibe más como prurito intenso, sin otra sintomatología. Asimismo, refiere que ha presentado 3 episodios convulsivos de características similares a los actuales desde hace 5 meses, sin repercusión clínica posterior, consultando en una ocasión en el Servicio de Urgencias, donde al ser el primer episodio convulsivo, no fue pautado tratamiento antiepiléptico.
A la exploración el paciente pesa 55,1 kg, y talla 172 centímetros (IMC 18,63 kg/m2). Refiere una pérdida de 7 kg de peso en los últimos 6 meses lo que supone un índice de adelgazamiento/tiempo de 15,23%, que implica una desnutrición de grado severo. En la exploración se objetiva una deshidratación cutáneo-mucosa leve y una disminución moderada de masa grasa y muscular, que posteriormente se diagnosticó como malnutrición energético-proteica mixta de grado moderado, según los parámetros antropométricos y bioquímicos de la valoración nutricional clásica. El resto de la exploración física era normal, no presentando signos clínicos de hipocalcemia ni hipomagnesemia como el signo de Trosseau, signo de Chovstek, espasmos musculares, temblor ni hiporreflexia tendinosa.
Al realizarle la historia dietética de los meses previos al ingreso se vio que había presentado una ingesta calórica insuficiente para sus necesidades y que además era deficitaria en determinados grupos de alimentos como lácteos, frutas, verduras y carnes rojas.
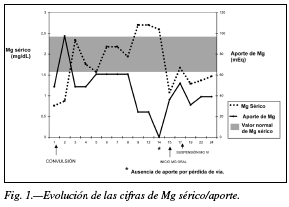
]]> Ante la existencia de deshidratación con balances hídricos negativos debido a un elevado débito de la ileostomía, y cifras bajas de electrolitos en sangre se inicia tratamiento monitorizado por vía parenteral, para reposición de volumen, electrolitos, y otros micronutrientes, entre ellos fósforo y magnesio. Previamente se realizó una extracción de sangre para la determinación de dichos micronutrientes ante la sospecha de un posible déficit. Ese mismo día el paciente sufre una convulsión similar a las previas. En la analítica realizada presenta un magnesio de 0,76 mg/dl (rn: 2,40-5,40) con un fósforo, calcio, potasio y sodio dentro de los valores de referencia. Se pauta una perfusión con altas dosis de sulfato de magnesio con la progresiva normalización de sus niveles en sangre, siendo suficiente para el tratamiento de mantenimiento el aporte de lactato de magnesio en altas dosis por vía oral, como tratamiento de mantenimiento (fig. 1). Tras estabilizar las cifras con aporte vía oral, se le retira la medicación antiepiléptica, no apareciendo más episodios de convulsiones.
Discusión
Los pacientes con enfermedad de Crohn frecuentemente requieren valoración por parte de un especialista en nutrición, no sólo debido a la alta prevalencia de malnutrición energético-proteica que presentan, sino también a la alta frecuencia de carencias nutricionales específicas según el tramo intestinal afectado, que puede condicionar la absorción de determinados micronutrientes1-2.
Las convulsiones son episodios frecuentes en la práctica clínica que en ocasiones tienen una causa metabólica, por lo que la solicitud de datos bioquímicos deben estar dirigida hacia la exclusión de las causas metabólicas más frecuentes como hipoglucemia, hiponatremia, hipopotasemia, hipocalcemia o hipomagnesemia, y otras situaciones como la insuficiencia hepática o renal avanzada3.
La hipomagnesemia es una alteración frecuente en la enfermedad de Crohn (se ha descrito en un 11-33% de los casos), que obedece a causas diversas (tabla I): baja ingesta de alimentos con alto contenido en magnesio como son las frutas y verduras, frutos secos y carnes rojas; la disminución de la absorción por afectación intestinal debida a la enfermedad o por la existencia de complicaciones de la misma (fístulas, cambios inflamatorios de la mucosa, resecciones intestinales, etc.)4.
Además la absorción de magnesio puede estar interferida por la interacción de fármacos de uso frecuente en esta enfermedad como los glucocorticoides.
Pero junto a la malaabsorción, la causa más importante es el aumento de las pérdidas intestinales por diarrea o por ostomías terapéuticas.
]]> Otro mecanismo por los que se puede producir hipomagnesemia es la presencia de esteatorrea, debido a que la disminución de la absorción de la grasa, favorece la unión del magnesio y del calcio a los ácidos grasos y de esta forma serían excretados por las heces. La diarrea también conduce a una mayor eliminación de zinc5.En esta enfermedad el mecanismo más importante como causa del déficit de magnesio es un aumento de las pérdidas del mineral por vía digestiva, y no una disminución del aporte.
El déficit de magnesio severo se asocia a hipocalcemia, por un mecanismo dependiente de la hormona paratiroidea y produce una clínica similar. La hipomagnesemia produce aumento de la paratohormona, a través de un mecanismo de acción similar a la hipocalcemia, pero cuando la deficiencia de magnesio es severa con depleción de los depósitos intracelulares tiene un efecto paradójico sobre la paratohormona, produciendo una disminución de la misma y generando resistencia a su acción. La mayoría de los pacientes con hipomagnesemia severa presenta niveles disminuidos de paratohormona o "inapropiadamente" normales para la calcemia6. El magnesio también actúa a nivel de la placa neuromuscular inhibiendo la liberación de la acetilcolina, y por tanto su déficit conduce a un aumento de este neurotransmisor, lo que estimularía la excitabilidad neuromuscular7.
Por tanto, ante un episodio convulsivo, debe descartarse una causa metabólica que la esté produciendo, especialmente en aquellas situaciones clínicas, como la de este caso, donde estas alteraciones son más frecuentes. La intervención precoz del especialista en Nutrición en estos pacientes puede prevenir las consecuencias clínicas debidas a déficit de nutrientes y diagnosticar y tratar correctamente los casos ya establecidos.
Referencias
1. Griffiths AM. Inflamatory bowel disease. En: Shils ME, Shike M, Ross AC, Caballero B, Cousins R. Modern nutrition in health and disease. Lippincott Williams & Wilkins, pp. 1209-1218. USA 2006. [ Links ]
2. Geerling BJ, Badart-Smook A, Stockbrügger RW, Brummer RJ. Comprehensive nutritinal status in patients with long-standing Crohn disease currently in remission. Am J Clin Nutr 1998; 67:919-26. [ Links ]
3. Riggs JE. Neurologic manifestations of fluid and electrolyte disturbances. Neurol Clin 1989; 7(3):509-23. [ Links ]
4. Rude RK, Shils ME. Magnesium. En Shils ME, Olson JA, Shike M, Ross AC, Cousins R. Modern nutrition in health and disease. Lippincott Williams & Wilkins, pp. 223-247, USA 2006. [ Links ]
5. Cabré Celada E, Gasull Duro MA. Nutrición en la enfermedad inflamatoria intestinal. En: Tratado de Nutrición. Nutrición Clínica. Capítulo 4.30. Editor: Ángel Gil Hernández, Acción Médica, pp. 881-906, Madrid, 2005. [ Links ]
6. Levine MA. Hypoparathyroidism and pseudohypoparathyroidism. En: Leslie J. DeGroot, J. Larry Jameson. Endocrinology. Elsevier, pp. 1611, 2005, Philadelphia. [ Links ]
7. Pérez Llamas F, Garaulet Aza M, Gil Hernández A, Zamora Navarro S. Calcio, fósforo, magnesio y flúor. Metabolismo óseo y su regulación. En: Tratado de Nutrición. Bases fisiológicas y bioquímicas de la nutrición. Capítulo 1.27. Editor: Ángel Gil Hernández, Acción Médica, pp. 907-910, Madrid, 2005. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Emma Camarero González.
Servicio de Endocrinología y Nutrición.
Hospital Clínico Universitario de Santiago.
C/ Choupana, s/n. ]]>
15706 Santiago de Compostela.
E-mail: emm.camarero.gonzalez@sergas.es
Recibido: 26-III-2007.
Aceptado: 6-VI-2007.