Diabetes y trasplante de páncreas
Diabetes and pancreas transplantation
E. Esmatjes Mompó1,3, M.ª J. Ricart Brulles2
1Servicio de Endocrinología y Nutrición. 2Unidad de Trasplante Renal. 3IDIBAPS (Institut d’Investigacions Biomèdiques August Pi i Sunyer). Hospital Clínic i Universitari. Barcelona. España.
Dirección para correspondencia
]]>
RESUMEN
La nefropatía es una grave y frecuente complicación de la diabetes, cuyo tratamiento, en una fase terminal, implica la necesidad de efectuar diálisis, y de ser posible, un trasplante renal. El trasplante simultáneo de riñón y páncreas se considera en la actualidad como el tratamiento de elección en los pacientes con diabetes mellitus tipo 1 e insuficiencia renal terminal si no existe una contraindicación. El trasplante de páncreas es un procedimiento complejo, inicialmente asociado a una mayor morbilidad que el trasplante de riñón aislado, pero con el que hoy en día se obtiene una buena supervivencia del paciente y de los injertos. Esto implica una total normalización del control metabólico, permitiendo que el paciente desarrolle una vida normal sin necesidad de administrarse insulina, con los consiguientes beneficios que todo ello tiene para su calidad de vida y para la evolución de las complicaciones de la enfermedad.
El trasplante de páncreas aislado, ofrece unos resultados algo peores a los del trasplante combinado de páncreas y riñón. No obstante, son lo suficientemente satisfactorios como para que se considere como una buena opción de tratamiento en pacientes portadores de un trasplante de riñón previo. Otra cuestión, es el trasplante de páncreas aislado en pacientes diabéticos sin insuficiencia renal y no trasplantados de riñón previamente. A pesar que sería el trasplante ideal, hoy en día, quedaría restringido a pacientes con una diabetes lábil, que precisan de repetidos ingresos hospitalarios por descompensación metabólica y/o episodios hipoglicémicos severos que se acompañan de pérdida de conciencia.
Palabras clave: Diabetes. Páncreas. Trasplante.
ABSTRACT
Kidney disease is a severe and frequent complication in diabetes. In the terminal phase, treatment requires dialysis and, if possible, kidney transplantation. Provided that there are no contraindications, simultaneous kidney/pancreas transplantation is currently considered the treatment of choice in patients with type 1 diabetes mellitus and terminal kidney disease. Pancreas transplantation is a complex process initially associated with a greater morbidity than kidney transplant alone. At present, however, patient and graft survival is good thereby leading to total normalization of metabolic control and allowing the patient to carry out a normal life without the need to administer insulin and with the consequent benefits in quality of life and the evolution of the complications of the disease.
The results of pancreas transplant alone are somewhat worse than those with combined kidney/pancreas transplantation. They are, however, sufficiently satisfactory to be considered a good therapeutic option in patients who have previously received a kidney. Nonetheless, the transplantation of the pancreas alone in diabetic patients without renal insufficiency or previous kidney transplant is another question. Although this type of transplantation would be ideal, it currently remains restricted to patients with a labile diabetes who require repeated hospital admission due to metabolic decompensation and/or severe hypoglycemic episodes accompanied by loss of consciousness.
Key words: Diabetis. Pancreas. Transplantation.
]]> Introducción
Dentro de las complicaciones crónicas de la diabetes, la nefropatía es una de las que tiene una de las que tiene una mayor repercusión crónica y social. La nefropatía diabética (ND) terminará afectando, en mayor o menor grado, a una tercera parte de los pacientes con diabetes mellitus tipo 2 (DM2)1 y al 20% de las personas con diabetes mellitus tipo 1 (DM1)2. Dado el incremento en la incidencia y prevalencia de la DM2 la cifra de pacientes con ND está adquiriendo proporciones dramáticas, de tal manera, que se considera que en el año 2025 habrá 48 millones de personas con ND en el mundo, de los cuales una cuarta parte tendrán insuficiencia renal terminal (IRT)3. De hecho, a pesar de disponer hoy en día de un mejor arsenal terapéutico no hemos conseguido disminuir la incidencia de nuevos casos de IRT que en Europa ha pasado de 79,4 personas por millón de habitantes en el periodo 1990-1991 a una cifra de 117,1 en 1998-1999.
La historia natural de la ND se entiende como la progresión desde etapas iniciales, donde solo existen alteraciones funcionales, hasta etapas avanzadas donde existe insuficiencia renal, pasando por una situación intermedia en la que se detecta microalbuminuria o proteinuria. La llegada a la IRT plantea la necesidad de iniciar un tratamiento renal substitutivo. Generalmente en un principio es la diálisis, aunque lo ideal sería ya realizar un trasplante, dado el mal pronóstico que el tratamiento dialítico tiene en las personas con diabetes. Sin embargo, la evolución a medio y largo plazo del trasplante renal en el paciente con diabetes mellitus tipo 1 (DM1), y por tanto relativamente joven, es desfavorable, tanto por lo que respecta a la mortalidad como a la progresión del resto de las complicaciones crónicas de la diabetes. Esto hizo que se plantease la asociación de un trasplante de páncreas (TP) a uno de riñón.
El TP es un tratamiento muy complejo, desde el punto de vista quirúrgico y de la inmunosupresión utilizada, que se aplica en general, como hemos dicho, asociado al trasplante de riñón, es decir, en pacientes que se encuentran en una situación clínica muy delicada. Por tanto, no es de extrañar que los resultados iniciales no fueran muy buenos, llegando incluso a generarse una viva polémica sobre la propia eficacia de este tipo de trasplante. Han pasado ya 42 años desde que Lillehei realizó el primer TP en la Universidad de Minnesota4 y desde entonces se han efectuado más de 23.000 de estos trasplantes. La evolución de los resultados ha sido espectacularmente positiva, alcanzándose en 3.842 trasplantes simultáneos de riñón y páncreas practicados entre el año 2000 y el 2004, según datos del último Registro Internacional de TP (IPTR), unas supervivencias al año del paciente, del injerto renal y del injerto pancreático del 95%, 93% y 87%, respectivamente5. En nuestro hospital la actividad en TP se inició en 1983. Desde entonces se han realizado un total de 341 trasplantes simultáneos de riñón y de páncreas, con unos resultados que mimetizan los del IPRT, ya que de los 136 trasplantes llevados a cabo entre el año 2000 y el 2006 la supervivencia actuarial del paciente, del riñón y del páncreas al año ha sido del 97,8%, 95,6% y 89,7%, respectivamente (fig. 1).
Tipo de trasplante de páncreas y su indicación
Al igual que ocurre con el trasplante de cualquier otro órgano sólido, el TP implica la realización de una cirugía, no exenta de riesgo, así como la administración de un tratamiento inmunosupresor de forma mantenida, por tanto su indicación y la valoración del posible receptor deberán ser cuidadosas.
Trasplante simultáneo de riñón y páncreas (SPK)
Se plantea en pacientes menores de 50 años, a partir de injertos procedentes de donantes jóvenes. Inicialmente solo se aceptaban órganos procedentes de donantes de menos de 45 años, pero actualmente es habitual aceptar donantes de hasta los 50 años (especialmente cuando la causa de la muerte no ha sido de origen vascular).
Este tipo trasplante está indicado fundamentalmente en los pacientes con diabetes DM tipo 1, aunque recientemente, se ha sugerido que algunos pacientes con una DM tipo 2, funcionalmente similar a la de los pacientes con DM1 (edad < 50 años, IMC < 30, necesidad de tratamiento con insulina, y niveles bajos de péptido C), podrían también beneficiarse del mismo. Este tipo de trasplantes solo representan el 6% del total de los trasplantes realizados en los últimos años5 y, aunque los resultados a corto plazo parecen satisfactorios y superponibles a los obtenidos en la DM tipo 1, se hace imprescindible una mayor experiencia para valorar en un futuro los beneficios que el trasplante puede aportar a este colectivo.
]]> Entre las posibles complicaciones asociadas a la diabetes la presencia de vasculopatía severa puede condicionar la decisión de practicar el trasplante. A pesar de que en ocasiones las contraindicaciones para SPK o trasplante de riñón aislado pueden ser las mismas desde el punto de vista de la enfermedad cardiovascular, la implantación de dos órganos requiere de una cirugía mayor; un tiempo de anestesia más prolongado; y una mayor probabilidad de presentar algún tipo de complicación o reintervención quirúrgica. Por otra parte, la presencia de severas calcificaciones en los vasos ilíacos, donde habitualmente se realizan las anastomosis vasculares de los órganos, así como la existencia de una vasculopatía periférica severa, puede permitir desde el punto de vista técnico la implantación de un injerto, pero puede hacer desaconsejable la implantación de los dos. En estos casos, siempre se da prioridad al trasplante renal.TP en pacientes con un trasplante de riñón previo (PAK)
Se considera fundamentalmente indicado en pacientes con DM1 que por algún motivo, en su momento, fueron trasplantados solo de riñón, en pacientes con un SPK previo en el que fracaso el injerto pancreático, o bien en pacientes que tienen la oportunidad de trasplantarse de un riñón procedente de donante vivo emparentado. El número de pacientes que escogen esta opción tiende a incrementarse.
La supervivencia del injerto pancreático con esta modalidad de trasplante, que ha ido aumentando en losúltimos años, es solo algo inferior a la que se obtiene con el SPK. Además, en estos pacientes no se plantea el dilema de decidir entre el riesgo-beneficio del tratamiento con insulina o del tratamiento inmunosupresor, ya que por su condición de trasplantados, todos lo reciben.
TP aislado (PTA)
Este tipo de trasplante en pacientes no urémicos se ha planteado cuando la labilidad de la diabetes comporta una muy mala calidad de vida con frecuentes ingresos hospitalarios por cetoacidosis y/o hipoglicemias. Los resultados del TP aislado siempre han sido peores que los del trasplante doble, pero últimamente determinados grupos con una elevada actividad trasplantadora, están consiguiendo unos resultados lo suficientemente buenos como para que pueda plantearse el riesgo-beneficio de esta técnica. En la indicación de este tipo de trasplante debe ponderarse adecuadamente el riesgo de la intervención, así como el de la inmunosupresión a la que el paciente deberá ser sometido de por vida, frente a las hipotéticas ventajas de conseguir la completa normalización del control metabólico.
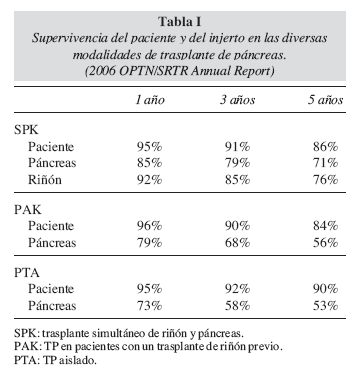
En la tabla I se muestran las supervivencias del paciente y de los injertos según datos del OPTN/SRTR Annual Report de 2006 para cada modalidad de trasplante6.
Técnica quirúrgica e inmusupresión
Para realizar el trasplante páncreas existen diferentes opciones técnicas, cuya elección dependerá de cada equipo quirúrgico.
]]> Órgano completo o segmentarioActualmente existe un acuerdo unánime en que el TP de cadáver debe hacerse con el páncreas completo, incluida la segunda porción duodenal. El páncreas completo aporta un mayor número de islotes y disminuye la incidencia de trombosis. Sin embargo, cuando se extrae el páncreas junto con el hígado, que es lo habitual, ya que el tronco celíaco permanece generalmente con el injerto hepático, deberá reconstruirse la circulación arterial pancreática. Esto puede realizarse mediante un injerto de la bifurcación ilíaca del donante, o mediante una anastomosis esplenomesentérica término-terminal. El injerto pancreático segmentario se utiliza en algún centro cuando excepcionalmente se efectúa un TP de donante vivo, o ante la existencia de una anomalía vascular que hiciera inviable mantener bien vascularizada la cabeza pancreática.
Drenaje urinario o intestinal de la secreción exocrina
El drenaje urinario de la secreción exocrina pancreática contribuyó extraordinariamente a consolidar el TP. La anastomosis duodenovesical es una técnica segura, y permite monitorizar el rechazo mediante la detección de enzimas pancreáticos en orina. Sin embargo, la elevada incidencia de complicaciones urológicas (cistitis, uretritis, hematuria), metabólicas (deshidratación y acidosis), así como pancreatitis del injerto por reflujo, obligan a la reconversión a drenaje entérico en el 15-30% de los casos7. Por ello, hoy en día, el drenaje entérico, con la realización de una duodenoyeyunostomía, con o sin "Y de Roux", es la técnica más utilizada para el trasplante de riñón-páncreas. En el SPK la supervivencia del páncreas, es similar con ambas técnicas. No obstante, y según datos del registro internacional cuando se analizan los resultados del PAK o del PTA, la supervivencia del injerto es algo superior con el drenaje vesical. Esta última opción, sigue pues siendo válida para estas modalidades de trasplante.
Drenaje venoso portal o sistémico
El drenaje venoso portal sería el más fisiológico, sin embargo, el más utilizado es el drenaje venoso sistémico, que técnicamente es más sencillo8. La supervivencia de los injertos y el control metabólico son similares con ambos métodos. Las ventajas teóricas del drenaje portal serían la ausencia de hiperinsulinemia, por mantener el paso hepático de la sangre, y un mejor perfil lipídico. Con todo, la hiperinsulinemia post-trasplante es multifactorial y en ella tiene un papel determinante la inmunosupresión con corticoides. De hecho en estudios prospectivos valorando el drenaje sistémico frente al drenaje porta no se han observado diferencias9.
Inmunosupresión
Un elemento básico en la mejoría de los resultados es el cambio que ha experimentado la inmunosupresión, que al igual que todo tipo de trasplante es ahora más efectiva y con menor morbilidad. El tratamiento inmunosupresor de inducción se efectúa con anticuerpos monoclonales (OKT3) o policlonales (ATG, ALG), prednisona, tacrólimus y micofenolato-mofetil, dejándose estos tres últimos fármacos como terapia de mantenimiento10.
En relación a los corticoides, para evitar su efecto diabetogénico, en algunos estudios se ha planteado su supresión, observándose que esto no induce una mayor tasa de rechazos11. Los fármacos inhibidores de la calcineurina, han representado el pilar fundamental, en la inmunosupresión en el TP. El tacrólimus es el más utilizado en la actualidad, ya que diferentes estudios han observado una menor incidencia de rechazo agudo y de rechazos corticorresistentes, al compararlo con la ciclosporina, siendo estas diferencias más evidentes, en el TP aislado que en el trasplante combinado de riñón y páncreas. El efecto diabetogénico del tacrólimus, podría tener una mayor relevancia en estos trasplantados pero, por lo general, se trata de un efecto reversible con la reducción de las dosis.
Al tratamiento con tacrólimus y corticoides, se asocia generalmente el micofenolato-mofetil. La incidencia de rechazo agudo, así como de rechazos refractarios a los corticoides, es inferior en los pacientes que reciben además este fármaco, por lo que forma parte de la mayoría de los protocolos de inmunosupresión en el TP. Recientemente, ha sido también utilizada la rapamicina, en lugar del micofenolato-mofetil. La experiencia es todavía limitada, aunque algunos estudios clínicos han demostrado su efectividad en el TP. La administración de rapamicina, puede también ser con templada en situaciones clínicas que aconsejen suprimir o evitar el tacrólimus o el micofenolato-mofetil. No existe experiencia, al día de hoy, en la combinación de rapamicina y micofenolato-mofetil, sin un fármaco inhibidor de la calcineurina, como tratamiento de base y de mantenimiento en estos receptores, pero probablemente, y al igual que ha ocurrido con el trasplante renal, esta combinación podrá tener en un futuro sus indicaciones.
]]>Complicaciones del TP
Las principales complicaciones del TP son la trombosis del injerto, las fístulas, las pancreatitis, las infecciones y el rechazo.
La trombosis representa una de las causas más frecuentes de pérdida precoz del páncreas (5-6%). Acostumbra a ser una trombosis venosa y a presentarse en los primeros días de evolución del trasplante. Las causas que la producen no son bien conocidas, pero se han relacionado con problemas técnicos en la realización de las anastomosis vasculares, lesiones microvasculares producidas durante el periodo de extracción y preservación del injerto, así como a alteraciones hemodinámicas que reduzcan el flujo intrínseco del órgano, ya de por sí bajo. También se ha asociado a factores relacionados con el donante, como la edad y la causa del fallecimiento, o un periodo de isquemia prolongado. Para prevenir su aparición, es habitual instaurar una profilaxis con heparina y/o antiagregantes plaquetarios a partir del momento de la intervención.
Las fístulas se presentan habitualmente a nivel de la línea anastomótica o del segmento duodenal. Su incidencia ha disminuido de forma considerable en los últimos años, y actualmente menos del 1% de los injertos, se pierden por esta causa. Las fístulas precoces, se atribuyen generalmente a isquemia o fallos técnicos, mientras que las fístulas más tardías acostumbran a estar causadas por infecciones (citomegalovirus) o rechazo agudo. Habitualmente requieren reparación quirúrgica, además del tratamiento médico, si es el caso, de la posible etiología.
La pancreatitis del injerto puede ocurrir en el postoperatorio inmediato, ya sea como resultado del daño sufrido por el páncreas durante el periodo de preservación o isquemia fría, o por la manipulación del órgano durante la cirugía. No obstante, son generalmente autolimitadas y no acostumbran a tener una repercusión sobre el funcionalismo del órgano. Las pancreatitis que aparecen en las primeras semanas del trasplante, suelen ser secundarias a un rechazo agudo, o bien a infecciones. Pueden también atribuirse a reflujo de la orina a través del conducto pancreático, en el caso de utilizar el drenaje urinario de la secreción exocrina.
La diabetes, junto a la cirugía y la inmunosupresión que reciben son factores que claramente predisponen a la infección12. Para su prevención, es habitual instaurar una amplia profilaxis (frente a infecciones bacterianas, víricas y fúngicas) a partir del momento de la intervención. A pesar de ello se hace imprescindible una estrecha monitorización del paciente con la realización de cultivos y serologías de forma seriada, así como pruebas de imagen ante cualquier episodio febril en las primeras semanas del trasplante.
El rechazo agudo del injerto se presenta en el 15-25% de los trasplantados. Acostumbra a responder de forma satisfactoria al tratamiento, si éste se instaura en una fase precoz (valores de glicemia normales). En el SPK, menos del 2% de las pérdidas de injerto, a lo largo del primer año del trasplante, son por esta causa. En el PAK y PTA, el representa el 5 % y 6% respectivamente, de las pérdidas del injerto durante este periodo.
En el curso de un TP un problema que puede presentarse es la recidiva de la diabetes. A pesar del intenso tratamiento inmunosupresor que reciben estos enfermos se ha podido demostrar la reaparición de la enfermedad. Esto puede estar precedido por la recidiva de marcadores de inmunológios de diabetes tipo 1 y por tanto su determinación es recomendable en el seguimiento de estos pacientes13.
]]> Efecto del TP sobre la evolución del paciente con diabetes
Control metabólico
Para evitar la aparición y progresión de las complicaciones microangiopáticas de la diabetes es fundamental que las personas con diabetes mantengan unos niveles glicémicos similares a los de las personas que no padecen esta enfermedad. Desgraciadamente esto no puede obtenerse con la administración de insulina subcutánea, ya sea en inyección o con infusor y solo el TP permite alcanzar este objetivo. Tras la práctica del TP se obtienen niveles plasmáticos, tanto basales como postprandiales, normales y adecuados para que el paciente abandone el tratamiento con insulina, siendo a las pocas semanas los valores de hemoglobina glicosilada comparables a los de los sujetos no diabéticos. En la figura 2 se representan los valores de hemoglobina glicosilada, en un grupo de 80 pacientes trasplantados en el Hospital Clínic de Barcelona durante un periodo de tiempo superior a 1 año (media de seguimiento de 58 ± 29 meses). Cuando a estos enfermos se les practica una prueba de tolerancia oral a la glucosa en un 80% de los casos es normal14. Cabe resaltar que la mayoría de los trasplantados presentan un hiperinsulinismo así como un cierto grado de insulín-resistencia, mantenido de forma estable a lo largo de los años de evolución del trasplante. Esta secreción de insulina más elevada puede atribuirse, tal y como ya se ha comentado previamente, al drenaje venoso sistémico de la secreción exocrina pancreática, pero también al tratamiento con corticoides, así como a la obesidad desarrollada con los años de trasplante en algunos pacientes.
Complicaciones crónicas de la diabetes y calidad de vida
A pesar de que los resultados obtenidos en los estudios iniciales fueron muy cuestionados, hoy en día podemos afirmar que la situación metabólica de normalidad obtenida con un injerto pancreático funcionante, tiene un impacto claramente positivo sobre alguna de estas complicaciones. No obstante, al enjuiciar el efecto que el trasplante de páncreas tiene sobre las complicaciones diabéticas, es importante considerar la magnitud que éstas tienen cuando el enfermo llega al trasplante, con evoluciones muy largas de la diabetes y frecuentemente también, con prolongados periodos de uremia. En algunos casos estas complicaciones habrán llegado a un estadio demasiado avanzado como para que el trasplante de páncreas pueda influir en su regresión o frenar su progresión.
Retinopatía. La hiperglicemia crónica es el factor de riesgo más importante para el desarrollo y progresión de la retinopatía. El primer estudio valorando el efecto del TP sobre la retinopatía fue realizado por Ramsay y cols. en la Universidad de Minnesota (1998)15, poniéndose de manifiesto que, a los 3 años del trasplante, la progresión de la retinopatía era similar en pacientes con o sin un páncreas funcionante. Sin embargo, después de los 3 años, los receptores con un injerto funcionante tenían una tendencia a la estabilización, y a los 5 años del trasplante, el 70% con fallo del injerto progresó notablemente. Otros estudios posteriores, realizados con un menor número de pacientes y con un tiempo de seguimiento más corto, han observado una tendencia a la estabilización, e incluso a la mejoría16, 17. Hoy en día, por tanto la información existente a este respecto no es concluyente. Probablemente, la existencia de una retinopatia proliferativa avanzada y panfotocoagulada hace que sean necesarios estudios con más enfermos y seguimientos más prolongados si queremos obtener resultados estadísticamente significativos.
Nefropatía. La evidencia inicial de que un trasplante de páncreas puede influenciar el curso de la nefropatía diabética viene de los estudios realizados por Bilious y cols.18, a través de biopsias de injertos renales en pacientes que reciben un PAK. En éstos, en el momento del trasplante de páncreas (1 a 7 años después del trasplante de riñón), el volumen mesangial se encontraba moderadamente incrementado, y la membrana basal moderadamente engrosada. Estos mismos enfermos fueron rebiopsiados más tarde (2-10 años), observándose una regresión de estas lesiones glomerulares. No obstante, los hallazgos más sorprendentes provienen del estudio realizado por Fioretto y cols.19. Este grupo realizó biopsias de riñones nativos en pacientes que iban a recibir un PTA, y se repitieron a los 5 y 10 años de presentar un injerto funcionante. Se trataba de 8 pacientes no urémicos, pero con lesiones de nefropatía diabética en la biopsia antes del trasplante. A los 5 años observa una leve mejoría, pero 10 años después del trasplante, el engrosamiento de la membrana basal glomerular y tubular, así como el volumen mesangial del glomérulo, no solo habían disminuido, sino que habían regresado a la normalidad. Este estudio pone de manifiesto que, aunque son necesarios más de 5 años de normoglicemia mantenida, el páncreas trasplantado puede revertir las lesiones establecidas. Más recientemente, Coppelli y cols.20 observan que, pacientes ya afectos de una nefropatía diabética manifiesta, un año después de un trasplante de páncreas exitoso, presentan una reducción de la proteinuria y estabilización de la función renal.
Neuropatía. La mayoría de los estudios coinciden en observar una mejoría lenta pero progresiva de la neuropatía periférica, con una significativa mejoría en losíndices de velocidad de conducción nerviosa sensitiva y motora21. En relación a la neuropatía autonómica, ha existido una mayor controversia, ya que la mejoría no parece tan evidente. No obstante, en pacientes con un trasplante de páncreas funcionante se ha descrito que una reducción de la mortalidad, relacionada con mejoría de la neuropatía autonómica, aunque esta sea mínima22.
Macroangiopatía. Es bien conocida la elevada incidencia de eventos cerebrovasculares e infartos de miocardio, así como de complicaciones tromboembólicas, que presentan los pacientes diabéticos después del trasplante renal, lo cual puede atribuirse al importante grado de ateroesclerosis ya existente antes del trasplante, así como a la persistencia de determinados factores de riesgo cardiovascular después del mismo. En los receptores de un trasplante de páncreas, se ha demostrado el impacto favorable que, el correcto control glicémico, tiene sobre determinados factores de riesgo, como la hipertensión arterial o el perfil lipídico. También se ha observado una mejoría de la función endotelial, función ventricular, así como una menor progresión del engrosamiento de la íntima-media carotídea medida por ultrasonografía. Todo ello no impide, sin embargo, que el paciente portador de un TP pueda presentar problemas cardiovasculares23. La mejoría de estos factores puede traducirse en una menor mortalidad, tal y como ya ha sido observado en algunos estudios, comparando la supervivencia de pacientes portadores de un trasplante renal aislado o de un doble trasplante24, 25.
Calidad de vida
]]> El TP claramente condiciona una mejoría de la calidad de vida y está fundamentada en la libertad de no depender de la administración de la insulina, con lo que ello comporta en cuanto a rigidez de horarios y dieta. Cuando el TP se acompaña de un trasplante renal la mejoría de la calidad de vida es aún mayor dada la no dependencia de la diálisis26.
Conclusiones
El trasplante simultáneo de riñón y páncreas se considera en la actualidad como el tratamiento de elección en los pacientes con diabetes mellitus tipo 1 e insuficiencia renal terminal si no existe una contraindicación. Es un procedimiento complejo, inicialmente asociado a una mayor morbilidad que el trasplante de riñón aislado, pero con el que se obtiene una buena supervivencia del paciente y de los injertos. El correcto control metabólico permite al paciente la independencia del tratamiento con insulina, pero además le evita la recidiva de la nefropatía diabética sobre el riñón trasplantado, mejora la polineuropatía diabética y permite un mejor control de los factores de riesgo cardiovascular, con la consiguiente disminución de la mortalidad a largo plazo. Todo ello acompañado de una evidente mejoría de la calidad de vida.
El trasplante de páncreas aislado, ofrece unos resultados algo peores a los del trasplante combinado de páncreas y riñón. No obstante, son lo suficientemente satisfactorios como para que se considere como una buena opción de tratamiento en pacientes portadores de un trasplante de riñón previo. Otra cuestión, es el trasplante de páncreas aislado en pacientes diabéticos sin insuficiencia renal y no trasplantados de riñón previamente. A pesar que sería el trasplante ideal, hoy en día, quedaría restringido a pacientes con una diabetes lábil, que precisan de repetidos ingresos hospitalarios por descompensación metabólica y/o episodios hipoglicémicos severos que se acompañan de pérdida de conciencia.
Referencias
1. Esmatjes E, Castell C, González T, Tresserras R, Lloveras G. The Catalan Nephropathy Study Group. Epidemiology of renal involvement in type II diabetics (NIDDM) in Catalonia. Diab Res Clin Pract 1996; 32:157-163. [ Links ]
2. Esmatjes E en representación ESTUDIO DIAMANTE. Renal involement in type 1 (IDDM) diabetes in Spain. Diabetes Research and Clinical Practice 1997; 38:129-137. [ Links ]
3. Parving HH, Mauer M, Ritz E. Diabetic nephropathy. En: Brenner BM (ed.). The Kidney 7th edn, Saunders, Philadelphia, PA, 2004, pp. 1177-11818. [ Links ]
4. Kelly WD, Lillehei RC, Merkel FK, Idezuki Y, Goetz FC. Allotransplantation of the pancreas and duodenum along with the kidney indiabetic nephropathy. Surgery 1967; 61:827-837. [ Links ]
5. International Páncreas Transplant Registry. 2004 Annual Report. http://www.iptr.edu [ Links ]
6. OPNT/SRTR Annual Report 2006.http://www.ustransplant.org/annual_reports [ Links ]
7. Blanchet P, Droupy S, Eschwege P, Hammoudi Y, Durrbach A, Charpentier R y cols. Urodynamic testing predicts long-term urological complications following simoultaneous páncreaskidney trasplantation. Clin Transplant 2003; 17:26-31. [ Links ]
8. Boggi U, Vistoli F, Signori S, Del Chiaro M, Campatelli ADi Candio G y cols. Surveillance and rescue of páncreas grafts. Transpl Proc 2005; 37:2644-47. [ Links ]
9. Petruzzo P, Konan PG, Feitosa LC, Da Silva M, Touiti D, Lefrancois N y cols. A randomized trial in simultaneous páncreas-kidney transplantation: portal versus systemic venous drainage of the páncreas allograft. Trasplant Proc 2000; 32: 2776-7. [ Links ]
10. Ming ChS, Klaus ZH. Progress in pancreas transplantation and combined páncreas-kidney transplantation. Hepatobiliary Pancreat Dis Int 2007; 6:17-23. [ Links ]
11. Kaufman DR, Leventhatl JR, Koffron AJ, Gallon LG, Parker MA, Fryer JP y cols. Pancreas allograft biopsy: safety of percutaneous biopsy. Results of large experience. Transplantation 2002; 73:553-5. [ Links ]
12. Cervera C, Moreno A. Infecciones en el enfermo con trasplante renal y pancreático. Enferm Infecc Microbiol 2007; 25:345-55. [ Links ]
13. Esmatjes E, Rodríguez-Villar C, Ricart MJ, Casamitjana R, Martorell J, Sabatrer L, Astudillo E, Fernández-Cruz L. Recurrence of immunological markers for type 1 (insulin-dependent) diabetes mellitus in immunosuppresed patients after pancreas transplantation. Transplantation 1998; 66:128-131. [ Links ]
14. Fernández-Balcells M, Esmatjes E, Ricart MJ, Casmitjamna R, Astudillo E, Fernández-Cruz L. Successful pancreas and kidney transplantation: a view of metabolic control. Clinical Transplantation 1998; 12:582-7. [ Links ]
15. Ramsay RC, Goetz FC, Sutherland DER, Mauer M, Robison LL, Cantrill HL y cols. Progression of diabetic retinopathy after pancreas transplantation for insulin-dependent diabetes mellitus. N Engl J Med 1990; 322:1031-1037. [ Links ]
16. Wang Z, Klein R, Moss S, Klein BE, Hoyer C, Burke K, Sollinger HW. The influence of combined kidney-pancreas transplantation on the progresión of diabetic retinopathy, a case series. Ophthalmology 1994; 101:1071-6. [ Links ]
17. Pearce IA, Ilango B, Sells RA, Wong D. Stabilization of diabetic retinopathy following simultaneous páncreas and kidney transplant. Br J Ophthalmol 2000; 84:736-40. [ Links ]
18. Bilous RW, Mauer SM, Sutherland DER, Najarian JS, Goetz FC, Steffes MW. The effects of pancreas transplantation on the glomerular structure of renal allografts in patients with insulindependent diabetes. N Engl J Med 1989; 321:80-85. [ Links ]
19. Fioretto P, Steffes MW, Sutherland DER, Goetz FC, Mauer M. Reversal of lesions of diabetic nephropaty after pancreas transplantation. N Engl J Med 1998; 339:69-75. [ Links ]
20. Coppelli A, Ginnardelli R, Boggi U, Del Prato S, Amorese G, Vistoli F, Mosca F, Marchetti P. Disappearance of nephrotic síndrome in type 1 diabetic patients following páncreas transplant alone. Transplantation 2006; 81:1067-8. [ Links ]
21. Agudo R, Valls-Solé J, Recasens M, Fábregat N, Ricart MJ, Esmatjes E. Efectos del trasplante de riñón y páncreas en losíndices neurofisiológicos de polineuropatía y función autónoma cardiorreguladora en pacientes diabéticos con insuficiencia renal terminal. Med Clin 2002; 118:534-538. [ Links ]
22. Navarro X, Kennedy WR, Aeppli D, Sutherland DR. Neuropathy and mortality in diabetes: influence of páncreas transplantation. Muscle Nerve 1996; 19:1009-16. [ Links ]
23. Naf S, Ricary MªJ, Recasens M, Astudillo E, Fernández-Cruz L, Esmatjes E. Macrovascular events after kidney-pancreas transplantation intype 1 diabetic patients. Transplantation Proc 2003; 35:2019-20. [ Links ]
24. Smets YFC, Westendorp RGJ, Van Der Pijl JW, De Charro FT, Ringers J, Fijter JW y cols. Effect of simultaneous pancreasKidney transplantation on mortality of patients with type-1 diabetes mellitus and end-stage renal failure. Lancet 1999; 353:1915-1919. [ Links ]
25. Tyden G, Bolinder J, Solders G, Brattstróm C, Tibell A, Groth CG. Improved survival in patients with insulin-dependent diabetes mellitus and end-stage diabetic nephropathy 10 years after combined pancreas and Kidney transplantation. Transplantation 1999; 67:645-648. [ Links ]
26. Esmatjes E, Ricart MJ, Fernández-Cruz L, González-Clemente JM, Sáenz A, Astudillo E. Quality of life after succesful pancreaskidney transplantation. Clin Transplantation 1994; 8:75-78. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Enric Esmatjes.
Sección de Endocrinología y Nutrición.
Hospital Clínic.
c/ Villarroel, 170. ]]>
08036 Barcelona
E-mail: esmatjes@clinic.ub.es
Recibido: 10-I-2008.
Aceptado: 15-II-2008.