Incidencia de complicaciones del soporte nutricional en pacientes críticos: estudio multicéntrico
Incidence of nutritional support complications in critical patients: multicenter study
G. M. Agudelo1, N. A. Giraldo1, N. Aguilar2, J. Barbosa3, E. Castaño4, S. Gamboa5, M. I. Martínez6, S. Alzate7, M. Vanegas4, B. Restrepo2, J. Román1, A. Serna1 y M. Hoyos1
1Universidad de Antioquia.
2Hospital General de Medellín.
3Clínica las Américas. ]]>
4IPS Universitaria.
5Instituto Neurológico de Antioquia.
6Hospital Universitario San Vicente de Paúl.
7Hospital Pablo Tobón Uribe. Colombia.
Dirección para correspondencia
RESUMEN
Introducción: el soporte nutricional (SN) genera complicaciones que deben detectarse y tratarse oportunamente.
Objetivo: Estimar la incidencia de algunas complicaciones del soporte nutricional en pacientes críticamente enfermos. ]]>
Material y métodos: estudio multicéntrico, descriptivo, prospectivo en pacientes con SN en unidades de cuidados intensivos. Las variables estudiadas fueron diagnóstico médico, estado nutricional, duración del SN, vía de acceso, tipo de fórmula y diez complicaciones.
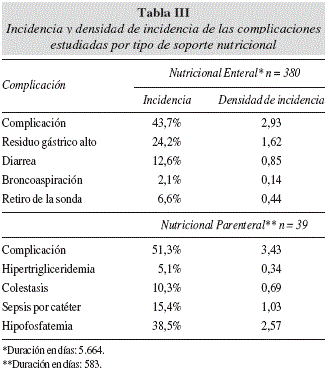
Resultados: 419 pacientes evaluados, 380 recibieron nutrición enteral (NE) y 39 nutricional parenteral (NP). La complicación de mayor incidencia de la NE fue el residuo gástrico alto (24,2%), seguido de la diarrea (14%) y el retiro de la sonda (6,6%). El residuo gástrico alto y la diarrea se asociaron con la duración del SN (p < 0,05). Para la NP la complicación mas incidente fue la hipofosfatemia (38,5%), seguida de la sépsis por catéter (15,4%). La duración del SN se asoció con colestasis, sepsis e hipofosfatemia (p < 0,05).
Conclusiones: las complicaciones de mayor incidencia fueron el residuo gástrico alto para la NE y la hipofosfatemia para la NP; el retiro de la sonda es una complicación que amerita mayor seguimiento. La duración del SN fue la variable que mostró mayor asociación con las complicaciones estudiadas. Es necesario lograr consenso sobre la definición de las complicaciones para establecer comparativos y orientarse hacia los mejores estándares internacionales y proponer protocolos tendientes a disminuir cada vez más las complicaciones del SN para que éste cumpla su propósito en el paciente crítico.
Palabras clave: Complicaciones. Nutrición enteral. Nutrición parenteral. Paciente crítico.
ABSTRACT
Introduction: nutritional support (NS) leads complications that must be detected and prompt treated.
Objective: to estimate the incidence of some complications of nutritional support in critically ill patients.
Materials and methods: a multicenter, descriptive, prospective study in patients with NS in intensive care units. Studied variables included medical diagnosis, nutritional status, length of NS, path, type of formula and ten complications.
Results: 419 patients evaluated, 380 received enteral nutrition (EN) and 39 parenteral nutrition (PN). The high gastric residue was the most incident complication in the ENS (24.2%), followed by diarrhea (14%) and withdrawal tube (6.6%). The high gastric residue and diarrhea were associated with the duration of the NS (p < 0.05). For the PNS the complication most incidents were hypophosphatemia (38.5%), followed by catheter sepsis (15.4%). The duration of the NS was associated with cholestasis, sepsis and hypophosphatemia (p < 0.05).
Conclusions: complications of highest incidence were the high gastric residue for EN and hypophosphatemia for the PN; the withdrawal of the tube is a complication that claims further monitoring. The duration of the NS was the variable that showed greater association with the complications studied. Is a must to get consensus on complications definitions for comparisons establishment and best international standards target, furthermore propose protocols in order to decrease complications incidence of NS to fulfill the critical ill patient requirements.
Introducción
El soporte nutricional (SN) se define como el aporte de nutrientes por vía enteral o parenteral con el propósito de mantener un adecuado estado nutricional en los pacientes en los que la alimentación normal no es posible1. El paciente gravemente enfermo que ingresa a una unidad de cuidados intensivos (UCI) presenta como mínimo una alteración en un órgano vital y diversos trastornos metabólicos que conllevan a incrementos en los requerimientos de energía y proteínas, al deterioro del sistema inmune, la composición corporal y la función gastrointestinal. La movilización de los aminoácidos del tejido magro se produce para sobrellevar la recuperación de tejidos y la respuesta inmunológica, proceso que en muchos casos, puede llevar a una malnutrición de comienzo rápido2.
El SN es parte del protocolo de atención a los pacientes críticos, de hecho en las UCIs la nutrición parenteral (NP) es utilizada en un 6%, la nutrición enteral (NE) un 72% y la mixta un 12,4%3. Los objetivos del SN son minimizar el balance negativo de energía y proteínas, reducir la pérdida de masa muscular, mantener la función tisular de diferentes órganos y sistemas, favorecer los periodos de recuperación y modificar los cambios metabólicos y funcionales a través de la utilización de sustratos especiales4. El SN ha mostrado beneficios sobre los procesos de cicatrización, la respuesta catabólica al trauma, la permeabilidad intestinal, disminución en la translocación bacteriana, complicaciones, y estancia hospitalaria y disminución de la morbimortalidad de estos pacientes2,5,6.
Tanto la NE como la NP son métodos seguros, no obstante los pacientes pueden presentar complicaciones mecánicas, metabólicas, gastrointestinales e infecciosas durante su administración7. Se estima que entre el 10 y 15% de los pacientes que reciben NE pueden presentar algún tipo de complicación y de éstas, del 1 al 2% pueden ser graves8. En la NP se reportan cifras muy diversas, 15 a 85% de complicaciones hepatobiliares9, 9,3% de complicaciones relacionadas con el catéter10 y entre 20,3% y 56,5% de complicaciones metabólicas10,11. La mayoría de las complicaciones son detectables, por lo tanto manejables y no ameritan la suspensión del SN8. El conocimiento sobre las complicaciones del SN es amplio, han sido definidas con claridad y no hay duda sobre la necesidad de detectarlas y tratarlas con oportunidad. Los estudios sistemáticos que muestren la incidencia de las mismas son muy pocos, en Colombia no existen datos publicados.
Objetivos
Estimar la incidencia de algunas complicaciones del soporte nutricional en pacientes críticamente enfermos.
]]> Métodos
Estudio multicéntrico, descriptivo, prospectivo, realizado en seis instituciones de alta complejidad de la ciudad de Medellín (Colombia) en un período de cuatro meses. La población objetivo estuvo constituida por pacientes adultos mayores de 18 años que ingresaron a UCI y recibieron SN mínimo por 48 horas. Fueron excluidos los pacientes remitidos de otras unidades de hospitalización o de otras instituciones con soporte nutricional instaurado así como mujeres en gestación.
En cada institución participante, una vez seleccionado el paciente que cumpliera los criterios de inclusión, se registró la presencia de las complicaciones definidas para cada tipo de soporte nutricional; la complicación se reportó una sola vez como evento nuevo en los formularios diseñados para tal fin. La información fue recolectada en un período de cuatro meses, al cabo de los cuales se determinó la incidencia de las complicaciones estudiadas. Para controlar los sesgos se capacitó a los investigadores en la identificación y registro de las complicaciones previamente establecidas y en el diligenciamiento de los formularios.
De cada paciente seleccionado se obtuvo información sobre edad, género, diagnóstico médico, estado nutricional a la admisión por valoración global subjetiva (VGS), tipo de soporte nutricional, vía de acceso, tipo de fórmula, complicaciones, duración del soporte, suspensión y causa. Se unificaron los criterios para la VGS, la cual se basó en la propuesta de Detsky (12) con un ajuste al incluir como nueva categoría a los pacientes con exceso de peso. Se realizó una prueba piloto durante un mes, la cual permitió probar y ajustar el proceso de recolección de datos.
Definición de complicaciones
Con base en los reportes de otros estudios y de la experiencia clínica de los investigadores, se definieron las complicaciones a estudiar así:
Nutrición enteral
Residuo gástrico alto (RGA): residuo con características alimentarias mayor a 150 ml13,14.
Diarrea: más de cinco deposiciones de consistencia líquida en un período de 24 horas ó dos deposiciones de un volumen superior a 1.000 ml/día15.
Broncoaspiración (BA): salida de fórmula de nutrición por boca y la aspiración de secreciones del tracto respiratorio con contenido de fórmula de nutrición confirmada por diagnostico médico y placa de rayos X15.
]]> Retiro de la sonda (RS): extracción voluntaria e involuntaria de la sonda. Se excluyó retiro por orden médica.Nutrición parenteral
Hipertrigliceridemia (HTG): valores mayores a 350 mg/dl, cuando se midió durante la infusión de lípidos y mayor de 250 mg/dl cuando se valoró 12 horas después10. No se consideró el tipo de infusión utilizada.
Colestasis: en pacientes con NP más de dos semanas y que presentaron al menos una de las siguientes alteraciones: bilirrubina total o directa > 1,2 mg%, fosfatasas alcalinas > 380 UI/l, gama glutamil transferasa > 50 UI/l10.
Sepsis asociada a catéter: identificación del mismo microorganismo en un cultivo de sangre y de una parte del catéter, realizado de manera semicuantitativa o cuantitativa, en presencia de signos de infección en ausencia de otras causas16; no se consideró si el cateter era mono, bilumen o trilumen
Hipofosfatemia (HP): cifras de fósforo sanguíneo menores de 2,5 mg/dl17.
Manejo ético de la investigación
Cada paciente o en su defecto un familiar, firmó un consentimiento para participar en forma voluntaria en la investigación; en algunos no fue posible por la condición del paciente o porque no tuvo acompañantes. El proyecto fue avalado por los Comités de Ética de cada una de las instituciones participantes.
Análisis estadístico
La base de datos y el análisis estadístico de la información se realizó en el programa SPSS versión 17.00. Las variables cuantitativas se describieron por medidas de tendencia central y dispersión; las variables cualitativas mediante frecuencias y porcentajes. Para cada complicación se calculó la incidencia y la densidad de incidencia (No episodios*100/días de SN). Se utilizó la prueba Chi2 o la prueba exacta de Fisher para explorar la asociación de cada complicación según las variables de interés y la U de Mann Whitney cuando al menos una de las variables fue cuantitativa. El nivel de significancia definido fue de p < 0,05.
]]>Resultados
La población final estuvo conformada por 419 pacientes, de los cuales 222 fueron hombres (56,8%). La edad promedio fue de 54 ± 20 años y el 71,9% tenía más de 40 años. El 58,2% (244) de los pacientes ingresaron por diagnóstico médico (enfermedad cardiovascular, gastrointestinal, neurológica, respiratoria, renal, hepática y VIH), 23,4% (98) por trauma y 8,6% (36) presentaron sepsis. El 46,3% presentó a la admisión riesgo de malnutrición o malnutrición severa. En la tabla I se describen las características generales de la población de estudio por tipo de soporte.
Respecto al tipo de SN, el 90,7% (380) de los pacientes recibió NE y el 9,3% (39) NP. La vía de acceso más utilizada para la NE fue la sonda orogástrica (48,2%) y la vena subclavia para la NP (89,7%). La fórmula polimérica fue la más empleada en la NE (48,7%). En la tabla II se describen las características por tipo de SN. La duración del soporte fue en promedio 15 ± 15 días, con un mínimo de 2 y un máximo de 109; en el 47,5% de los casos, la duración fue menor a 10 días sin diferencia significativa por tipo de soporte. El número de días contabilizados para la NE fue de 5.664 y para la NP de 583.
De los pacientes estudiados, el 43,7% de los que recibieron NE y el 51,3% de los que recibieron NP presentaron complicaciones, sin diferencia significativa por tipo de soporte (p = 0,363). El RGA fue la complicación mas incidente en los pacientes que recibieron NE (24,2%) con una densidad de incidencia de 1.62 episodios por 100 días de soporte. En la NP la complicación más incidente fue la HP (38,5%) con una densidad de incidencia de 2.57 episodios por 100 días de soporte. En general, se presentaron 2.93 complicaciones por cada 100 días para la NE y 3,43 para la NP. En la tabla III se presentan la incidencia y densidad de incidencia de las complicaciones por tipo de soporte. En el 26,7% de los pacientes que presentaron alguna complicación se suspendió el SN. Tanto para la NE como para la NP, la causa más frecuente de suspensión fue el fallecimiento (61,2% y 50%), seguido en la NE del retiro de la sonda (14,5%) y en la NP de la sépsis asociada al catéter (40%).
La duración del SN tanto enteral como parenteral mostró asociación estadísticamente significativa con la mayoría de las complicaciones estudiadas (tablas IV y V). En la NE se encontró asociación estadística significativa entre la diarrea y el suministro de la fórmula polimérica especializada más módulo (p = 0,008) y la presencia del RGA con la vía de acceso por sonda oragástrica (p = 0,025).
Discusión
]]> Sin extremar el papel del SN, se reconoce su importancia en la atención de los pacientes críticos y hoy, más que un tratamiento, se considera una terapia dentro del manejo integral que puede contribuir a modular la función inmunológica e inflamatoria y a modificar y moderar la respuesta catabólica aunque no puede reversarla en su totalidad4. Este estudio determinó la incidencia de algunas de las complicaciones del SN en pacientes de UCI en instituciones hospitalarias de la ciudad de Medellín. Aunque son reconocidas las ventajas de la NE sobre la NP18, no se encontraron diferencias significativa entre la ocurrencia general de las complicaciones estudiadas por tipo de soporte, el 43,7% para la NE y el 51,3% para la NP (p = 0,363).Para la NE, el RGA fue la complicación de mayor incidencia (24,2%). Este hallazgo es consistente con lo reportado por diferentes autores respecto a que es ésta una de las complicaciones más frecuentes en los pacientes que reciben este tipo de soporte15,19,20. Comparar estas cifras con otros estudios es difícil pues no hay acuerdo en el punto de corte en el cual el residuo se considera alto. Elpern y cols. definiendo un residuo gástrico > 150 ml como alto, encontraron un incidencia de 11,5%21. Metheny y cols. reportaron incidencias inversamente proporcionales al punto de corte definido: 39% para un volumen < 150 ml, 27% para un volumen hasta 200 ml y 17% para un volumen hasta 250 ml22. Grau y cols. refirieron una incidencia de 34,6% para un volumen mayor de 200 ml15. Montejo y cols. en dos estudios reportaron incidencias de 39% y 25%23,24; Mentec y cols. definiendo como alto un residuo entre 150 y 500 ml en dos mediciones consecutivas o > 500 ml en presencia de vómito reportaron una incidencia de 32%25. Aunque el punto de corte para RGA fue menor en este estudio, tanto la incidencia como la densidad de incidencia encontradas fueron más bajas que las publicadas por Grau y cols. en el estudio ICOMEP (24,2% vs 34,6% y 1,62 vs 3,03 respectivamente)15. Si bien la medición del RGA hace parte de la mayoría de los protocolos de las UCI, su utilidad e interpretación es controvertida pues depende de muchos factores como características de la sonda, tamaño de la jeringa usada, posición del paciente y habilidad de quien lo toma26,27. No siempre un RGA indica estasis gástrico28 como tampoco un residuo gástrico bajo protege de la neumonía por aspiración29,30. Igual se debe tener en cuenta que puede ser un síntoma de alteraciones en el vaciamiento gástrico y no siempre por norma una complicación de la NE. Tanto los resultados de este estudio como los referenciados, muestran que el RGA es una complicación frecuente y que a pesar de la controversia y limitaciones, mientras no se dispongan de otras pruebas de motilidad gástricas rápidas y aplicables al pie de cama, sigue siendo recomendado como parte del monitoreo a los pacientes que reciben NE20,27,31. Es importante unificar técnicas para su medición, definir puntos de corte e interpretación para establecer los valores en los cuales el residuo gástrico indica que se puede continuar con la NE o si por el contrario, es necesario suspenderla por intolerancia gástrica26 pues como lo reportan algunos estudios, el RGA es una de las principales causas de la suspensión de la NE y por tanto, de la hipoalimentación en los pacientes críticos en UCI19,24; de hecho en este estudio, fue la causa de suspensión en el 5,5% de los casos.
La diarrea fue la segunda complicación mas incidente de la NE en UCI, con un 12,5% y 0,85 eventos por cada 100 día de soporte. Como en la complicación anterior, la ausencia de uniformidad en las definiciones y el alto grado de subjetividad en la evaluación de los síntomas hace difícil comparar resultados32. La incidencia de la diarrea como complicación de la NE presenta cifras entre el 20 al 70%, sin embargo, para los grupos que utilizan definiciones objetivas, la incidencia queda limitada del 10 al 18%15,33, valor en el cual se encuentran los resultados de este estudio. La presencia de diarrea en un paciente con NE en UCI representa un problema importante por la pérdida de nutrientes, líquidos y electrolitos y el riego de infección en las úlceras por presión34. Las causas de la diarrea durante la NE incluyen factores relacionados con la dieta, con la administración, causas infecciosas, medicamentos y patología de base34,35. Aunque aun es generalizado el concepto de que la NE es el principal factor responsable de la diarrea, los factores antes mencionados deben ser considerados, pues como lo mostraron Edes y cols., sólo en un 25% de los casos, la dieta fue considerada responsable de la diarrea en pacientes que recibían NE36. Montejo y cols. reportan una incidencia del 14%24 y Grau y cols. del 16% con una densidad de incidencia de 1,4 episodios por cada 100 días de soporte15. Los datos de este estudio mostraron una incidencia de diarrea dentro de los rangos basados en definiciones objetivas. Respecto al estudio Multicéntrico de Grau, los resultados fueron muy similares en la incidencia (12,5% versus 14,0%) pero con una menor densidad de incidencia, 0.22 episodios por cada 100 días de soporte versus 1,38 episodios en el estudio ICOMEP15. En ninguno de los casos, la diarrea fue causa de suspensión de la NE, lo que podría estar reflejando que ante la aparición del evento, se aplican los protocolos para el mejor manejo del problema y se consideran medidas intermedias antes de tomar la decisión de suspender la NE.
La incidencia de la broncoaspiración como complicación de la NE en este estudio fue del 2,1% con 0,14 episodios por cada 100 días de soporte, en ambas casos cifras más altas que las encontradas por Grau y cols. en el INCOMEP, 0,37% y 0,03 respectivamente15. Sin duda una de las complicaciones más graves de la NE es la neumonía por aspiración, la cual sucede entre el 1 y el 44%, asociándose especialmente al acceso gástrico, donde influyen también factores como la patología de base, la tolerancia a la NE, el calibre y localización de la punta de la sonda y la presencia de reflujo gastroesofágico37. Además de considerar elevar la cabecera de la cama en un ángulo de 30 a 45 grados, en los últimos años se ha recomendado el acceso a yeyuno para disminuir el riesgo de broncoaspiración, sin embargo, varios estudios han demostrado que el riesgo es similar y que no hay diferencia significativa en la eficacia de la alimentación yeyunal versus la gástrica en pacientes críticamente enfermos38,39. En este estudio no se encontró diferencia significativa en la incidencia de la broncoaspiración según lugar de acceso de la sonda. Bankhead y cols. plantean que la medición del residuo gástrico sigue siendo la medida utilizada para prevenir la aspiración, aunque los estudios relacionados con su eficacia siguen siendo conflictivos26. De hecho, mientras algunos trabajos sin un poder estadístico significativo, han demostrado relación entre la neumonía por aspiración y el RGA40, otros, también sin poder estadístico suficiente, han mostrado que el RGA no es un marcador confiable que indique aumento en el riesgo de neumonía41. En este estudio se definió un punto de corte de 150 ml para diagnosticar RGA, lo cual podría sugerir que si bien fue bajo, puede posibilitar un seguimiento más cuidadoso del paciente que permite detectar tempranamente alteraciones en el vaciamiento gástrico, intolerancias a la NE y prevenir la incidencia de broncoaspiración como complicación de la NE en UCI; solo en un caso, la broncoaspiración fue causa de suspensión del soporte.
En este estudio una complicación de la NE que llama la atención por su incidencia, fue el retiro de la sonda, bien fuera voluntario o involuntario. La incidencia fue del 6,6% con 4,4 episodios por cada 100 días de NE. Infortunadamente, aunque es una situación frecuente, no hay datos publicados para efectos de comparación. Se menciona que es frecuente en niños, pacientes con alteraciones neurológicas y en aquellos bajo el efecto de medicamentos como opiáceos. En los pacientes críticos esta situación puede tener consecuencias como la suspensión temporal de la nutrición enteral, situación que contribuye a su vez a la disminución en el aporte de energía y nutrientes. El retiro implica la colocación nuevamente de la sonda, con las molestias y riesgos que esto conlleva para el paciente; en algunas ocasiones es necesario intentar otro abordaje o incluso desistir de este tipo de soporte. Es necesario entonces prever esta complicación y monitorear al paciente en forma permanente pare evitar que se presente. Actualmente se dispone de fijadores nasales para las sondas que pueden disminuir el riesgo de autoretiro de la sonda.
La HP es considerada como una complicación grave ya que el fósforo mantiene la integridad de la membrana celular y es un cofactor de diversas vías metabólicas para la formación de energía. En este estudio la incidencia de esta complicación fue de 38,5% mucho mayor comparada con el 18,1% reportado por Martínez y cols.17, esta diferencia puede deberse a que estos últimos eran pacientes post-quirúrgicos, mientras que en éste estudio se incluyeron pacientes en estado crítico en los cuales los niveles de fósforo se pueden disminuir por traumatismo, trastornos respiratorios o enfermedades infecciosas, procesos catabólicos y medicamentos frecuentemente usados en la UCI como bicarbonato, catecolaminas y adrenalina42. El estudio de ICOMEP reporta una incidencia de complicaciones hidroelectrolíticas de 43% en paciente críticos que recibieron NP10, sin embargo, estos resultados no son comparables dado que en ICOMEP agruparon en una sola complicación el aumento o la disminución de varios electrolitos (sodio, potasio, cloro, calcio, magnesio y fósforo). Batani y cols. encontraron 56,5% de complicaciones hidroelectrolíticas, mucho mayor que éste estudio, sin embargo, este último incluyó niños y adultos y tampoco especifica el porcentaje de pacientes con HP11. Otro aspecto a considerar es que la HP puede presentarse en pacientes desnutridos que inician soporte nutricional, ya que es la principal manifestación del síndrome de realimentación, que según algunos estudios puede presentarse entre un 30% y 38% de los pacientes que reciben NP cuando se suplementa con fósforo y llegar hasta el 100%, cuando no se administra este micronutriente. En este estudio el 46,3% de los pacientes presentó riesgo o malnutrición severa lo que podría explicar la alta incidencia de de esta complicación43.
En cuanto a la HTG, la incidencia fue de 5,1% y la densidad de incidencia 0,34. Al comparar este resultado con el estudio ICOMEP que utilizó el mismo punto de corte los hallazgos fueron similares (5,7%), aunque la densidad de incidencia fue un poco mayor10. Otro estudio multicéntrico realizado en 14 hospitales de España encontró que el 26,2% de los pacientes adultos que recibieron NP presentaron HTG. La diferencia en los resultados puede explicarse en que el estudio español consideró un punto de corte menor para diagnosticar HTG (> 267 mg/dl) y que se incluyeron pacientes de otras unidades de hospitalización44. En el estudio de Malaysia, la hiperlipidemia fue reportada sólo en el 0,7% de los pacientes, sin embargo no se indica el punto de corte, se incluyeron niños y adultos y no se especifica que se consideró hiperlipidemia11.
El catéter venoso central es ampliamente utilizado en pacientes críticos y la sepsis es considerada la complicación de mayor riesgo. En un estudio realizado en Taiwan con 281 sujetos, se demostró que la NP fue el único factor de riesgo independiente y que tuvo asociación significativa con infección en pacientes quirúrgicos45. La incidencia de sepsis por catéter en este trabajo fue de 15,4% y la densidad de incidencia 1,03, más alta comparada con el ICOMEP que fue de 5,9% y 0,44 respectivamente. Entre otras causas, la diferencia encontrada podría atribuirse al no seguimiento de los protocolos de inserción y cuidado del catéter o al tiempo de duración de la NP que en este trabajo mostró asociación estadísticamente significativa. Otro estudio reportó que la duración de la NP y la frecuencia de inserción de catéter fueron los principales factores de riesgo para infección46. Otra investigación realizada en el hospital Johns Hopkins encontró que la duración del catéter fue el factor de riesgo de mayor fuerza tanto para la colonización como para la infección, sin embargo, este mismo estudio reportó que los catéteres usados para NP tuvieron una colonización más baja (1,6%) comparada con los usados para administración de líquidos, medicamentos o diálisis (12%-21%) y ninguno de los utilizados para NP presentó infección; este resultado lo atribuyen los autores a que en este hospital los catéteres son insertados y cuidados por un equipo multidisciplinario, son de un solo lumen, únicamente para NP y colocados en la vena subclavia47. El estudio de Batani, aunque incluyó niños y adultos, también reportó una incidencia muy baja de esta complicación, de los 215 pacientes que recibieron NP sólo 1 (0,7%) presentó sepsis11.
Referente a las complicaciones hepáticas, la incidencia de colestasis en este estudio fue de 10,3% y la densidad de incidencia de 0,69. En el estudio ICOMEP se reportó disfunción hepática en el 31,1% de los pacientes, siendo la colestasis la más frecuente con una densidad de incidencia de 3,610. El estudio de Batani encontró complicaciones hepáticas en el 12,4% de los pacientes hospitalizados incluyendo adultos y niños, cifras similares a las encontradas en este trabajo11. El estudio de Cavicchi en pacientes con NP en el hogar reporta que a medida que incrementa el tiempo aumenta la incidencia de colestasis, consistente con los resultados de esta investigación48. Otro estudio realizado en UCI de España con 3.409 pacientes, utilizando exactamente los mismos criterios para diagnosticar colestasis, la incidencia de esta complicación se triplicó respecto a este estudio (30% vs 10,3%), sin embargo, es necesario considerar que el estudio español agrupó como disfunción hepática, colestasis, necrosis hepática y un patrón mixto. Los autores señalan como posibles causas de estos hallazgos, factores como diagnóstico de falla orgánica múltiple al ingreso o sepsis, causas que podrían en parte también explicar los resultados de este estudio, pues al ingreso el 28,2% de los pacientes tuvieron este diagnóstico49.
A pesar de sus beneficios el SN no está exento de riesgos y efectos adversos y tanto la NE como la NP pueden presentar complicaciones mecánicas, metabólicas, gastrointestinales e infecciosas. Estas complicaciones son en su mayoría detectables, manejables y no deberían ameritar la suspensión del SN8,50. Si bien las complicaciones del SN se deben evitar al máximo, cuando se presentan es preciso identificarlas y tratarlas oportunamente para que éste cumpla su objetivo y no se convierta en un riesgo adicional para la ya comprometida situación del paciente.
]]> En conclusión, las complicaciones más incidentes del SN encontradas en este estudio fueron el RGA en la NE y la HP en la NP; el retiro de la sonda, voluntaria o involuntaria es una complicación más frecuente de lo que se piensa y con consecuencias para el paciente igualmente importantes. Finalmente, los resultados del estudio confirman que las complicaciones del SN en los pacientes de UCI son frecuentes, y aunque no siempre son comparables con otros estudios por la falta de uniformidad en la definición, los datos encontrados no se alejan de los reportados por otros autores. Las complicaciones son inevitables, pero el diseño y aplicación de protocolos por parte de los responsables del SN deberían ser la prioridad para lograr que éste cumpla su propósito de contribuir a la recuperación del paciente.El estudio se ejecutó con recursos de la estrategia de sostenibilidad de la Vicerrectoria de Investigación de la Universidad de Antioquia.
Referencias
1. McClave SA, Martindale RG, Vanek VW, McCarthy M, Roberts P, Taylor B et al. Guidelines for the Provision and Assessment of Nutrition Support Therapy in the Adult Critically Ill Patient: Society of Critical Care Medicine (SCCM) and American Society for Parenteral and Enteral Nutrition (A.S.P.E.N.). JPEN J Parenter Enteral Nutr 2009; 33: 277-316. [ Links ]
2. Zanello M DML, Vincenzi M. Therapeutic effects of artificial nutrition in intensive care patients: New insights. Current Anaesthesia & Critical Care 2006; 17: 375-383. [ Links ]
3. Heyland DK, Dhaliwal R, Day A, Jain M, Drover J. Validation of the Canadian clinical practice guidelines for nutrition support in mechanically ventilated, critically ill adult patients: results of a prospective observational study. Crit Care Med 2004; 32: 2260-6. [ Links ]
]]>4. Sobotka L, Soeters P, Raguso C, Jolliet P, Pichard C. Basics in Clinical Nutrition: Nutritional support in critically ill and septic patients. e-SPEN, the European e-Journal of Clinical Nutrition and Metabolism 2009: 1-3. [ Links ]
5. Reida C, Campbellb I. Nutritional and metabolic support in trauma, sepsis and critical illness. Current Anaesthesia & Critical Care 2004; 15. [ Links ]
6. Gramlich L, Kichian K, Pinilla J, Rodych NJ, Dhaliwal R, Heyland DK. Does enteral nutrition compared to parenteral nutrition result in better outcomes in critically ill adult patients? A systematic review of the literature. Nutrition 2004; 20: 843-8. [ Links ]
7. Pichard C, Thibault R, Heidegger C, Genton G. Enteral and parenteral nutrition for critically ill patients: A logical combination to optimize nutritional support. Clinical Nutrition Supplements 2009; 4: 3-7. [ Links ]
8. Lamache L, Fuchs V. Alimentación Enteral. In: Fuentes d, Toro S., ed. Nutrición, cirugía y terapia intensiva. México: Editorial El Manual Moderno, 2004: 655. [ Links ]
]]>9. Guglielmi FW, Regano N, Mazzuoli S, Fregnan S, Leogrande G, Guglielmi A et al. Cholestasis induced by total parenteral nutrition. Clin Liver Dis 2008; 12: 97-110, viii. [ Links ]
10. Bonet A, Grau T. Multicenter study on incidence of total parenteral nutrition complications in the critically-ill patient. ICOMEP study. Part I. Nutr Hosp 2005; 20: 268-77. [ Links ]
11. Batani R, Abdullah D, Bahari M. Evaluation of the total parenteral nutrition service at University Sains Malaysia Hospital. Eur E-J Clin Nutr Metabolism 2007; 10: 2-5. [ Links ]
12. Detsky AS, McLaughlin JR, Baker JP, Johnston N, Whittaker S, Mendelson RA et al. What is subjective global assessment of nutritional status? JPEN J Parenter Enteral Nutr 1987; 11: 8-13. [ Links ]
13. Landzinski J, Kiser TH, Fish DN, Wischmeyer PE, MacLaren R. Gastric motility function in critically ill patients tolerant vs intolerant to gastric nutrition. JPEN J Parenter Enteral Nutr 2008; 32: 45-50. [ Links ]
]]>14. Umbrello M, Elia G, Destrebecq AL, Iapichino G. Tolerance of enteral feeding: from quantity to quality of gastric residual volume? Intensive Care Med 2009; 35: 1651-2. [ Links ]
15. Grau T, Bonet A. Multicenter study on incidence of total enteral nutrition complications in the critically-ill patient. ICO-MEP study. Part II. Nutr Hosp 2005; 20: 278-85. [ Links ]
16. Ferraresi E, Murguia D, Arenas H. Complicaciones infecciosas de la nutrición parental. In: Arenas H, Anaya R, eds. Nutrición enteral y parenteral. México: McGrawHill, 2007: 298. [ Links ]
17. Martinez MJ, Martinez MA, Montero M, Campelo E, Castro I, Inaraja MT. Hypophosphatemia in postoperative patients with total parenteral nutrition: influence of nutritional support teams. Nutr Hosp 2006; 21: 657-60. [ Links ]
18. Alvarez Hernandez J, Pelaez Torres N, Munoz Jimenez A. Clinical use of enteral nutrition. Nutr Hosp 2006; 21 (Suppl. 2):85-97, 87-99. [ Links ]
]]>19. Heyland D, Cook DJ, Winder B, Brylowski L, Van deMark H, Guyatt G. Enteral nutrition in the critically ill patient: a prospective survey. Crit Care Med 1995; 23: 1055-60. [ Links ]
20. Montejo González JC, Estebanez Montiel B. Gastrointestinal complications in critically ill patients. Nutr Hosp 2007; 22 (Suppl. 2): 56-62. [ Links ]
21. Elpern EH, Stutz L, Peterson S, Gurka DP, Skipper A. Outcomes associated with enteral tube feedings in a medical intensive care unit. Am J Crit Care 2004; 13: 221-7. [ Links ]
22. Metheny NA, Schallom L, Oliver DA, Clouse RE. Gastric residual volume and aspiration in critically ill patients receiving gastric feedings. Am J Crit Care 2008; 17: 512-9; quiz 520. [ Links ]
23. Montejo JC. Enteral nutrition-related gastrointestinal complications in critically ill patients: a multicenter study. The Nutritional and Metabolic Working Group of the Spanish Society of Intensive Care Medicine and Coronary Units. Crit Care Med 1999; 27: 1447-53. [ Links ]
]]>24. Montejo JC, Grau T, Acosta J, Ruiz-Santana S, Planas M, Garcia-De-Lorenzo A et al. Multicenter, prospective, randomized, single-blind study comparing the efficacy and gastrointestinal complications of early jejunal feeding with early gastric feeding in critically ill patients. Crit Care Med 2002; 30: 796-800. [ Links ]
25. Mentec H, Dupont H, Bocchetti M, Cani P, Ponche F, Bleichner G. Upper digestive intolerance during enteral nutrition in critically ill patients: frequency, risk factors, and complications. Crit Care Med 2001; 29: 1955-61. [ Links ]
26. Bankhead R, Boullata J, Brantley S, Corkins M, Guenter P, Krenitsky J et al. Enteral nutrition practice recommendations. JPEN J Parenter Enteral Nutr 2009; 33: 122-67. [ Links ]
27. Deane A, Chapman MJ, Fraser RJ, Bryant LK, Burgstad C, Nguyen NQ. Mechanisms underlying feed intolerance in the critically ill: implications for treatment. World J Gastroenterol 2007; 13: 3909-17. [ Links ]
28. Williams TA, Leslie GD. A review of the nursing care of enteral feeding tubes in critically ill adults: part I. Intensive Crit Care Nurs 2004; 20: 330-43. [ Links ]
]]>29. McClave SA, Snider HL. Clinical use of gastric residual volumes as a monitor for patients on enteral tube feeding. JPEN J Parenter Enteral Nutr 2002; 26: S43-8; discussion S49-50. [ Links ]
30. Pinilla JC, Samphire J, Arnold C, Liu L, Thiessen B. Comparison of gastrointestinal tolerance to two enteral feeding protocols in critically ill patients: a prospective, randomized controlled trial. JPEN J Parenter Enteral Nutr 2001; 25: 81-6. [ Links ]
31. Juve-Udina ME, Valls-Miro C, Carreno-Granero A, Martinez-Estalella G, Monterde-Prat D, Domingo-Felici CM et al. To return or to discard? Randomised trial on gastric residual volume management. Intensive Crit Care Nurs 2009; 25: 258-67. [ Links ]
32. Reintam A, Parm P, Kitus R, Kern H, Starkopf J. Gastrointestinal symptoms in intensive care patients. Acta Anaesthesiol Scand 2009; 53: 318-24. [ Links ]
33. Montejo JC, Catalan M. Diarrea. Significado y control en nutrición artificial. Nutr Clin Med 2009; 3: 40-51. [ Links ]
]]>34. Stroud M, Duncan H, Nightingale J. Guidelines for enteral feeding in adult hospital patients. Gut 2003; 52 (Suppl. 7): vii1-vii12. [ Links ]
35. Bliss DZ, Guenter PA, Settle RG. Defining and reporting diarrhea in tube-fed patients-what a mess? Am J Clin Nutr 1992; 55: 753-9. [ Links ]
36. Edes TE, Walk BE, Austin JL. Diarrhea in tube-fed patients: feeding formula not necessarily the cause. Am J Med 1990; 88:91-3. [ Links ]
37. Marse P, Ibañez J, Jorda R, Raurich M, Ayestarán J, Rubert C. Reflujo gastroesófagico y nutrición enteral. Med Intensiva 1994; 18: 426-429. [ Links ]
38. Kreymann KG, Berger MM, Deutz NE, Hiesmayr M, Jolliet P, Kazandjiev G et al. ESPEN Guidelines on Enteral Nutrition: Intensive care. Clin Nutr 2006; 25: 210-23. [ Links ]
]]>39. McClave SA. What does it mean to own feeding tubes? Nutr Clin Pract 2009; 24: 430-2. [ Links ]
40. Kattelmann KK, Hise M, Russell M, Charney P, Stokes M, Compher C. Preliminary evidence for a medical nutrition therapy protocol: enteral feedings for critically ill patients. J Am Diet Assoc 2006; 106: 1226-41. [ Links ]
41. McClave SA, Lukan JK, Stefater JA, Lowen CC, Looney SW, Matheson PJ, et al. Poor validity of residual volumes as a marker for risk of aspiration in critically ill patients. Crit Care Med 2005; 33: 324-30. [ Links ]
42. Montemerlo H, Garcia C, Libere G. Complicaciones metabólicas de la nutrición parenteral. In: Interamericana M-H, ed. Nutrición enteral y parenteral. 1o ed. México, 2007: 287-297. [ Links ]
43. Lauts NM. Management of the patient with refeeding syndrome. J Infus Nurs 2005; 28: 337-42. [ Links ]
]]>44. Llop J, Sabin P, Garau M, Burgos R, Perez M, Masso J et al. The importance of clinical factors in parenteral nutrition-associated hypertriglyceridemia. Clin Nutr 2003; 22: 577-83. [ Links ]
45. Chen HS, Wang FD, Lin M, Lin YC, Huang LJ, Liu CY. Risk factors for central venous catheter-related infections in general surgery. J Microbiol Immunol Infect 2006; 39: 231-6. [ Links ]
46. Wang FD, Cheng YY, Kung SP, Tsai YM, Liu CY. Risk factors of catheter-related infections in total parenteral nutrition catheterization. Zhonghua Yi Xue Za Zhi (Taipei) 2001; 64: 223-30. [ Links ]
47. Dimick JB, Swoboda S, Talamini MA, Pelz RK, Hendrix CW, Lipsett PA. Risk of colonization of central venous catheters: catheters for total parenteral nutrition vs other catheters. Am J Crit Care 2003; 12: 328-35. [ Links ]
48. Cavicchi M, Beau P, Crenn P, Degott C, Messing B. Prevalence of liver disease and contributing factors in patients receiving home parenteral nutrition for permanent intestinal failure. Ann Intern Med 2000; 132: 525-32. [ Links ]
]]>49. Grau T, Bonet A, Rubio M, Mateo D, Farre M, Acosta JA, et al. Liver dysfunction associated with artificial nutrition in critically ill patients. Crit Care 2007; 11: R10. [ Links ]
50. Zaloga GP. Parenteral nutrition in adult inpatients with functioning gastrointestinal tracts: assessment of outcomes. Lancet 2006; 367: 1101-11. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Gloria María Agudelo Ochoa.
Universidad de Antioquia.
05001 Antioquia. Medellín. Colombia. ]]>
E-mail: gmao@quimbaya.udea.edu.co
Recibido: 10-III-2010.
1a Revisión: 3-V-2010.
Aceptado: 15-IX-2010.