COMUNICACIONES PÓSTERES
GERIATRÍA
P.001 Influencia del estado emocional sobre el riesgo de desnutrición en mujeres mayores de 60 años
Ana Lavedán Santamaría, Olga Masot Ariño, María Viladrosa Montoy, Teresa Botigué Satorra, Carmen Nuín Orrio, Pilar Jürschik Giménez
Departamento de Enfermería y Fisioterapia. Universidad de Lleida. Lérida
Objetivo: evaluar la influencia del estado emocional sobre la presencia de riesgo de desnutrición en mujeres mayores de 60 años que asisten a los hogares municipales de la ciudad de Lleida.
Metodología: estudio descriptivo y transversal. La fuente de datos proviene del Estudio AFRALLE. Se realizó un muestreo por conveniencia en los diferentes hogares municipales de la ciudad. El estado nutricional se midió a partir del MNA-SF. Entre otras variables, se incluyó la presencia de síntomas depresivos (Escala CES-D), baja energía o agotamiento, limitación de actividades por problemas emocionales, sentimiento de miedo a caer y restricción de la actividad por dicho miedo. Se procedió a un análisis descriptivo y analítico de las variables recogidas en la valoración inicial, con un nivel de significación del 95%.
Resultados: la muestra total estudiada fue de 144 mujeres con una media de edad de 74,5 años. El riesgo de desnutrición resultó asociado a la presencia de síntomas depresivos (p = 0,03), baja energía (p = 0,06), limitación de actividades sociales por problemas emocionales (p < 0,001), bajo rendimiento (p = 0,06), miedo a caer (p = 0,04) y restricción de la actividad por miedo a caer (p = 0,01). El análisis multivariante confirma la baja energía o agotamiento (OR = 5,70; IC 95% 2,09 - 15,50) como un factor asociado de forma independiente al riesgo de desnutrición. ]]>
P.002 Estimación de peso y talla en adultos españoles ambulatorios mediante distintas ecuaciones de predicción
Ana Artero Fullana1,2, Yesica Ruiz Berjaga2, Olga Pérez Ródenas1, Lourdes García Blasco1, Pablo Sanz Revert1, Cristian Marco Alacid1, Beatriz Voltas Arribas1, Carlos Sánchez Juan1,3
1Consorcio Hospital General Universitario de Valencia. Valencia. 2Fundación Investigación Hospital General Universitario de Valencia. Valencia. 3Departamento de Medicina. Universidad de Valencia. Valencia
Introducción y objetivos: la talla y el peso corporal son dos variables importantes que permiten evaluar el estado nutricional y realizar el cálculo de requerimientos nutricionales. En ocasiones, la situación clínica del paciente imposibilita su obtención. Por ello, se han desarrollado ecuaciones de predicción a partir de variables antropométricas. Nuestro objetivo fue evaluar la precisión de las diferentes ecuaciones de predicción de talla y peso en pacientes adultos ambulatorios de nuestro medio.
Material y métodos: estudio observacional realizado en 180 adultos, 99 hombres y 81 mujeres, que acudieron a la consulta externa de nutrición de junio a agosto de 2016. En la visita se determinaron: peso, talla, pliegue tricipital, distancia talón-rodilla y circunferencias de brazo, cintura, abdominal y pantorrilla. Las mediciones fueron tomadas siguiendo el protocolo de la ISAK. Se estimó el peso utilizando las fórmulas de Rabito, Ross y Chumlea, y la talla mediante las fórmulas de Cereda y Chumlea.
Resultados: la edad media fue de 66.67 ± 14.53 años. La fórmula con mayor exactitud para la estimación del peso fue la de Rabito et al. (2006) con una correlación de Pearson de (r2) 0.864 y una diferencia media respecto al peso real de 3.92 ± 5.16 kg. En el caso de la talla, la fórmula con mayor exactitud variaba en función del sexo siendo la de Cereda et al (2010) para hombres (r2 0.609) y la de Chumlea et al (1994) para mujeres (r2 0.658).
Conclusiones: la fórmula de Rabito es la que mejor predice el peso en nuestra población con una correlación de Pearson de (r2) 0.864. Para la estimación de la talla, la fórmula de Cereda en hombres y la fórmula de Chumlea en mujeres son las que mejor predicen la talla en nuestra población.
]]> P.003 Prevalencia de obesidad sarcopénica en pacientes con síndrome metabólico y su relación con actividad física y niveles séricos de vitamina D
Macarena Torrego Ellacuría, Usoa Garín Barrutia, Ana Barabash Bustelo, Angélica Larrad Sainz, María Ortiz Ramos, Gemma Hernández Núñez, Elena Bordiú Obonza, Miguel Ángel Rubio Herrera, Pilar Matía Martín
Hospital Clínico San Carlos. Madrid
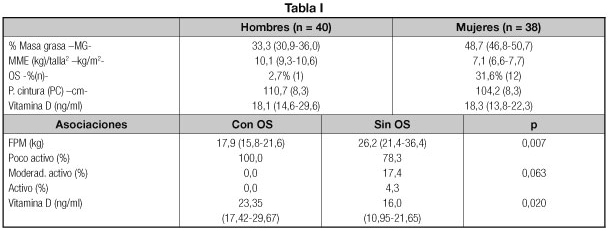
Objetivo: describir prevalencia de obesidad sarcopénica (OS) en síndrome metabólico (SM): sarcopenia -masa muscular esquelética (MME)/talla2 < 8,25 kg/m2 en hombres y < 6,68 kg m2 en mujeres- y exceso de grasa corporal-masa grasa > 25,0% hombres y > 35,0% mujeres.
Material y métodos: sujetos con SM. Se determinaron: Composición corporal: bioimpedancia Bodystat QuadScan 4000 (multifrecuencia). La MME se estimó mediante la fórmula de Janssen (MME (kg) = [0,401 x (talla -cm-2/resistencia) + (3,825 x sexo -H = 1; M = 0-) - (0,071 x edad)] + 5,102); Actividad física en tres niveles: cuestionario RAPA1-Rapid Assessment of Physical Activity Questionnaire- + test de la silla: Poco Activo, Moderadamente Activo y Activo. Fuerza prensora de la mano (FPM): dinamómetro JAMAR Plus; brazo dominante; media de tres determinaciones.
Resultados: 78 pacientes; edad -mediana (RI)-: 63,5 (60,0-68,3) años. IMC -media (DE): 31,8 (3,2) kg/m2. Los datos descriptivos se muestran en la tabla I, así como las asociaciones con OS.
]]> P.004 Asociación entre el MNA y parámetros antropométricos y analíticos en una muestra de personas mayores institucionalizadas
Teresa Botigué, Olga Masot, Pilar Jürschik, Carmen Nuin, Ana Lavedán, María Viladrosa
Departamento de Enfermería y Fisioterapia. Universidad de Lleida. Lérida
Objetivo: analizar la asociación entre el MNA y parámetros antropométricos y analíticos en una muestra de personas mayores que viven en una residencia asistida de Lleida.
Metodología: estudio descriptivo y transversal. Las variables analizadas fueron el MNA, parámetros antropométricos (peso, IMC, circunferencia de la pantorrilla y braquial) y analíticos (albúmina, proteínas totales, colesterol total y linfocitos). La comparación de medias se hizo con la T-student, con un nivel de significación del 95%.
Resultados: la muestra total estudiada fue de 96 individuos, de los cuales el 80,2% eran mujeres, con una media de edad de 86,6 años. El 65,6% presentaban riesgo de desnutrición y un 8,3% estaban desnutridos. La media de los parámetros antropométricos de los individuos desnutridos, según el MNA, era inferior a la de los bien nutridos o los que estaban en riesgo. No obstante, la comparación de medias entre los parámetros analíticos no obtuvo significación estadística (Tabla I).
P.005 Prevalencia de sarcopenia en residencias de mayores. Resultados del Granada Sarcopenia Study (GSS)
]]> María Dolores Ruiz-López1,2, Ana Isabel Rodríguez-Rejón1, Antonio Puerta Puerta3, Antonia Zuñiga Foche3, Reyes Artacho Martín-Lagos11Departamento de Nutrición y Bromatología. Universidad de Granada. Granada. 2Instituto de Nutrición y Tecnología de los Alimentos. Universidad de Granada. Granada. 3Centro Geriátrico. Granada
Introducción: la investigación en sarcopenia ha crecido exponencialmente en los últimos años, y recientemente ha sido reconocida como una condición independiente por la Clasificación Internacional de Enfermedades (ICD-10-CM).
Objetivo: investigar la prevalencia de sarcopenia en una muestra representativa de las personas mayores institucionalizadas en la provincia de Granada.
Material y métodos: estudio transversal y observacional, utilizando un muestreo probabilístico por conglomerado. Para seleccionar la muestra el número necesario de residencias fue de tres, siendo elegidas de manera aleatoria, con un número final de 249 participantes. El diagnóstico de sarcopenia se llevó a cabo aplicando el consenso propuesto por el grupo europeo de trabajo en sarcopenia en personas mayores (EWGSOP). De acuerdo con dicho consenso, se considera que hay sarcopenia cuando el sujeto presenta baja masa muscular y se ve afectada su funcionalidad (baja fuerza muscular y/o bajo rendimiento físico). Se analizó la masa muscular por bioimpedancia eléctrica, la fuerza muscular por fuerza de prensión manual (dinamómetro) y el rendimiento físico con una prueba de velocidad en un recorrido de 4 m.
Resultados: participaron 187 mujeres y 62 hombres con una edad media de 84,9 ± 6,7 años. La prevalencia de sarcopenia fue del 63%, dato similar al porcentaje de residentes con baja masa muscular (64%). La mayoría de los participantes presentaron baja fuerza muscular (98%) y baja velocidad de la marcha (96%), por lo que, en este grupo de población, el peso del diagnóstico de la sarcopenia recae mayormente en la medida de masa muscular.
Conclusión: la prevalencia de sarcopenia en población institucionalizada es muy alta, por lo que sería recomendable que se desarrollen y apliquen protocolos para su diagnóstico, prevención y tratamiento.
P.006 Estado nutricional y presencia de disfagia en pacientes ingresados en una residencia sociosanitaria concertada del área VIII del Servicio Murciano de Salud
Marta Cuenca Sánchez, María Carmen Jiménez García, María Inés Ros Martínez, Francisco García Córdoba
]]> Hospital Universitario Los Arcos del Mar Menor. Pozo Aledo, MurciaIntroducción: la valoración y soporte nutricional en pacientes geriátricos ingresados en residencias, ha demostrado mejorar la calidad de vida y reducir las complicaciones y reingresos en centros hospitalarios.
Objetivos: describir la situación nutricional de la población completa de una Residencia sociosanitaria, como base que permita una ulterior planificación y/o asistencia que mejore su estatus y disminuya los traslados innecesarios al hospital.
Material y métodos: se estableció un protocolo de actuación entre la residencia y la Unidad de Nutrición del Hospital Los Arcos del Mar Menor, para realizar una valoración progresiva de todos los residentes en cuanto al estado nutricional se refiere. Estudio descriptivo transversal, se incluyeron 38 residentes durante el periodo comprendido entre febrero y noviembre de 2016. Variables recogidas: datos de identificación, parámetros antropométricos y bioquímicos y resultados de la valoración nutricional.
Resultados: se muestran en la tabla I.
P.007 Situación nutricional del paciente con demencia: relación de la disfagia medida por Eating Assessment Tool (EAT-10) con la malnutrición
Beatriz de la Fuente Salvador1,2, Juan José López Gómez1,2, Olatz Izaola Jáuregui1,2, Beatriz Torres Torres1,2, Emilia Gómez Hoyos1,2, Ana Ortolá Buigues1,2, Ángeles Castro Lozano1,2, Manuel Martín Sánchez1,2, Silvia Rodríguez Gómez1,2, Daniel A. de Luis Román1,2
]]> 1Servicio de Endocrinología y Nutrición. Hospital Clínico Universitario. Valladolid. 2Centro de Investigación de Endocrinología y Nutrición. Facultad de Medicina. ValladolidIntroducción: el paciente con diagnóstico de demencia e una alta prevalencia de disfagia. Esta situación suele asociarse a un riesgo elevado de desnutrición. La detección de la alteración de la alteración de la deglución suele ser difícil y requiere del uso de diferentes herramientas.
Objetivos: describir una muestra de pacientes con demencia y riesgo elevado de disfagia. Y valorar la relación de la puntuación del Test EAT-10 con el grado de desnutrición.
Material y métodos: estudio trasversal sobre una muestra de 209 pacientes con diagnóstico de demencia, hospitalizados, valorados por el servicio de Endocrinología y Nutrición tras la prescripción de una dieta oral de textura modificada para disfagia. Se obtuvieron datos de edad, sexo, antropometría al inicio de la valoración nutricional. Así mismo se realizó el test EAT-10 y el test MNA a través de familiares o cuidadores.
Resultados: la edad media de los pacientes fue 86,09 (+/-7,77) años. El 63,6% fueron mujeres. El peso estimado al inicio de la valoración fue 53,57 (+/10,35) kg, con un IMC de 20,97 (+/-3,74) kg/m2. La media del MNA fue 12,87 (+/-3,82) puntos. Según este test, al estratificar en función del grado de desnutrición de los pacientes, se observó que 1% se encontraban normonutridos, 13,5% en riesgo de malnutrición y 85,4% desnutridos. La media del EAT-10 fue 13,35 (+/-6,43) puntos. Tenían un valor indicativo de disfagia (> 3 puntos) un 96,5% de los pacientes. Se analizó el MNA estratificando en 3 grupos en función de los cuartiles 1 y 3 del EAT-10 (Q1: <7; Q1-Q3: 7-14; Q3: >14). Se observó una diferencia significativa entre los tres tramos (Q1: 14,75 (+/-3,6) puntos; Q2: 12,30 (+/-3,8) puntos; Q3: 12-28 (+/-3,57) puntos; p < 0,01). Se observó una correlación negativa débil entre EAT-10 y MNA (r = -0,160; p = 0,04).
Conclusiones: el paciente con demencia en riesgo de disfagia presenta una mala situación nutricional. Los pacientes con puntuaciones más elevadas del test EAT-10 tienen una peor situación nutricional.
P.008 Soporte nutricional en el paciente anciano con sarcopenia tras el alta hospitalaria
Beatriz Torres1,2, Olatz Izaola1,2, Beatriz de la Fuente1,2, Juan José López1,2, Emilia Gómez1,2, Ana Ortolá1,2, Susana García1,2, Cristina Serrano1,2, Daniel de Luis1,2
1Hospital Clínico Universitario de Valladolid. Valladolid. 2Instituto de Endocrinología y Nutrición. Universidad de Valladolid. Valladolid
]]> Introducción: la sarcopenia se caracteriza por la pérdida de masa y potencia muscular. Su presencia se relaciona con un deterioro de la calidad de vida, discapacidad física, y pero pronóstico vital en pacientes ancianos.
P.009 La gastrostomía endoscópica percutánea como factor protector de mortalidad en pacientes diabéticos de edad avanzada con demencia vascular
Nuria Muñoz Rivas1, Manuel Méndez-Bailón2, Rodrigo Jiménez-García3, Juan José Marín-Peñalver1, Francisco Javier del Cañizo-Gómez1, José M. de Miguel-Yanes4, Valentín Hernández-Barrera3, Javier de Miguel-Díez4, Ana López-de-Andrés3
]]> 1Hospital Universitario Infanta Leonor. Madrid. 2Hospital Universitario Clínico San Carlos. Madrid. 3Universidad Rey Juan Carlos. Madrid. 4Hospital General Universitario Gregorio Marañón. MadridObjetivos: describir tendencias y factores pronósticos en pacientes de edad avanzada con y sin diabetes mellitus tipo 2 (DM2) ingresados por demencia vascular en España.
Material y métodos: mediante el análisis del CMBD (conjunto mínimo básico de datos) nacional, se han seleccionado todos los pacientes mayores de 70 años con diagnóstico al alta de demencia vascular como diagnóstico principal, durante un periodo de 10 años (2004-2013). La incidencia ha sido calculada de forma global y estratificada por grupos etarios, y por presencia o no de DM2. Se han analizado procedimientos diagnósticos y terapéuticos, comorbilidades, complicaciones infecciosas, estancia media y mortalidad intrahospitalaria.
Resultados: se han identificado un total de 170.607 ingresos hospitalarios por demencia vascular (34.3% con DM2). La edad media fue mayor de 80 años, y más del 70% tenían un Índice de Comorbilidad de Charlson (CCI) ≥ 2. Durante todo el periodo del estudio, la incidencia ajustada fue mayor en pacientes con DM2, y entre varones con respecto a las mujeres. Se observó una asociación estadísticamente significativa entre la DM y el ingreso por demencia vascular (IRR 2.14, 95%CI). En el análisis de los factores pronósticos, la gastrostomía endoscópica pércutanea (PEG) se asoció a una menor mortalidad intrahospitalaria (OR: 0,37; IC 95%: 0,31-0,45), mientras que la nutrición parenteral tuvo el efecto opuesto. (OR: 1,29; IC 95%: 1,18-1,41).
Conclusiones: la DM es un factor de riesgo de ingreso entre los varones de edad avanzada con demencia vascular. En dichos pacientes la PEG se asoció a mayor supervivencia que la nutrición parenteral.
P.010 Valoración del estado nutricional en pacientes mayores de 65 años: malnutrición y fragilidad
Sofía Pérez Niño1, Nerea García Granja2, Virtudes Niño Martín3,4
1Centro de Salud Magdalena. Valladolid. 2Centro de Salud La Victoria. Valladolid. 3Centro de Salud La Victoria. Facultad de Enfermería. Valladolid
Introducción: se entiende por malnutrición un desequilibrio entre la ingesta y los requerimientos que determina una alteración del metabolismo, compromete la función y comporta la pérdida de masa corporal y como un déficit o desequilibrio entre energía, proteínas y otros nutrientes que determina efectos adversos medibles sobre los tejidos y la composición corporal. La malnutrición es uno de los problemas más prevalentes en la población anciana. Es un factor de riesgo para el desarrollo de dependencia, y esto podría explicar la fuerte asociación entre malnutrición y comorbilidad, fragilidad y aumento de la mortalidad. La malnutrición puede contribuir al desarrollo de la fragilidad y esta predecir la discapacidad y las enfermedades comórbidas. Una adecuada valoración del estado nutricional resulta fundamental para la detección precoz de la malnutrición, determinar situaciones de riesgo e identificar las causas de los posibles déficits nutricionales. El Mini Nutritional Assessment (MNA) es el cuestionario más aceptado y utilizado a nivel mundial, siendo además la herramienta recomendada para ser utilizada en población geriátrica (mayores de 65 años). ]]>
Objetivos: evaluar el estado nutricional de los pacientes mayores de 65 años para prevenir las situaciones de fragilidad. Investigar los factores relacionados con la sarcopenia en los pacientes que acuden a la consulta de enfermería.
P.011 Evolución y complicaciones en ancianos institucionalizados de riesgo nutricional. Resultado de un programa de intervención
Estefanía Jiménez Licera, José Álvaro Romero Porcel, José Ignacio Fernández Peña, María Pilar Benito de Valle Galindo, José Antonio Irles Rocamora
Hospital Universitario Nuestra Señora de Valme. Sevilla
Objetivos: valorar la eficacia del programa de intervención nutricional en ancianos institucionalizados de riesgo nutricional.
Método: estudio de cohorte, en 7 centros residenciales, sobre una muestra de n = 348 pacientes. Criterio de inclusión: pacientes con riesgo nutricional a criterio del personal de residencia Intervención: consejo dietético, suplementación nutricional o espesantes, con seguimiento a 3, 6 y 9 meses. Se determinó: el estado nutricional, datos analíticos, grado de disfagia, uso de espesantes o suplementos nutricionales y complicaciones asociadas a la desnutrición. ]]>
P.012 ¿Qué bebidas se asocian a una insuficiente ingesta de líquidos en personas mayores institucionalizadas?
Olga Masot Ariño1, Teresa Botigué Satorra1, Jèssica Miranda Iglesias2, Esperanza Clap Pérez2, Elena Nadal Morancho2, Mireia Badía Bernaus3, Ana Lavedán Santamaría1
1Departamento de Enfermería y Fisioterapia. Universidad de Lleida. Lérida. 2Residència i Centre de día Lleida-Balàfia (GSS). Lérida. 3Hospital Santa María - PADES (GSS). Lérida
Objetivo: analizar la asociación entre el tipo de bebida ingerida y la ingesta de líquidos insuficiente en personas mayores que viven en una residencia asistida de Lleida.
Metodología: estudio descriptivo y transversal. La ingesta de líquidos se registró las 24 h, durante una semana, anotando el tipo de bebida y la cantidad. Se realizaron análisis descriptivos y bivariantes, con un nivel de significación del 95%.
Resultados: la muestra total estudiada fue de 96 individuos, de los cuales el 80,2% eran mujeres, con una media de edad de 86,6 años. La media diaria de líquidos ingeridos fue de 1.717 mL, siendo insuficiente en el 35,4% de la muestra (< 1.500 mL/día). La media ingerida de gelatina era superior en los individuos con una ingesta de líquidos < 1.500 mL/día, en cambio, la media diaria de agua, zumo, leche y café con leche era superior en los individuos con una ingesta de líquidos ≥ 1.500 mL/día (Tabla I). ]]>
P.013 Hidratación en el paciente en programa de atención domiciliaria (ATDOM) con disfagia orofaríngea
Victoria Avilés Parra, Laura Andurell Ferrándiz, Raquel Lorite Cuenca, Guillermo Cárdenas Lagranja, Nuria García Barrasa, Ana Sancho Gómez, Hegoi Segurola Gurrutxaga, Marta Comas Martínez, Carolina Puiggros Llop, Rosa Burgos Peláez
Unitat Suport Nutricional. Hospital Universitario Vall d'Hebrón. Barcelona
Introducción: los pacientes afectos de disfagia orofaríngea (DOF) con frecuencia no consiguen cubrir sus requerimientos nutricionales e hídricos. La palatabilidad de los espesantes es un factor que condiciona la ingesta hídrica, especialmente si la textura es muy espesa. La deshidratación puede ser causa de ingreso hospitalario y confiere un peor pronóstico evolutivo.
Objetivos: valorar el estado nutricional y la hidratación de los pacientes en programa ATDOM afectos de DOF que precisan espesante para los líquidos.
Material y métodos: estudio prospectivo, descriptivo, de pacientes ATDOM incluidos en programa de nutrición domiciliaria en el período Julio 2015 a Septiembre 2016. Se hizo seguimiento mediante consulta telefónica, realizando: recordatorio de 24h, antropometría y registro hídrico. Se ofrecieron consejos nutricionales en caso de presentar baja ingesta, así como estrategias para mejorar el aporte hídrico.
Resultados: 66 pacientes, 39 mujeres, edad 84,2 ± 7,76 R(59-98). 28 pacientes afectos de demencia (13 Alzheimer), 11 Parkinson, 15 deterioro cognitivo y funcional, 10 AVC, 1 neoplasia y 1 EPOC. IMC: 26,29 ± 5,26 R (14,84-42,43) Un 30% de la muestra presentaron pérdida de peso, de los que un 70% fueron demencias. En 41 pacientes (62%) la dieta fue en forma de triturados (TXT) y 25 (38%) en forma de fácil masticación o en textura normal. Todos ellos utilizaron espesantes para los líquidos: textura néctar 29%, miel 41% y pudding 30%. Registro hídrico: textura néctar 1014,5 ml ± 441,8 R (425-2125), miel 927,8 ml ± 380,3 R (425-2000), pudding 781,3 ml ± 292,2 R (200-1500). p 0,025 entre néctar y pudding, p 0,065 entre miel y pudding. Los pacientes con dieta TXT precisaron espesar los líquidos a textura miel en un 49%, 39% a pudding y respecto a la dieta no TXT un 52% en néctar. ]]>
P.014 Relación entre las metas de control metabólico, estado nutricional y depleción muscular en pacientes geriátricas obesas con diabetes mellitus
Luisa Estefanía García-Rojas Vázquez1, Guadalupe Partida Hernández1, Alfredo Trujano Ramos2, Francisco Arreola Ortiz3, José Gallegos Martínez2
1Facultad de Ciencias Médicas y Biólogicas. Morelia, México. 2Hospital de la Mujer. Morelia, México. 3Centro de Atención y Educación Médica en Diabetes. Morelia, México
Introducción: debido al envejecimiento poblacional, la frecuencia de enfermedades crónico-degenerativas va en aumento, mostrando un elevado índice de morbimortalidad. Respecto al estado nutricional existe desequilibrio entre el aporte y requerimiento de nutrimentos lo que pudiera dar lugar al riesgo nutricional y depleción muscular debido a la edad.
Objetivo: identificar la relación entre las metas de control metabólico, estado nutricional y depleción muscular en pacientes geriátricas obesas con diabetes mellitus.
Material y métodos: estudio comparativo, transversal y clínico. Se incluyeron 63 pacientes geriátricas con obesidad y diabetes mellitus atendidas en el Hospital de la Mujer de Morelia, México. Se procesaron muestras sanguíneas para glucemia sérica, hemoglobina glucosilada, colesterol y triglicéridos, mismas que se contrastaron con la Guía ADA (American Diabetes Association. Older Adults) de control metabólico para DM2. Se aplicó el cuestionario MNA (Mini Nutritional Assessment) para evaluar el estado nutricional y se tomaron las circunferencias braquial (CB) y de pantorrilla (CP) para identificar depleción muscular. Para el análisis de los datos se utilizó el programa estadístico SPSS 21 considerando significancia estadística cuando p < 0.05.
Resultados: el promedio de edad fue de 65.3 ± 5.08 años. Por el cuestionario MNA, se puede observar que la mayoría de las pacientes geriátricas se encuentran en "riesgo nutricional". Se observó descontrol metabólico en aquellas con DM2, caracterizado por hiperglucemia,%HbA1c elevado, hipercolesterolemia e hipertrigliceridemia. Al correlacionar dicho descontrol con el estado nutricional, la hipertrigliceridemia, y el "riesgo nutricional" se encontró diferencia estadísticamente significativa. Además, se observa que existe depleción muscular en el 42.9% de los casos mediante CB y en el 20.6% por CP.
Conclusión: las pacientes geriátricas participantes obesas con DM2, presentan "riesgo nutricional", depleción muscular y descontrol metabólico reflejado por hipercolesterolemia, hipertrigliceridemia y cifras fuera de meta de la hemoglobina glucosilada.
EPIDEMIOLOGÍA Y GESTIÓN DE NUTRICIÓN
P.015 ¿Influye la diabetes mellitus sobre el estado nutricional y la estancia media en el paciente hospitalizado?
Cristina Valles1,2, Susana García Calvo1,2, Juan José López Gómez1,2, Beatriz Torres Torres1,2, Emilia Gómez Hoyos1,2, Ana Ortolá Buigues1,2, M.ª Ángeles Castro Lozano1,2, Manuel Martín Sánchez1,2, Silvia Rodríguez Gómez1,2, Daniel A. de Luis Román1,2
1Servicio de Endocrinología y Nutrición. Hospital Clínico Universitario de Valladolid. Valladolid. 2Centro de Investigación de Endocrinología y Nutrición. Facultad de Medicina. Valladolid
Introducción: la diabetes mellitus es una enfermedad con importante componente metabólico. En el paciente hospitalizado, esta situación puede condicionar una peor situación nutricional debido a su fisiopatología y el tratamiento dietético prescrito.
Objetivos: a) valorar si el paciente diabético hospitalizado tiene una peor situación nutricional que el no diabético; b) determinar la influencia de la diabetes en la estancia media en pacientes con mala situación nutricional.
Material y métodos: se realizó un estudio transversal desde enero de 2014 hasta octubre de 2016, en 1017 pacientes, en los que se solicitó valoración nutricional al Servicio de Endocrinología y Nutrición. Se recopilaron datos de antropometría, albúmina plasmática, demora en la realización de la interconsulta a Nutrición y tiempo de estancia. Se analizó el estado nutricional mediante el cuestionario Mini Nutritional Assesment (MNA) y del índice de riesgo nutricional (IRN).
Resultados: del total de pacientes 24,4% eran diabéticos y 75,6% no lo eran. Al analizar la situación nutricional los pacientes diabéticos presentaban mayor índice de masa corporal (IMC) [23,18(20,78-25,99) kg/m2 vs. 22,31 (19,79-25,30) kg/m2; p < 0,01], menor MNA total [16,5 (13,12-19) vs. 17 (14-20) puntos, p < 0,01], menor IRN [83,09 (77,72-91,12) vs. 85,78 (79,27-92,83) puntos p = 0,03]. La demora en la realización de la interconsulta a nutrición era mayor en el diabético (7 (3-14) vs. 5 (2-12) días; p < 0,01). El paciente diabético tiene un riesgo aumentado de padecer malnutrición por MNA (< 17,5 puntos) [OR = 1,39, IC95% (1,04-1,86), p = 0,02]; y por IRN (< 85 puntos) [OR = 1,65, IC95% (1,07-2,54); p = 0,02]. Al ajustarlo por la edad, no se observan resultados significativos con la puntuación de MNA [OR = 1,39, IC95% (0,99-1,78); p = 0,09]; ni con la puntuación de IRN [OR = 1,45,IC95% (0,93-2,26),p=0,09]. Al valorar la desnutrición combinada con la diabetes, los pacientes diabéticos malnutridos (MNA < 17,5) tienen una estancia media mayor [21 (12-36) días vs. 17 (9-30) días, p = 0,01].
Conclusiones: ]]>
P.016 Evaluación del cribado universal de malnutrición al ingreso hospitalario en un hospital universitario
Luis Miguel Luengo Pérez, Carlota Torres Fernández, Piedad Peguero Álvarez
Hospital Universitario Infanta Cristina. Badajoz
Introducción: los pacientes malnutridos presentan más complicaciones y estancias durante su hospitalización y su identificación y tratamiento precoces mejoran su estado nutricional y disminuyen los costes. Por ello, se recomienda realizar cribado de malnutrición a todo paciente que ingrese en un hospital. El objetivo del presente estudio es evaluar los resultados de la implantación del cribado de malnutrición universal al ingreso hospitalario.
Métodos: estudio descriptivo retrospectivo en el que se incluyeron los 11.286 pacientes que ingresaron en el Hospital Infanta Cristina de Badajoz entre febrero y noviembre de 2016, a los que se realizó un cribado automatizado de malnutrición según criterios de CONUT (1ª fase), seguido de una evaluación analítica (2ª fase) de los pacientes no valorables inicialmente por datos incompletos y evaluación clínica (3ª fase) de todos los pacientes, evaluando riesgo de malnutrición según soporte nutricional. Se captaron los pacientes con riesgo nutricional elevado en todas las fases.
Resultados: se muestran en la tabla I. ]]>
P.017 Valoración de la calidad del soporte nutricional en el Complejo Asistencial Universitario de León
Tania Ramos Martínez, Alfonso Vidal Casariego, Mirian Alejo, David Barajas Galindo, Paula Fernández Martínez, Sara García Arias, Begoña Pintor de la Maza, Rocío Villar Taibo, Ana Urioste Fondo, María D. Ballesteros Pomar, Isidoro Cano Rodríguez
Unidad de Nutrición Clínica y Dietética. Sección de Endocrinología y Nutrición. Complejo Asistencial Universitario de León (CAULE). León
Introducción: la Sociedad Española de Nutrición Parenteral y Enteral (SENPE) ha definido los criterios de calidad del Proceso de Soporte Nutricional. El objetivo fue evaluar el grado de cumplimiento de una selección de dichos criterios en la Unidad de Nutrición Clínica y Dietética (UNCyD) del CAULE.
Materiales y métodos: se realizó un estudio transversal incluyendo a todos los pacientes seguidos por la UNCyD durante un periodo de 2 semanas. La recogida de datos se llevó a cabo por el personal de la Unidad mediante cuestionarios estructurados. Los resultados obtenidos se compararon con los estándares sugeridos por el documento SENPE. Los criterios de calidad se agruparon de la siguiente manera: estructura, cribado, enteral y parenteral.
Resultados: los criterios de estructura "selección de herramienta de cribado", "existencia de protocolo de valoración nutricional", "existencia de protocolo de soporte nutricional" e "informe con diagnóstico nutricional" tuvieron un cumplimiento adecuado. No se hizo cribado nutricional en todos los grupos de riesgo. Se hizo un cumplimiento cercano al estándar en "cribado precoz (< 24 h)", "valoración nutricional si cribado nutricional positivo" y "codificación del cribado nutricional"; los resultados de "repetición semanal del cribado" fueron insuficientes. Respecto al soporte nutricional, se hizo cálculo de requerimientos en el 100% de los casos pero estos se recalcularon periódicamente solo en el 50%. En nutrición enteral (NE) se alcanzó el estándar en "consecución del objetivo calórico", "comprobación radiológica de sonda nasogástrica (SNG)", "posición semiincorporada durante NE", "obstrucción de SNG" y "neumonías asociadas a NE", pero se administró NE con contenedor a un 2,5%. En nutrición parenteral no hubo prescripciones < 5 días, pero no se cumplieron los estándares de "control de hiperglucemia" y "sepsis de catéter".
Conclusiones: existe un elevado cumplimiento de los criterios de calidad incluidos en el estudio. Hacer análisis de calidad permite detectar los procesos con una calidad insuficiente y establecer planes de mejora.
P.018 Sistemas de información aplicados a la gestión y trazabilidad de la nutrición parenteral: revisión sistemática
Josefa Martínez Gabarrón1, Carmina Wanden-Berghe2,3, Javier Sanz-Valero1,3,4
1Universidad Miguel Hernández. Alicante. 2Hospital General Universitario de Alicante. Alicante. 3Instituto de Investigación Sanitaria y Biomédica de Alicante (ISABIAL). Alicante. 4Universidad de Alicante. Alicante
Introducción y objetivos: la gran complejidad de la formulación de la terapia nutricional y su naturaleza interdisciplinar hacen que sea un procedimiento considerado de alto riesgo. Por tanto, resulta imprescindible la normalización de los procesos ya que cuando un protocolo aplica correctamente las guías clínicas, estándares de práctica y recomendaciones actuales, disminuye su variabilidad clínica no justificada, lo que tiene un impacto directo en la mejora de la calidad y en la minimización de los riesgos asociados a este tipo de terapia. Por tanto el objetivo fue revisar la literatura científica sobre los sistemas de información en farmacia clínica aplicados a la gestión y trazabilidad de la nutrición parenteral (NP).
Método: revisión sistemática de la literatura científica recogida en las bases de datos MEDLINE (PubMed), Web of Science, Scopus, Cochrane Library, International Pharmaceutical s (IPA) y Google Académico hasta mayo de 2016. Los términos utilizados, como descriptores y texto libre, fueron: "Parenteral Nutrition" y "Drug Information Services". La calidad de los artículos se evaluó mediante el cuestionario STROBE. Se completó la búsqueda con la consulta a expertos y la revisión de la bibliografía de los artículos seleccionados.
Resultado: de las 153 referencias recuperadas, tras aplicar los criterios de inclusión y exclusión, se seleccionaron para la revisión 6 artículos. De ellos, tres trabajos diseñaban diagramas de flujo, o algún tipo de notación gráfica, para desarrollar sistemas normalizados de gestión y tres se basaban en programas informáticos. Solo dos de los trabajos seleccionados diseñaban un sistema de gestión integral de control y trazabilidad para la NP.
Conclusiones: la NP debe integrarse en un sistema estandarizado que asegure la calidad y la minimización de los riesgos asociados a esta terapia. Igualmente, disponer de tecnologías aplicadas a la NP permitiría configurar sistemas de gestión más completos y fáciles de aplicar en un contexto real. Sin embargo, actualmente es un potencial no explotado. Sería necesaria la generación de nuevos trabajos específicos en relación al control integral de la gestión y trazabilidad de la NP que permitan su control y evaluación constante.
P.019 Desarrollo de un modelo predictivo de desnutrición hospitalaria
]]> Bautista Molina Soria1, Gabriela Lobo Támer2, Manuela Expósito Ruiz3, M.ª Dolores Ruiz López4, Antonio Jesús Pérez de la Cruz21Unidad de Nutrición Clínica y Dietética. Hospital San Agustín. Linares, Jaén. 2Unidad de Nutrición Clínica y Dietética. Complejo Hospitalario de Granada. Granada. 3Unidad de Investigación. Complejo Hospitalario de Granada. Granada. 4Facultad de Farmacia. Universidad de Granada. Granada
Introducción: si bien existen muchas herramientas que nos permitan predecir la desnutrición clínica al ingreso hospitalario, la mayoría de ellas implican más de una prueba diagnóstica con el consiguiente coste económico que conllevan.
Objetivo: determinar los factores nutricionales que permitan detectar precozmente desnutrición clínica al ingreso hospitalario.
Material y métodos: se trata de un estudio de tipo descriptivo y transversal. En una primera etapa, en las primeras 24-48 horas, se ha valorado el estado nutricional de los pacientes hospitalizados, mediante medidas antropométricas (peso, talla e IMC, perímetro braquial y de pantorrilla, pliegues cutáneos tricipital, abdominal y subescapular), así como parámetros bioquímicos (albúmina, transferrina, prealbúmina, recuento de leucocitos y linfocitos y colesterol total), los datos fueron comparados con los valores de referencia para su misma edad y sexo. Posteriormente se ha clasificado el estado nutricional en normal y desnutrición, esta última a su vez se dividió en desnutrición calórica (afectado algún parámetro antropométrico), proteica (afectación de proteínas séricas) y mixta (combinación de ambas). Para analizar los factores que se relacionan con la desnutrición, se ha realizado un análisis bivariante. Para las variables numéricas se empleó el test t de Student y Mann-Whitney en los casos de no normalidad. Para las variables cualitativas, el test chi-cuadrado de Pearson. Con las variables estadísticamente significativas, se construyó un modelo de regresión logística multivariante por pasos sucesivos.
Resultados: se han incluido 244 pacientes, de los cuales el 59,8% eran varones de una edad media de 62,7 ± 16,9 años, el 40,2% fueron mujeres y su edad fue de 65,2 ± 16,5 años. Analizando el tipo de patología, el 73,3% fueron de tipo médico y el resto quirúrgico, y según la prioridad asistencial, el 82% ingresaron por vía de urgencia. De acuerdo a la valoración nutricional, el 60,7% ingresó con algún tipo de desnutrición, prevaleciendo la de tipo proteica (34,0%), mientras que el 10,7% de los pacientes presentaron desnutrición calórica. Las variables que se asociaron estadísticamente (p < 0,05) con la desnutrición son el IMC, albúmina, prealbúmina, transferrina e ingreso de tipo quirúrgico, eliminando las variables que más peso tenían, finalmente el modelo predictivo se puede construir con prealbúmina e IMC, resultados que pueden apreciarse mejor en la tabla I.
P.020 Validación del cribado nutricional de la Herramienta de Evaluación Nutricional HEN aplicación para móviles versión 2.0
]]> Carmina Wanden-Berghe1,2, Catalina Cases1,2, Arantxa García1, Nieves Santacruz1,2, María Ángeles Miralles1,2, Luis Álvarez Sabucedo3, Javier Sanz-Valero2,41Hospital General Universitario de Alicante. Alicante. 2Instituto de Investigación Sanitaria y Biomédica de Alicante ISABIAL-FISABIO. Alicante. 3Universidad de Vigo. Vigo. 4Universidad Miguel Hernández. Elche, Alicante
Introducción: la desnutrición hospitalaria continúa siendo un problema "invisible". Aunque existen múltiples herramientas de valoración nutricional, no todas son aplicables al conjunto de pacientes sea cual sea su ubicación; hospital, domicilio, consulta. Fáciles de utilizar, siempre al alcance de la mano, rápidas y fiables.
Objetivo: realizar un estudio de validación del cribado de la Herramienta de Evaluación Nutricional HEN aplicación para móviles versión 2.0.
Material y método: validación de la HEN frente a la valoración nutricional integral VNI, el cribado del Mini Nutritional Assessment MNA-short. En este trabajo se validó la parte de cribado de la HEN, ya que la HEN consta de varias secciones cribado - valoracion - requerimientos - indicaciones. Para ello se seleccionó aleatoriamente los pacientes su ingreso en la Unidad de Hospitalización a Domicilio, hasta obtener la muestra necesaria. Una muestra de 50 pacientes fue evaluada por dos investigadores de forma ciega para determinar la fiabilidad interobservador y otra muestra de 30 pacientes en dos ocasiones, separadas por 7 días, por el mismo evaluador para determinar la fiabilidad intraobservador. El resultado ordinal del MNA se convirtió en dicotómico para permitir los cálculos de sensibilidad y especificidad, agrupando riesgo de desnutrición + desnutrición. Para los cálculos de los valores predictivos positivos y negativos se ha estimado una prevalencia de desnutrición en esta población del 37% (PREDYCES).
Resultados: se incluyeron en el estudio 167 pacientes de los cuales el 50,3% eran mujeres. La edad mediana 78 años (IIQ 65,7-84,0). El 96,4% eran pacientes médicos, y el 3,6% quirúrgicos (Fig. 1). La fiabilidad intraobservador de la HEN fue del 99,6% e interobservador 98%. Los resultados del cribado en la HEM fueron que el 60,2% de los pacientes necesitaban una valoración nutricional completa. El MNA determinó que 59,4% estaban desnutridos (Tabla I). El IMC de los pacientes fue 24,6 Me (IIQ 21,4-28,3), el 33,7% se encontraba en rango de bajo peso. La ingesta era igual a la habitual en el 39,5%. Habían perdido peso el 67,1% de los paciente, siendo la perdida media de 7,59 kg ds ± 5,41 (min 2 y max 34) siendo esta con mayor frecuencia en más de tres meses 48,5%. La HEN-cribado presentó frente a la VNI una sensibilidad del 79,0% una especificidad de 71,1%. El MNA Short, frente a la VNI presentó una sensibilidad del 64,3% y una especificidad de 60,5%.
]]> Conclusiones: el cribado de la HEN, ha demostrado en esta muestra una sensibilidad y especificidad superior al MNA-short considerado hasta el momento el gold estándar en la población mayor. Recomendaciones: es necesario seguir trabajando para mejorar la nutrición del paciente en todos los niveles asistenciales.
P.021 Evolutivo del soporte nutricional especializado en un hospital general
Luis Ángel Cuéllar Olmedo, Gloria Cabezas García, M.ª Mar del Barco García, Cristina Crespo Soto, Tomás Martín González, M.ª Mar Calleja Baranda, Felipe Núñez Ortega, José M.ª Palacio Mures, M.ª Concepción Terroba Larumbe, Marta Ventosa Viña
Hospital Universitario Río Hortega. Valladolid
Introducción: la desnutrición hospitalaria es muy prevalente y conlleva altos costes debidos a la morbi-mortalidad asociada. Ante ingestas insuficientes o inseguras por vía oral se recurre al soporte nutricional especializado (SNE): suplementos nutricionales orales (SNO), nutrición enteral (NE) y nutrición parenteral (NP).
Objetivo: valorar de la prescripción de SNE en pacientes ingresados en un Hospital general terciario durante los años 2013 a 2015.
Material y métodos: evaluación retrospectiva de las consultas por SNE (SNO, NE o NP) en el Hospital Universitario Río Hortega (URH) durante los tres últimos años. El HURH es un Hospital general de tercer nivel con 600 camas funcionales que presta asistencia a 256.178 habitantes.
Resultados: a continuación se describe la demanda de consultas por SNE (SNO, NE, o NP) en el HURH durante los años 2013 a 2015 (Tabla I). En los años valorados se observa tendencia al aumento del SNE a expensas de la nutrición por PEG, atribuible al aumento de la disfagia, principalmente asociada a enfermedades neurodegenerativas, y de la NPT asociada a la introducción de nuevas técnicas quirúrgicas como la Cirugía Oncológica Peritoneal (COP). ]]>
Conclusiones:
P.022 Comparación del cribado nutricional MUST frente a la valoración nutricional completa
Iciar Castro de la Vega1, Silvia Veses Martín1, Celia Bañuls Morant1, Rosa Simó Sánchez1, Antonio Hernández Mijares1,2
1Servicio de Endocrinología y Nutrición. Hospital Universitario Dr. Peset-FISABIO. Valencia. 2Departamento de Medicina. Universitat de Valencia. Valencia
]]> Introducción: los cribados nutricionales permiten detectar el riesgo de desnutrición. Su detección debe ser temprana para facilitar el inicio precoz de una intervención nutricional. Se deben emplear herramientas validadas y su utilidad debe contrastarse con un patrón oro que determine la validez, el comportamiento y la concordancia del cribado.
P.023 Proyecto Lean 6 sigma para el ajuste de los stocks en el área de nutrición
]]> Marta Bellver Albertos, Mónica Montero Hernández, Álvaro Medina Guerrero, Sergio García Muñoz, Amparo Roseta Galán, Enrique Soler CompanyHospital Arnau de Vilanova - Lliria. Valencia
Introducción: la metodología Lean 6 sigma (L6S) es una estrategia para la mejora continua de los procesos. Nos permite detectar fallos para mejorar la productividad y calidad de los mismos.
Objetivo: optimizar la gestión de los stocks en el área de soporte nutricional utilizando la metodología L6S.
Material y métodos: se evaluó el circuito de gestión identificando los errores para reducir la variabilidad del mismo, eliminar los puntos que no aportaban valor y simplificar el proceso evitando el retrabajo. Para ello se constituyó un grupo de trabajo liderado por el champion (Jefe del servicio de Farmacia), farmacéutica responsable, residente, supervisora, auxiliar, administrativo y celador del área. Este grupo realizó reuniones para proponer mejoras en el proceso.
Resultados: el proceso inicial y el coste del tiempo invertido se observan en las tablas I y II. Se indica el retrabajo. El proceso final diseñado y el coste del tiempo invertido se observan en las tablas II y III. Eliminamos el proceso del retrabajo.
]]>
Conclusiones: con el nuevo proceso de gestión hemos conseguido ajustar los stocks en el 75% y un ahorro anual del 54% al haber eliminado el retrabajo. La metodología L6S nos ha permitido simplificar nuestro modelo de gestión en el área de soporte nutricional. (tabla IV)
P.024 Prevalencia de desnutrición en pacientes oncohematológicos ingresados
María Ruiz Vico, Francisco José Sánchez Torralvo, José Abuín Fernández, Victoria Contreras Bolívar, Irene López Martínez, Viyey Kishore Doulatram Gamgaram, Ana Galeote Miguel, Gabriel Olveira Fuster
Hospital Regional Universitario de Málaga. Málaga
Introducción: la enfermedad oncológica y la desnutrición se encuentran íntimamente relacionadas, existiendo un aumento de la morbimortalidad cuando está presente.
Objetivo: determinar la prevalencia de desnutrición en pacientes oncológicos en el medio hospitalario. ]]>
P.025 Indicadores de calidad: cumplimiento de la prescripción de suplementos nutricionales orales y nutrición enteral
Cristina Velasco Gimeno, Laura Frías Soriano, Almudena González Elizalde, Irene Barón Lledo, Cristina Cuerda Compés, Irene Bretón Lesmes, Miguel Camblor Álvarez, Marta Motilla de la Cámara, Ana Carrascal Barroso, Pilar García-Peris
Unidad de Nutrición Clínica y Dietética. Hospital General Universitario Gregorio Marañón. Madrid
Objetivo: para que el tratamiento nutricional sea efectivo es fundamental alcanzar un buen cumplimiento terapéutico. El objetivo es conocer el cumplimiento del tratamiento nutricional prescrito (Suplementos nutricionales orales (SNO) y nutrición enteral (NE)) en pacientes adultos ingresados en nuestro hospital.
Material y métodos: dentro del sistema de gestión de calidad, para monitorizar el proceso de "Seguimiento del tratamiento nutricional", se establecieron, entre otros, dos indicadores de calidad: "% de ingesta efectiva de suplementos" (frecuencia de medición 1 día/mes) y "pacientes con NE que reciben al menos el 80% de las calorías prescritas" (frecuencia de medición 1 día/trimestre). Las enfermeras de la Unidad de Nutrición, durante el seguimiento diario a los pacientes con SNO y NE, recogieron: Nº de pacientes que ingirieron todos los SNO prescritos y el nº de pacientes con NE que recibieron al menos el 80% de las calorías prescritas el día previo. Se estableció un umbral de >75% para ambos indicadores. Se realizó un estudio descriptivo de las variables (IBM-SPSSv.21).
Resultados: se presentan los resultados obtenidos desde marzo de 2013 hasta noviembre de 2016: 45 mediciones de SNO y 16 de NE. Se evaluaron 3492 pacientes con SNO y 598 con NE, con una media de 77,6 ± 16.1 pacientes y de 37.3 ± 7.7 por medición respectivamente. De manera global, el 90.7% de los pacientes ingirieron todos los SNO prescritos y 89.3% recibió más del 80% de las calorías prescritas. Los resultados agrupados por año se presentan en la tabla I. Ninguna medición del indicador estuvo por debajo del rango establecido. ]]>
P.026 Evolución de la aplicación de la escala de riesgo NRS-2002 y del informe nutricional en pacientes hospitalizados
Cristóbal López Rodríguez, Laura Rey Fernández, Lucia Visiedo Rodas, Jimena Abilés, Isabel Muñoz Gómez-Millán, Begoña Tortajada Goitia
Servicio de Farmacia y Nutrición. Hospital Costa del Sol. Marbella, Málaga
Introducción: la desnutrición hospitalaria es un problema frecuente y universal. La identificación de pacientes en situación de riesgo de desnutrición permite detectar precozmente los pacientes con desnutrición o riesgo de desarrollarla y que se pueden beneficiar de un soporte nutricional. La ESPEN recomienda utilizar para pacientes hospitalizados el NRS-2002 (Nutrition Risk Screening). El estándar orientativo en la identificación de pacientes en situación de riesgo de desnutrición según los indicadores de calidad para las UNC es del 100%.
Objetivo: evaluación de la aplicación del cribado nutricional NRS-2002 desde su establecimiento en el año 2010 en pacientes hospitalizados en la Agencia Sanitaria Costa del Sol, comprobar el grado de cumplimiento exigible y analizar las posibles áreas de mejora en la implementación del protocolo.
Material y métodos: en 2010 se inicia el protocolo de cribado nutricional NRS 2002 en las diferentes unidades de hospitalización de la Agencia Sanitaria Costa del Sol. Se han analizado a los pacientes con episodios con >3 días de estancia hospitalaria a los que se han realizado cribado nutricional y clasificado aquellos pacientes con puntuación > 2 (riesgo nutricional).
Resultados: se realización el cribado nutricional a una media de 6000 pacientes por año con episodios con > 3 días de estancia hospitalaria durante los años 2010-2015 y se clasificaron aquellos pacientes que presentaron riesgo nutricional según el cribado NRS 2002 (Tabla I). Al 100% de los pacientes que presentaron NRS 2002 > 2 puntos se realización una valoración nutricional individual y su posterior informe nutricional. ]]>
P.027 Control de calidad en la preparación de nutriciones parenterales
Rubén Montes Salas, Montserrat Labrador Paniagua, Isabel Bueno Florido, Laura Fernández Díez, María del Carmen del Cerro González, Rosario Gardón Pérez, María de los Ángeles Esteban Pérez, María Moreno García, Teresa Molina García, María Ángeles Calvo Martín
Hospital Universitario de Getafe. Getafe, Madrid
Introducción: la American Society of Health-System Pharmacists y la American Society for Parenteral and Enteral Nutrition recomiendan la revisión previa a la preparación de las nutriciones parenterales (NP) y el control del procesado y producto final.
Objetivo: evaluar el control de calidad establecido en la elaboración de NP durante 19 meses para determinar el número y tipo de errores e identificar oportunidades de mejora.
Material y métodos: para el control previo a la elaboración de las NP se diseñó una tabla que describe el tipo de error y el número de veces que ocurre. El auxiliar prepara la bandeja con los componentes necesarios para cada NP, después el farmacéutico comprueba la coincidencia con la hoja de elaboración y registra las discrepancias encontradas. El enfermero realiza una segunda comprobación registrando las discrepancias que encuentre. Respecto al producto terminado, las NP se someten a un control de pesada comprobando que el error gravimétrico no supere el 3%. Si se supera este límite se investigan las posibles causas y se establecen las medidas correctoras.
Resultados: se han elaborado 4.288 NP (3.943 adulto / 345 pediátrica), detectándose 268 errores en NP adulto y 70 en NP pediátrica. Sobre el control gravimétrico, 3 NP adulto (0,08%) y 1 NP pediátrica (0,29%) tuvieron que elaborarse nuevamente por superar el límite del 3% establecido. Los errores se representan de la siguiente forma (Tabla I). ]]>
P.028 Alteraciones graves de la glucemia y mortalidad en pacientes insulinodependientes con nutrición parenteral total
José Alberto Morales Barrios, Carmen Fraile Clemente, Emma Ramos Santana, Tatiana Betancor García, Sara Hernández Rojas, Eduardo Gómez Melini, Javier Merino Alonso
Hospital Universitario Nuestra Señora de la Candelaria. Santa Cruz de Tenerife
Objetivo: junto con el riesgo de hipoglucemia, datos experimentales apoyan el hecho de que la hiperglucemia afecta al pronóstico. Pretendemos cuantificar las alteraciones graves de la glucemia en pacientes con nutrición parenteral (NP) con insulina y relacionarlos con la mortalidad.
Material y Métodos: se creó una base de datos, registrando efectos adversos diarios y complicaciones relacionadas con el proceso de administración de la NP. Hemos seleccionado pacientes que habían incluido insulina en la NP desde el 01/07/2015 hasta el 31/12/2015, un total de 40 pacientes. Este registro se comparó con la base de datos de complicaciones y con el histórico de glucemias de estos pacientes para el mismo periodo. Se tienen en cuenta tanto las glucemias sanguíneas como capilares.
Resultados: se seleccionaron 40 pacientes para el estudio. El 30% (12 pacientes) sufrieron episodios de hiperglucemia grave (> 250 mg/dl), otro 30%(12) experimentaron episodios de hiperglucemia moderada (200-250 mg/dl). Por otra parte, el 20% (8 pacientes) presentó hipoglucemias sintomáticas (< 70 mg / dl), requiriendo la administración de dextrosa o glucosa oral por el personal de enfermería. El 20% de los pacientes eran normoglucémicos (70-180 mg/dl). Cuatro pacientes fallecieron durante la administración de la NP o días inmediatamente posteriores, tres de ellos habían sufrido repetidos episodios de hiperglucemia grave (> 250 mg/dl).
Conclusiones: los resultados reflejan un pobre control glucémico en los grupos estudiados, solo el 20% fueron normoglucémicos (70-180 mg/dl), es necesario promover la mejora de los protocolos hospitalarios de control glucémico con el fin de reducir las complicaciones y el tiempo de estancia hospitalaria. Vemos una relación, limitada por el número de pacientes, entre la incidencia de hiperglucemia y la mortalidad. Estos valores son un factor de mal pronóstico como muchos autores señalan en la literatura.
P.029 Estudio de la desnutrición hospitalaria y valoración de herramientas de cribado
Gloria García Guzmán, Emilio Sánchez Navarro, Daniel Romero Esteban, Mariana Martínez Martínez, Elena Arjonilla Sampedro, Yamina Suleiman Martos, Isabel Orea Soler, Mercedes Pascual Díaz, María Soledad Alcaraz Tafalla, Fátima Illán Gómez
Hospital General Universitario Morales Meseguer. Murcia
Introducción: la desnutrición hospitalaria es uno de los principales problemas de nuestro sistema sanitario.
Objetivo: el objetivo de este estudio es determinar la prevalencia de desnutrición en nuestro hospital y valorar la utilidad de los test NRS2002 y MUST como herramientas de cribado.
Materiales y métodos: estudio observacional descriptivo de pacientes ingresados en los servicios de Medicina Interna (MI) y Cirugía General (CG) del Hospital Morales Meseguer durante un mes. En las primeras 24 horas del ingreso se realizó una valoración nutricional completa y dos test de cribado: NRS2002 y MUST. Se valoró el tiempo de hospitalización y la mortalidad.
Resultados: se estudiaron 150 pacientes, 56 hombres y 97 mujeres de 69,64±19,66 años. El 25,3% presentaba desnutrición, siendo esta calórica en el 15,8% de los casos, proteica en el 42,1% y mixta en el 42,1%. Era leve en el 18,4%, moderada en el 50% y grave en 31,6% de los pacientes. No hubo diferencias en desnutrición según el sexo. Sí encontramos diferencias según la edad (84,2% ≥ 65 años vs 15,8% < 65 años, p < 0,05), el servicio en el que ingresaron (81,6% en MI vs 18,4% en CG, p < 0,05) y la estancia hospitalaria (11,11 ± 5,92 días en desnutridos vs 6,89 ± 6,1 días en normonutridos, p < 0,001). Con respecto a la evolución, hubo 3 exitus, todos desnutridos. El NRS2002 detectó un 30,7% de pacientes en riesgo de desnutrición, con sensibilidad del 89%, especificidad del 89% e índice k de 0,74. El MUST detectó un 42%, con sensibilidad de 89%, especificidad de 74% e índice k de 0,52.
Conclusión: el 25,3% de los pacientes padecen desnutrición al ingreso. La mayor parte son ≥ 65 años e ingresan en MI. Presentan mayor estancia hospitalaria y peor evolución. Como test de cribado, el NRS2002 es una opción válida, mientras que no sería recomendable el uso del MUST.
]]> P.030 Evaluación de la calidad de prescripción de nutrición parenteral de corta duración
Consuelo Pellicer Franco, Amelia de la Rubia Nieto
Hospital Clínico Universitario Virgen de la Arrixaca. Murcia
Objetivo: la eficiencia, considerada como efectividad al menor coste, de una nutrición parenteral (NP) de corta duración es escasa, por lo que debe usarse en casos seleccionados. Nuestro objetivo fue evaluar la calidad de la prescripción del soporte nutricional desde el punto de vista de la duración y analizar el indicador por servicios clínicos (SC), para la planificación de intervenciones que mejoren la calidad de la prescripción.
Material y métodos: estudio descriptivo, retrospectivo de 11 meses (enero-noviembre 2016) de la duración del tratamiento con NP de pacientes adultos ingresados en planta (excepción Anestesia-Reanimación). Los datos se obtuvieron del programa de elaboración de NP Nutriwin®. Para la evaluación de la calidad se adoptó el indicador "prescripción de NP de corta duración (< 5 días)" definiendo NP de corta duración aquella, que no supere los 5 días de duración de forma continuada. El indicador incluye las NP de corta duración relacionadas con el soporte nutricional mixto. Este indicador se obtiene mediante el cociente del número de pacientes con NP menor de 5 días, entre el número de pacientes que reciben NP, multiplicado por 100; siendo su valor de referencia del 5%.
Resultados: se registraron 634 pacientes, de los cuales 198 resultaron con NP menor de 5 días, por lo que el indicador global fue de 31.23%. Se prescribió NP en 8 SC, todos obtienen indicadores por encima del 5%, siendo los de indicador mayor: Ginecología (83.3%), UCI General (54.5%) y Urología (44.4%). Los SC con mejor calidad de la prescripción resultaron ser: Onco-hematología (26%), Cirugía General Digestivo (26.74%) y Digestivo (28.7%).
Conclusiones: el indicador de calidad de prescripción de NP de corta duración, está lejos del estándar. La evaluación de la calidad de un proceso nos orienta de las intervenciones a realizar para mejorar la calidad y la eficiencia.
P.031 Encuesta sobre el grado de aceptación por parte de profesionales sanitarios y estudiantes de tres test de valoración nutricional
Alejandro Sanz Paris1, Teresa Sanclemente Hernández2, Diana Boj Carceller1, Raquel Mauri Mur2, Alejandro Sanz Arque3, Beatriz Brun Valverde4, Beatriz Lardies Sánchez1, Leticia Pérez Fernández1, Isabel Azcona Monreal1, José Miguel Arbonés Mainar5
]]> 1Hospital Universitario Miguel Servet. Zaragoza. 2Facultad de Ciencias de la Salud y del Deporte. Huesca. 3Facultad de Medicina. Zaragoza. 4Hospital Clínico Universitario. Huesca. 5Unidad de Investigación Traslacional, IACS, IISA. ZaragozaIntroducción: además del MNA disponemos recientemente de un nuevo test de valoración nutricional propuesto por ESPEN y otro por ASPEN. Nos proponemos valorar mediante encuestas la aceptación que tienen estos tres test entre médicos y enfermeras en activo, así como entre estudiantes de medicina, enfermería y nutrición.
Material y métodos: se confeccionó y validó una encuesta en la que la primera hoja es la información del consentimiento informado, en la segunda hoja se recogen datos sobre el encuestado y en las tercera y cuarta hoja se presentan los tres test de valoración nutricional a estudio (ASPEN, ESPEN y MNA) con una escala de 1 a 5 para que el encuestado valore cada test según su claridad, sensibilidad, especificidad, rapidez y grado de discriminación. El estudio fue aprobado por el CEIC Aragón (PI16/0159). T-Student datos apareados, Chi cuadrado.
Resultados:
- Contestan 100 médicos (edad 45.9 ± 12), 73 enfermeras (40.08 ± 11), 319 estudiantes de medicina, 73 de nutrición, 33 de enfermería y 41 de formación profesional rama de dietética (edad 20.6 ± 2).
- La puntuación total es significativamente diferente (0.0001) entre los tres test: MNA 18.5 + 2.8, ESPEN 16.9 + 3.1 y ASPEN 16 ± 3.2 (máximo 25 puntos).
- Existen diferencias significativas entre los tres test en los 5 aspectos evaluados (p: 0.0001). Mayor puntuación en claridad: MNA (4.3 + 0.8), sensibilidad ASPEN (3.6 ± 0.9), especificidad (3.6 ± 0.9), rapidez ESPEN (4.28 ± 0.9) y discriminativo ASPEN (3.89 + 1.05).
- No hay diferencias entre hombres y mujeres. Hay diferencias entre profesionales en activo y estudiantes en la valoración total de MNA (p: 0.01) y ASPEN (p: 0.0001).
Conclusiones: MNA es el mejor valorado en conjunto, ESPEN destaca por su rapidez y ASPEN por su sensibilidad, especificidad y discriminación.
]]>
P.032 Evaluación de la disfagia ambulatoria en una consulta de nutrición
María Demelza Farrais Luis, Néstor Benítez Brito, Goretti Gutiérrez Barraso, Nieves Caracena Castellano, Enrique Palacio Abizanda
Servicio de Endocrinología y Nutrición. Hospital Universitario Nuestra Señora de Candelaria. Santa Cruz de Tenerife
Introducción: la disfagia es un síndrome altamente prevalente e infradiagnosticado que repercute drásticamente sobre el pronóstico clínico del paciente.
Objetivos: analizar las solicitudes de interconsulta al servicio de endocrinología y nutrición por sospecha de disfagia en pacientes ambulatorios.
Material y métodos: estudio observacional, retrospectivo, de pacientes sometidos al Método de Exploración Clínica Volumen-Viscosidad (MECV-V), que acuden a consulta de Enfermería de Nutrición derivados por otros especialistas ante sospecha de disfagia (Diciembre/2015-Diciembre/2016) (n = 57). Se recogieron las siguientes variables: edad, sexo, patología, pérdida de peso, síntomas de disfagia previos, exitus, tratamiento con espesante, rehabilitación y test MECV-V. Se efectúa análisis descriptivo de las variables descritas anteriormente mediante SPSS versión 21.
Resultados: edad: 69,70 ± 13,83 años, 50,9% varones. Patologías: Parkinson (31,6%), Demencia-Alzheimer (26,3%), Ictus (15,8%), Oncológico (7%), Infeccioso (3,5%), Otros (15,8%). Un 82,5% refiere síntomas de disfagia previos y un 28,1% relató pérdida de peso. El MECV-V fue positivo en el 52,6% de la muestra. De éstos, hubo alteración en la eficacia en el 84,2%, mientras que alteración a la seguridad hubo en un 6,84% (néctar), un 10,83% a líquido, y un 3,99% a puddding. Se derivaron a rehabilitación un 21,1%, y se pauto espesante en el 50,9%. Un 5,3% sufrieron exitus. Del total de la muestra analizada, ningún paciente recibió NE por SNG o PEG.
Conclusiones:
- Las interconsultas que se realizan al servicio podrían considerarse escasas dada la elevada prevalencia de disfagia descrita. ]]>
P.033 Valoración y seguimiento de las ostomías de alimentación en el Hospital Universitario Joan XXIII de Tarragona
Fiorella Palmas Candia, Ana Megia Colet, Theodora Michalopoulou Alevras, Inmaculada Simon Muela, Joan Vendrell Ortega, Ana Ruiz Serrano, Alessandra Gabillo Ciccia, Silvia Näf Cortes, Esther Solano Fraile
Hospital Universitario Joan XXIII. Tarragona IISPV. Universitat Rovira i Virgili. CIBERDEM, España
Introducción: en algunas situaciones clínicas es preciso el soporte nutricional a largo plazo mediante nutrición enteral. Existen diferentes tipos de ostomía y técnicas de colocación.
Objetivos: valorar la indicación de las ostomías de alimentación y su evolución según el tipo en nuestro centro.
Material y métodos: análisis retrospectivo de pacientes sometidos a gastrostomía quirúrgica (GQ), gastrostomía endoscópica percutánea (PEG) y yeyunostomía quirúrgica (YQ) desde 01/01/2013 hasta 01/07/2016.
Resultados: se registraron 93 pacientes (77,4% varones y 22,6% mujeres), con una edad media de 62 ± 15 años. Se clasifican los pacientes por año y tipo de ostomia (Tabla I) y según las indicaciones de colocación más frecuentes (Tabla II). El 53.8% fueron portadores de SNG previa y de nutrición parenteral el 17.2%. Durante el período de seguimiento 59 pacientes (63.4%) precisaron retirar la sonda. De estos, 40 (67.8%) se retiraron por éxitus: 13 con PEG (28% mortalidad), 13 con GQ (65% mortalidad) y 14 YQ (56% mortalidad). Solo 10 pacientes (11%) hicieron progresión a dieta oral, pudiendo retirar 5 PEG, 1 GQ y 4 YQ. La duración media hasta el éxitus fue de 214 días en las PEG, 79 en GQ y 267 en YQ. ]]>
Conclusión: la ostomía más prevalente es la PEG con una mortalidad más baja respecto a las otras dada la patología de base. La duración media de las ostomías hasta el éxitus es mayor de 3 meses.
P.034 Evaluación de la aplicación de un método de cribado automatizado para la detección precoz de riesgo de desnutrición hospitalaria
Verónica Ávila Rubio, Socorro Leyva Martínez, Cristina Novo Rodríguez, Carmen Yeste Doblas, M.ª Luisa Fernández Soto
Complejo Hospitalario Universitario de Granada. Granada
Introducción: desde 2011 el Hospital Universitario San Cecilio (HUSC) de Granada incluye en los informes de su laboratorio una alerta de riesgo de desnutrición (DN) hospitalaria basada en el sistema de Control Nutricional (CONUT). ]]>
Objetivo: valorar la evolución de un indicador de calidad del Proceso de Nutrición tras la instauración del CONUT. Conocer el perfil clínico de los pacientes con riesgo de DN según este sistema.
P.035 Valoración de ingesta de sal yodada durante el embarazo
Amparo Segura Galindo, Juan José Marín Peñalver, Virginia Sebastián, Mercedes Gámez Perales, Francisco Javier del Cañizo Gómez
Hospital Infanta Leonor. Madrid
Introducción: la baja ingesta de yodo durante el embarazo puede tener repercusiones en la maduración y desarrollo del feto.
Objetivo: evaluar la ingesta de sal yodada durante la gestación en una serie de pacientes remitidas a consulta. ]]>
P.036 Codificación del diagnóstico de desnutrición en el medio hospitalario de cara al alta de hospitalización
Luis Marín Martínez, Elena Hervás Abad
Servicio de Endocrinología y Nutrición. Hospital General Universitario Santa Lucía. Cartagena, Murcia
Introducción: la importancia de una correcta codificación del diagnóstico de desnutrición en el ámbito hospitalario repercute en un mejor seguimiento y tratamiento del estado nutricional del paciente.
Objetivos: analizar la codificación en el ámbito hospitalario del diagnóstico de desnutrición a la hora del alta de hospitalización de especialidades hospitalarias no relacionadas con la Endocrinología y Nutrición.
Material y métodos: se analizaron 72 historias clínicas de pacientes ingresados en las plantas de hospitalización del Hospital General Universitario Santa Lucía de Cartagena. Todos los pacientes había sido valorados mediante los test de cribado nutricional Nutrition Risk Screening (NRS 2002) y Mini Nutritional Assessment (MNA), siendo catalogados como desnutridos. ]]>
P.037 Resultados, cumplimiento y propuestas de mejora en la implantación de un protocolo de cribado nutricional
Cristina Herranz Fernández, Gemma Simats Oriol, Cristina Romagosa Vives de la Cortada, Cristina Fernández Chavez, Gabriela Monroy Rodríguez, Gerardo Sáenz de Navarrete Ribera
Hospital General de St. Boi. Parc Sanitari St. Joan de Déu. Sant Boi de Llobregat, Barcelona
Introducción: la desnutrición hospitalaria constituye un problema sanitario de elevada prevalencia especialmente en población > 70 años (30-50%) que repercute negativamente en la evolución del paciente. Para detectar y tratar la desnutrición de forma precoz, hace 2 años implantamos un cribado nutricional al ingreso aplicable a aquellos pacientes considerados de mayor riesgo. Con el tiempo y habiendo detectado un bajo cumplimiento del mismo se han planteado mejoras que no han sido efectivas siendo necesaria una evaluación más exhaustiva.
Objetivos: valorar resultados y grado de cumplimiento del cribado durante tres meses y plantear nuevas propuestas de mejora para incrementar su cumplimiento y favorecer así la detección y tratamiento precoz de la desnutrición hospitalaria. Valorar la necesidad de seguir realizando una detección precoz de la desnutrición mediante un cribado.
Material y métodos: estudio descriptivo que analiza resultados de los primeros tres meses tras la incorporación de una enfermera dedicada a detectar los pacientes con criterios de inclusión e informar a la enfermera responsable de su cribado. Comparamos los pacientes que esperábamos fuesen cribados según criterios de inclusión con los que finalmente lo fueron durante tres meses de junio a agosto de 2016.
Resultados: en este período 43 pacientes fueron IC a nuestra unidad de nutrición, por protocolo que cumplían criterios de inclusión y que se incluyeron en protocolo. Respecto a los pacientes que era esperable fueran incluidos representa un 19.63%. De los pacientes cribados un 30% presentaban desnutrición. Además de los resultados, se han observado una serie de dificultades en su cumplimiento; escaso tiempo de enfermería de las unidades de hospitalización para detectar pacientes con criterios de inclusión, inversión de tiempo extra por parte de nuestra enfermera de servicio. ]]>
P.038 Implementación de un programa de calidad asistencial nutricional en el paciente oncológico por parte del Servicio de Endocrinología y Nutrición del Hospital Universitario Reina Sofía de Córdoba
Rafaela López Losilla, Rosario Lozano Sierra, Serafina Mérida Sánchez, Eugenia Román Carrillo, María José Molina Puerta, Alfonso Calañas Contiente, Gregorio Manzano García
Hospital Universitario Reina Sofía. Córdoba
Introducción: la desnutrición (D) es un problema frecuente en los pacientes oncológicos (PO). Las personas mal nutridas están menos capacitadas tanto para superar la enfermedad como para soportar los tratamientos asociados. Con el programa NutrA conseguimos la monitorización del cribaje nutricional y de las mejoras en los parámetros nutricionales.
Objetivo: valorar el estado nutricional del paciente oncológico (PO) y el cumplimiento de las pautas dietéticas aportadas por el Servicio de Endocrinología y Nutrición (SEN) del Hospital Universitario Reina Sofía de Córdoba.
Material y métodos: debido a la prevalencia de riesgo de D de PO en el SEN se utiliza un protocolo basado en cribado nutricional MUST y VGS. Todos los PO recibieron recomendaciones nutricionales y, atendiendo a su estado, se inició protocolo de soporte nutricional (SN). Se realizan evaluaciones periódicas para observar su evolución y aparición de efectos secundarios que pudieran complicar su estado nutricional, utilizando una plataforma online NutrA para el registro de datos de los pacientes.
Resultados: entre julio de 2015 y diciembre de 2016 a la visita basal acudieron un total de 150 PO, (65,33% hombres y 38,66% mujeres); Tipo de tumor: ORL (52,66%), Estomago (12%), Páncreas (8.6%), colon (5.3%), otros (21%). Teniendo en cuenta las patologías con más riesgo nutricional (ORL, estómago, páncreas y colon) (n: 118): VGS al inicio / fin (%): A (13.56/17.90), B (63.55/60.13) C (22.88/21.9). Siendo tratadas el 100% de dichas patologías con SN y consiguiendo un cumplimento del PO del 79.48%.
Conclusiones: la implementación de un programa asistencial nutricional permite registrar parámetros nutricionales en PO con más riesgo de D, un mejor y eficaz abordaje nutricional del paciente, mejorando parámetros nutricionales y sus consecuencias, asegurando, por medio de una atención personalizada, un correcto control y cumplimiento de las pautas recomendadas.
P.039 Perfil de patología de pacientes remitidos a consultas externas de nutrición y dietética de una unidad de nutrición
Miriam Moriana Hernández1, Neus Bosch Sierra2, Miguel Civera Andrés1, Ning Yun Wu Xiong1, Blanca Alabadí Pardiñes2, José Francisco Martínez Valls1,3, Juan Francisco Ascaso Gimilio1,3
1Hospital Clínico Universitario. Valencia. 2INCLIVA Insituto de Investigación Sanitaria. Valencia. 3Universidad de Valencia. Valencia
Objetivos: describir el perfil de patologías de los pacientes remitidos a las Consultas Externas de Nutrición y Dietética (NyD). Evaluar la necesidad de modificaciones dietéticas, suplementación nutricional oral (SNO) y/o nutrición enteral (NE) a través de gastrostomía endoscópica percutánea (PEG).
Material y métodos: estudio longitudinal y retrospectivo de los pacientes remitidos a las Consultas Externas de NyD durante un año (de Noviembre 2015 a Noviembre 2016). Se ha evaluado la patología de los pacientes como criterio de remisión y la necesidad de modificaciones dietéticas, SNO y/o NE por PEG.
Resultados: de los 224 pacientes remitidos, un 47% fueron remitidos por sobrepeso u obesidad, un 32% por enfermedad oncohematológica, un 6% por cirugía gastrointestinal, un 5% por intolerancia o alergia alimentaria, un 3% por insuficiencia pancreática exocrina, un 3% por disfagia orofaríngea, un 2% por desnutrición, un 2% con otros tipos de patología, un 1% por anciano frágil y otro 1% por enfermedad renal crónica. De estos pacientes, un 100% requirió modificaciones dietéticas, un 16% SNO y un 8% NE por PEG.
Conclusiones:
- La principal patología como criterio de remisión a Consultas Externas de NyD es el sobrepeso y la obesidad, seguida de los pacientes onco-hematológicos.
- Todos los pacientes remitidos precisaron modificaciones dietéticas independientemente de su patología, por lo que la figura del Dietista-Nutricionista es imprescindible en las Consultas Externas de Nutrición.
P.040 Evolución histórica de la prescripción dietética en un hospital de tercer nivel
Néstor Benítez Brito, Irina Delgado Brito, Francisca Pereyra-García Castro, José Pablo Suárez Llanos, Eva María Herrera Rodríguez, José Gregorio Oliva García
Servicio de Endocrinología y Nutrición. Hospital Universitario Nuestra Señora de Candelaria. Santa Cruz de Tenerife
Introducción: la desnutrición hospitalaria es un problema frecuente. Sin embargo, son pocos los trabajos que evalúan la prescripción dietética que se realiza en los centros hospitalarios.
Objetivo: analizar las características de la prescripción dietética en los pacientes hospitalizados.
Material y métodos: estudio descriptivo de corte transversal para analizar el total de dietas prescritas en nuestro centro durante el periodo de informatización de la historia (2003-2015). Las variables recogidas son: tipo de dieta y año. Se analiza el total de dietas prescritas en el periodo estudiado utilizando el programa SPSS 19.0.
Resultados: total dietas prescritas en el periodo estudiado: 12.189.344,00. Prescripción por tipo de dieta: absoluta (931.457; 7,64%), basal (3.335.219; 27,36%), basal pediátrica (493.476; 4,05%), metabólica 1000 kcal (40.109; 0,33%), metabólica 1500 kcal (1,738,229; 14,26%), metabólica 2000 kcal (1.157.076; 9,49%), metabólica 3000 kcal (3.718; 0,03%), dietas de progresión ó post-quirúrgicas (861.238; 7,07%), túrmix (1.145.400; 9,40%), túrmix pediátrico (250.820; 2,06%); blanda masticación (633.997; 5,20%), fácil digestión (236.835; 1,94%), astringente (167.943; 1,38%), protección bilio-pancreática (573.026; 4,70%), nefrológicas (108.674; 0,89%), baja carga bacteriana (70.526; 0,58%), sin gluten (16.587; 0,14%), rica en fibra (156.234; 1,28%), total vegetarianas (75.851; 0,62%), especiales (12.910; 0,11%).
Conclusiones: las dietas más prescritas en nuestro centro son las terapéuticas. Dentro de esta pauta, las dietas metabólicas reciben la mayor parte de la prescripción. Sin embargo, la dieta de 1500 kcal no debe ser la dieta de referencia metabólica ya que los requerimientos nutricionales de los pacientes son elevados. Se debe corregir esta prescripción, además de reducir el código de dietas.
]]> P.041 Nutriciones parenterales individualizadas en un hospital universitario: prevalencia y motivos de su utilización
Manuel Soria Soto, Fátima Martínez-Lozano Aranaga, Isabel Cremades Navalón, Tamara Monedero Saiz, María Alejandra Asensio Ruiz, Carmen Sánchez Álvarez
Unidad de Nutrición. Hospital General Universitario Reina Sofía. Murcia
Introducción: la nutrición parenteral (NP) es una práctica habitual en los hospitales. La amplia oferta de las casas comerciales nos permite elegir la NP normalizada más ajustada a las necesidades de los pacientes, pero hay ocasiones en las que se precisa un aporte personalizado para cubrir las necesidades específicas de cada paciente.
Objetivo: valorar cuantos pacientes precisan NP individualizada. Valorar los motivos que determinan dicho ajuste.
Material y métodos: estudio retrospectivo de datos prospectivos de las NP prescritas en un hospital universitario (años 2014 y 2015). Datos analizados: Número de NP prescritas, número de NP individualizadas, diagnósticos que motivaron dicha prescripción y motivos de la individualización. Los datos fueron recogidos de las hojas de seguimiento de NP de la Unidad de Nutrición.
Resultados: se prescribieron 236 NP (115 en 2014 y 121 en 2015); 47(19,9%) de las cuales fueron individualizadas. Las causas que motivaron la individualización de NP fueron: Restricción hídrica (12 pacientes), hiperglucemias (11 pacientes), alteraciones electrolíticas (9 pacientes), hipertrigliceridemia (7 pacientes), insuficiencia renal (7 pacientes) y aumento de las necesidades proteicas (1 paciente). Las NP individualizadas fueron prescritas principalmente en pacientes malnutridos en postoperatorio (28%), íleo paralítico (17%) y estenosis gastrointestinales (13%).
Conclusiones: aproximadamente 1 de cada 5 pacientes con NP requirió una NP individualizada. Las causas más comunes para el uso de NP individualizadas fueron la restricción hídrica, las hiperglucemias y las alteraciones electrolíticas. La mayor parte de los pacientes que precisaron NP individualizada fueron malnutridos. Aunque las NP tricamerales se prescriben frecuentemente, en ocasiones es necesario diseñar nutriciones individualizadas adaptadas a diversas situaciones nutricionales.
P.042 Ambiente obesogénico y exceso de peso: revisión bibliográfica de los instrumentos de recolección de datos
]]> Alba Martínez García1, Pamela Pereyra Zamora1, M.ª Eugenia Galiana Sánchez1, M.ª Carmen Ballesta Sánchez1,2, Manuela Ibarra1,3, Josep Xavier Esplugues Pellicer1,4, Cristóbal Llorens Iborra1,5, Eva María Trescastro López11Universidad de Alicante. Alicante. 2Unidad de Nutrición. Hospital San Juan de Alicante. Alicante. 3Dirección de Enfermería de Atención Primaria. Departamento de Salud de Elche. Elche, Alicante. 4Unidad de Documentación Clínica y Admisión. Hospital Marina Baixa. La Vila Joiosa, Alicante. 5Centro de Salud Pública de Denia. Denia, Alicante
Objetivos: realizar una revisión bibliográfica con el objeto de conocer los instrumentos de recogida de datos que permitan relacionar el entorno obesogénico con el exceso de peso en adultos.
Material y métodos: se realizó una búsqueda en las siguientes bases de datos: Medline, Scopus, Cochrane, Scielo y Web of Science y se seleccionaron los artículos publicados entre enero de 1997 y noviembre de 2016. Los descriptores utilizados fueron: "Surveys and Questionnaires", "Environment", "Obesity" y "Adult", y la estrategia de búsqueda varió en función de la base datos. Se seleccionaron aquellos instrumentos validados, teniendo en cuenta el tipo de información recogida, el país de implementación y el año de realización.
Resultados: se encontraron 297 documentos, se seleccionaron 38 en función de la temática y finalmente se incluyeron 6. Se observó que existe una herramienta que identifica los factores ambientales del macro y micro ambiente, incluyendo dimensiones físicas, económicas, políticas y socio-culturales (ÁNGELO Framework; Australia, 1999), mientras que otros analizan el ambiente obesogénico a través de diferentes perspectivas. Existen aquellos que evalúan el ambiente construido en barrios (S-VAT; Holanda, 2012), o relacionando las características del terreno con los hábitos de personas inmigrantes (MOPE-Q; Australia, 2014); y otros que caracterizan el ambiente alimentario analizando la oferta de alimentos saludables y la publicidad en tiendas y restaurantes (NEMS-Store y NEMS-Restaurant; Estados Unidos, 2007) o evaluando la percepción de la población sobre su propio ambiente alimentario (NEMS-Perceived; Estados Unidos, 2015).
Conclusiones: pocos países han desarrollado instrumentos que recojan información sobre el ambiente obesogénico y el exceso de peso. Además, no existe uniformidad en los instrumentos de recolección de datos y las herramientas descritas miden aspectos diferentes del mismo.
FARMACIA
P.043 Evaluación de la utilización de espesante comercial en pacientes con disfagia
Juan González Valdivieso1, Monsterrat Quero1, Mercè Capo Pallàs1, Isabel Cots Seignot1, Sonia Martínez Cano1, Laura Pérez Campos3, Silvia del Rey Vito2, Camilo Fernández Martínez1, Mireia Llonch Masriera1, Cristina Roure Nuez1
]]> 1Servei de Farmacia, 2Servei de Geriatria y 3CAP Terrassa Est. Consorci Sanitari de Terrassa. BarcelonaObjetivo: evaluar la utilización de espesante comercial (Nutilis®) prescrita al alta hospitalaria y atención Primaria en pacientes con diagnóstico reciente de disfagia.
Material y métodos: estudio observacional retrospectivo realizado en un centro hospitalario integral que atiende a una población de unos 200.000 habitantes. Criterios de inclusión: pacientes de edad mayor a 18 años con prescripción de espesante y dispensación desde el servicio de farmacia del hospital de enero a diciembre de 2014. Variables de estudio: edad, especialidad del médico prescriptor, adherencia a la utilización de espesante, y reingreso hospitalario, motivo de reingreso hospitalario por broncoaspiración/neumonía aspirativa y exitus al año de inicio de espesante. La adherencia a la utilización de espesante se lleva a cabo a partir del registro de dispensaciones (paciente adherente igual a registro de dispensaciones mayor al 80%). Se analiza las correlaciones entre las distintas variables mediante el coeficiente de correlación de Pearson.
Resultados: se incluyeron 378 pacientes de 83,46 años de media de edad, el 55% (n = 208) son del Servicio de Geriatría. La tasa de exitus y de reingreso hospitalario al año de empezar la utilización de espesante fue del 32% (n=121) y 42,1% (n=159), respectivamente. En el 11,6% (n = 44) del total de los pacientes el motivo de reingreso hospitalario al año fue por broncoaspiración/neumonía aspirativa. El 38,1% (n = 144) fue adherente a las dispensaciones de espesante comercial. La adherencia a la utilización del espesante mostró una correlación negativa con el reingreso hospitalario al año de inicio de utilización con espesante (P < 0,007), pero no con las variables exitus y reingreso hospitalario por broncoaspiración/neumonía aspirativa (P > 0,05).
Conclusiones: únicamente el 38% de los pacientes que inician tratamiento con espesante comercial son adherentes a las dispensaciones desde el servicio de farmacia de hospital los cuales tienen un menor riesgo de reingreso hospitalario en un periodo de un año.
P.044 Evaluación nutricional en pacientes con disfagia en un servicio de farmacia
Hadriana Fernández Vega, Cristina Vázquez López, Natividad Lago Rivero, M.ª Jesús Rancaño Bermúdez, M.ª Nieves Taboada Pazo, M.ª Teresa Inaraja Bobo, Guadalupe Piñeiro Corrales
Servicio de Farmacia. Complejo Hospitalario Universitario de Vigo. Vigo
Objetivo: analizar las intervenciones nutricionales realizadas el Servicio de Farmacia en pacientes ambulatorios con trastornos de deglución. ]]>
Material y métodos: estudio transversal y prospectivo llevado a cabo entre enero y noviembre de 2016 en un hospital de tercer nivel. Para la realización del estudio se revisaron los datos de todos los pacientes ambulatorios con disfagia que acuden al Servicio de Farmacia a recoger un módulo de almidón de maíz modificado. Los datos fueron recogidos de la Historia Clínica electrónica del paciente (Ianus) y del programa de dispensación electrónica ambulatoria (Silicon). A los pacientes con disfagia que acuden a la consulta externa de farmacia se les realiza una valoración nutricional (Mini Nutricional Assessement (MNA) y bioquímica general con parámetros nutricionales) al inicio, a los 6 meses y, posteriormente cada año.
P.045 Intervenciones farmacéuticas en una unidad de dispensación a pacientes externos: screening para errores de administración e interacciones alimento-medicamento
Alice Charlotte Viney, María Sergia García Simón, Amelia María Chica Marchal, María del Rocío Gutiérrez Cívicos, María Henar García Lagunar, Iris Muñoz García, Andrés García Márquez, Elena Conesa Nicolás, Sara Núñez Bracamonte, Inmaculada Gema Pérez Pérez
Hospital General Universitario Santa Lucía. Cartagena, Murcia
Objetivos: determinar las interacciones alimento-medicamento (IAM) y/o errores de administración de pacientes en una unidad de dispensación a pacientes externos (UFPE).
Material y métodos: estudio preliminar, prospectivo durante un mes de una muestra aleatoria simple de pacientes en una UFPE. Criterios de inclusión: pacientes sin cambios de tratamiento en los últimos tres meses, ≥3 dispensaciones. Criterios de exclusión: pacientes con cambios de tratamiento en los últimos tres meses, < 3 dispensaciones. Los datos se recogieron mediante entrevista clínica (EC) con preguntas sobre la pauta y administración con o sin alimentos y el programa Selene® de prescripción médica y SAVAC® de gestión faramacoterapéutica. Variables recogidas: historia clínica, sexo, edad, medicamento, servicio médico, conocimiento de pauta, administración con o sin alimentos y actuación farmacéutica.
Resultados: se incluyeron 34 pacientes [58,8% hombres; mediana de edad: 56,5 (7-81) años] con 46 medicamentos dispensados: 10 capecitabina, 3 dolutegravir, 2 temozolamida, 2 pazopanib, 2 tenofovir/emtricitabina, 2 ritonavir, 1 crizotinib, 1 eltrombopag, 1 sildenafilo, 1 nevirapina, 1 sunitinib, 1 cinacalcet, 1 regorafenib, 1 apremilast, 1 axitinib, 1 paritaprevir/ombitasvir/ritonavir, 1 dasabuvir, 1 etravirina, 1 darunavir/cobicistat, 1 dasatinib, 1 saquinavir, 1 lapatinib, 1 enzalutamida, 1 entecavir, 1 rilpivirina, 1 darunavir, 1 raltegravir, 1 maraviroc, 1 lenalidomida, 1 fampridina, 1 bosentan. La distribución por servicios fue: 21 oncología, 15 medicina infecciosa, 3 digestivo, 2 hematología, 2 reumatología, 1 cardiología, 1 endocrinología, 1 neurología. Todos conocían la pauta, siendo correcta la administración con o sin alimentos en 29(85,3%) pacientes. En 5 (14,7%) pacientes, se realizó atención farmacéutica dando información sobre el medicamento para evitar las IAM detectados. ]]>
P.046 Monitorización de pacientes con nutrición parenteral total
Sonsoles García Rodicio, María Moreno García, Marta Madrid González
Hospital Universitario Río Hortega. Valladolid
Objetivo: analizar la tasa de cumplimiento del protocolo de monitorización de pacientes con nutrición parenteral total (NPT) propuesto en los estándares de práctica de la Sociedad Española de Farmacia Hospitalaria (SEFH), según los datos disponibles en la historia clínica informatizada. Identificar oportunidades de mejora.
Material y métodos: estudio observacional retrospectivo de 4 meses de pacientes con NPT >7 días. Selección de pacientes mediante MedicalOneParenteral® y revisión de sus historias clínicas. Se recoge: edad, sexo, servicio, duración de NPT y los parámetros analíticos incluidos en el protocolo, agrupados en Díez categorías según su periodicidad de análisis: 1/calcio, fósforo, magnesio, función hepática; 2/sodio, potasio, cloro, urea, creatinina; 3/hemograma; 4/triglicéridos; 5/glucosa; 6/albúmina, prealbúmina, transferrina; 7/coagulación; 8/peso; 9/balance de fluidos; 10/ balance nitrogenado.
Resultados: se definió tasa de cumplimiento > 90% óptima; 90-60% adecuada y < 60% insuficiente. Resultados: Recibieron NPT 69 pacientes, edad mediana 66[37-91] años y duración mediana de NPT 15[7-79] días. Según los datos disponibles en la historia clínica, la tasa de cumplimiento fue: Pacientes críticos (Cuidados Intensivos o Reanimación Quirúrgica; 33/69): Cumplimiento óptimo en categorías 2, 3, 5, 7, 8 y 9; adecuado en categorías 6 y 10, e insuficiente en categorías 1 y 4. Pacientes estables (36/69): Cumplimiento óptimo en categorías 2, 3, 4, 5 y 6; adecuado en categoría 7 y 9, e insuficiente en categorías 1, 8 y 10.
Conclusiones: la tasa de cumplimiento es diferente en pacientes críticos frente a estables. En críticos el seguimiento es insuficiente en las complicaciones metabólicas. En estables destaca tasa cero de cumplimiento en el registro del peso y en la realización del balance nitrogenado. Se identifican como oportunidades de mejora: a) inclusión en la historia clínica de la valoración nutricional; y b) realización de una sesión conjunta sobre complicaciones metabólicas.
]]> P.047 Posible impacto económico de los nuevos espesantes
Alejandro Sanz Paris1, Olga Pereira Blanco1, Diana Boj Carceller1, Javier Pérez Nogueras2, Antonio Serrano Oliver3, Carmen Lorente Mirallas4, Beatriz Lardies Sánchez1, Leticia Pérez Fernández1, Isabel Azcona Monreal1, José Miguel Arbonés Mainar5
1Hospital Universitario Miguel Servet. Zaragoza. 2Residencia Elias Martínez. Zaragoza. 3Residencia Casa Amparo. Zaragoza. 4Residencia Las Fuentes. Zaragoza. 5Unidad de Investigación Traslacional, IACS, IISA. Zaragoza
Introducción: la aparición de nuevos espesantes que requieren menos cantidad de producto para conseguir el mismo grado de viscosidad hace sospechar un ahorro económico puesto que el precio del espesante está regulado por gramos de producto. Nos proponemos realizar un estudio comparativo del coste de la utilización de espesante con almidón modificado (A), frente a los otros tres nuevos con maltrodextrinas.
Material y métodos: se recoge el consumo de espesante A en nuestro hospital y residencia geriátricas asociadas durante 6 meses para evitar la estacionalidad. A partir de ese dato se calcula el consumo teórico con los otros espesantes basados en maltrodextrinas y el costo económico teórico. Calculo del consumo teórico: se ha realizado por dos métodos para confirmar la precisión del cálculo. a) Calculamos la cantidad de agua que se había espesado a néctar con A y a partir de ese dato se calculó los gramos necesarios con los otros espesantes para conseguir esa misma cantidad de agua néctar; y b) multiplicamos los gramos consumidos de espesante A dividido por 4,5 (gramos necesarios para espesar a néctar 100 cc de agua) y multiplicado por los gramos necesarios para espesar a néctar 100 cc de agua de cada espesante.
Resultados: los resultados se exponen en la tabla I.
P.048 Evaluación del uso de control gravimétrico como control de calidad de la elaboración de nutrición parenteral
]]> Consuelo Pellicer Franco, Amelia de la Rubia NietoHospital Clínico Universitario Virgen de la Arrixaca. Murcia
Objetivo: comparar el uso del control gravimétrico frente al control visual del volumen de la bolsa de nutrición parenteral (NP) como medida de calidad de la elaboración de NP.
Material y métodos: se registraron los errores de elaboración de NP detectados mediante control visual entre enero 2012-mayo 2014 cuando se establece el control gravimétrico en NP pediátrica. En Enero de 2016 se adoptó también el control gravimétrico de las NP adultas elaboradas. En el control gravimétrico se adoptaron como puntos de corte: 3% para NP con volumen inferior a 300 ml, 5% para volúmenes entre 300-1000 ml y 10% para volúmenes superiores a 1000 ml, gestionado por programa informático de NP Nutriwin®.
Resultados: en el periodo enero 2012-mayo 2014 se elaboraron 14.288 NP, detectándose mediante control visual un total de 26 (0.5%) errores de elaboración, 18 (0.6%) en NP adulta y 8 (0.4%) en pediatría. Entre Junio 2014-Diciembre 2015, de 9.944 NP elaboradas se recogieron 39 (0.9%) errores, correspondiendo 6 (0.2%) a la elaboración de NP adulta y 33 (1.7%) para la NP pediátrica detectados mediante control gravimétrico. De enero-eeptiembre 2016, del total de 4.795 NP, se han cometido 33 (0.7%) errores detectados todos por gravimetría, perteneciendo 8 (0.4%) a la NP adulta y 24 (1%) a NP pediátrica.
Conclusión: la adopción del método gravimétrico ha aumentado la tasa total de detección de errores de 2012 a 2014 en un 44%, debido principalmente a la NP pediátrica que aumentó en un 76%. La inclusión del método gravimétrico en la NP adulta también duplicó la tasa del grupo, pero la tasa total se ha reducido de 2014 a 2016 debido a la disminución en un 70% de los errores en pediatría, por lo que ha mejorado la calidad de la elaboración de NP.
P.049 Validación de sistemas automatizados de elaboración de nutrición parenteral
Pablo Piera Pérez, David Berlana Martín, Paula Gordi López, Sonia Terradas Campanario, Julio Martínez Cutillas
Hospital Universitario Vall d'Hebron. Barcelona
]]> Objetivos: validar la calidad y fiabilidad de las medidas de control gravimétrico en la preparación automatizada de nutrición parenteral (NP).
P.050 Robotización de la preparación de nutriciones parenterales
Sara Blanco Dorado1, Laura García Quintanilla1, Miguel González Barcia1, José María Giráldez Montero1, Anxo Fernández Ferreiro1,2, Miguel Carrero Pazos2, María Jesús Lamas Díaz1
1Hospital Clínico Universitario de Santiago de Compostela. Santiago de Compostela, A Coruña. 2Universidade de Santiago de Compostela. Santiago de Compostela, A Coruña
]]> Objetivos: evaluar el impacto de la implantación de un sistema automatizado (Exacta-Mix 2400® Baxa) en la calidad de la elaboración de NP (nutrición parenteral).
P.051 Evaluación de la seguridad y calidad de la prescripción de nutriciones parenterales de corta duración en un hospital general de tercer nivel
María del Mar Ruiz Jiménez, Consuelo Pellicer Franco, Amelia de la Rubia Nieto
Hospital Clínico Universitario Virgen de la Arrixaca. Murcia
Introducción y objetivo: la duración de la nutrición parenteral (NP) nos indica la calidad de su prescripción: "prescripción de NP de corta duración (< 5 días)" cuyo valor de referencia es del 5%. Nuestro objetivo fue evaluar la prescripción de NP de corta duración, así como su influencia en la seguridad del paciente.
Material y métodos: estudio descriptivo, prospectivo, de dos meses de duración, de adultos ingresados con NP menos de 5 días. Se excluyeron los pacientes críticos. Los datos fueron recogidos de la historia clínica electrónica (Selene®) y del pase de visita con la unidad de nutrición y fueron informatizados mediante tabla Excel. ]]>
P.052 Variación de colesterol total como predictor de la evolución nutricional en nutrición parenteral
Marta de Antonio Cuscó, Nuria Carballo Martínez, Javier Mateu de Antonio
Hospital del Mar. Barcelona
Objetivo: estudiar qué variables basales, inflamatorias, de aportes nutricionales, o evolutivas durante la primera semana de nutrición parenteral (NP) predecirían una mejoría nutricional al final de NP. ]]>
Material y métodos: estudio retrospectivo piloto en un hospital universitario de 400 camas durante 01/2016-11/2016. Pacientes incluidos: adultos con NP durante ≥ 7 días con ≥ 3 determinaciones (basal, a la semana y al final de NP) de variables nutricionales (VN) (albumina, prealbúmina, colesterol y linfocitos) e inflamatorias (PCR). Datos recogidos: demográficos, antropométricos, diagnóstico, indicación de NP, servicio (quirúrgico/médico), estado (critico/no crítico), gravedad (MPM-II), VN, PCR, diferencias de VN (VN a la semana-VN basales), aportes nutricionales durante la primera semana (proteínas y kcal/kg/día), duración de NP, estancia y mortalidad. Se consideró mejoría nutricional, el aumento 3 VN al final de NP. Estadística: Prueba de Fisher, U de Mann-Whitney y regresión logística binaria. Las variables incluidas inicialmente en la regresión cumplieron p≤0.20 en el análisis univariante. Valores: mediana (Q1-Q3).
P.053 Factores predictivos de hiperglucemia en pacientes con nutrición parenteral
Júlia Pardo Pastor, Cristina Sangrador Pelluz, Sara Gallardo Borge, Salvador Quintana, Pablo March López, Rosa Garriga Biosca, Elisabeth Navas Moya, Itziar Martínez de Lagrán, Jordi Nicolás Picó
Hospital Universitari Mútua Terrassa. Terrassa, Barcelona
Objetivo: identificar los factores predictivos de hiperglucemia en pacientes con nutrición parenteral (NP) de forma que permitan orientar el diseño de una NP de inicio.
Material y métodos: estudio observacional retrospectivo (Enero-Junio 2016) realizado en un hospital universitario de 450 camas. Criterios inclusión: pacientes adultos que recibieron NP central. Variables recogidas [programa de seguimiento nutricional (Nutridata®) e historia clínica]: sexo, edad, índice de masa corporal (IMC), perfil de paciente (crítico, médico, quirúrgico), diagnóstico, comorbilidades, duración e hidratos de carbono/kg (HC/kg) aportados en la NP, glucemia previa a la NP y otros tratamientos potencialmente hiperglucemiantes. Definición hiperglucemia: tres glucemias consecutivas >150 mg/L o dos >180 mg/L. Análisis estadístico (programa SPSS®.v.24): descriptivo (medidas de tendencia central y dispersión, frecuencias absolutas), bivariante (test Chi-cuadrado, t-student) y multivariante (regresión logística binaria).
Resultados: se incluyeron 109 pacientes, 66,1% hombres, edad media 64,7 ± 15,1 años e IMC de 25,8 ± 5,1 kg/m2. Perfil paciente: 68,8% quirúrgicos, 18,3% críticos y 12,8% médicos. Diagnóstico mayoritario: cirugía gastrointestinal (58,7%). Comorbilidades: 14,7% diabetes mellitus (DM), 21,1% dislipemia, 13,8% hipertensión y <4% insuficiencia cardiaca (IC), renal o hepática. Duración media de la NP: 9,5 ± 6,4 días. Media de HC/kg aportados: 2,9 ± 0,6 g/kg. Glucemia media previa: 128,9 ± 45,2 mg/L. Tratamientos: 20,2% corticosteroides, 7,3% octreótido y ninguno inmunosupresores. Los factores predictivos identificados tras el análisis multivariante fueron DM (OR: 13,733, IC 95% 2,567-73,462, p = 0,002), glucemia previa (OR: 1,034, IC 95% 1,017-1,050, p < 0,001) y tratamiento con corticosteroides (OR: 5,185, IC 95% 1,514-17,759, p = 0,009). No se obtuvo significación estadística en relación a paciente crítico, IC e HC/kg, variables que sí fueron significativas en el análisis bivariante. ]]>
P.054 Efectividad de la retirada y posterior reintroducción de la emulsión lipídica en nutrición parenteral después de episodio de hipertrigliceridemia grave
Nuria Carballo Martínez, Marta de Antonio Cuscó, Xavier Mateu de Antonio
Hospital del Mar. Barcelona
Objetivos: evaluar la efectividad de la retirada de la emulsión lipídica (EL) en un episodio de hipertrigliceridemia grave (HTG) (> 400 mg/dL) durante nutrición parenteral (NP) para disminuir la trigliceridemia (TG) < 400 mg/dL. Adicionalmente, en los pacientes con disminución de HTG, evaluar el impacto de la reintroducción de la EL en la TG.
Material y métodos: estudio retrospectivo en hospital universitario de 400 camas. Se incluyeron pacientes adultos con TG basal < 250 mg/dL en los que se detectó HTG durante el curso de NP. Variables generales: demográficas, antropométricas, servicio (quirúrgico/médico), estado (crítico/no crítico), índice de comorbilidad Charlson (ICharlson), indicación y duración de NP, estancia y mortalidad. Variables principales: TG basal, valor de HTG, tiempo de aparición de HTG,% pacientes con TG <400 mg/dL tras retirada de EL, tiempo hasta esta disminución, valor TG tras retirada de EL (TGREL). En los pacientes en que se reintrodujo EL, TG resultante (TGIEL). Valores representados como mediana (Q1-Q3).
Resultados: pacientes incluidos: 23. Hombres: 14 (60,9%). Edad 61,0 (53,0-74,0). IMC 27,1 (22,8-29,8) kg/m2. Médicos 14 (60,9%). Críticos 13 (56,5%). ICharlson 6,8 (3,5-11,9). Indicación NP: complicaciones postoperatorias 8 (34,8%), intolerancia oral/enteral 8 (34,8%), obstrucción intestinal 3 (13,0%), otros 4 (17,4%). Duración NP: 25,0 (12,0-40,0) días. Estancia: 44,0 (34,5-100,5) días. Mortalidad: 9 (39,1%). TG basal 127 (100-177) mg/dL, HTG 485 (430-547) mg/dL, aparición de HTG: 6,0 (4,0-12,0) días desde inicio NP. Tras retirada EL: pacientes con TG < 400 mg/dL 20 (87,0%) en 4,0 (3,0-7,0) días, TGREL 271 (193-305) mg/dL. Tras reintroducción EL: Pacientes 16 (69,6%). TGIEL 263 (170-369) mg/dL.
Conclusiones: retirar la EL tras un episodio de HTG puede ser altamente efectivo en disminuir la TG en pocos días. Su posterior reintroducción no supone un riesgo adicional.
]]> P.055 Evaluación del uso de dieta inmunomoduladora en paciente quirúrgico
Alfonso Martínez Portela, Yveth Michelle Tajes González, Jaime Gulín Dávila, Ana Fernández Pérez
Hospital Lucus Augusti. Lugo
Objetivo: revisar la adecuación del uso de una dieta inmunomoduladora (Impact®) a las condiciones definidas por la Unidad de Nutrición. Impact® se incluyó en la Guía de Nutrición del Hospital para mejorar el estado nutricional previo a cirugía en pacientes desnutridos o en riesgo nutricional.
Material y método: análisis retrospectivo de pacientes tratados con dieta inmunomoduladora desde Enero de 2015 a Diciembre de 2016. Fuente de datos: Aplicativo de prescripción electrónica (Silicon®) e historia electrónica (Ianus®). Datos registrados: sexo, edad, tipo de neoplasia, valoración nutricional, servicio prescriptor y parámetros analíticos con valor nutricional (albúmina y prealbúmina).
Resultados: 26 pacientes, 15 hombres y 11 mujeres con una edad media de 68 años (42-88), recibieron dieta inmunomoduladora durante 1-2 semanas de forma previa a la cirugía. Todos los pacientes fueron sometidos a cirugía mayor abdominal. 24 pacientes fueron diagnosticados de cáncer gástrico y 2 de cáncer de colon. Únicamente 7 pacientes (26'9%) tuvieron una valoración nutricional previa utilizando un cuestionario validado. 25 tratamientos fueron prescritos por facultativos del servicio de cirugía y 1 por la Unidad de Nutrición. Se determinaron niveles séricos de albúmina y/o prealbúmina en 21 pacientes, 4 pacientes tenían niveles de prealbúmina inferiores a los normales, 2 tenían niveles de albúmina bajos y 1 tenía disminuídas ambas proteínas.
Conclusiones:
- Todos los pacientes que recibieron dieta inmunomoduladora presentaban una patología que ejerce un impacto negativo sobre el estado nutricional.
- La prescripción de Impact® obedece más a criterios subjetivos relacionados con la patología de los pacientes.
- Detectamos una oportunidad de mejora a través de la implantación de un protocolo de cribado nutricional que permita estratificar a los pacientes en diferentes grupos de riesgo e identificar cuáles de ellos se beneficiarían de un seguimiento más estricto por parte de la Unidad de Nutrición.
P.056 Uso de albúmina intravenosa en el Hospital Universitario La Paz. ¿Se ciñe a la evidencia científica?
Marina Morato Martínez1,3, Óscar Montero Saiz2, Ismael Rahmuni del Pozo2, Natalia García Vázquez1,3, Samara Palma Milla1,2,3, Luis Suárez Gonzalo1, Laura María Bermejo López3, Marlhyn Valero Pérez1,3 Carmen Gómez Candela1,2,3
1Hospital Universitario La Paz. Madrid. 2Universidad Autónoma de Madrid. Madrid. 3Insituto de Investigación Sanitaria. Hospital Universitario La Paz. Madrid
Objetivos: la indicación de tratamiento con "Albúmina intravenosa" (Alb-iv) a nivel hospitalario no está bien definida, sin embargo, su alto coste hace necesario un uso controlado. El objetivo principal del estudio ha sido evaluar las indicaciones de la Alb-iv en el Hospital Universitario La Paz (HULP) y compararlas con las indicaciones basadas en un consenso de la Comisión de Nutrición del mismo hospital.
Material y métodos: estudio transversal, de utilización de medicamentos (prescripción-indicación), en una cohorte de pacientes hospitalizados del HULP con prescripción de "Alb-iv" en las 24 horas previas al reclutamiento según listado de Farmacia. Se recogió: sexo, edad, enfermedad de base, motivo de indicación y coste económico. Las indicaciones basadas en el documento de consenso son: estado edematoso con síndrome nefrótico o cirrosis, síndrome post-paracentesis en cirrosis, peritonitis bacteriana espontánea en cirrosis hepática, síndrome hepato-renal, shock séptico, quemaduras>30% con inestabilidad hemodinámica, plasmaféresis, síndrome nefrótico grave refractario.
Resultados: se evaluaron 40 pacientes (55% hombres) cuya edad media fue 64,1 ± 15,8 años. Las enfermedades de base más prevalentes fueron Patología Digestiva (40%) y Cáncer (32%). Los motivos de indicación fueron: hipoalbuminemia (18%), shock séptico (13%), síndrome hepato-renal (10%), expansión de volumen (8%), quemaduras con inestabilidad hemodinámica (8%), síndrome nefrótico grave refractario (8%), síndrome post-paracentesis sin cirrosis (5%), síndrome post-paracentesis en cirrosis (5%), aumento de diuresis (5%), estado edematoso sin cirrosis (5%), cirugía mayor (5%), plasmaféresis (5%), crítico (3%), estado edematoso en cirrosis (2%). De estas, el 53% se ciñó al documento. El coste económico del tratamiento indicado fue mayor del que hubiera sido siguiendo el documento consensuado (11.873,44€ vs. 7.847,76€).
Conclusión: el coste del tratamiento con Alb-iv puede ser inferior si se ajustan las indicaciones al documento consensuado por la Comisión de Nutrición del HULP. Por ello, se generará un protocolo de indicaciones basadas en dicho documento que será distribuido por los servicios del HULP para reducir el gasto sanitario.
P.057 Dispensación hospitalaria de productos dietoterápicos para trastornos congénitos del metabolismo de aminoácidos: experiencia en un hospital de tercer nivel asistencial
]]> Iris Muñoz García, María Sergia García Simón, María Henar García Lagunar, Amelia María Chica Marchal, Andrés García Márquez, Alice Charlotte Viney, María del Rocío Gutiérrez Cívicos, Alba Rodríguez Sánchez, Sara Núñez Bracamonte, Elena Conesa NicolásHospital General Universitario Santa Lucía. Cartagena, Murcia
Objetivo: desde la entrada en vigor de la instrucción nº9/2014, de 23-diciembre, que establece la prestación con productos dietoterápicos a pacientes con patologías de especial seguimiento, la dispensación de los mismos se realiza desde los Servicios de Farmacia Hospitalaria. Nuestro objetivo es analizar la situación real de los pacientes beneficiarios.
Material y métodos: estudio retrospectivo observacional incluyendo los pacientes que precisaron dispensación hospitalaria desde enero-2015 a noviembre-2016 de productos dietoterápicos por trastornos congénitos del metabolismo de los aminoácidos (TCMA), en un hospital de tercer nivel asistencial. Se recogieron datos demográficos, clínicos y nutricionales, analizados estadísticamente en un base de datos Excel®.
Resultados: se incluyeron 11 pacientes (edad 8,92 ± 6,15 años; 63, 64% mujeres). En 6 estuvo presente la fenilcetonuria-clásica, tratado con fórmulas exentas de fenilalanima, bajo 5 presentaciones diferentes. Se precisó modificación a una fórmula sin lactosa ni gluten en uno de ellos. Un paciente presentaba aciduria glutárica-tipo-I requiriendo una fórmula exenta de lisina y bajo contenido en triptófano. Se dispensó una fórmula exenta de leucina junto a un módulo de dextrinomaltosa para un caso de aciduria hidroxi-metil-glutárica. Uno de los pacientes presentaba la enfermedad de Jarabe de Arce y se trató con un preparado nutricional exento de isoleucina, leucina y valina, uno hipercalórico con carbohidratos y lípidos sin proteínas junto a otro sin aminoácidos ni proteínas. La alteración en el depósito de glucógeno estuvo presente en un paciente con glucogenosis-IIIa, precisando aporte de almidón de maíz hidrotérmicamente procesado rico en amilopectina. Un paciente presentó hipermetioninemia sin homocistinuria precisando una fórmula exenta en metionina.
Conclusiones: la mayor parte de TCMA corresponde a hiperfenilalaninemias. La entrada en vigor de la instrucción nº9/2014 ha supuesto un especial control de los productos dietoterápicos así como una mejora en la atención farmacéutica a los pacientes.
P.058 Diferencias en el estado nutricional basal de pacientes con nutrición parenteral individualizada frente a estandarizada
Noelia Espadas Hervás1, Irene Taladriz Sender1, Aurora María Rojo Sanchis1, Eva Delgado Silvera1, José Ignacio Botella Carretero2, Teresa Bermejo Vicedo1
Servicios de 1Farmacia, y 2Endocrinología y Nutrición. Hospital Universitario Ramón y Cajal. Madrid
]]> Objetivos: determinar las diferencias del estado nutricional basal de pacientes con Nutrición Parenteral Total Individualizada (NPTI) frente a Nutrición Estandarizada/Tricameral (NPTE) en una Unidad de Cuidados Intensivos Quirúrgicos (UCIQ) de un hospital de tercer nivel.
P.059 Análisis de la nutrición parenteral en un hospital privado
María Jesús Zamora Gimeno, Carmen Merenciano Villodre, María Pilar Belenguer Cebrián
Hospital Nisa Virgen del Consuelo. Valencia
Objetivos: analizar la tendencia de prescripción de Nutrición Parenteral (NP) en un hospital privado.
Material y métodos: estudio observacional retrospectivo de las NP de pacientes adultos desde enero a noviembre de 2016. Los datos demográficos y los de la NP se obtuvieron mediante la revisión de la historia clínica. Se recogieron los siguientes ítems: sexo, edad, vía de administración, tipo de NP, días de duración de la misma y servicio clínico. ]]>
P.060 Suplementación nutricional al alta en pacientes ancianos
Roberto Santos del Prado, Arantza Caballero Jaurrieta, María Robles Rueda
Hospital San Juan de Dios. Pamplona
Objetivo: buscar posibles alternativas a la suplementación nutricional hospitalaria que sean económicamente más accesibles para el paciente al alta.
Material y métodos: se ha realizado una búsqueda bibliográfica a través de Medline - PubMed con los términos: nutrition, nutritional supplements y elderly para obtener datos de eficacia y seguridad. Así como otra búsqueda de diferentes puntos de venta en los que adquirir dichas alternativas, su información nutricional y precios.
Resultados: los suplementos hospitalarios más utilizados son: Fortimel Extra®, Glucerna SR®, Resource Crema® y Resource DB Crema®, que aportan una media calórica de 229 kcal/día (1 suplemento/día), 458 kcal/día (2 suplementos/día) o 687 kcal/día (3 suplementos/día) y una media proteica diaria de 61 g, 122 g o 183 g respectivamente. Su consumo supone un coste mensual medio de 132 € (1 suplemento diario), 264 € (2 suplementos) o 396 € (3 suplementos). Las distintas alternativas encontradas, con un aporte calórico y proteico medio equivalente a los suplementos hospitalarios, suponen un ahorro del 39.8% (suplemento nº 1), 56.8% (suplemento nº 2), 21.4% (suplemento nº 3) y 33.7% (suplemento nº 4) respecto a los suplementos hospitalarios.
Conclusiones: se recomienda el uso de suplementos nutricionales orales hiperproteicos para contrarrestar los efectos catabólicos de la enfermedad y recuperar un buen estado nutricional en los pacientes desnutridos. Así, se reducen las complicaciones y reingresos hospitalarios y se produce aumento de peso y mejoría de la fuerza. Ante la no financiación de los suplementos nutricionales hospitalarios por el Sistema Nacional de Salud (exceptuando patologías determinadas o uso de sonda nasogástrica) y dado el elevado coste que éstos suponen para el paciente al alta; se han buscado alternativas económicamente más accesibles en diferentes puntos de venta que suponen un ahorro importante, especialmente el suplemento nº 2.
INVESTIGACIÓN BÁSICA
P.061 La variante rs1862513 del gen de la resistina modifica la resistencia a la insulina y los niveles de insulina tras la pérdida de peso secundaria a una dieta hipocalórica
Daniel de Luis Román1,2, Olatz Izaola Jáuregui1,2, David Primo Martín1,2, Beatriz de la Fuente Salvador1,2, Gonzalo Díaz Soto1,2, Emilia Gómez Hoyos1,2, Beatriz Torres Torres1,2, Ana Ortolá Buigues1,2, Aurelia Villar Bonet1,2, Juan José López Gómez1,2
1Servicio de Endocrinología y Nutrición. Hospital Clínico Universitario de Valladolid. Valladolid. 2Centro de Investigación de Endocrinología y Nutrición. Facultad de Medicina de Valladolid. Valladolid
Introducción: los polimorfismos de un solo núcleo (SNPs) en el gen de la resistina (RETN) se han asociado con la resistencia a la insulina.
Objetivo: en este trabajo nuestro objetivo fue analizar los efectos del polimorfismo rs1862513 del gen RETN en la modificación de la resistencia a la insulina, niveles de insulina y resistían después de 3 meses de una dieta hipocalórica baja en grasas.
Material y métodos: se analizó una población caucásica de 133 pacientes obesos (IMC > 30 kg/m2), antes de iniciar la intervención (tiempo basal) y tras de 3 meses con una dieta hipocalórica baja en grasas.
Resultados: cincuenta y seis pacientes (42,1%) tenían el genotipo GG (genotipo salvaje) y 77 (57,9%) pacientes tuvieron los siguientes genotipos; GC (59, 44,4%) o CC (18, 13,5%) (genotipo mutante). En ambos genotipos, el peso, índice de masa corporal, masa grasa, circunferencia de la cintura y presión arterial sistemática disminuyeron. En el grupo con genotipo GG, la disminución en los niveles de colesterol total fue de -13,1 + 25,3 mg/dl (disminución en el grupo portador del alelo C -4,4 ± 13,7 mg / dl: p = 0,004), colesterol-LDL -13,0 ± 21,5 mg / dl (- 4,3 ± 10,5 mg / dl: p = 0,007), glucosa -7,2 ± 3,5 mg / dl (-0,8 ± 0,2 mg / dl: p = 0,01), insulina -5,6 ± 2,5 mUI / L (-2,9 ± 1,2 mUI / L : p=0.03) y HOMA-IR -2,5 + 1,1 (-0,6 ± 1,4: p = 0,02). Los niveles de leptina disminuyeron en ambos genotipos (-10,1 ± 9,5 ng / dl genotipo salvaje vs -13,1 ± 0,2 ng / dl genotipo mutante: p > 0,05).
Conclusión: el presente estudio sugiere que los pacientes obesos portadores del genotipo GG en la variante rs1862513 RETN induce una mayor reducción de HOMA-IR, insulina, glucosa en ayunas y colesterol LDL tras la pérdida de peso con una dieta hipocalórica baja en grasas.
P.062 Importancia del método utilizado en la determinación de la albúmina sérica para la clasificación de los pacientes en base a su riesgo nutricional
Marta Duque Alcorta, Patricia Chanca, Marlhyn Valero, Rocío Núñez Cabetas, Natalia García-Vázquez, Marga Calso, Carmen Gómez-Candela
Hospital Universitario La Paz. Madrid
Introducción: la desnutrición relacionada con enfermedad es un problema clínico relevante con conocidas consecuencias sobre los órganos y sistemas e induce aumento de morbi-mortalidad y aumento significativo de costes en el sistema sanitario. La calidad asistencial sanitaria podría mejorarse con la utilización de sistemas automáticos de detección del riesgo de desnutrición. En nuestro hospital utilizamos el "CONUT" (modificada 2010). Esta herramienta usa la albúmina como indicador de reserva proteica, colesterol como parámetro deplección calórica y linfocitos totales como indicador de respuesta inmunológica. En función de sus niveles se genera un score que clasifica los pacientes: sin riesgo (0-1), bajo (2-4), moderado (5-8) o alto (9-12). El laboratorio utiliza verdebromocresol (BCG) y púrpurabromocresol (BCP) como métodos determinación de albúmina en suero, siendo BCP más específico y BCG más extendido.
Objetivo: el objetivo es determinar diferencias en la clasificación de los pacientes, según CONUT, utilizando dos métodos de determinación de albúmina.
Material y métodos: la albúmina y colesterol total se determinaron en analizador Advia 2400 utilizando BCG y BCP para medir albúmina y linfocitos totales en Advia 2120 (Siemens HealthCare Diagnostics). Para evitar extracciones adicionales, se seleccionaron los pacientes ingresados un día aleatorio a los que se les había solicitado analítica al laboratorio rutina y urgencias simultáneamente. Se calculó el CONUT y se clasificaron los pacientes en base al riesgo nutricional.
Resultados: se exponen en la tabla I.
]]>
 Conclusiones: al clasificar los pacientes según CONUT, el 28% muestran una clasificación diferente dependiendo del método de determinación de albúmina, fundamentalmente en grupos riesgo moderado/alto. Esta diferencia puede ser significativa debido a que CONUT genera acciones posteriores. Por ello, debemos conocer el método determinación de albúmina y validar las herramientas que la incluyen para el correcto manejo y pronóstico del paciente. Sin embargo, serían necesarios más estudios aumentando número de pacientes.
Conclusiones: al clasificar los pacientes según CONUT, el 28% muestran una clasificación diferente dependiendo del método de determinación de albúmina, fundamentalmente en grupos riesgo moderado/alto. Esta diferencia puede ser significativa debido a que CONUT genera acciones posteriores. Por ello, debemos conocer el método determinación de albúmina y validar las herramientas que la incluyen para el correcto manejo y pronóstico del paciente. Sin embargo, serían necesarios más estudios aumentando número de pacientes.
P.063 Cambios en el gasto energético en reposo en pacientes con obesidad extrema tras cirugía bariátrica
Miguel Giribés, Guillermo Cárdenas, Enzamaría Filipo, Mireia Guerrero, Mayra Velasquez, Ángel Ortiz, Hegoi Segurola, Jordi Mesa, Andrea Ciudin, Rosa Burgos
Hospital Universitario Vall d'Hebron. Barcelona
Introducción: en los pacientes con obesidad extrema (OE) es muy difícil estimar el gasto energético en reposo (GER), necesario para un correcto abordaje dietético. Tras la cirugía bariátrica (CB) se producen importantes cambios metabólicos, algunos de ellos incluso antes de la pérdida de peso significativa. En estos pacientes se desconoce la evolución del GER.
Objetivos: conocer los cambios del GER en pacientes con OE mediante calorimetría indirecta (CI) tras CB. Evaluar la relación del GER medido por CI con el porcentaje del exceso de peso perdido (%EPP) al mes y a los 12 meses postCB.
Material y métodos: estudio prospectivo realizado en pacientes con OE. Se determinó GER mediante CI en 39 pacientes (SensorMedica Vmax). En 12 casos se pudo determinar el GER al mes y a los 12 meses postCB. Estudio estadístico SPSS 14.0.
Resultados: edad media 46,5 ± 11,7 años, 25 mujeres. IMC preCB: 56,2 ± 5,6 kg/m2 y GER basal: 2320.4 ± 750.8 kcal/día. Al mes de la CB el GER se redujo a 1537.6 ± 117,5 Kcal/día (p = 0,023 frente a basal) y se mantuvo similar a los 12 meses (1526,00 ± 123,3 Kcal/día; p = 0,682). El IMC medio al mes fue 47,7 ± 7,5 kg/m2 y al año 36,2 ± 5,2 kg/m2, con un%EPP al año de 60,38 ± 17,93%. El GER al mes y al año tras CB correlacionaron de forma inversa con el exceso de peso inicial (r = -0,714, p = 0,047 y r = -0,681, p = 0,014, respectivamente). El análisis de regresión logística evidenció que los factores predictores del% EPP a los 12 meses postCB fueron la edad del paciente y el%EPP al mes.
Conclusión: el GER en pacientes con OE tras CB se redujo un 33% al mes en los pacientes estudiados y esta reducción se mantuvo sin cambios significativos durante los 12 meses de seguimiento a pesar de la pérdida de peso. El GER basal no fue predictor de la pérdida de peso al año tras la CB.
P.064 Hipermetilación del gen HOOK2 y su relación con la susceptibilidad a la diabetes tipo 2 en individuos obesos
Lorena Suárez Gutiérrez2, Sandra Rodríguez Rodero1,2, Agustín F. Fernández2, Ceferino Martínez Faedo1, Lourdes Sanz3, Lucía Díaz Naya1, Gustavo Fernández Bayon2, Mario F. Fraga4, Elías Delgado Álvarez1,5, Edelmiro Menéndez Torre
1Servicio de Endocrinología. Hospital Universitario Central de Asturias. Oviedo. 2Laboratorio de Epigenética. Instituto Universitario de Oncología (IUOPA). Oviedo. 3Servicio de Cirugía General. Hospital Universitario Central de Asturias. Oviedo. 4Centro de Investigación en Nanomateriales y Nanotecnología (Cinn). El Entrego, Asturias. 5Departamento de Medicina. Universidad de Oviedo. Oviedo
Introducción: la diabetes es un problema creciente de salud a nivel mundial que ha adquirido rango de epidemia por lo que se ha convertido en una prioridad para los sistemas de salud.
Objetivo: la resistencia de los tejidos periféricos a la acción de la insulina es una patología frecuentemente relacionada con la obesidad que se traduce en un incremento de la morbimortalidad consecuencia de las patologías asociadas. En este estudio, se analizó el perfil de metilacion global del genoma de tejido adiposo omental en una población de individuos obesos para evaluar la existencia de perfiles de metilación asociados al desarrollo de diabetes tipo 2.
Métodos: mediante arrays de metilacion (Illumina) se analizaron 485.000 sitios CpG en genómico de grasa omental en mujeres obesas sometidas a bypass gástrico (clasificados como obesos con diabetes tipo 2 (DT2) o no (NDT2).
Resultados: se encontraron diferencias significativas de metilación entre las muestras de DT2 y NDT2. Especialmente, se observó una correlación significativa entre la hipermetilación del gen HOOK2, y la existencia de DT2. Estos resultados se validaron por técnica de pirosecuenciacion de bisulfito en una cohorte mayor de muestras. El análisis de resultados, realizando una separación por género, permitió observar que las CpGs (cg04657146 y cg 11738485) del gen HOOK2 se encontraban hipermetiladas en mujeres obesas con T2D respecto a las mujeres obesas NDT2, mientras que por el contrario la cg 11738485, se encontraba hipometilada en los varones DT2 obesos, respecto a los varones NDT2.
Conclusiones: las diferencias de metilación de HOOK2 en los obesos con DT2 podrían estar relacionadas con desarrollo de DT2, pero son necesarios estudios más amplios para identificar el papel potencial de este gen en la homeostasis de la glucosa. Además, las diferencias de metilacion observadas a nivel de género de HOOK2 también justifican una investigación más profunda.
]]> P.065 Factores predictores de mortalidad en pacientes portadores de gastrostomía percutánea
Ana Agudo Tabuenca1, Jara Altemir Trallero2, María Julia Ocón Bretón1, José Antonio Gimeno Orna1, Julia Campos Fernández1, Laura Borau Maorad1, Sonia Gimeno1, Pilar Benito1, José Jorge Ortez Toro1
1Hospital Universitario Lozano Blesa. Zaragoza. 2Hospital General San Jorge. Huesca
Introducción: la gastrostomía percutánea (GP) es eficaz para asegurar el aporte nutricional en personas con ingesta oral limitada, pero no está exenta de complicaciones y no ha demostrado prolongar la supervivencia en pacientes con patología crónica irreversible.
Objetivos: describir las indicaciones de GP en nuestro hospital y analizar los factores que podrían predecir mortalidad tras su colocación.
Material y métodos: estudio observacional, retrospectivo, con vertientes descriptiva y analítica. Se han analizado 289 pacientes con colocación de GP en 2 periodos: entre enero de 2009 y junio de 2011 y entre enero de 2012 y julio de 2016. La variable dependiente fue mortalidad total y las variables predictivas fueron edad, índice de comorbilidad de Charlson, motivo de indicación de la GP y complicaciones a corto plazo. Los factores predictivos independientes de mortalidad se determinaron mediante análisis multivariante con regresión de Cox.
Resultados: el 56,7% (164) fueron varones. La media de edad era de 70,1 años (DE 13,6). En 101 pacientes (34,9%) se colocó la GP por un proceso neoplásico, seguido del 23,9% por deterioro cognitivo. El 42,6% tenía un índice de Charlson > 3. El 60,2% (174) de los pacientes fallecieron durante un seguimiento de 12,5 meses. Se observó una asociación estadísticamente significativa entre la aparición de neumonía por aspiración y mortalidad (58,7 vs. 88,2%; p = 0,016). En el análisis multivariante los principales predictores de mortalidad fueron la edad (p = 0,017; HR: 1,019 (1,003-1,035)), el Charlson > 3 (p = 0,010; HR: 1,687 (1,136-2,505)), la colocación de GP por cáncer o demencia/ELA (p = 0,035; HR: 1,693 (1,037-2,763)), y la aparición de neumonía por aspiración (p < 0,001; HR: 3,289 (1,775-6,092).
Conclusiones: la mortalidad de los pacientes tributarios de colocación de GP es elevada, incrementándose en aquellos de edad avanzada, con un alto índice de comorbilidades asociadas, con enfermedad de base neoplásica y ante la aparición de neumonías por aspiración.
P.066 Valoración de los cambios en el estado nutricional en pacientes hospitalizados, comparando los test de valoración global subjetiva convencional vs. 7 puntos
]]> Mirian Alejo Ramos, Begoña Pintor de la Maza, María del Pilar García Pérez, Lydia María Lorenzana González, Alfonso Vidal Casariego, Ana Urioste Fondo, Rocío Villar Taibo, Isidoro Cano Rodríguez, David Barajas Galindo, María D. Ballesteros PomarComplejo Asistencial Universitario de León (CAULE). León
Introducción: la valoración global subjetiva (VGS) es una herramienta validada para la valoración nutricional. Algunos autores expandieron la VGS convencional a una escala de 7 puntos (VGS-7) para mejorar sus resultados, pero faltan estudios en la práctica clínica que comparen ambos test.
Objetivo: comparar la VGS convencional con la VGS-7 en pacientes hospitalizados y su relación con estancia, reingreso y mortalidad a 30 días.
Metodología: estudio prospectivo en pacientes ingresados y consultados a la unidad de nutrición entre febrero-octubre 2016. Los datos se recogieron mediante un cuestionario estructurado al inicio y alta hospitalaria, incluyendo edad, sexo, índice de comorbilidad de Charlson (ICC), parámetros analíticos y antropométricos [(índice de masa corporal (IMC)], VGS convencional y VGS-7.
Resultados: de los 181 estudiados, 58% eran varones, edad media 67,8 (15,8) años, IMC 24,8 (4,5) kg/m2, ICC 5,94. Estancia media 24,2 (15,4) días. 30,9% reingresaron y 17,1% fallecieron (Tabla I). El índice de Kapa de correlación entre VGS convencional y VGS-7 fue 0,64. Las valoraciones iniciales de ambas no fueron predictores de mortalidad ni reingresos. Cuando se ajustó por edad, sexo e ICC, la VGS convencional inicial se relacionó con mayor estancia media (p = 0,018) pero no la VGS-7. Los resultados de VGS y VGS-7 al alta en rango de desnutrición fueron predictores de mortalidad (p = 0,002 y p = 0,018).
P.067 Prevalencia de desnutrición en la planta de psiquiatría de un hospital de agudos
]]> Marta Comas Martínez, Hegoi Segurola Gurrutxaga, Victoria Avilés Parra, Ana Sancho Gómez, Mireia Guerrero Gual, Guillermo Cárdenas Lagranja, Belén Sarto Guerri, Miguel Giribés Veiga, Carolina Puiggrós Llop, Rosa Burgos PeláezHospital Universitario Vall d'Hebrón. Barcelona
Introducción: la desnutrición relacionada con la enfermedad (DRE) es altamente prevalente al ingreso hospitalario, e impacta de forma negativa en la evolución del paciente. Existe poca información respecto a la prevalencia de desnutrición en pacientes ingresados por patología psiquiátrica, a excepción de unidades especializadas en trastornos de la conducta alimentaria (TCA).
Objetivos: determinar la prevalencia de desnutrición en pacientes ingresados en la planta de psiquiatría de un hospital de agudos que no es centro de referencia para TCA.
Material y métodos: se han analizado los pacientes ingresados en Psiquiatría entre 2013-2016 que han sido evaluados mediante el Nutritional Risk Screening 2002 (NRS-2002), seguido de valoración nutricional (VN) completa de los pacientes cribados positivos.
Resultados: se cribaron 216 pacientes psiquiátricos con NRS-2002, de los cuales 31 (14.4%) fueron detectados como riesgo nutricional. Edad media: 45+/-15 años. Solo 2 pacientes desnutridos presentaban TCA entre otros diagnósticos, y 7 dependencias a sustancias tóxicas. Tras la VN 18 (58%) fueron confirmados como desnutridos. La estancia hospitalaria fue de 13 días, sin diferencia según el estado nutricional. Como intervención dietética principal se realizó dieta personalizada al 78% de los pacientes y al 17% se les pautó además suplementación nutricional oral. Solo en un caso se precisó nutrición enteral. El 71% de los pacientes desnutridos fueron dados de alta a domicilio, el 23% a un centro de convalecencia psiquiátrico. La tasa de mortalidad fue de 3%. De los pacientes cribados como negativos el 20% requirieron estancia en centro de convalecencia.
Conclusiones: la prevalencia de DRE en una planta de psiquiatría es más baja que la descrita para la población hospitalizada general, probablemente relacionada con la edad y las comorbilidades. Entre los pacientes desnutridos destaca el grupo de pacientes con adicciones a diversas sustancias (22%).
P.068 Desnutrición relacionada con la enfermedad al ingreso en un hospital de tercer nivel: 10.000 pacientes después
Marta Comas Martínez, Hegoi Segurola Gurrutxaga, Victoria Avilés Parra, Ana Sancho Gómez, Guillermo Cárdenas Lagranja, Belén Sarto Guerri, Miguel Giribés Veiga, Mireia Guerrero Gual, Carolina Puiggrós Llop, Rosa Burgos Peláez
]]> Hospital Universitario Vall d'Hebrón. BarcelonaIntroducción: la desnutrición relacionada con la enfermedad es altamente prevalente al ingreso hospitalario, e impacta de forma negativa en la evolución del paciente.
Objetivos: analizar el impacto de la desnutrición en el paciente ingresado en un hospital de tercer nivel, después de implementar un sistema de cribado de riesgo nutricional al ingreso hospitalario.
Material y métodos: en 2013 se inició un estudio de intervención nutricional incluyendo a pacientes detectados por el cribado nutricional Nutritional Risk Screening 2002 (NRS-2002).
Resultados: desde el año 2013 se han cribado 10.089 pacientes de los cuales el 23.8% presentan riesgo de desnutrición al ingreso. Tras la valoración nutricional, el 52%, de los pacientes se identificaron como desnutridos, y precisaron intervención nutricional: adaptación de la dieta en el 54,2%, el 36,7% necesitó además suplementación nutricional oral, el 3,8% precisó nutrición enteral y el 5,3% nutrición parenteral. La estancia hospitalaria media fue de 16,64 días en los pacientes desnutridos. Los pacientes sin riesgo nutricional presentaron una estancia hospitalaria media de 10,97 días (p < 0,0001). De los pacientes desnutridos se observó: una tasa de mortalidad es del 8,2% y la necesidad de centro de convalecencia es del 13,45%. Los pacientes que se van de alta a domicilio constituyen el 78,84%. De los pacientes no desnutridos: la mortalidad fue del 2,7% y la necesidad de centro del 7,26%. (p < 0.0001).
Conclusiones: la prevalencia de desnutrición relacionada con la enfermedad es muy similar a la registrada en los primeros años de implementación del protocolo, destacando una mayor necesidad de centro de convalescencia. Se justifica la necesidad de implementar estrategias nutricionales de abordaje de la DRE en la comunidad.
NUTRICIÓN ARTIFICIAL DOMICILIARIA
P.069. Las características basales en el síndrome de intestino corto debido a episodios vasculares graves relacionadas con una respuesta variable al tratamiento con teduglutida: análisis post-hoc
Palle B. Jeppesen1, Ulrich Frank Pape2, Kishore Iyer3, Hak Myung Lee4, Clement Olivier5
]]> 1Rigshospitalet. Copenhague, Dinamarca. 2Charité University Medicine. Berlín, Alemania. 3Mount Sinai Medical Center. New York, EE. UU. 4Shire plc, Lexington. EE. UU. 5Shire plc, Zug. SuizaIntroducción: los episodios vasculares graves son una de las causas de resección intestinal masiva e insuficiencia intestinal asociadas con el síndrome de intestino corto (SICFI).
Objetivos y métodos: comparar las características basales de los pacientes con SICFI debido a episodios vasculares graves (SICvasc) con las de aquellos pacientes con SIC-FI por causas no vasculares (SICno vasc), incluyendo la respuesta clínica a teduglutida (TED). El STEPS (NCT00798967; EudraCT200800619315) es un estudio controlado con placebo (PBO) de 24 semanas de duración en el que se evaluó TED 0,05 mg/kg/día en pacientes con SICFI. La respuesta se definió como una reducción de ≥ 20% del volumen semanal de nutrición parenteral (NP) entre el momento basal y la semana 20, que se mantenía en la semana 24. Los episodios vasculares graves fueron isquemia intestinal, trombosis o embolias mesentéricas. Se presentan datos estadísticos descriptivos con desviaciones estándar (DE) o intervalos de confianza (IC) del 95%; este análisis a post-hoc no tenía potencia para demostrar significación estadística.
Resultados: las características de los pacientes de los grupos SICvasc (n = 32) y SICno vasc (n = 53) se detallan en la tabla I. La causa más frecuente de las resecciones intestinales fue la enfermedad de Crohn (SIC-no vasc) o la trombosis o embolia mesentérica (SICvasc). Al inicio, el número de pacientes de más edad (55 frente a 48 años) y de varones (53% vs. 41%) era mayor en el grupo de SICvasc. Los pacientes con SICvasc tenían un intestino más corto (55 vs. 92 cm), más probabilidades de presentar colon en continuidad (78% vs. 43%) y menos probabilidades de estoma (19% vs. 61%). Los pacientes con SICvas requerían menor volumen de NP al inicio (11,2 vs 14,3 l/semana). Tras 24 semanas, el 53% (IC, 27%79%) de los pacientes con SICvasc y el 70% (IC, 50%86%) de los pacientes con SICno vasc respondieron a TED. En los grupos de placebo el 35% (IC, 14%62%) de los pacientes con SICvasc y el 27% (IC, 11%48%) de los pacientes con SICno vasc cumplieron los criterios de respuesta. En los grupos tratados con TED, la reducción del volumen medio de NP (reducción y porcentaje de reducción) tardó más tiempo en el grupo de SICvasc (semana 12: 1,9 [IC, 0,33,5], 12% [IC, 3%20%]; semana 24, 3,6 [IC, 1,55,7], 25% [IC, 15%35%]) que en el grupo de SICno vasc (semana 12: 4,0 (IC, 2,05,9] 24% [IC, 16%33%]; semana 24: 5,5 [IC, 3,47,6], 36% [IC, 29%43%]). El perfil de seguridad global de TED fue en general similar entre los 2 grupos. En concreto, más del 15% de los pacientes con SICvasc refirieron dolor abdominal, disnea, cansancio, náuseas y edema periférico, mientras que ≥ 15% de los pacientes con SICno vasc refirieron náuseas, distensión abdominal, dolor abdominal, complicaciones con el estoma y edema periférico.
P.070 Factores predictivos de respuesta a teduglutida en pacientes con síndrome de intestino corto dependientes de nutrición parenteral
Francisca Joly1, Simon Gabe2, Douglas L. Seidner3, Fan Mu4, Jipan Xie4, Sneha S. Kelkar4, Kristina Chen5, Clement Olivier5
]]> 1Hospital Beaujon, Clichy y Centro de Investigación de la Inflamación. París Montmatre, Francia. 2St. Mark's Hospital. Londres, Reino Unido. 3Vanderbilt University Medical Center. Nashville, Tennessee. EE. UU. 4Analysis Group, Boston, Massachusetts. EE. UU. 5Shire Pharmaceuticals, plc, Analysis Group. Nueva York, EE. UU.Introducción: el estudio pretendía identificar los factores relacionados con la reducción mantenida del volumen de nutrición parenteral (NP), así como a los pacientes con síndrome de intestino corto dependiente de NP tratados con teduglutida (TED) que mostraron respuesta precoz frente a tardía.
Objetivos y métodos: la población a estudio estaba formada por 43 pacientes que recibieron TED en un ensayo aleatorizado y controlado con placebo de 24 semanas (STEPS: NCT00798967; EudraCT200800619315) que posteriormente podían continuar con TED hasta 24 meses en la extensión abierta (STEPS2: NCT00930644; EudraCT200901167965). El tiempo transcurrido hasta la reducción mantenida del volumen de NP (es decir, una reducción del volumen de NP ≥ 20% en 2 visitas consecutivas) se calculó mediante un análisis de KaplanMeier. Para identificar los factores relacionados con la reducción mantenida del volumen de NP se utilizó el modelo multivariable de Cox. Entre los pacientes que alcanzaron una reducción mantenida del volumen de NP se compararon las características basales de los que mostraron una respuesta precoz (reducción del volumen de NP ≥ 20% en las semanas 20 y 24) y de los que tuvieron una respuesta tardía (reducción mantenida del volumen de NP en 2 visitas consecutivas después de la semana 24).
Resultados: la mediana del tiempo transcurrido hasta la reducción mantenida del volumen de NP fue de 4,2 meses. Los pacientes con estoma mostraron significativamente más probabilidades de alcanzar una reducción mantenida del volumen de NP que aquellos sin estoma (RRI = 5,6; P = 0,01). Los pacientes con válvula ileocecal, en comparación con aquellos sin válvula (RRI = 0,1; P = 0,03), y los pacientes con resección intestinal importante debida a enfermedad vascular, en comparación con los que sufrían enfermedad de Crohn (RRI = 0,2; P = 0,02), tuvieron significativamente menos probabilidades de alcanzar una reducción mantenida del volumen de NP. En comparación con los pacientes que lograron una respuesta tardía (n = 7), aquellos con respuesta precoz (n = 27) se caracterizaban por no presentar colon en continuidad (52% frente al 100%; P = 0,02) ni válvula ileocecal (0% frente al 29%; P < 0,01), y mostraban un menor longitud porcentual de colon (25% frente al 57%; P = 0,02). La mediana del tiempo hasta la reducción mantenida del volumen de NP fue de 3,7 meses en los pacientes con respuesta precoz y de 7,8 meses en aquellos con respuesta tardía.
Conclusiones: la presencia de estoma y la ausencia de válvula ileocecal son factores predictivos positivos para alcanzar una reducción mantenida del volumen de NP, mientras que la enfermedad vascular como causa de resección intestinal es un factor predictivo negativo. Los pacientes con respuesta precoz y aquellos con respuesta tardía presentaban diferencias significativas en ciertos factores anatómicos.
Declaraciones de conflictos de intereses: el ensayo clínico fue financiado por NPS Pharmaceuticals, Inc., Bedminster, NJ. NPS Pharmaceuticals, Inc. es una filial indirecta de propiedad exclusiva de Shire plc. El análisis de este estudio fue financiado por Shire plc.
P.071 Subanálisis de los datos de eficacia y seguridad de teduglutida en pacientes con enfermedad de Crohn y colitis ulcerosa en el estudio STEPS
Ulrich Frank Pape1, Palle Bekker Jeppesen2, Hak Myung Lee3, Andrew A Grimm3, Stephen J O'Keefe4
]]> 1Charité University Medicine. Berlín, Alemania. 2Rigshospitalet. Copenhague, Dinamarca. 3Shire plc. Lexington, Massachusetts. EE. UU. 4UPMC. Pittsburgh, Pensilvania. EE. UU.Introducción: la enfermedad intestinal inflamatoria (EII; enfermedad de Crohn [EC] y colitis ulcerosa) es una importante causa de resección intestinal masiva que provoca insuficiencia intestinal asociada a síndrome de intestino corto (SICII).
Objetivos y métodos: en este análisis de subgrupos post-hoc se comparó la respuesta a teduglutida (TED) entre los pacientes con SICII debido a EII (SICEII) y los pacientes con SICII de causa no inflamatoria (SIC sin EII). El STEPS (NCT00798967; EudraCT200800619315) es un estudio de fase III, controlado con placebo y de 24 semanas de duración en el que se evaluó TED 0,05 mg/kg/día en pacientes con SICII. Los pacientes con EC llevaban ≥ 12 semanas en remisión clínica en el momento basal. La respuesta se definió como una reducción del volumen de Nutrición parenteral (NP) semanal ≥ 20% entre el momento basal y la semana 20 que se mantenía en la semana 24. Se presentan datos estadísticos descriptivos con intervalos de confianza (IC) del 95%; este análisis post-hoc no tenía potencia para demostrar significación estadística.
Resultados: en la tabla I se detallan las características de los pacientes (SICEII, n = 19; SIC sin EII, n = 67). Los pacientes con SICEII presentaban en menor medida colon en continuidad, mayor presencia de estoma y mayor volumen basal de NP que aquellos con SIC sin EII. Tras 24 semanas de tratamiento, el 73% (IC del 95%, 39%94%) de los pacientes con SICEII y el 59% (IC del 95%, 41%76%) de los de SIC sin EII mostraron respuesta a TED. Entre los pacientes tratados con TED, el volumen medio de NP disminuyó un 45% (IC del 95%, 31%59%) en los pacientes con SICEII y un 29% (IC del 95%, 22%35%) en aquellos con SIC sin EII. Dos de 9 pacientes (22%) con SICEII y 6/30 (20%) pacientes con SIC sin EII alcanzaron una reducción NP ≥ 2 días/semana. El perfil de seguridad global fue similar en ambos grupos (SICEII, n = 19; SIC sin EII, n = 66). Entre los pacientes que recibieron TED se comunicaron eventos adversos aparecidos durante el tratamiento (EAT) en el 100% de los pacientes con SICEII y en el 77% de aquellos con SIC sin EII. Se notificaron eventos adversos graves en el 27% de los pacientes con SICEII y en el 39% de los pacientes con SIC sin EII dentro de los que recibieron TED. No se comunicaron EAT de EC en ninguno de los subgrupos. Ningún paciente con SICEII experimentó EAT (TED) de colitis, en comparación con 1/47 (2%) con SIC sin EII que conservaban el colon.
P.072 Evaluación de la calidad de vida relacionada con la salud mediante un cuestionario específico para pacientes que reciben nutrición enteral domiciliaria
M.ª Dolors Muns, Gemma Llauradó, Montserrat Villatoro, Laia Fontané, Francisco Javier Mateu, Elisenda Climent, Maritxell Ferrer, Juana Flores
]]> Hospital del Mar. Barcelona
Introducción: evaluar la calidad de vida relacionada con la salud (CVRS) mediante un cuestionario específico para pacientes con nutrición enteral domiciliaria (NED), forma parte de la valoración global del paciente. Esta necesidad, nace para mejorar la calidad de los procesos clínicos en nutrición enteral, ofrecer una valoración desde una visión multidimensional y tener una guía-marcador de efectividad del tratamiento nutricional prescrito.
Objetivos: a) medir la CVRS de los pacientes que reciben NED, mediante el cuestionario NUTRIQol; b) conocer la influencia de la NED sobre la limitación de las actividades de la vida diaria y funcionalidad física; c) conocer si la NED afecta a las actividades de la vida social y de ocio.
Método: estudio observacional, se incluyeron de forma consecutiva pacientes con NED y que respondieron el cuestionario NutriQol, compuesto por 17 ítems: 4 actividades de la vida diaria, 3 capacidad funcional y 2 actividades de la vida social. El resto de ítems no fueron de interés. Los resultados pueden ser interpretados independientemente de la patología de base y de la vía de administración del soporte nutricional (Tablas I-IV).
]]>

Resultados: se incluyeron a 30 pacientes, 66% (n = 20) hombres, edad media de 62,5 ± 17,8. El 10% (n = 3) suplemento oral, 6,7% (n = 2) SNG, 50% (n = 15), 3,3% (n = 1), 3,3% (n = 1), 30% gastrostomía,%SNY, yeyunostomía, valoración de la calidad de vida del paceinte con NED.
P.073 Evaluación de la calidad de vida en pacientes con nutrición parenteral domiciliaria
Daniel Romero1, María Arnoriaga2, Madalen Dublang3, Víctor de Diego4, Cristina Cuerda2, Miguel Camblor2, Irene Bretón2, Marta Motilla2, Cristina Velasco2, Pilar García2
1Hospital General Universitario Morales Meseguer. Murcia. 2Hospital General Universitario Gregorio Marañón. Madrid. 3Hospital Universitario Basurto. Bilbao. 4Hospital Universitario Cruces. Barcaldo, Vizcaya
Introducción: la nutrición parenteral domiciliaria (NPD) es esencial en pacientes con fallo intestinal. Si bien está probada su eficacia en el control nutricional, se desconoce su influencia real en la calidad de vida de estos pacientes aspecto que es recomendable valorar como indican las guías ESPEN. ]]>
Objetivo: evaluar la calidad de vida (CV) percibida en pacientes con NPD en seguimiento, de al menos un mes, por la unidad de Nutrición de nuestro hospital.
P.074 Análisis post hoc de la presencia de pólipos en 9 pacientes con síndrome de intestino corto tratados con teduglutida
Palle B. Jeppesen1, Slawomir Rudzki2, David Armstrong3, Alastair Forbes4, Hak Myung Lee5
1Rigshospitalet. Copenhague, Dinamarca. 2Facultad de Medicina. Universidad de Lublin. Polonia. 3McMaster University Medical Centre. Hamilton, Ontario. Canadá. 4University of East Anglia. Norwich, Reimo Unido. 5Shire plc, Lexington, Massachusetts. EE. UU.
Introducción: los datos preclínicos han planteado la posibilidad de que teduglutida se acompañe de un riesgo de neoplasia de intestino delgado y/o colon. ]]>
Objetivos y métodos: evaluar datos de 2 ensayos clínicos realizados en pacientes con síndrome del intestino corto (SIC) en los que se notificaron pólipos en el momento basal o durante el tratamiento a largo plazo con teduglutida. El análisis a post-hoc de los datos se notificó en cuadernos de recogida de datos electrónicos (CRDe) relativos a la presencia de pólipos gastrointestinales en el momento basal y durante 2 ensayos terapéuticos con teduglutida (STEPS: NCT00798967, EudraCT200800619315; STEPS2: NCT00930644, EudraCT200901167965). Era obligatorio realizar una colonoscopia basal a menos que se tuviera una con resultados normales menos de 6 meses antes de la selección. Fueron aptos para participar los pacientes con pólipos benignos extirpados antes de la aleatorización.
P.075 Tratamiento farmacológico del síndrome de intestino corto. Experiencia nacional
Silvia Mauri Roca1, José Manuel Moreno Villares2, Cristina Tejera Pérez3, José Joaquín Alfaro Martínez4, Núria Virgili Casas5, Rafael Gil Borrás6, José Luis Cabriada Nuño7
1Hospital Universitari de Girona Doctor Josep Trueta. Gerona. 2Hospital Universitario 12 Octubre. Madrid. 3Hospital Naval-Complejo Hospitalario Universitario. Ferrol, A Coruña. 4Complejo Hospitalario Universitario de Albacete. Albacete. 5Hospital Universitari de Bellvitge. L'Hospitalet de Llobregat, Barcelona. 6Hospital Arnau de Vilanova. Valencia. 7Hospital de Galdakao. Usansolo, Vizcaya
]]>
Introducción: teduglutide es un análogo recombinante del GLP-2 humano indicado en el tratamiento de pacientes con síndrome de intestino corto (SIC) dependientes de nutrición parenteral (NP).
P.076 Intervención nutricional por un equipo de hospitalización a domicilio en pacientes neurológicos
Benjamín Blanco Ramos1, Baltasar López García2, Nuria Gómez Bellvert2
1Hospital General Universitario de Elda Virgen de la Salud. Elda, Alicante. 2Centro de Salud San Vicente. Alicante
Introducción: la desnutrición relacionada con la enfermedad (DRE) es un problema altamente prevalente en la población anciana; especialmente en el paciente neurológico, conduce a un aumento de la morbi-mortalidad, disminuye la calidad de vida del paciente y aumenta el uso de recursos sanitarios.
]]> Objetivos: valorar la intervención nutricional realizada por el UHD y evaluar costes indirectos.
P.077 Nutrición enteral domiciliaria. Registro NADYA 2016
Carmina Wanden-Berghe, Nieves Santacruz, Julia Álvarez, Rosa Burgos, Laura Frías, Pilar Matía, Montserrat Gonzalo, Carmen Gómez-Candela, Ana Cantón, Cristina Campos
Grupo NADYA-SENPE
]]>
Objetivos: presentar los datos del Registro del Grupo NADYA-SENPE sobre NED en España (año 2016).
]]>
Conclusiones:
P.078 Nutrición parenteral domiciliaria. Registro NADYA 2016
Carmina Wanden-Berghe, Cristina Cuerda Compés, José M. Moreno Villares, José Luis Pereira Cunill, Carmen Gómez Candela, Nuria Virgili Casas, Rosa Burgos Peláez, María de los Ángeles Penacho Lázaro, Julia Álvarez Hernández, Montserrat Gonzalo Marín
]]> Grupo NADYA-SENPE
Objetivos: presentar los datos del Registro del Grupo NADYA-SENPE de Nutrición Parenteral Domiciliaria (NPD) en España del año 2016.
Material y métodos: estudio descriptivo de la base de datos del Registro NADYA, de ámbito nacional de NPD del grupo NADYA-SENPE (1 de enero de 2015 al 10 de diciembre de 2016) para el cálculo de prevalencias se utilizó los últimos datos publicados por el Instituto Nacional de Estadística (1-1-2016; 46.438.422h).
Resultados: se han comunicado 239 pacientes, procedentes de 42 hospitales (Fig. 1), lo que representa una tasa de 5,15 pacientes/millón habitantes/año 2015, para 4 pacientes era su segundo episodio y para 2 el tercero. Se registraron 232 (97,1%) adultos y 7(2,9%) niños. La edad mediana fue de 53 años
(IIQ 41-63), sin diferencias por razón del sexo. (49,2 vs. 51,5; p < 0,32). El diagnóstico más frecuente fue oncológico paliativo 56 (23,4%) y "otros" 51 (21,3%) (Fig. 2). La indicación en la mayoría de los casos estuvo motivada por el síndrome de intestino corto 90 (37,7%) (Fig. 3). Los pacientes llevaban una mediana de 2,2 años de tratamiento (IIQ 0,5 - 5,2) (Fig. 4). La vía de acceso fue recogida en el 80% de los casos, y con mayor frecuencia fue el catéter tunelizado 40,8% (Fig. 5). Se registraron 62 complicaciones metabólicas 0,18/1000 días de NP. Las complicaciones no sépticas relacionadas con el catéter 54, representando 0,16/1000 días de NP. Las complicaciones sépticas relacionadas con el catéter registrado fueron 158 siendo de 0,46/1000 días de NP. Los pacientes con vida independiente fueron el 43,9% y necesitaban ayuda parcial otro 43,9%. Mantenían una actividad normal 36,4% y limitada 53,1%. Finalizaron 63 episodios de NPD, el motivo fue el fallecimiento en 34 (53,9%) y recuperar la vía oral 19 (30,2%). No se encontró relación con la edad, el sexo o el diagnóstico. El suministro de producto procedía fundamentalmente del hospital 72,4% y 20,5% de catering. El fungible, el 78,7% lo obtenían del hospital y 18,4% de Atención Primaria. En 36 (15,1%) ocasiones, el paciente podía ser considerado como candidato para trasplante intestinal.
Conclusiones:
P.079 Calidad de vida en los pacientes con ELA y nutrición enteral domiciliaria por gastrostomía
Gara Feo1, Clara Serrano2, Cristina Velasco1, Rosario Bautista1, Cristina Cuerda1, Miguel Camblor1, Marta Motilla1, José Luis Muñoz1, Pilar García-Peris1, Irene Bretón1
1Hospital General Universitario Gregorio Marañón. Madrid. 2Hospital Universitario Fundación de Alcorcón. Alcorcón, Madrid
Introducción: el impacto del soporte nutricional sobre la calidad de vida (CV) en pacientes con ELA es un tema relevante y no bien documentado.
Objetivo: evaluar la CV relacionada con el soporte nutricional de los pacientes diagnosticados de ELA y nutrición enteral domiciliaria (NED) por gastrostomía.
Material y métodos: estudio transversal (julio 2016) en un grupo de pacientes con ELA y NED por gastrostomía de más de 3 meses de evolución de la consulta monográfica de ELA-Nutrición. Se han recogido variables demográficas/antropométricas, así como datos clínicos sobre complicaciones relacionadas con la NED. La CV se ha evaluado mediante un cuestionario validado (NutriQol®) de forma telemática, contestado por el enfermo o sus cuidadores. Los resultados se expresan como mediana (rango) o%. El estudio estadístico incluye pruebas no paramétricas (IBM-SPSSv.21).
Resultados: en el estudio participaron 12 pacientes, 5 con ELA bulbar y 7 con ELA espinal. La mediana de edad fue de 59 años (52.2-67.5). La duración de la NED fue de 27 meses (9.2-34). La puntuación obtenida en el cuestionario de calidad de vida fue 52 (46.7-63), siendo aceptable en el 66.7% y buena en el 33.3%. No hemos encontrado diferencias por edad, tipo de ELA o duración de la NED. El 75% precisaba soporte ventilatorio no invasivo. El 41% continuaba recibiendo líquidos con espesantes o dieta túrmix. Un 33% precisaba tratamiento con IBP, un 33% con procinéticos y el 8.3% con laxantes. No se objetivó variación en el IMC previo a la colocación de la gastrostomía (24.5 kg/m2) comparado con el IMC actual (24.42 kg/m2). Las complicaciones más frecuentes fueron el dolor abdominal (16.7%) y molestias e infección periestoma (16.7%).
Conclusiones: en este grupo de pacientes con ELA de larga evolución y NE por gastrostomía, el soporte nutricional no parece tener un impacto en la calidad de vida.
P.080 Estudio prospectivo de 10 años de uso de catéteres centrales de inserción periférica (PICC) en nutrición parenteral domiciliaria
Elisa Santacruz Cerdá1, Sara Alonso1, Ane Bayona1, Lia Nattero1, Javier Riveiro1, Gema Lomba1, Raquel Mateo Lobo1, José Ignacio Botella Carretero1,2
1Hospital Universitario Ramón y Cajal. Madrid. 2CIBER de Fisiopatología de la Obesidad y Nutrición (CIBERobn)
Introducción: la nutrición parenteral domiciliaria (NPD) es una terapia cada vez más demandada. Su uso se ve limitado por sus complicaciones a largo plazo, entre las que se encuentra de manera más relevante la infección del acceso venoso. Nos proponemos analizar en una cohorte prospectiva de pacientes con NPD la incidencia de infección por catéter en 10 años de seguimiento.
Material y métodos: desde la creación de la unidad de terapia intravenosa y la centralización en ella del cuidado de todos los pacientes con NPD de nuestra área sanitaria, se inició un estudio prospectivo para un seguimiento de dichos pacientes en cuanto a la incidencia de complicaciones de la NPD y de la infección del acceso venoso. Todos ellos recibieron educación sobre el manejo de la NPD y del cuidado del catéter central, con disponibilidad de acceso urgente en caso de necesidad a la unidad de terapia intravenosa. Se definió como sospecha de infección por catéter (CRBSI) la presencia de fiebre en portador de vía central sin otro aparente foco aparte del catéter, y CRBSI confirmada cuando el cultivo de la punta del catéter fue positivo o existieron cultivos diferenciales entre el catéter y vía periférica positivos.
Resultados: un total de 135 pacientes recibieron NPD en los últimos 10 años, con una mediana de edad de 59,5 años, durante una mediana de 63 días de administración (rango 3-2617 días). Un 35% de los pacientes fueron hombres, un 65% mujeres y un 82% oncológicos. Se colocaron un total de 147 catéteres centrales en los pacientes, un 67,1% PICC, un 10,3% Hickman y un 22,6% reservorios. Ocurrieron un total de 16 episodios de sospecha de CRBSI, 8 de ellas confirmadas con cultivos positivos, en un total de 23670 días de uso (0,34 CRBSI confirmadas/1.000 días de catéter). De todas las sospechas de CRBSI, 8 fueron en pacientes con PICC, 2 con Hickman y 6 con reservorio (log Rank = 11,194, p = 0,004) y de todas las CRBSI confirmadas, 1 ocurrió en pacientes con PICC, 2 con Hickman y 5 con reservorio (log Rank = 13,329, p = 0,001). Solo existió un episodio de trombosis venosa que obligó a la retirada de un PICC.
Conclusión: el empleo de PICC en pacientes con NPD es seguro, incluso podría asociarse con menor incidencia de CRBSI frente a otros tipos de catéteres centrales como el Hickman o reservorio.
P.081 Nutrición parenteral domiciliaria administrada por PICC: experiencia en el Hospital Universitari Sant Joan de Reus
]]> Anna Bonada Sanjaume1, Maite Parejo Arrondo2, Antonio Rabassa Soler1, Anna Gómez Gener3, Montse Boj Borbones3, Francisca Isern Catalá2, Immaculada Grau Farrús2, Isabel Megías Rangil1, Jordi Salas-Salvadó11Unitat de Nutrició Clínica. Hospital Universitari Sant Joan. Reus, Tarragona. 2Equipo de Terapia Intravenosa. Institut d'Oncologia Catalunya Sud. Hospital Universitari Sant Joan. Reus, Tarragona. 3Servicio de Farmacia. Hospital Universitari Sant Joan. Reus, Tarragona
Introducción: la ESPEN (European Society of Parenteral and Enteral Nutrition) no recomienda la administración de la nutrición parenteral domiciliaria (NPD) a través de un catéter central de inserción periférica (PICC) por un período superior a 3 meses. Desde el año 2011, en nuestro hospital, todos los pacientes que reciben NPD lo hacen a través de PICC. Presentamos nuestra experiencia de 5 años.
Material y métodos: se revisaron las historias clínicas de los pacientes que habían recibido NPD a través de PICC desde el año 2011 hasta octubre de 2016: un total de 8 pacientes, 5 ? y 3 ?, de edad media 56,7 (16-76) años en el momento del inicio del soporte nutricional. Se valoró el motivo de indicación y diagnóstico de la NP, características y complicaciones relacionadas con el catéter y el grado de satisfacción del paciente.
Resultados: de los 8 pacientes que recibieron NPD el 50% (n = 4) llevaban un PICC de una sola luz, y el 50% (n = 4) restante de dos luces. El motivo de indicación de la NPD fue Sd de intestino corto en 5 pacientes (62,5%). El diagnóstico principal fue patología oncológica (n = 5) seguida de isquemia intestinal (n = 2) y neuropatía visceral (n = 1). La manipulación del catéter la realizaba el propio paciente en el 33,3% de los casos y el cuidador con o sin ayuda del paciente en el 66,6% de los casos. El número total de días de catéter fue de 3579 y el número total de días de NP de 2811 (2530 en domicilio y 281 de NP en hospital). El número medio de días de NPD por paciente fue de 316,2 (12-798). Cabe destacar que a 3 pacientes (37,5%) se les administraba medicación (quimioterapia y otros fármacos) por la misma luz del catéter y en 2 casos por la otra luz del catéter. Respecto a las complicaciones relacionadas con el PICC, no hubo ningún caso de obstrucción, trombosis ni infección. Solo se detectó un caso de obstrucción de la otra luz del catéter que se solucionó. El motivo de retirada del catéter fue éxitus relacionado con la enfermedad de base en 4 pacientes, no necesidad de NP en un paciente y recambio de catéter en un paciente después de 804 días de llevar el PICC. Tres pacientes siguen con NPD en la actualidad. El grado de satisfacción con el catéter, valorado del 0 al 10, fue de 9,5 puntos de media. El 100% de los pacientes declararon que recomendarían este tipo de catéter a otro paciente.
Conclusiones: el PICC es un acceso venoso para la administración de NPD que presenta una baja tasa de complicaciones relacionadas con el catéter, que puede utilizarse por períodos prolongados y con elevado grado de aceptación por parte del paciente. Consideramos que el PICC puede ser un acceso venoso recomendable para la administración de NPD a medio-largo plazo.
P.082 Supervivencia poscolocación de gastrostomía radiológica de alimentación en pacientes oncológicos
Regina González, Lorena Arribas, Laura Hurtós, Inmaculada Peiró
Unidad Funcional de Nutrició Clínica. Institut Català d'Oncologia (ICO). L'Hospitalet de Llobregat, Barcelona
]]> Introducción: la gastrostomía radiológica percutánea (GRP) es común en pacientes oncológicos, garantiza una vía nutricional durante el tratamiento.
P.083 Valoración nutricional perioperatoria de enfermería en pacientes con cáncer colorrectal (protocolo ERAS)
M.ª Socorro Leyva Martínez, Verónica Ávila Rubio, Ana Martín Leyva, Carmen Yeste Doblas, M.ª Luisa Fernández Soto
]]> Complejo Hospitalario Universitario de Granada. GranadaObjetivos: valoración nutricional de enfermería en pacientes que van a ser intervenidos de cáncer colorrectal. Evaluar la prevalencia de riesgo/desnutrición y aplicar un soporte nutricional (SN) oral inmunomodulador. Conocer si el SN discrimina morbi-mortalidad.
Pacientes y métodos: estudiamos 64 pacientes con Ca colorrectal desde Enero del 2016, procedentes de Cirugía. Se analizan parámetros antropométricos (IMC,%PP) y analíticos (albúmina, colesterol total). Se registran comorbilidades, SN prequirúrgico (SNpq) con fórmula inmunomoduladora (Atempero®) y curso post-operatorio según SNpq.
Resultados: edad 67 ± 12 años. 58% varones. Valoración nutricional: IMC 28 ± 4 kg/m2; el 79% pierden peso en los últimos 6 meses (%PP: 7.8 ± 5%,%PP > 10%: 23%); el 46% no cubren requerimientos C-P. Criterios analíticos de desnutrición: albúmina ≤ 3.5 g/dl en el 20% (media 3.7 ± 0.5 g/dl), colesterol total ≤ 150 mg/dl en el 25% (175 ± 43 mg/dl). Hay riesgo de desnutrición en el 45% y desnutrición grave en el 23%. Comorbilidades asociadas: dislipemia 36%, HTA 62%, DM 31%, EPOC 12%, cardiopatía 19%. Se estableció SNp en el 68%. No hubo diferencias estadísticamente significativas según SNpq (sí/no) en la estancia hospitalaria 13 ± 8/14 ± 8 (p = 0.72), ni en la mortalidad 0/ 5% (p = 0.13) pero sí clínicamente relevantes en esta última.
Conclusiones: la valoración nutricional de enfermería integrada en el Protocolo ERAS en pacientes que van a ser intervenidos de cáncer colorrectal es fundamental y se ha conseguido un alto porcentaje de VN en nuestro medio. El pronóstico en términos de morbi-mortalidad del SNpq requerirá ampliar la muestra para resultados más concluyentes en nuestro medio.
P.084 Visado de nutrición enteral en un hospital de segundo nivel
Laura Rey Fernández, Lucía Visedo Rodas, Cristobal López Rodríguez, Isabel Muñoz Gómez Millán, Begoña Tortajada Goitia, Jimena Abilés Osinaga
Hospital Costa del Sol. Marbella, Málaga
Introducción: el visado de inspección es un instrumento de gestión en el control y uso racional de los medicamentos. En el Hospital Costa del Sol, la responsabilidad sobre la gestión del visado se asignó al Área Integrada de Gestión de Farmacia y Nutrición (AIGFN) incorporando criterios de calidad, eficacia, transparencia y seguridad del paciente, posibilitando detectar errores y realizar seguimiento de los pacientes. ]]>
Objetivo: este trabajo fue analizar la actividad de visados los dos primeros meses tras su adjudicación.
P.085 Evaluación de un programa de nutrición parenteral domiciliaria en un hospital de tercer nivel
María Martín Cerezuela, Amparo Vázquez Polo, Eduardo López Briz, Cassandra Favieres Puigcerver, María José Company Albir, Antonio Solana Altabella, Hugo Ribes Artero, Alejandra Ferrada Gasco, Octavio Ballesta López, José Luis Poveda Andrés
Hospital Universitari i Politècnic La Fe. Valencia
]]> Objetivo: analizar un programa de nutrición parenteral domiciliaria (NPD) en un hospital de referencia.Conclusiones: el diagnóstico mayoritario fue un proceso neoplásico. Casi la mitad de los pacientes toleraron dieta oral tras NPD. La mediana de duración fue de 30 días. Prácticamente la mitad eran dependientes para ABVD. La complicación más frecuente fue infección y la vía más utilizada Port-a-Cath.
P.086 Nutrición enteral en la era 2.0: una selección de aplicaciones útiles
Ana Zugasti Murillo, Estrella Petrina Jáuregui
Complejo Hospitalario de Navarra. Pamplona
]]> Introducción: la salud móvil se está transformando en uno de los pilares básicos de la sanidad. El desarrollo de nuevas aplicaciones (Apps) nos permite contar con una ayuda complementaria a las guías clínicas, facilitando un rápido acceso a la información y la comunicación con el paciente. España es el país europeo con mayor penetración de smartphones y las Apps de medicina/salud son la tercera categoría de mayor crecimiento.
P.087 Gastrostomía o sonda nasogástrica en pacientes con cáncer de cabeza y cuello durante la radioterapia o tratamiento combinado con quimiorradioterapia
Andrés Ortiz1, Estela Benito1, Laura Montanez1, Jesús Gómez Martín1, Macarena Alpañés1, Francisco Arrieta1,2, Belén Vega Piñero1, José Ignacio Botella Carretero1,2
1Hospital Universitario Ramón y Cajal. Madrid. 2CIBER de Fisiopatología de la Obesidad y Nutrición (CIBERobn)
]]> Introducción: los pacientes con cáncer de cabeza y cuello (CCC) que reciben radioterapia o tratamiento combinado con radioterapia y quimioterapia, presentan una elevada prevalencia de desnutrición. El uso profiláctico de la gastrostomía se ha sugerido para el soporte nutricional enteral en estos pacientes. Sin embargo, otros autores no han demostrado un beneficio claro de esta medida frente al uso de la sonda nasogástrica.
P.088 ¿Existen diferencias entre la suplementación enteral hiperproteica enriquecida con Bmetilhidroxibutirato y la suplementación enteral hiperproteica no enriquecida? Estudio descriptivo de nuestra población
Cristina M.ª Díaz Perdigones, Isabel M.ª Vegas Aguilar, Isabel M.ª Cornejo, María Molina Vega, Carmen Hernández García, Araceli Muñoz Garach, Miguel Damas Fuentes, José Manuel García Almeida, Isabel Mancha Doblas, Franciso José Tinahones Madueño
Hospital Virgen de la Victoria. Málaga
Objetivo: comparar los cambios del estado nutricional y funcional en 3 meses en una población 171 pacientes con desnutrición en el ingreso hospitalario y que precisó nutrición parenteral (NPT) tras la administrar al alta de dos fórmulas enterales distintas: hiperproteica con enriquecimiento de Bhidroximetilbutiratocalcico (A) y solo hiperproteica sin suplementación (B) (Tabla I).
]]>
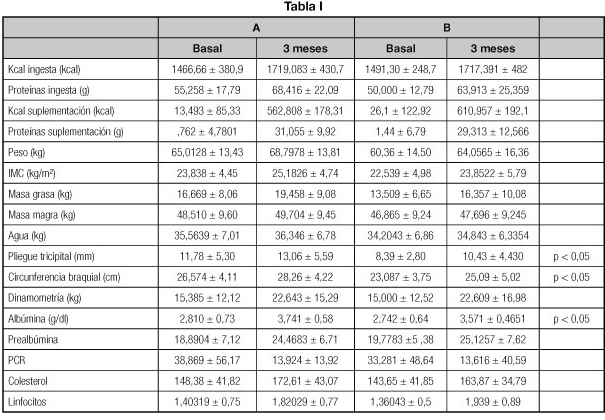
Método: estudio descriptivo con SPSS 22: 23 pacientes sin fórmula enriquecida y 145 pacientes con fórmula enriquecida. Se compararon ambas poblaciones con el test estadístico U Mann Whitney. Se evalúo antropometría, registros dietéticos y marcadores analíticos.
P.089 Gastrostomías: experiencia en un hospital de segundo nivel
Rosa Ana Ashbaugh Enguídanos, Virginia Rodríguez Campuzano, Lourdes Moneva Vicente, Mónica Benito Fernández, Julia Álvarez Hernández
Hospital Universitario Príncipe de Asturias. Alcalá de Henares, Madrid
Introducción: las gastrotomías percutáneas endoscópicas (GPE), radilógicas (GPR), o quirúrgicas (GPQ) son la vía de administración de elección para nutrir a los pacientes a largo plazo.
Objetivos: a) analizar la enfermedad de base, complicaciones relacionadas con la técnica, reingresos y supervivencia de los pacientes sometidos a gastrostomía en nuestro centro; y b) identificar áreas de mejora en estos aspectos relacionados con el procedimiento. ]]>
P.090 Complicaciones de las gastrostomías percutáneas durante un año en un hospital de tercer nivel
Susana Padín López, Montserrat Gonzalo Marín, M.ª Ángeles Martín Fontalba, Agustín Martos Pozo, Isabel Liébana Barranco, Rosario Vallejo Mora, Inmaculada González Molero, José Abuin, Lourde Oliva, Gabriel Olveira Fuster
Unidad de Gestión Clínica Intercentros de Endocrinología y Nutrición. Hospital Regional Universitario de Málaga. Málaga
Objetivos: describir complicaciones de las gastrostomías presentadas durante el año 2014 y las características de los pacientes.
Método: estudio descriptivo transversal realizado en el hospital Regional Universitario de Málaga. Se incluyeron complicaciones presentadas en pacientes con NED con gastrostomías percutáneas enero a diciembre de 2014. Criterios inclusión: pacientes con NED a través de gastrostomías percutáneas en seguimiento hospitalario (independientemente de cuando se colocaron). Se excluyeron pacientes con SNenterales y yeyunostomías. Variables: edad, sexo, diagnóstico, antecedentes, hábitos tóxicos, existencia cuidador principal, parentesco del cuidador, tipo gastrostomía (radiológica, endoscópica), forma de administración, índice Barthel, grado autonomía, nivel de actividad, quién realiza autocuidados, nª fármacos, tiempo (días) de permanencia de gastrostomía. Complicaciones. Se ha utilizado programa SPSS11.5. Para variables cuantitativas media, desviación típica, mínima y máxima, para variables cualitativas tablas de frecuencia.
Resultados: pacientes con NED 92. 128 complicaciones en 55 pacientes. Hombres 56.4%. Edad media 64.9 (min 23, máx. 93). Diagnóstico: 41.8% cáncer de cabeza y cuello, antecedentes: HTA 47.7%, hábitos tóxicos 29% tabaquismo. 98.2 tenía cuidador principal, el 38.9% esposa. Con nivel de dependencia moderado (Barthel) 36.4%. Nivel de actividad limitada: 65.5%. Nª fármacos: 56.5% más de 5. El 85.5% eran GRP. La media de tiempo con gastrostomía 588.73 días (aprox. 1 año y medio). La mayoría de las complicaciones estuvieron relacionadas con la sonda (complicaciones mecánicas): 29 (52.7%) pérdida accidental, de estas 13 casos se recogió el motivo: 5 fue deterioro de sonda y 4 balón roto, desplazamiento de la sonda 14 (25.5) y 11 (20%) granulomas. Infecciosas 9 (16.4%) infección estoma. Gastrointestinales: vómitos 4(7.3%), diarrea 2 (3.6%). Dolor periestomal 10 (18.2%). Se utilizó SPSS 11.5. Para variables cuantitativas media, desviación típica, mínima y máxima, para variables cualitativas tablas de frecuencia y porcentajes. ]]>
PACIENTE CRÍTICO
P.091 Daño en ADN y estrés oxidativo en el paciente crítico con síndrome de respuesta inflamatoria sistémica
Lourdes Herrera-Quintana1,2, Jorge Molina-López1, Gabriela Lobo Tamer3, Jennifer Gamarra Morales1, Antonio Pérez de la Cruz3, Manuel Rodríguez-Elvira3, Elena Planells del Pozo1
1Departamento de Fisiología y 2Departamento de Físico Química. Facultad de Farmacia. Universidad de Granada. Granada. 3UCI. Hospital Universitario Virgen de las Nieves. Granada
Introducción: en el paciente crítico la deficiencia de cobre es un hecho, probablemente debido a una gestión inadecuada de los mayores requerimientos o aumento de las pérdidas debido a su estado hipermetabólico, provocando desequilibrios de procesos bioquímicos que llevan a la disfunción de órganos, afectando a morbilidad y el progreso del paciente durante la estancia en la UCI.
Objetivos: evaluar el estado nutricional en el paciente crítico en riesgo de deficiencia de cobre, a través de una evaluación de los niveles iniciales de cobre en plasma y eritrocitos, y la actividad antioxidante de la actividad enzimática de la superóxido dismutasa (SOD) y la capacidad antioxidante total (PAO).
Material y métodos: las muestras biológicas utilizadas en este estudio provienen de un estudio integral que se extiende a un total de 175 pacientes, divididos en dos grupos: grupo control (n = 100, adultos sanos) y los pacientes críticamente enfermos (n = 75) de la unidad de cuidados intensivos de diferentes hospitales en el área de Granada. El estudio fue un estudio multicéntrico prospectivo observacional analítico. Los criterios de inclusión fueron: presentar síndrome respuesta inflamatoria sistémica (SIRS), un APACHE con puntuación superior a 15 y un soporte de nutrición artificial. El cobre en plasma y eritrocitos (FAAS), la capacidad antioxidante total (PAO), y la actividad de SOD (Bioxytech), se determinaron.
Resultados: los resultados mostraron valores de cobre significativamente menores en plasma y eritrocitos (p < 0,005), y niveles de PAO y la actividad SOD en pacientes críticos en comparación con controles. El 35,4% de los pacientes presentaron niveles deficientes de Cu en eritrocitos al final de la estancia. El análisis bivariado mostró asociación significativa entre el plasma Cu y PAO (r = 0,504, p < 0,0001), y entre los valores de cobre y la actividad enzimática eritrocitaria de la SOD (r = 0,319, p < 0,01), ambos en el paciente crítico. ]]>
P.092 El papel del colesterol HDL y las lipoproteínas como futuros biomarcardores de la sepsis
Mónica Zamora Elson1, Javier Trujillano Cabello1, José Puzo Foncillas2, Carlos Seron Arbeloa2, Carlos González Iglesias3, Sulamita Carvalho Brugger Fonseca1, Mercedes Palomar Martínez1
1Hospital Universitario Arnau de Vilanova. Lérida. 2Hospital Universitario Miguel Servet. Zaragoza. 3Hospital de Barbastro. Huesca
Introducción: la sepsis y sus complicaciones son una de las principales causas de morbimortalidad en las Unidades de Cuidados Intensivos. El diagnóstico y tratamiento precoz son fundamentales para aumentar la supervivencia. Para el diagnóstico precoz necesitamos un buen biomarcador con valor pronóstico que permita predecir la severidad del proceso patológico permitiendo iniciar un plan terapéutico adecuado y poder medir su respuesta. Los marcadores utilizads actualmente son la procalcitonina (PCT), las interleucinas (IL), el recuento de eosinófilos, la proteína C reactiva (PCR), el lactato, el péptido natriurético auricular (ANP) y el interferón g (IFN-g) para determinar la existencia y gravedad de los cuadros sépticos. En este trabajo queremos estudiar el papel de al apolipoproteina A-I (apo A-I) como posible y futuro biomarcador. La apo A-I se considera una proteína de fase aguda, y es la principal componente de las HDL con actividad antiendotoxina, inhibiendo el lipopolisacarido bacteriano (LPS) y disminuyendo así la liberación de citocinas. ]]>
Objetivo: la hipótesis que se plantea en este estudio es si cifras bajas de colesterol HDL o de apolipoproteina A-I al ingreso en pacientes sépticos se relacionan con una mayor mortalidad en los procesos sépticos. Y la comparación de estos valores con otros biomarcadores utilizados en la actualidad para precedir mortalidad.
Conclusiones: la concentración de apo A-I al ingreso en pacientes con sepsis se relaciona con mayor mortalidad a los 30 días. En pacientes con cifras de apo A-I al ingreso, menores de 68 mg/dL hay un 35,5% de mortalidad y en pacientes con concentraciones de apo A-I superiores a 68 mg/dL la supervivencia asciende a un 94%. Las concentraciones al ingreso en UCI de la procalcitonina y la PCR, no se relacionan con mayor mortalidad, ni discriminan en la gravedad del cuadro. Con estos datos podemos decir que la apo A-I en un buen predictor de mortalidad y que cifras más altas al ingreso en UCI en pacientes diagnosticados de sepsis se relaciona con una supervivencia alta. Si comparamos la apo A-I con los marcadores clínico-bioquímicos de gravedad (APACHE II y SOFA), con otros marcadores como la PCR, la PTC o el lactato, o con otros lípidos como el colesterol total, colesterol HDL o los triglicéridos, la apo A-I obtiene la mejor curva de ROC por lo que podemos deducir que será la variable que mejor predecirá la mortalidad de los pacientes incluidos en el estudio.
P.093 Déficit proteico-calórico y asociación con el pronóstico en medicina intensiva
]]> Miguel Ángel García Martínez1, David Maestro Ruiz1, Cristina Hidalgo Jiménez1, Ana Isabel Catalá Espinosa1, María Manresa Canales1, María Belén Gómez Berenguer1, Tetyana Cherednichenko1, Yolanda Hidalgo Encinas11Hospital Universitario de Torrevieja. Torrevieja, Alicante. 2Hospital Quirón Torrevieja. Torrevieja, Alicante
Introducción: la provisión precoz y adecuada de energía y proteínas se ha relacionado en el paciente crítico con un mejor pronóstico en términos de mortalidad, duración del ingreso e infecciones nosocomiales. La evidencia más reciente señala que conseguir un objetivo de soporte nutricional en las primeras 48 horas, y de cantidad proteica mayor a 1,2 g/kg/día son los factores más relevantes en el mejor pronóstico.
Objetivos: describir la consecución del objetivo proteico y su relación con la aparición de infección nosocomial. Relacionar el déficit calórico y proteico con fracaso renal, tiempo de estancia, de ventilación mecánica (VM) y mortalidad.
Material y métodos: estudio observacional prospectivo durante un año de los pacientes que recibieron SNA enteral en una UMI polivalente de 15 camas.
Resultados: durante el tiempo de observación 85 pacientes recibieron NE. Las características de la muestra se resumen en la tabla I. Destacó un volumen de nutrición eficaz elevado (X 95,5%). Ni el déficit proteico ni el calórico asociaron mayor mortalidad, infección nosocomial, mayor estancia, ni tiempo de VM. Hubo asociación entre un mayor déficit calórico-proteico y fracaso renal agudo. Esta asociación se mantuvo en el ajuste por APACHE II (Tabla II)
]]> Conclusiones: en nuestra muestra el déficit proteico acumulado en los primeros 10 días de nutrición enteral asoció fracaso renal agudo, al igual que lo hizo el déficit calórico, pero no otras variables de mal pronóstico.
P.094 La prealbúmina como factor asociado a mortalidad hospitalaria en pacientes con estancia media prolongada en UCI
Juan Carlos López Delgado1, Itziar Martínez de Lagrán Zurbano2, M.ª Luisa Bordejé Laguna2, José Ignacio Herrero Meseguer1, Miguel Ángel García Martínez3
1Hospital Universitari Bellvitge. L'Hospitalet de Llobregat, Barcelona. 2Hospital Germans Trias i Pujol. Badalona, Barcelona. 3Hospital de Torrevieja. Torrevieja, Alicante
Objetivos: evaluar variables asociadas a mortalidad hospitalaria en pacientes con estancia media prolongada (> 7 días).
Material y métodos: estudio observacional prospectivo desde enero a abril de 2015. Se recogieron variables de filiación, scores pronósticos, fallos orgánicos al ingreso y al octavo día, inicio de soporte nutricional, niveles de prealbúmina, proteína C, procalcitonina y linfocitos al séptimo día, así como necesidades terapéuticas durante la primera semana de estancia en UCI. Asimismo, se recogieron complicaciones infecciosas y la mortalidad en UCI y hospitalaria.
Resultados: se incluyeron 115 pacientes: edad media de 62.7 ± 14.5 años; 64.3% (n = 74) fueron hombres; IMC: 29.7 ± 2.1 kg?m-2; APACHE II: 19 ± 7; SAPS III: 58 ± 14. El 60.8% (n = 70) fueron pacientes médicos y el 33.9% (n = 39) fueron quirúrgicos. La mortalidad hospitalaria fue del 21.7% (n = 25). El 77.4% (n = 89) recibieron NE y 15.7% (n = 18) NTP. El soporte nutricional se inició a las 26±14h de ingreso en UCI. La estancia media en UCI fue de 22 ± 15 días, y la hospitalaria de 43 ± 29 días. En el análisis univariante se identificaron diferencias entre el subgrupo de supervivientes y los no supervivientes en el APACHE II (18 ± 7 vs. 23 ± 6; p < 0.001), la bilirrubina al ingreso (0.85 ± 0.7 vs. 1.96 ± 4.1 mg/dl; p = 0.017), la prealbúmina al 7º d (17.8 ± 7.6 vs. 12.3 ± 6.5 mg/dl; p < 0.001), plaquetas al 7ºd (302 ± 158 vs. 209 ± 111 ·nL-1; p = 0.004) y bilirrubina al 7ºd (0.73 ± 0.66 vs. 2.8 ± 7.7 mg/dl; p = 0.001). El análisis multivariante mostró que una menor mortalidad se asociaba a mayores niveles de prealbúmina al 7ºd (HR: 0.924; 95% IC: 0.858-0.995;
p = 0.036). Los pacientes con niveles de prealbúmina muy bajos (< 23 mg/dL) tuvieron una peor supervivencia hospitalaria (87.8% vs. 61%; P (LogRank) = 0.002). ]]>
P.095 Parámetros relacionados con la variabilidad glucémica en el paciente crítico
Sandra Mulet Mascarell, Mar Juan Díaz, José Manuel Segura Roca, Blanca Furquet López, Deissy Aguillón Prada, Johncard Romero Guía, Ali Gil Santana, María Rodríguez Gimillo, José Ferreres Franco, María Luisa Blasco Cortés
Hospital Clínico Universitario de Valencia. Valencia
Objetivo: determinar parámetros tanto predisponentes como clínicos-evolutivos que pueden estar relacionados con el aumento de la VG.
Material y métodos: estudio observacional prospectivo. Criterios de inclusión: pacientes críticos de UCI con diagnóstico de hiperglucemia de estrés. Analizamos la VG de los primeros 7 días de ingreso. Recogimos las complicaciones infecciosas y la mortalidad hospitalaria. Se calcula la VG como CV=SD/Mx100. Se realizó el análisis estadístico univariado con el programa SPSS Statistics20 considerando significativa p < 0,05. T-student para variables cuantitativas entre grupos independientes y χ2 para variables cualitativas.
Resultados: 56 pacientes, 63% varones. Edad media: 62 años. APACHE II 15.28±8 y SOFA al ingreso 6.4 ± 3.87. Antecedentes: diabetes 28.1%, dislipemia 47.4%, tratamiento corticoideo crónico 5.4%. El 51.8% fueron intubados. Días de VM 6.6 ± 8.8. Estancia en UCI: 9.5 ± 8 días. El 24.6% sufrieron complicaciones infecciosas. Un 49.1% recibieron NE, un 16.4% NPT y un 75.4% NO. Dividimos nuestra muestra en 4 cuartiles según la VG; cuartil 1º: 11-15.74, cuartil 2º: 15.75-20.64, cuartil 3º: 20.65-26.63, cuartil 4º: 26.64-47.18. En tabla I se muestran resultados de los parámetros analizados. Se observa relación del SOFA y antecedente de Diabetes con la VG en los cuatro cuartiles.
]]>
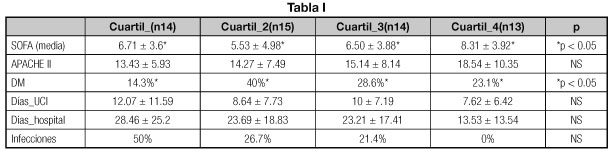
Conclusiones:
P.096 Asociación de los niveles de zinc plasmático y la expresión de transportadores de zinc, con la edad y el síndrome de respuesta inflamatoria sistémica
Lourdes Herrera-Quintana1, Daniela Florea1, Jorge Molina-López1, Álvaro Domínguez-García1, Antonio Pérez de la Cruz2, Bartolomé Quintero1, Elena Planells1
1Departamento de Fisiología. Universidad de Granada. Granada. 2Unidad de Nutrición. Hospital Universitario Virgen de las Nieves. Granada
Introducción: los niveles de Zn en plasma se alteran con en situaciones de envejecimiento y de enfermedad. En el presente estudio se comparan las concentraciones de Zn en plasma y eritrocito de diferentes grupos de edad en pacientes crítico con SRIS. ]]>
Sujetos y metodología: las concentraciones de Zn en plasma fueron comparadas con la expresión de ARNm de todos los transportadores humanos de Zn en muestras de plasma, con los datos de ingesta de Zn y las variables clínicas. Un grupo de atletas jóvenes (promedio de edad de 26 años), un grupo de individuos de mediana edad (promedio de edad de 51 años) y un grupo de pacientes críticos (promedio de edad de 56 años) fueron reclutados. Los contenidos plasmáticos de Zn fueron menores en el grupo control de 51 años que en el grupo de atletas de 26 años.
PATOLOGÍAS ESPECÍFICAS
P.097 Utilidad de la determinación de prealbúmina incorporada al método de cribado automático CONUT para la detección de riesgo de desnutrición
Marlhyn Valero-Pérez1,2,3, Laura María Bermejo López1,2,3, Beatriz Pelegrina1,2,3, Natalia García-Vázquez1,2,3, Margarita Calso1, Marina Morato-Martínez1,2,3, Bricia López-Plaza1,2,3, Carmen Gómez-Candela1,2,3
1Hospital Universitario La Paz. Madrid. 2Instituto de Investigación Sanitaria del Hospital Universitario La Paz (IdiPAZ). Madrid. 3Universidad Autónoma de Madrid. Madrid
Objetivo: el diagnóstico temprano de desnutrición a nivel hospitalario es de gran importancia debido a que incrementa la estancia hospitalaria, la morbi-mortalidad y el coste sanitario. El método de cribado automático de control nutricional (CONUT) es una herramienta validada para la clasificación temprana del riesgo de desnutrición. Sin embargo no incluye prealbúmina en la ecuación predictora del riesgo. Por ello, el objetivo del estudio es evaluar la utilidad de la incorporación de prealbúmina como nuevo marcador del método CONUT.
Materiales y métodos: entre abril-octubre de 2016 se realizó un estudio trasversal incluyendo todos los pacientes ingresados en el área de Medicina Interna del Hospital Universitario La Paz (HULP) y que cumplieran los siguientes criterios: > 18 años; cribados con alerta de riesgo de desnutrición mediante método CONUT (baja (0-4 puntos), moderada (5-8), alta (≥ 9)); presentar determinación analítica de prealbúmina. Variables determinadas: edad, sexo y riesgo de desnutrición mediante método CONUT y mediante método CONUT-modificado que incluye en el sumatorio final un puntaje extra en función de los valores de prealbúmina (> 15-28 g/dL (0 puntos); > 10-15 g/dL (1 punto); ≤ 10 g/dL (2 puntos)). ]]>
Conclusiones: La incorporación de prealbúmina en el método CONUT-modificado permite identificar mayor número de pacientes con riesgo de desnutrición alto. Por tanto, este método permitiría actuar prioritariamente en un mayor número de casos pudiendo obtener beneficios futuros en la disminución de la estancia hospitalaria, la morbimortalidad y el coste sanitario.
P.098 Incidencia de caquexia en pacientes oncológicos atendidos por primera vez en consultas de la unidad de nutrición de un hospital de tercer nivel
Beatriz Pelegrina Cortés1,2,3, Samara Palma-Milla1,2,3, Laura María Bermejo1,2,3, Bricia López-Plaza1,2,3, Marina Morato-Martínez1,2,3, M. Santiago Naranjo1, Carmen Gómez-Candela1,2,3
1Hospital Universitario La Paz. Madrid. 2Instituto de Investigación Sanitaria del Hospital Universitario La Paz (IdIPAZ). Madrid. 3Universidad Autónoma de Madrid. Madrid
Objetivos: determinar la incidencia de caquexia en la primera visita de los pacientes oncológicos atendidos en consultas médicas monográficas de Soporte Nutricional en Oncología y de Alta Resolución de la Unidad de Nutrición del Hospital Universitario La Paz donde se han generado múltiples protocolos pactados con distintos servicios para dar soporte a este tipo de pacientes.
Material y métodos: estudio observacional y transversal en el que se revisaron los informes electrónicos de los pacientes atendidos como nuevos en estas consultas desde el 01/04/2016 al 01/12/2016. Se excluyeron pacientes ya evaluados por la Unidad en hospitalizaciones previas o consultas realizadas por dietistas o enfermería. Se diagnosticó precaquexia, caquexia o caquexia refractaria según la definición publicada por Fearon et al. en The Lancet. Oncology en 2011. ]]>
Conclusiones: existe una alta incidencia de caquexia entre los pacientes oncológicos que recibimos como nuevos, pudiendo llegar al 100% en determinados tumores. Se necesita optimizar las estrategias conjuntas con Oncología para minimizar la desnutrición en estos pacientes.
P.099 Remisión de diabetes mellitus tipo 2 en pacientes sometidos a cirugía bariátrica en nuestro medio
Francisca Pereyra-García Castro, José Gregorio Oliva García, Néstor Benítez Brito, Eva María Herrera Rodríguez, Yaiza Sánchez del Castillo, Alejandra Mora Mendoza
Servicio de Endocrinologia y Nutrición. Hospital Universitario Nuestra Señora de Candelaria. Santa Cruz de Tenerife
Introducción: actualmente se dispone de escasos datos acerca de la cirugía gastrointestinal como tratamiento capaz de revertir o mejorar la diabetes mellitus tipo 2 (DM-2).
Objetivos: a) analizar el impacto en la evolución clínica de los pacientes diabéticos sometidos a cirugía bariátrica; y b) estudiar potenciales factores condicionantes del éxito en la remisión de la DM-2. ]]>
P.100 Manejo de la disfagia a nivel hospitalario en la Comunidad Valenciana
Raquel Miralles Moragrega, José Javier Campuzano Jara, Clara Isabel Navarro Hoyas, L. Delegido Gómez, José Francisco Checa Sevilla, Rahma Amrani, Rosa Berenguer Grau, Trinidad Castillo García, Ángel Luís Abad González, Víctor González-Sánchez
Sección de Endocrinología. Hospital General Universitario de Alicante. Alicante
Introducción: la disfagia constituye una enfermedad de elevada prevalencia con graves repercusiones nutricionales y alto impacto en la calidad de vida. Sin embargo, su abordaje difiere ampliamente a nivel interhospitalario dependiendo de la formación de los profesionales implicados en su manejo y de los recursos disponibles. ]]>
Objetivo: conocer el manejo de la disfagia en los diferentes hospitales de la Comunidad Valenciana.
P.101 Estudio del gasto energético en reposo de pacientes oncohematológicos durante el trasplante de progenitores hematopoyéticos
Marta Luisa Motilla de la Cámara, Loredana Arhip, María Luisa Carrascal Fabián, Gara Feo Ortega, Cristina Velasco Gimeno, Cristina Cuerda Compés, Ángela P. Morales Cerchiaro, Mi Kwon, Pilar García Peris
Hospital General Universitario Gregorio Marañón. Madrid
Introducción: existen pocos estudios que evalúen el gasto energético en reposo (GER) medido por calorimetría indirecta (CI) en pacientes adultos durante el trasplante de progenitores hematopoyéticos (TPH). ]]>
Objetivos: a) estudiar el GER mediante CI durante el TPH y compararlo con el gasto energético basal según la ecuación de Harris-Benedict (HB); y b) evaluar los requerimientos individuales (kcal/kg) según las guías ESPEN 2016 para pacientes oncológicos (25-30 kcal/kg/día).Conclusiones: no hemos encontrado cambios significativos en el GER medido mediante CI durante el TPH, aunque parece que en el D+14 existe un leve aumento. No hay una buena concordancia entre la CI y la ecuación de HB en pacientes oncohematológicos durante el TPH. Los requerimientos individuales son menores que las recomendaciones de las guías ESPEN 2016.
P.102 Mejora del perfil protrombótico en pacientes obesos tras pérdida de peso significativa poscirugía bariátrica
María Elena Arjonilla Sampedro1, Yamina Suleiman Martos1, Emilio Sánchez Navarro1, Daniel Romero Esteban1, Gloria García Guzmán1, Mariana Martínez Martínez2, Elena Parreño Caparrós3, Antonio Jesús Sánchez Guirao1, Fátima Illán Gómez1, Matías Pérez Paredes1
]]> 1Hospital Morales Meseguer. Murcia. 2Hospital Comarcal del Noroeste. Caravaca de la Cruz, Murcia. 3Hospital de la Vega Lorenzo Guirao. Cieza, MurciaIntroducción: la obesidad, principalmente la de predominio central, se asocia a un estado aterogénico protrombótico.
Objetivo: el objetivo de nuestro trabajo ha sido valorar si la pérdida ponderal tras la cirugía bariátrica (CB) conlleva modificaciones en el perfil protrombótico de nuestros pacientes.
Material y métodos: se incluyó a 75 pacientes, a los que se les realizó una valoración antropométrica, una impedanciometría y una determinación analítica con marcadores aterotrombóticos (fibrinógeno, moléculas de adhesión celular-1 (sICAM-1), inhibidor del activador del plasminógeno-1 (PAI-1) y dímero D), antes de la CB, a los 6 y 12 meses de la misma. Las variables analizadas se expresan en medias ± desviación estándar.
Resultados: la población del estudio estaba formada por 50 mujeres y 25 varones, con una edad media de 39,2 ± 9,7 años. La modificación en las distintas variables analizadas tras la pérdida ponderal se expresa en la tabla I.
Conclusión: nuestros datos apoyan la existencia de un estado protrombótico en los pacientes con obesidad. La pérdida de peso significativa tras la CB conlleva una mejora de este perfil, produciendo un descenso significativo de los niveles de fibrinógeno, sICAM-1 y PAI-1. Aunque sin alcanzar la significación estadística, también observamos un descenso en los niveles de dímero D a lo largo del seguimiento.
P.103 Resistencia insulínica y riesgo cardiovascular
]]> María Elena Arjonilla Sampedro1, Emilio Sánchez Navarro1, Daniel Romero Esteban1, Gloria García Guzmán1, Antonio Jesús Sánchez Guirao1, Mariana Martínez Martínez2, Yamina Suleiman Martos1, Elena Parreño Caparrós3, Fátima Illán Gómez1, Matías Pérez Paredes11Hospital Morales Meseguer. Murcia. 2Hopital Comarcal del Noroeste. Caravaca de la Cruz, Murcia. 3Hospital de la Vega Lorenzo Guirao. Cieza, Murcia
Objetivo: la presencia de insulinorresistencia (IR), frecuente en el paciente obeso, se relaciona con un aumento del riesgo cardiovascular. Nuestro objetivo ha sido evaluar en una población de pacientes obesos mórbidos la presencia de IR y su relación con otros factores de riesgo cardiovascular y con parámetros de estructura y función cardiaca.
Material y métodos: la población estaba formada por 75 pacientes obesos a los que se realizó una valoración antropométrica, una analítica y una ecocardiografía. Las variables cuantitativas se expresan en medias ± desviación estándar. La correlación entre variables se realizó con el coeficiente de correlación de Pearson (r).
Resultados: se estudiaron a 50 mujeres y 25 varones, con una edad media de 39,2 ± 9,7 años e IMC de 47,86 ± 7,06 kg/m2. El nivel de IR medido a través del índice HOMA-IR fue del 7,93 ± 7,20. Encontramos una relación directa entre HOMA-IR y medidas antropométricas, niveles de triglicéridos y de microalbuminuria, así como con parámetros ecocardiográficos morfológicos y de función diastólica. Las correlaciones encontradas se representan en la tabla I.
Conclusión: nuestro estudio corrobora la relación entre insulinoresistenica y factores de riesgo cardiovascular (obesidad central, hipertrigliceridemia y microalbuminuria). Además, observamos una relación positiva con la MVI (factor determinante de la hipertrofia ventricular izquierda) y una relación inversa con la función diastólica.
P.104 Relación entre IMC y niveles de vitamina D en pacientes sometidos a cirugía bariátrica
]]> Elena Márquez Mesa, José Gregorio Oliva García, Néstor Benítez Brito, Cristina Lorenzo González, Francisca Pereyra-García CastroServicio de Endocrinología y Nutrición. Hospital Universitario Nuestra Señora de Candelaria. Santa Cruz de Tenerife
Objetivo: conocer la relación de los niveles de vitamina D con el grado de obesidad de los pacientes en nuestro medio.
Material y métodos: estudio observacional retrospectivo de pacientes sometidos a cirugía bariátrica que acudieron a la consulta monográfica de nuestro servicio en el periodo octubre/2015-abril/2016, y que tenían realizados niveles de vitamina D preoperatorios (n = 121). Se recogieron las siguientes variables: edad, sexo, peso e Índice de Masa Corporal (IMC) máximo y pre-operatorio, nivel de vitamina D. Se efectúo análisis descriptivo de las variables recogidas. Se estudió la relación lineal entre el IMC y los niveles de vitamina D mediante el cálculo del coeficiente de correlación lineal de Pearson y la estimación de los coeficientes de la ecuación de regresión lineal simple.
Resultados: edad: 45.3 ± 10.7 años; 82.3% mujeres. IMC máximo previo a la intervención: 50.1 ± 7.9 kg/m2; IMC preoperatorio: 46 ± 6.2 kg/m2. Niveles de vitamina D: deficientes (34.1%); insuficientes (46.4%), normales (19.5%). La prevalencia de déficit franco de vitamina D (< 20 ng/ml) se asoció con el grado de obesidad (p=0.01): era del 44.6% en los pacientes con IMC > 50 kg/m2, del 32.6% en los que presentaban IMC = 40-50 kg/m2 y del 15.8% en los que tenían IMC inferior a 40 kg/m2. La vitamina D se relacionó de forma estadísticamente significativa con el IMC mediante la ecuación: vitamina D = 36.501 - 0.268 x IMC, con un coeficiente de correlación de Pearson de 0.316 (p = 0.001).
Conclusiones:
- El déficit de vitamina D es muy prevalente en individuos obesos en nuestro medio.
- Los niveles de vitamina D se correlacionan de forma significativa con el IMC.
]]> P.105 Cribado de la disfagia en pacientes con esclerosis lateral amiotrófica (ELA)
Nuria López Osorio, Ana Cantón Blanco, Miguel Ángel Martínez Olmos, Eva Gómez Vázquez, María González Rodríguez, Mildred Alicia Sifontes Dubon, Gemma Rodríguez Carnero, Carmen Díaz Ortega, Olaia Díaz Trastoy
Complexo Hospitalario Universitario de Santiago. Santiago de Compostela, A Coruña
Introducción: la disfagia orofaríngea es un síntoma habitual en pacientes con (ELA).
Objetivo: estudiar la necesidad de realizar un cribado sistemático de disfagia y estudios complementarios, si procede, en pacientes con ELA.
Materiales y métodos: de un total de 45 pacientes reclutados en la consulta multidisciplinar de ELA entre enero y noviembre del 2016, 17 presentaban algún síntoma/signo sugestivo de disfagia (supone un 37,7%; edad media: 65 años; 82,3% hombres). Método de cribado: EAT-10 y Método de Exploración Clínica Volumen Viscosidad (MECV-V), si procede.
Resultados: síntomas referidos: atragantamientos con líquidos: 35,3%, con sólidos y líquidos: 35,5% y con su propia saliva: 11,8%. Incapacidad para alimentarse y/o hidratarse: 23,5%. Dificultad para tomar la medicación vía oral: 41,2%. Ansiedad relacionada con las comidas: 35,3%. Se realizó el EAT-10 en 16 pacientes, con una puntuación media de 6,25. En pacientes con un EAT-10 positivo (75%) se realizó el MECV-V (n=9): alteraciones de la eficacia de la deglución: 9 pacientes (100%), alteraciones de la seguridad: 7 pacientes (77,8%). Se indicaron recomendaciones nutricionales en función del resultado del test: Líquidos con espesantes: 70,58% (mal cumplimiento en el 17,6% de los casos), adaptación de la textura de los sólidos: 41,1%, dieta sin adaptación de textura: 23,5%, suplementos nutricionales orales: 23,5%. Se indicó sonda de gastrostomía en 7 pacientes (41,2%), aceptación de su colocación en 3 (17,6%).
Conclusiones: dada la frecuencia de disfagia en la población evaluada, sería recomendable realizar sistemáticamente el cribado de disfagia en este grupo de pacientes, con existencia o no de signos/síntomas referidos por el enfermo para su identificación/tratamiento lo más precozmente posible.
P.106 Relación de la evolución nutricional con la toxicidad y la supervivencia en pacientes con cáncer de cabeza y cuello
]]> Lorena Arribas1,5, Laura Hurtós1, Inmaculada Peiró1, Miren Taberna2,5, Esther Vilajosana3,5, Alicia Lozano4,5, Silvia Vázquez3,5, Ricard Mesia3,51Unidad Funcional de Nutrición Clínica. 2Servicio de Oncología Médica. 3Enfermería, UFCC-ICO. 4Servicio de Oncología Radioterápica. Institut Català d'Oncologia Médica. L'Hospitalet de Llobregat, Barcelona. 5Unidad Funcional de Cabeza y Cuello, ICO-HUB. L'Hospitalet de Llobregat, Barcelona
Introducción: los pacientes con carcinoma escamoso de cabeza y cuello (CECC) tienen alto riesgo de desnutrición desde el diagnóstico y a lo largo del tratamiento.
Objetivo: observar la evolución nutricional/funcional y su relación con toxicidad y supervivencia en pacientes tratados con quimioterapia de inducción (QTi) seguido de quimiorradioterapia/biorradioterapia.
Material y métodos: se incluyeron 20 pacientes con CECC localmente avanzado. Todos los pacientes fueron evaluados desde el diagnóstico como parte de la UFCC a través de la valoración global subjetiva generada por el paciente (VGS-GP), realizándose una intervención según diagnóstico nutricional. Se recogieron datos clínicos, nutricionales, de composición corporal y funcionalidad al diagnóstico, post QTi, post RT (1 m y 3 m).
Resultados: la mayoría fueron hombres (19/20) con mediana de edad 53 años (49,5-62,25). Localización más frecuente: hipofaringe (7, 35%), laringe (6, 30%) en estadio 4b (11, 55%). Según la VGS-GP el 70% estaba bien nutrido al diagnóstico produciéndose un deterioro nutricional significativo (p = 0,022) al finalizar la RT con un 95% de desnutrición severa o moderada. Se produjo disminución significativa de peso (p < 0.0001; IC95% 5.05-9.12), IMC (p < 0.0001; IC95% 1.75-3.17) y fuerza de agarre (p = 0.007; IC95% 1.17-6.36) durante el tratamiento manteniéndo la masa libre de grasa (p = 0.36; IC95% -0.98-2.49) y albúmina (p = 0.52; IC95%-1.23-2.52). Ninguno de estos parámetros se asoció significativamente con la mortalidad. Los síntomas más prevalentes al diagnóstico disfagia (46%) y odinofagia (42%) mejoraron casi completamente tras QTi (5% y 0%). El 80% presentó mucositis durante la concomitancia, mejorando hasta el 35% 1m postRT. Disgeusia (40%) y xerostomía (55%) síntomas presentes 3m postRT.
Conclusiones:
- La intervención nutricional precoz ayuda a mantener la masa libre de grasa y la albúmina a lo largo del tratamiento.
- La QTi mejora los síntomas iniciales que interfieren en la ingesta permitiendo un aumento de peso. Sin embargo, se produce un deterioro nutricional importante hacia el final de la concomitancia.
]]> P.107 Valor de la tasa de catabolismo proteico como indicador de la ingesta proteica en pacientes en hemodiálisis y su asociación con parámetros antropométricos y bioquímicos. Influencia de la situación inflamatoria
María Concepción Terroba Larumbe, Cristina Crespo Soto, Manuel González Sagrado, Alicia Quintano Pintado, Gloria Cabezas García, Gema Gallego Herreros, Lidia Urbón López de Linares, José María Palacio Mures, Marta Ventosa Viña, Luis Ángel Cuéllar Olmedo
Hospital Universitario Río Hortega. Valladolid
Introducción: la ingesta proteica baja se asocia con mayor mortalidad en los pacientes en hemodiálisis por lo que debe monitorizarse realizando encuesta dietética o midiendo la tasa de catabolismo proteico ajustada al peso corporal (nPNA), expresada en g/kg/día. El nPNA puede infraestimar o sobreestimar, como sucede en situaciones hipercatabólicas.
Objetivos: valorar en nuestros pacientes el cumplimiento del objetivo de ingesta proteica > 1,2 g/kg/día aplicando los dos métodos y la correlación entre nPNA e ingesta proteica según encuesta, proteína-C-reactiva (PCR), albúmina, circunferencia muscular de brazo (CMB) e índice de masa corporal (IMC) en el global y por separado, según situación inflamatoria.
Métodos: evaluamos 29 pacientes (21 hombres, 8 mujeres), media de edad 68,7±12,9 años, realizando encuesta alimentaria, antropometría, albúmina y PCR. Consideramos inflamación si PCR > 3 mg/L.
Resultados: media de nPNA: 1,2 g/kg/día; mediana: 1,13(Q10, 96; Q31,35); 14 de los 29 pacientes (48,3%) presentaban inflamación. El objetivo de ingesta proteica se cumplía en 12 (41,4%) según nPNA y en 17 (58,7%) según encuesta. En el global, nPNA no se asoció significativamente con ingesta proteica según encuesta o con PCR pero si con albúmina (r = 0,479; p = 0,009). Sin inflamación: nPNA no se asociaba con encuesta, pero la media de nPNA era mayor en los que cumplían objetivos según encuesta (1,15 mg/kg/día) que en los no cumplidores (0,8 mg/kg/día). Tampoco se asociaba con albúmina, CMB o IMC. Con inflamación: nPNA mostró asociación negativa no significativa con ingesta proteica según encuesta, correlación significativa con albúmina (r = 0,566; p = 0,035) y asociación no significativa con CMB (r = 0,318) y con IMC (r = 0,383).
Conclusión: en nuestro estudio, la nPNA se asoció con la albúmina, marcador de morbimortalidad en pacientes en hemodiálisis, pero no fue útil como indicador de ingesta proteica, especialmente en los pacientes hipercatabólicos. La anorexia que puede provocar la inflamación, presente en casi el 50%, dificulta cumplir los objetivos de ingesta.
P.108 Nutrición en pacientes con esclerosis lateral amiotrófica
]]> Montserrat Gonzalo Marín, Inmaculada González Molero, Viyey Kishore Doulatram Gamgaram, Francisco Sánchez Torralvo, Virginia Morillas Jiménez, Ignacio Ruiz Sánchez, Gabriel Olveira FusterHospital Regional Universitario de Málaga. Málaga
Objetivo: describir las características nutricionales de los pacientes valorados en una consulta específica de nutrición en pacientes con ELA a lo largo de 2,5 años.
Material y métodos: estudio descriptivo de todos los pacientes diagnosticados de ELA y valorados en esta consulta específica desde octubre de 2013. Se realiza valoración del Estado nutricional mediante anamnesis, exploración (IMC,% de peso perdido,plicometría,dinamometría),valoración de disfagia por EAT-10 +/-test de volumen viscosidad)y pruebas analíticas.
Resultados: se obtuvieron datos de 60 pacientes. Edad media: 57,5(26-79 años),65% varones. Forma bulbar: 28,6%, espinal: 61,2%. El tiempo medio de evolución hasta la valoración en consulta de nutrición fue 22,1 meses (12,6 en bulbar vs. 24,7 en espinal; p < 0,05).EL IMC inicial: 26,4 (18,1 a 36,2), en 78.3% > 25. El Estado nutricional en la primera consulta fue (VSG): 23% de pacientes desnutrición moderada, 17,1% severa (30,8% de los bulbares vs. 5.9% de los espinales, P < 0.05). El eat-10 fue mayor a 3 en 45,1% (85.7% bulbares vs. 16,7% espinales, P < 0.05). Las alteraciones analíticas más frecuentes fueron: insuficiencia/deficiencia de vitamina D (58,3%) e hipercolesterolemia (22,5%). La intervención nutricional en la primera visita fue: solo medidas dietéticas en 46% (7,1% bulbares vs 69% en espinales, P < 0,05), espesantes en 34%, suplementos nutricionales en 7 pacientes, gastrostomía en 3 pacientes (todos bulbares). De los pacientes a los que se ofreció gastrostomía a lo largo del seguimiento (56,8%), la aceptaron el 68,4%. El motivo principal para realizarla fue la pérdida de peso (83%). La CVF en el momento de la realización fue: 58% (23 a 97%) y el 100% endoscópicas. Como complicaciones de la gastrostomía: 3 tuvieron salidas accidentales. El tiempo medio de supervivencia tras la gastrostomía fue de 14 meses (2 a 25 meses).
Conclusiones:
- El 40,1% de los pacientes con ELA presentan desnutrición moderada/severa ya en la primera valoración.
- El IMC y los parámetros analíticos no son un buen indicador de desnutrición, siendo la pérdida de peso el mejor indicador.
- Los pacientes con ELA bulbar presentan desnutrición con mayor frecuencia que las formas espinales y requieren de una intervención nutricional más precoz y agresiva.
]]> P.109 Obesidad sarcopénica: criterios de definición
Paula Fernández Martínez, David Emilio Barajas Galindo, Mirian Alejo Ramos, Tania Ramos Martínez, Begoña Pintor de la Maza, Ana María Urioste Fondo, Isidoro Manuel Cano Rodríguez, María Dolores Ballesteros Pomar
Complejo Asistencial Universitario de León. León
Introducción: la obesidad sarcopénica (OS) combina baja masa muscular y fuerza con incremento de masa grasa. No existen datos de prevalencia por falta de definición consensuada.
Objetivos: a) prevalencia OS según criterios (Baumgartner y FINH) en pacientes con obesidad mórbida; y b) definir nuestros propios límites de OS en obesos mórbidos.
Metodología: estudio descriptivo que incluye pacientes con obesidad mórbida intervenidos de cirugía bariátrica entre 2013-2015. Se estudió su composición corporal mediante densitometría. Se define masa magra apendicular (MMA): Suma de masa magra de las 4 extremidades de cada paciente. Se diagnosticará sarcopenia si:
- Baumgartner: MMA/altura2 ≤ 7.26 kg/m2 varones (V); ≤ 5.5 kg/m2 mujeres (M).
- FINH: MMA/IMC < 0,789 V; < 0,512 M. Para definir los límites de nuestra población de estudio utilizamos la media de MMA menos 2 desviaciones estándar, ajustado por altura e IMC. Se valora la concordancia mediante índice de Kappa entre los diferentes criterios.
Resultados: 64 pacientes con edad 42,73 (9,58), peso 125,48 kg (14,91) e IMC 46,91 (5,01). Un 79,7% de los pacientes eran mujeres con índice MMA/altura2 7,51 kg/m2 (1,11) y MMA/IMC 0,42 (0,08). En los varones encontramos MMA/altura2 9 kg/m2 y MMA/IMC 0,57 (0,15). En nuestra muestra se definió sarcopenia como: MMA/altura2 ≤ 5,29 kg/m2 mujeres y 5,76 kg/m2 varones; MMA/IMC < 0,27 tanto en hombres como mujeres. La prevalencia de OS fue del 3,1% utilizando nuestro límite para MMA/altura2. La evaluación de la prevalencia difirió al utilizar los criterios de Baumgartner o de FINH en nuestra población (4,7% vs. 82.8%); aunque sí hubo concordancia entre los criterios de Baumgartner y los nuestros en el índice MMA/ altura2 (I. Kappa 0,792).
Conclusiones: es necesario establecer un consenso sobre los criterios de OS. En nuestro estudio los criterios clásicos (Baumgartner y FINH) son discordantes en pacientes con obesidad mórbida.
P.110 Valoración nutricional de pacientes diagnosticados de insuficiencia cardiaca en estadio IV de la escala NYHA
Álvaro Vellido Villagómez, María Luisa Sánchez Dueñas, Lucía Fernández Muñoz, Gabriela Lobo Támer, Camila Guscovich Lanyon, Antonio Sorroche Antolín, Sara García Teira, Antonio Jesús Pérez de la Cruz
Unidad de Nutrición Clínica y Dietética. Complejo Hospitalario de Granada. Granada
Introducción: la prevalencia de insuficiencia cardíaca crónica (ICC) es del 1-2%, afectando al 10% de la población mayor de 80 años. Constituye una fuente muy importante de morbi-mortalidad en los países industrializados, y se asocia a un pronóstico desfavorable. La caquexia cardíaca puede surgir como una complicación en los pacientes con ICC, produciendo un importante deterioro nutricional, fundamentalmente caracterizado por la pérdida de peso, que compromete la evolución del paciente.
Objetivo: valorar la situación nutricional de la población diagnosticada de insuficiencia cardiaca crónica y caquexia cardiaca.
Material y métodos: se ha valorado el estado nutricional (EN) de los pacientes diagnosticados de ICC, estadío 4 según clasificación de la escala NYHA. A todos los pacientes se les midió perímetro braquial y de pantorrilla y pliegues cutáneos tricipital, bicipital, abdominal y subescapular, posteriormente se analizó la composición corporal mediante Bioimpedancia eléctrica. Los datos obtenidos se compararon con los valores de referencia para la misma edad y sexo, considerando desnutrición valores por debajo del percentil 10 de dichas tablas. Para determinar caquexia cardíaca se tuvo en cuenta los perímetros braquial y de pantorrilla, así como la masa libre de grasa, datos que se complementaron con la medición de la fuerza muscular mediante dinamometría (20 kg de resistencia). Los datos se analizaron con el software SPSS 22.0, previo diseño de una base de datos con el mismo programa.
Resultados: se han incluido 36 pacientes diagnosticados de ICC derivados a nuestra consulta para valoración y asesoramiento nutricional. El 35% fueron varones, cuya edad media fue de 71,57 ± 11,1 años, el 65% fueron mujeres de 69,77 ± 11,03 años de edad. La edad promedio de todo el grupo fue de 70,4 ± 10,79 años, no se encontraron diferencias estadísticas significativas (p > 0,005). En la tabla I se presentan los resultados correspondientes a los parámetros antropométricos, como puede observarse, la prevalencia de desnutrición de tipo calórica es la más frecuente. En la tabla II se observan los valores de composición corporal discriminando por sexo y grupo de edad.
En los individuos con perímetro braquial (PB) dentro de los valores de normalidad, la fuerza muscular fue de 24,7 kg en los pacientes de 50-59 años, de 14,1 kg en los de 60-69 años y de 15,5 kg en los mayores de 70 años, pacientes que tenían disminución de PB también presentaron disminución de la fuerza muscular, siendo de 11,7 kg en los de 60-69 años y de 9,5 kg en edad superior a los 70 años.
P.111 El magnesio y la diabetes mellitus tipo 2
Emilio Sánchez Navarro, Daniel Romero Esteban, Gloria García Guzmán, Mariana Martínez Martínez, Yamina Suleiman Martos, Elena Arjonilla Sampedro, Isabel Orea Soler, Mercedes Pascual Díaz, Marisol Alcaraz Tafalla, Fátima Illán Gómez
Hospital General Universitario Morales Meseguer. Murcia
Introducción: el magnesio puede jugar un papel importante en la fisiopatología de la diabetes mellitus tipo 2 (DM2), fundamentalmente a través de su posible implicación en la resistencia a la insulina.
Objetivo: estudiar el perfil metabólico, la insulinorresistencia y la PA en una serie de pacientes con DM2 en función de sus niveles plasmáticos de magnesio. ]]>
Material y métodos: estudio retrospectivo en el que seleccionamos dos grupos de 60 pacientes con DM2 del área VI de la Región de Murcia, en función de los niveles de magnesio plasmático. Marcamos como punto de corte 1,9 mg/dL, cifra por debajo de la cual se considera que existe una depleción relativa de magnesio. El análisis comparativo se realizó mediante test t de Student (significación p < 0,05).
P.112 Resistencia a la insulina en transexuales con tratamiento hormonal cruzado (THC): efecto de la alimentación
Antonio Becerra Fernández1,2, Gabriela Rubalcava3, María Carmen Martínez-Para1, María Victorina Aguilar1
1Departamento de Ciencias Biomédicas. Universidad de Alcalá. Alcalá de Henares, Madrid. 2Servicio de Endocrinología y Nutrición. Unidad de Género. Hospital Universitario Ramón y Cajal. Madrid. 3Campus de Guadalajara de Dpto. de Nutrición. Universidad del Valle de Atemajac. Zapopán, Jalisco. México
Introducción: la resistencia a la insulina (RI) desempeña un papel fisiopatológico importante en el desarrollo de anormalidades metabólicas asociadas con el síndrome metabólico. Entre los factores de riesgo modificables de la RI se encuentran, entre otros, el tratamiento hormonal y la calidad de la dieta. El objetivo de este estudio es evaluar el efecto del THC y del patrón de alimentación en indicadores específicos de RI en una población transexual.
Métodos: se ha realizado un estudio longitudinal sobre 157 transexuales, que incluía 91 transexuales de hombre a mujer (HaM) y 66 transexuales de mujer a hombre (MaH) de la Unidad de Género del Hospital Ramón y Cajal (Madrid) sometidos a THC. Se han determinado varios parámetros bioquímicos, hematológicos y antropométricos así como hábitos de comportamiento alimentario relacionados con la RI. La calidad de la dieta y el perfil de nutrientes se han obtenido mediante cuestionarios previamente validados.
Resultados: el THC produce cambios en la composición corporal, con un aumento de peso e IMC en ambos grupos. El tratamiento hormonal feminizante produce una pérdida de tejido magro y un aumento en el tejido graso incrementando la frecuencia de RI. Este efecto es aumentado por la dieta consumida que ha resultado desequilibrada: Hiperlipídica (38,60% en HaM vs. 39,90% en MaH), hiperproteica (16,45% en HaM vs. 17,58% en MaH) e hipoglucémica (44,17% en HaM vs. 41,59% en MaH. Es rica en ácidos grasos saturados (11,59% en HaM vs. 12,54% en MaH). El riesgo cardiovascular a 10 años por las tablas de Framingham ha aumentado de 3,04 ± 1,16 vs 4,01 ± 1,78 en el grupo HaM mientras que el riesgo en el MaH ha sido similar con valores de 1,02 ± 0,03 vs 1,16 ± 0,81 debido a otros factores relativos al estilo de vida como tomar alcohol o fumar. ]]>
P.113 Comportamiento de la enfermedad de Cushing como causa secundaria de obesidad y sobrepeso
Paloma Moreno Moreno, María Rosa Alhambra Expósito, Concepción Muñoz Jiménez, María Ángeles Gálvez Moreno
Hospital Universitario Reina Sofía. Córdoba
Objetivos: la enfermedad de Cushing (EC) es un estado de hipercortisolismo causado por un adenoma hipofisario secretor de corticotropina (ACTH). La morbilidad en pacientes con EC en remisión es solo parcialmente reversible. Obesidad y sobrepeso persisten con una prevalencia de hasta el 40% en pacientes con EC en remisión, y su persistencia parece estar en relación con la duración de la enfermedad antes de la remisión. El objetivo de este trabajo es describir la prevalencia de obesidad y sobrepeso en pacientes con EC, y su relación con la duración de la enfermedad antes de la remisión.
Material y métodos: estudio descriptivo de pacientes con EC (1995-2016). Variables analizadas: edad, sexo, índice de masa corporal (IMC), tiempo desde el diagnóstico hasta remisión de EC, hipercortisolismo, obesidad/sobrepeso al diagnóstico y tras remisión de EC, estudios de expresión génica. Análisis estadístico (SPSS para Windows v.22): t-student para comparación de medias, McNemar para comparación de proporciones y estudio de correlación con Rho de Spearman.
Resultados: 50 pacientes con EC. Edad 44,43 ± 15,29 años. Mujeres: 90%. Al diagnóstico de EC: normopeso 19,2%, sobrepeso 35,5% (22,6% grado I y 12,9% grado II) y obesidad 45,3% (19,4% grado I, 9,7% grado II, 9,7% grado III y 6,5% grado IV). Tratamiento con cirugía transesfenoidal: 88%, el 64% presentaron remisión de EC. De los pacientes en remisión, al diagnóstico de EC presentaron normopeso 28%, sobrepeso 22% (16,7% grado I y 5,6% grado II) y obesidad 50% (27,8% grado I, 11,1% grado II, 5,6% grado III y 5,7% grado IV). Tras remisión de EC: normopeso 29% (p = 0,9), sobrepeso 33% (19% grado I y 14,3% grado II; p > 0,05) y obesidad 38% (9,5% grado I, 23,8% grado II, 4,8% grado III; p > 0,05). Pacientes con normopeso vs obesidad/sobrepeso en última revisión: duración de EC antes de la remisión 41,16 ± 34,54 vs 30,71 ± 31,99 meses (p = 0,78), cortisol libre urinario inicial 509,86 ± 700,44 vs 798,23 ± 764,65 mcg/24h (p = 0,73), ACTH inicial 75,21 ± 39,38 vs 91,68 ± 65,47 pg/ml (p= 0,79). IMC al diagnóstico 30,26 ± 7,70 kg/m2, tras remisión 29,60 ± 6,39 kg/m2 (p= 0,38).
Conclusiones: la prevalencia de obesidad/sobrepeso no se reduce de forma significativa al alcanzan la remisión de EC. En nuestra serie, la persistencia de obesidad/sobrepeso no se asocia con una mayor duración de la enfermedad antes de la remisión, ni con los niveles de hipercortisolismo o ACTH inicial.
]]> P.114 Tratamiento dietético en pacientes obesos: terapia grupal vs. terapia individual
Anxo Carreira Casais1, María González Rodríguez1, Marcos Matabuena Rodríguez3, Eva Gómez Vázquez1, Nuria López Osorio1, Marcos Pazos Couselo1,2, Ana Cantón Blanco1, Miguel Ángel Martínez Olmos1,2
1Complexo Hospitalario Universitario de Santiago de Compostela. Santiago de Compostela, A Coruña. 2Universidade de Santiago de Compostela. Santiago de Compostela, A Coruña. 3Universidade de Vigo. Vigo
Objetivo: comparar la efectividad de la terapia grupal versus la terapia individual en el tratamiento de pacientes que presentan obesidad.
Material y métodos: estudio retrospectivo. Se incluyeron 96 pacientes con edades comprendidas entre 16 y 82 años e IMC ≥ 30 kg/m2, remitidos para iniciar un programa de pérdida de peso; 45 sujetos fueron derivados a terapia grupal y 51 a consulta individual. Las variables analizadas fueron: sexo, edad, servicio remitente, peso e IMC al inicio y final y pérdida ponderal. Se comparó el peso e IMC final y la pérdida de peso entre los dos grupos (terapia grupal versus individual) (Tablas I y II).
]]> Resultados: en ambos grupos, la mayoría de los pacientes fueron derivados del servicio de atención primaria (49% terapia grupal y 61% terapia individual). Completaron las 6 visitas del programa el 44% (n =20) y el 27% (n = 14) de los pacientes de terapia grupal y del grupo control respectivamente. La pérdida ponderal fue mayor en los pacientes que acudieron a terapia grupal. Se encontraron diferencias estadísticamente significativas entre ambos grupos en el peso e IMC final.
P.115 Deficiencias nutricionales en cirugía bariátrica: ¿derivación biliopancreática o gastrectomía tubular?
Begoña Pintor de la Maza, Ana Urioste Fondo, Mirian Alejo Ramos, Alfonso Vidal Casariego, Rocío Villar Taibo, David Barajas Galindo, Paula Fernández Martínez, Tania Ramos Martínez, Isidoro Cano Rodríguez, María D. Ballesteros Pomar
Complejo Asistencial Universitario de León (CAULE). León
Introducción: la cirugía bariátrica (CB) es la opción más eficaz para el tratamiento de los pacientes con obesidad mórbida, aunque puede tener efectos negativos sobre valores nutricionales a largo plazo.
Objetivo: comparar los resultados de la evolución de parámetros nutricionales en pacientes sometidos a derivación biliopancreática (DBP) frente a gastrectomía tubular laparoscópica (GTL).
Material y métodos: estudio de cohortes retrospectivo en pacientes sometidos a CB, mediante DBP y GTL, entre enero 2014 y diciembre 2015. Se analizaron variables sociodemográficas y antropométricas y se compararon los resultados de los parámetros nutricionales a los 12 y 24 meses. Se valoraron las deficiencias nutricionales entre ambas técnicas, en ambas visitas (porcentajes).
Resultados: 52 pacientes (73,1% mujeres) con 44,86(DE 8,88) años. 48,1% intervenidos con BDP y 51,9% GTL. El peso al inicio era 126,70(DE 18,84) kg, con IMC 46,59(DE 5,76) kg/m2. Los resultados de parámetros nutricionales se muestran en la tabla I. ]]>
No hubo diferencias significativas en el porcentaje de pacientes con deficiencias nutricionales a 12 y 24 meses en ambas técnicas (Tabla I).
P.116 Neumonías aspirativas en el Hospital Universitario La Paz
Marina Morato Martínez1,2, Beatriz Pelegrina Cortés1, Arturo Lisbona Catalán1,2, Marta Pulido Vega1, Antonia Gómez Mendieta1, Marlhyn Valero Pérez1,2, Carmen Gómez Candela1,2,3
1Hospital Universitario La Paz. Madrid . 2Instituto de Investigación Sanitaria del Hospital Universitario La Paz. Madrid. 3Universidad Autónoma de Madrid. Madrid
Objetivos: la neumonía por aspiración es una complicación frecuente en los pacientes con disfagia. Este tipo de complicación aumenta el número de ingresos hospitalarios y el riesgo de mortalidad. El objetivo principal del estudio ha sido describir la incidencia de neumonías aspirativas codificadas en el Hospital Universitario La Paz (HULP) y los centros hospitalarios adscritos a este (Cantoblanco, Carlos III) durante el año 2015.
Material y métodos: estudio descriptivo transversal realizado en pacientes hospitalizados en el HULP y en los centros adscritos al mismo que, entre los diagnósticos hospitalarios, se codificó "Neumonía Aspirativa" ocasionada por líquidos y/o sólidos. Variables medidas: sexo, edad, número de ingresos totales, número de neumonías aspirativas,% de población en cada hospital, diagnóstico de ingreso hospitalario, tiempo medio del ingreso y evolución. ]]>
P.117 Estudio de la composición corporal en pacientes con síndrome de intestino corto
Isabel Higuera Pulgar1, Irene Bretón Lesmes2, Miguel Camblor Álvarez2, Marta Motilla de la Cámara2, Ángela P. Morales Cerchiaro2, Pilar Matía Martín3, Carmen Gil Martínez4, Cristina Velasco Gimeno2, Pilar García Peris2, Cristina Cuerda Compés2
1Universidad Complutense de Madrid. Madrid. 2Hospital General Universitario Gregorio Marañón. Madrid. 3Hospital Clínico San Carlos. Madrid. 4Hospital Central de la Defensa Gómez Ulla. Madrid
Introducción: los pacientes con síndrome de intestino corto (SIC) pueden presentar alteraciones en la composición corporal (CC) por las repercusiones de la malabsorción en el estado nutricional y de hidratación.
Objetivos: a) describir la CC en pacientes con SIC; y b) estudiar si existen diferencias entre los pacientes con y sin fallo intestinal (FI).
Metodología: el estudio de la CC se realizó mediante antropometría (peso, talla, IMC) y DEXA (Lunar i DXA, General Electric, USA): kg MLG (piernas, brazos, tronco), kg MG (piernas, brazos, tronco). Los resultados se compararon con Kyle UG et al. Values of Fat-Free and Fat Masses in Healthy Subjects, 2001 para biompedancia, pues no existen rangos de normalidad para DEXA en población española y/o europea. Los resultados se expresan en mediana [rango intercuartílico] y frecuencias. Se usó prueba Mann-Whitney y Correlación de Spearman del programa IBM-SPSS21.0©. Significación < 0.05.
Resultados: se incluyeron 19 pacientes, edad 68 [59-76] años, 21,1% hombres y 42,1% con FI. El IMC fue de 24,8[19,4-28,4] kg/m2, situándose el 10,5% en IMC < 18,5 kg/m2 y el 42,2% en IMC > 25 kg/m2. Sin diferencias entre pacientes con y sin FI. La distribución de MLG y MG se encuentra en la tabla I, encontrándose diferencias por sexo (p = 0,02) pero no respecto a la presencia de FI. El 79% de la muestra tenía un percentil < p.5 para MLG (kg), mientras que el 42,1% y 26,3% mostraban un percentil ≥ p.75 y < p.10, respectivamente, para%MG. El IMC se correlacionó positivamente con kg MG (p = 0,007). ]]>
P.118 Intervención nutricional en pacientes oncológicos con riesgo de desnutrición sometidos a tratamiento RT
Isabel Méndez Llorente, Ramona Galindo Vinagre, Rafael D'Ambrosi Centeno, María Ángeles Pérez Escutia, María Ángeles Valero, María del Carmen Peña Sánchez, María del Pilar de la Fuente Gutiérrez, José Fermín Pérez-Regadera Gómez
Hospital Universitario 12 de Octubre. Madrid
Objetivos: la intervención nutricional es parte fundamental del tratamiento de pacientes oncológicos, y condicionan la correcta cumplimentación de los mismos. Conocer la prevalencia de desnutrición a partir de la implementación de un protocolo de intervención y de una Plataforma de seguimiento de pacientes.
Material y métodos: estudio descriptivo, de la valoración basal realizada porenfermería de Oncología Radioterápica, a los pacientes con riesgo de desnutrición (ORL y Digestivos), remitidos para tratamiento. Se realiza cribado y valoración global subjetiva (VGS) nutricional y acorde a ello se proporciona consejo dietético y/o soporte nutricional.
Resultados: se han incluido 99 pacientes, mediana de edad de 65 años (r: 87-37), 70 hombres y 29 mujeres. La localización tumoral más frecuente corresponde a Recto: 42.42%, seguido de ORL: 19,19%, y estómago: 11,11%. Destacan como parámetros el porcentaje de pérdida de peso, mediana: 1.63% (r: -21,18-36,03), y el IMC: mediana 26,29 (r 16,99-41,52). La mayoría de los pacientes reciben un tratamiento con riesgo elevado de desnutrición (60,61%), seguido por los de riesgo moderado (36,36%), y riesgo bajo (3,03%). El 68,69% y el 69,70% mantienen una actividad cotidiana e ingesta de alimentos normal respectivamente. El 81,82% tenían una VGS A, el 17,17% VGS B y el 1,01 VGS C. El 82.82% de los pacientes recibieron consejo dietético, y el 13.13% tuvo indicación de soporte nutricional, acorde a la valoración.
Conclusiones: la utilización sistematizada de protocolos y bases de datos, facilita la valoración de los pacientes oncológicos con radioterapia.
P.119 Estudio del selenio plasmático en pacientes sometidos a trasplante de progenitores hematopoyéticos
Marta Motilla de la Cámara1, Loredana Arhip1, Gara Feo Ortega1, María Arnoriaga Rodríguez1, Cristina Cuerda Compés1, Irene Bretón Lesmes1, Miguel Camblor Álvarez1, Cristina Velasco Gimeno1, Mi Kwon2, Pilar García-Peris1
1Unidad de Nutrición Clínica y Dietética y 2Servicio de Oncohematología. Hospital General Universitario Gregorio Marañón. Madrid
Introducción: hasta el momento, son pocos los estudios donde se analicen los niveles de selenio (cofactor esencial del sistema antioxidante endógeno) durante el trasplante de progenitores hematopoyéticos (TPH).
Objetivos: a) determinar los niveles de selenio durante el TPH; y b) comprobar si el selenio de la nutrición parenteral (NP) es adecuado para mantener niveles dentro del valor de normalidad (VN).
Material y métodos: estudio observacional prospectivo de adultos sometidos a TPH en nuestro hospital, reclutados durante el último año. Se recogieron: edad, sexo, tipo de trasplante y días de ingreso. El selenio se analizó previo al ingreso, durante el TPH (D+7, D+14) y post-alta. El (VN) utilizado fue: 49-170 µg/L, si bien, algunos autores, consideran óptimos niveles > 100 µg/L en pacientes oncológicos. El selenio administrado en la NP fue de 32 mcg (10 ml de Addamel®) al día. Los resultados se expresan en mediana, [rango intercuartílico] y frecuencias. Se utilizó el test de Wilcoxon-Mann-Whitney mediante IBM-SPSS21.0©, p < 0,05.
Resultados: se evaluaron 26 pacientes (61,5% mujeres), ingresados durante 32.5 dias [30-43,5], edad 51 años [44,5-63], 65,4% recibieron trasplante alogénico. 24 pacientes precisaron NP durante 15 días [11.2-19.7]. No hubo diferencias significativas de los niveles de selenio durante el ingreso y no se encontraron diferencias por sexo, tipo de trasplante o utilización de la NP (Tabla I).
P.120 Prevalencia de desnutrición de masa magra en pacientes con bronquiectasias
Gabriel Olveira1, Victoria Contreras-Bolívar1, Ana Muñoz2, Nuria Porras1, Viyey K. Doulatram1, Montserrat Gonzalo1, Susana Padin1, Casilda Olveira2
1UGC de Endocrinología y Nutrición. 2UGC de Neumología. Hospital Regional Universitario de Málaga. Málaga
Introducción: la desnutrición de masa magra, se considera un factor de riesgo de morbimortalidad en enfermedades respiratorias crónicas. No obstante, existen pocos trabajos que evalúen la composición corporal en pacientes con bronquiectasias (BQ).
Objetivos: describir la composición corporal de los pacientes con FQ y BQ en un hospital de tercer nivel y relacionarlos con su situación clínica.
Material y métodos: estudio trasversal, realizado en pacientes en situación de estabilidad clínica. Se realizó valoración nutricional mediante analítica, encuesta dietética, dinamometría de mano JAMAR, antropometría y densitometría de rayos X de doble energía (DEXA). Se calculó el índice de masa magra (IMM).
Resultados: se estudiaron 123 pacientes con BQ (mujeres 65%, edad media 49,6±18,8, IMC 24,8±4,7). Por antropometría, la masa magra (%) fue 74,6 ± 7,6, con IMM 19,1 ± 1,8 en varones y en mujeres, 66,4 ± 6,7, IMM 15,7 ± 2,2. El 15,6% de pacientes tuvieron IMC menos a 20 kg/m2. 31,2% pacientes tuvieron desnutrición de masa magra (IMM < 17 en varones y < 15 en mujeres). Los pacientes desnutridos tuvieron menor densidad mineral ósea, menos fuerza (dinamometría Jamar ajustada por masa magra), y menor ingesta de vitamina E (p < 0,05). Por DEXA, la masa magra fue 71,7 ± 9,0% con IMM 18,2 ± 1,7 en varones y en mujeres 61,9 ± 7,8%, IMM 14,7 ± 1,6. El 56,2% pacientes tuvieron desnutrición de masa magra. Los pacientes desnutridos tuvieron menor FVC, inferior cantidad mineral ósea y fuerza (p < 0,001) y con menores de glucosa y HbA1C e inferiores de colesterol total y HDL. Asimismo presentaron mayor número de reagudizaciones anuales e inferior FEV1 (%) aunque no alcanzó significación estadística.
Conclusiones: a pesar de presentar un IMC normal, la prevalencia de desnutrición de masa magra es elevada en pacientes con bronquiectasias y se asocia a peores parámetros funcionales. La antropometría podría sobreestimar la masa magra respecto a la densitometría.
P.121 Valoración de la ingesta dietética en pacientes que van a ser sometidos a trasplante de progenitores hematopoyéticos antes del ingreso hospitalario
Marta L. Motilla de la Cámara, M. Luisa Carrascal Fabián, Loredana Arhip, Gara Feo Ortega, Irene Bretón Lesmes, Miguel Camblor Álvarez, Ángela P. Morales Cerchiaro, Mi Kwon, Pilar García Peris
Hospital General Universitario Gregorio Marañón. Madrid
Introducción: en el paciente oncohematológico tanto la enfermedad como las distintas modalidades de tratamiento impactan negativamente en su estado nutricional, de ahí la importancia de conocer las características de su dieta.
Objetivos: a) valorar la ingesta dietética; y b) comprobar la adecuación de dicha ingesta a las guías ESPEN 2016 para pacientes oncológicos (25-30 kcal/kg/día y 1-1,5 g proteínas/kg/día) (1).
Métodos: estudio descriptivo transversal de pacientes oncohematológicos que van a ser sometidos a trasplante de progenitores hematopoyéticos antes del ingreso hospitalario. Se recogieron edad, peso, talla e IMC. Se valoraron número de comidas al día, energía (kcal y kcal/kg/día), macronutrientes (%) y g proteína/kg/día, según recuerdo de 24 horas (R24) calibrado por DietSource®. Los resultados se expresan en mediana [rango intercuartílico] y frecuencias. Para el análisis estadístico se utilizó correlación de Spearman y test χ² de IBM-SPSS21.0© (p < 0,05).
Resultados: se estudiaron 26 pacientes (61,5% mujeres), edad 51 años [44,5-63] e IMC 26,3 kg/m2 [22,1-30,4]. El tiempo transcurrido entre la recogida del R24h y el ingreso fue de 1 día [0-7,5]. El reparto de comidas diarias se observa en la tabla I.
P.122 Estado nutricional e índice de masa magra en pacientes oncohematológicos. ¿Están asociados con la duración del ingreso y la mortalidad a medio plazo?
Francisco José Sánchez Torralvo1, Victoria Contreras Bolívar1, José Abuín Fernández1, María Ruiz Vico1, Irene López Martínez1, Viyey Kishore Doulatram Gamgaram1, Ana Godoy Ortiz1, Virginia Morillas Jiménez1, Gabriel Olveira Fuster1
1Hospital Regional Universitario de Málaga. Málaga
Introducción: la desnutrición y caquexia cancerosa ocurren hasta en el 50% de los pacientes oncohematológicos. En las últimas guías se han fijado puntos de corte en función del índice de masa magra (IMM; 17 kg/m2 para varones y 15 kg/m2 para mujeres) como criterio de desnutrición.
Objetivo: estudiar la relación entre IMM y VSG en pacientes oncológicos ingresados y asociar el estado nutricional con la duración del ingreso y la mortalidad a medio plazo. ]]>
P.123 Soporte nutricional en los pacientes con pancreatitis aguda. Del dicho al hecho
Iris Muñoz García, Amelia María Chica Marchal, María Henar García Lagunar, María Victoria García Zafra, Ana María Cayuela García, Luis Marín Martínez, Andrés García Márquez, Alice Charlotte Viney, Mónica Martínez Penella, María de los Ángeles Rubio Gambín
Hospital General Universitario Santa Lucía. Cartagena, Murcia
Objetivo: el soporte nutricional en las pancreatitis agudas (PA) debe adaptarse a la gravedad del enfermo. Las últimas recomendaciones indican que incluso en las pancreatitis graves se priorice la nutrición enteral (NE) frente a la parenteral (NP) por una disminución de las complicaciones y de la estancia hospitalaria. Por ello, pretendemos conocer el estado del soporte nutricional de los pacientes con diagnóstico de PA en nuestro centro.
Material y métodos: estudio retrospectivo transversal de los pacientes ingresados en un hospital de tercer nivel asistencial con diagnóstico de PA durante un año (2015-2016). Se recogieron datos demográficos y antropométricos. Se han clasificado a los pacientes según la gravedad de la PA evaluando el soporte nutricional recibido. El análisis se realizó con SPSS® versión 24.
Resultados: en la muestra de 21 pacientes (58,48 ± 19,68 años, 52,38% varones) el índice de masa corporal medio fue de 28,96 ± 4,37 kg/m2 y el gasto energético total (GET) medio de 2013,72 ± 419,74 Kcal. La media de días de ayuno fue de 4,33 ± 2,39 días. Según la gravedad, 3 de ellos (14,29%) presentaban PA leve-moderada. En uno se mantuvo la nutrición oral, en el resto se prescribió NP. Del resto, 4 (19,05%) presentaron PA grave acompañada de íleo paralítico (en todos se prescribió NP). Los 14 restantes (66,67%) fueron diagnosticados de PA grave sin íleo paralítico, en 12 se prescribió NP. En los restantes uno recibió NE estándar por sonda nasoyeyunal y el otro continuó con nutrición oral suplementada con una fórmula hipercalórica hiperproteica. Tan solo el 38,09% de los pacientes recibió un aporte de calorías ajustado a su GET. ]]>
P.124 Gastrostomía profiláctica en pacientes afectos de neoplasia avanzada de esófago
Gloria Creus Costas1, Glòria Hormigo2, Inma Jiménez1, Anna Prats1, Eva García1, Rosa Monseny1, Maica Galán2, Ana Boladeras2, Núria Virgili1
1Hospital Universitari de Bellvitge. L'Hospitalet de Llobregat, Barcelona. 2Institut Català Oncología. L'Hospitalet de Llobregat, Barcelona
Introducción: la disfagia y el tratamiento radical con quimio y radioterapia (QT/RT) son la causa principal del deterioro del estado nutricional de los pacientes con cáncer de esófago avanzado. El uso de gastrostomía profiláctica (GP) en estos pacientes es un tema controvertido aunque existen datos en la literatura que apoyan su uso mostrando una mejora en el estado nutricional y en la supervivencia de estos pacientes.
Objetivo: analizar la utilización de gastrostomía profiláctica en pacientes con cáncer de esófago avanzado en tratamiento con QT/RT con intención radical.
Material y métodos: estudio descriptivo retrospectivo. Incluyendo pacientes con cáncer de esófago con QT/RT radical durante el periodo de 5 años (2011- 2015). En nuestro centro, el protocolo de tratamiento del cáncer de esófago avanzado indica la colocación de gastrostomía profiláctica salvo en los criterios de exclusión para su colocación como en hepatopatía con hipertensión portal.
Resultados: muestra de 56 enfermos, 49 hombres y 7 mujeres. Se ha analizado el grado de disfagia al diagnóstico, no presentando disfagia el 21,1%, con disfagia leve un 7,2%, moderada un 6,3% y grave un 24.2% de la muestra. El porcentaje medio de pérdida de peso al diagnóstico fue de un 25,2% mientras que el porcentaje de pérdida de peso a los tres meses del tratamiento fue de 3,3%. 46 pacientes llevaron un acceso de nutrición enteral (NE) y tardaron una media de 26,6 (+/-34,7) días a utilizarlo con NE completa. El tiempo medio utilizado con NE completa fue de 196,7(+/- 137,9) días.
Conclusiones: la presencia de disfagia no solo como consecuencia de la enfermedad sino también por la toxicidad asociada a los tratamientos a corto y largo plazo es la causa principal de desnutrición. La colocación de la GP garantiza mantener y/o recuperar un buen estado nutricional.
P.125 Valoración del estado nutricional en pacientes con hiponatremia durante la administración de nutrición parenteral
Manuel Martín Sánchez1,2, María Ángeles Castro Lozano1,2, Lourdes de Marcos White1,2, Silvia Rodríguez Gómez1,2, Juan José López Gómez1,2, Beatriz Torres Torres1,2, Olatz Izaola Jáuregui1,2, Beatriz de la Fuente Salvador1,2, Susana García Calvo1,2, Daniel A. de Luis Román1,2
1Servicio de Endocrinología y Nutrición. Hospital Clínico Universitario de Valladolid. 2Centro de Investigación de Endocrinología y Nutrición. Facultad de Medicina. Valladolid
Introducción: tanto la desnutrición como la hiponatremia (natremia < 135 mmol/L) se han relacionado en múltiples estudios con una mayor morbimortalidad. Un grupo de pacientes de mayor riesgo de ambos trastornos, son aquellos que reciben nutrición parenteral (NP).
Objetivo: describir las características relacionadas con la valoración nutricional de pacientes con hiponatremia durante la administración de NP.
Material y métodos: estudio descriptivo, prospectivo, de pacientes no críticos a los que se iniciaba NP total y presentaban hiponatremia en algún momento de su administración. Los sujetos se reclutaron en el Hospital Clínico Universitario de Valladolid, entre junio y diciembre de 2015, por el equipo de enfermería. Se evaluaron datos demográficos y antropométricos, se realizó la valoración global subjetiva (VGS) y se determinaron parámetros analíticos. Los variables cuantitativas se expresan en mediana [RIQ].
Resultados: en 30/90 pacientes con NP se detectó hiponatremia. 22/30 eran hombres, con una edad media de 70 [55-76] años. La principal indicación de la NP fue la necesidad de reposo intestinal en 11/30, y su duración fue de 10 [7,5-17,2] días. Los pacientes presentaban un peso medio de 60,5 [51,0-70,0] kg, una talla de 165 [161-170] cm, y un IMC de 22,6 [20,0-25,8] kg/m2. Su gasto energético total fue de 1577,5 [1392,7-1771,5] kcal. Presentaban desnutrición según IMC (si < 20 kg/m2 en < 65 años y si < 22 kg/m2 en ≥ 65 años) 12/30 (40%). Según la VGS, 2/30 (6,6%) estaban normonutridos, 14/30 (46,6%) tenían desnutrición moderada y 14/30 (46,6%) desnutrición grave. Con respecto a los parámetros analíticos se detectó: albúmina<3,5 g/dl en 21/29 (72,4%) y prealbúmina<20 mg/dl en 13/21 (61,9%).
Conclusión: el mal estado nutricional es particularmente frecuente en los pacientes con hiponatremia en NP. Por ello, su valoración y manejo deberían ser lo más óptimo posible, instaurando programas de cribado nutricional en estos pacientes, así como de intervención nutricional.
]]> P.126 Prevalencia de osteopenia y osteoporosis en pacientes con bronquiectasias: relación con parámetros clínicos y biomarcadores de metabolismo óseo e inflamación
Victoria Contreras Bolívar1, Gabriel Olveira1, Ana Muñoz2, Nuria Porras1, José Abuín1, María José Tapia1, Susana Padin1, Casilda Olveira2
1UGC de Endocrinología y Nutrición. 2UGC de Neumología. Hospital Regional Universitario de Málaga. Málaga
Introducción: los pacientes con bronquiectasias (BQ) podrían tener riesgo aumentado de padecer osteoporosis pero no existen apenas estudios.
Objetivos: determinar la prevalencia de osteopenia y osteoporosis en pacientes con BQ y relacionarlo con variables clínicas y analíticas.
Material y métodos: estudio transversal en situación de estabilidad clínica. Se realizó estudio analítico con marcadores de remodelado óseo (MRO), de inflamación (TNF, IL6, PCR) y oxidación (enzima SOD), encuesta dietética, (DEXA) para composición corporal y densidad mineral ósea (DMO) y fuerza muscular de mano (Jamar).
Resultados: se estudiaron 111 pacientes con BQ (mujeres 65%, edad media 49,6 ± 18,8, IMC 24,8 ± 4,7). La ingesta media (dieta+suplementación) de vitamina D fue 1706,8 ± 1581,0UI/día y de calcio 1304,9 ± 486,0mg/día. Los niveles medios de vitamina D fueron 36,2 ± 24,0 mcg/dl y de MRO: RANKL 0,27 ± 0,34pmol/L, Osteocalcina total 29,7 ± 30,9ng/ml y CTX0, 52 ± 0,44mcg/ml. IL-6 4,9 ± 7,6pg/ml y TNFalfa 5,4 ± 4,0 pg/ml. El 54,5% presentó DMO normal, el 23,6% osteopenia y el 12,2% osteoporosis. Objetivamos correlaciones significativas y negativas entre el número de reagudizaciones graves anuales y la DMO (r-0,181), T-score (-0,260) y Z-score (-0,227) (p< 0,05) entre CTX y DMO (r-0,227), T-score (-0,279) y Z-score (-0,301) (p<0,01); entre SOD y DMO (r-0,521), T-score (-0,573) y Z-score (-0,477) (p < 0,01) y entre PCR y Z-score (0,213) (p <0,05) y osteocalcina infradecarboxilada y Z-score (-0,299) (p <0,01). Las correlaciones fueron positivas significativamente con el índice de masa magra y la DMO (+0,299), T-score (0,291) (p < 0,01) y la dinamometría de mano y la DMO (+0,332), T-score (0,234) (p < 0,01). Los pacientes con osteoporosis presentaron inferior FEV1 e índice de masa magra y mayores niveles de CTX y TNFalfa, aunque no se alcanzó significación estadística.
Conclusiones: la prevalencia de osteopenia y osteoporosis es elevada excediendo lo atribuible a las características demográficas. El estado de inflamación en BQ podría condicionar un mayor riesgo.
P.127 Prevalencia de desnutrición en el paciente anciano frágil tras síndrome coronario agudo
]]> Miriam Moriana Hernández1, Neus Bosch Sierra3, Miguel Civera Andrés1, Ana Albert Viguer3, Itzel Miroslava Ortega Gutiérrez1,2, Tomás Palanques Pastor2, José Francisco Martínez Valls1,2, Juan Francisco Ascaso Gimilio1,21Hospital Clínico Universitario. Valencia. 2Universidad de Valencia. Valencia. 3Instituto de Investigación Sanitaria INCLIVA. Valencia
Objetivos: detectar al anciano frágil tras síndrome coronario agudo (SCA) y evaluar su estado nutricional durante la estancia hospitalaria.
Material y métodos: estudio de cohortes prospectivo. Se incluyeron 18 pacientes mayores de 70 años con SCA y evidencia de pre-fragilidad o fragilidad antes del alta. El estado nutricional se valoró mediante el test Mini Nutritional Assessment (MNA) y antropometría (circunferencia y área muscular del brazo (AMB), pliegue tricipital (PT)). Los parámetros bioquímicos (albúmina, colesterol, proteína C reactiva...) no fueron útiles para valorar el estado nutricional ya que la situación inflamatoria de los pacientes impedía su correcta interpretación como marcadores nutricionales. Para considerar pre-fragilidad o fragilidad se utilizaron los criterios de Fried, mediante la escala "Cardiovascular Health Study Frailty Screening Scale".
Resultados: el 83% de los pacientes fueron frágiles y el 17% pre-frágiles. De los pacientes frágiles (80%), según el test MNA, 6 presentaban riesgo de malnutrición (40%) y 3 malnutrición (20%). Únicamente un 20% presentaba buen estado nutricional. El AMB, indicó que un 19% tenía depleción proteica leve, un 13% moderada y un 6% grave. De los sujetos con circunferencia de pantorrilla < 31 cm, el 80% eran frágiles y el 20% pre-frágiles. Según la medición del PT, un 75% tenía una reserva grasa normal; el 25% restante tenía reserva grasa en exceso.
Conclusiones:
- La aparición de un evento estresante en el anciano está relacionado con el riesgo de desarrollar fragilidad.
- Existe una prevalencia elevada de desnutrición en el paciente frágil tras SCA.
- Desnutrición y fragilidad están relacionadas y conducen a una pérdida de masa muscular, según AMB y CP.
- Estos conceptos justifican la necesidad de plantear estudios de valoración nutricional y tratamiento (nutricional, actividad física y/o farmacológico) en población anciana que ingresa por SCA.
P.128 Situación nutricional en pacientes con esclerosis lateral amiotrofia (ELA) antes y después de la implantación de un protocolo de diagnóstico y asistencia específico
Juan José López Gómez1,2, Beatriz Torres Torres1,2, Emilia Gómez Hoyos1,2, Ana Ortolá Buigues1,2, Olatz Izaola Jáuregui1,2, Beatriz de la Fuente Salvador1,2, Nieves Fernández Buey3, M.ª Ángeles Castro Lozano1,2, Juan F. Arenillas Lara3, Daniel A. de Luis Román1,2
1Servicio de Endocrinología y Nutrición. Hospital Clínico Universitario de Valladolid. Valladolid. 2Centro Investigación Endocrinología y Nutrición. Universidad de Valladolid. 3Servicio de Neurología. Hospital Clínico Universitario de Valladolid. Valladolid
Introducción: la esclerosis lateral amiotrófica (ELA) es una patología asociada a un deterioro progresivo del estado nutricional. La valoración temprana por el especialista en nutrición es importante para una mejor evolución del paciente.
Objetivos: valorar tras la implantación de un protocolo de asistencia multidisciplinar para el paciente con ELA: a) el cambio en la demora de remisión al especialista en nutrición; y b) el estado nutricional inicial en los pacientes atendidos antes y después de la implantación.
Material y métodos: estudio transversal realizado en 43 pacientes con ELA remitidos al Servicio de Endocrinología y Nutrición entre enero de 2014 y noviembre de 2016. Se recogieron en la consulta inicial parámetros antropométricos, demora en la interconsulta a nutrición desde el diagnóstico, y la situación nutricional mediante la valoración global subjetiva (VGS). La implantación del protocolo se realizó en abril de 2015, y se compararon los datos medidos antes y después de dicha fecha.
Resultados: la edad media fue 66,09 (11,47) años. El 53,5% de los pacientes fueron hombres. El 62,8% (27) de los pacientes fueron atendidos tras el inicio del protocolo (P). Se observó que los pacientes que iniciaron el protocolo tuvieron una menor demora en la valoración inicial por el especialista en nutrición (P: 3 (1-12) meses/NoP: 12 (10-29) meses); p < 0,01) y un índice de masa corporal mayor (P: 25,34 (22,51-27,32) kg/m2/NoP: 21,57 (18,32-24,02) kg/m2; p < 0,01). No se observaron diferencias significativas en el porcentaje de pérdida de peso (P: 9,5 (1,83-13,81)%/NoP: 13 (8-16)%; p = 0,11). Al analizar en función de los grados de malnutrición en función de la VGS, se detectó que había más pacientes en buen estado nutricional (A) (P: 46,2%/NoP: 28,6%) entre los que iniciaron el protocolo (P), y entre los que no iniciaron (NoP) había más pacientes en estado de desnutrición severa (C) (P: 30,8%/NoP: 64,3%).
Conclusiones: en la implantación de un protocolo de asistencia multidisciplinar en el paciente con ELA:
- Se disminuye la demora desde el diagnóstico en la valoración e inicio de soporte nutricional. ]]>
P.129 Manejo clínico de la hiperglucemia en los pacientes con nutrición parenteral, cómo hemos cambiado...
María Maíz Jiménez1, Sara Ortiz Pérez2, Isabel Escuer Núñez1, Juan Carlos Romero Rodríguez1, María Ángeles Valero Zanuy1, José Manuel Moreno Villares1, Pilar Gomis Muñoz2, José Miguel Ferrari Piquero2, Miguel León Sanz1
1Unidad de Nutrición Clínica. 2Servicio de Farmacia Hospitalaria. Hospital 12 de Octubre. Madrid
Introducción: la hiperglucemia es una complicación frecuente en los pacientes que reciben nutrición parenteral total (NPT). Su incidencia y manejo clínico es muy variable.
Objetivos: conocer la incidencia de hiperglucemia en los pacientes con NPT, ver los requerimientos de insulina y glucosa, comparar estos resultados con una cohorte de pacientes recogida en nuestro centro 22 años antes.
Material y métodos: estudio descriptivo, observacional y retrospectivo con control histórico de los pacientes que recibieron NPT (no complementaria) durante un año, seguidos por la Unidad de Nutrición. Criterios de inclusión: al menos una glucemia ≥ 200 mg/dL+ administración de insulina en la bolsa de NPT. Estadística descriptiva: comparación de medias y porcentajes de significación p < 0,05.
Resultados: de un total de 560 pacientes que recibieron NPT durante ese año, 96 (17,1%) cumplieron criterios de inclusión. 46% mujeres, 68 ± 12 años e IMC25 ± 4 kg/m2. La mayoría fueron pacientes quirúrgicos. Comparando con la cohorte histórica (Tabla I, página anterior):
]]>
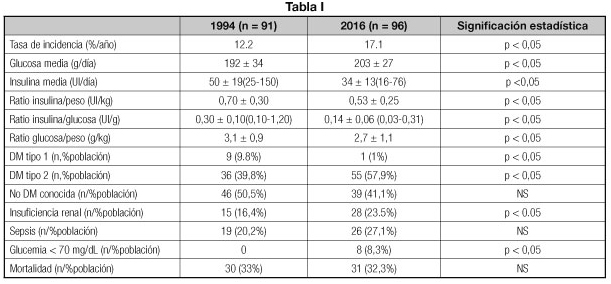
Conclusiones:
P.130 Asociación entre índice de masa magra y dinamometría en pacientes con neoplasias sólidas o hematológicas. Adecuación de puntos de corte de desnutrición según ESPEN
José Abuín Fernández, Victoria Contreras Bolívar, María Ruiz Vico, Francisco José Sánchez Torralvo, Viyey Kishore Doulatram Gamgaram, Irene López Martínez, Ana Godoy Ortiz, Gabriel Olveira Fuster
Hospital Regional Universitario de Málaga. Málaga
Introducción: la desnutrición y caquexia cancerosa ocurren hasta en el 50% de los pacientes oncohematológicos. El dinamómetro de mano es útil para valorar el estado nutricional en estos pacientes. En las últimas guías se han fijado puntos de corte en función del índice de masa magra (IMM) e IMC como criterio de desnutrición.
Objetivos: validar el uso de la dinamometría de cuádriceps como alternativa a la de mano. Relacionar IMM, IMC y dinamometría con los puntos de corte de desnutrición establecidos por ESPEN. ]]>
P.131 Intervención nutricional en pacientes con cáncer de cabeza y cuello
Anaïs Ramos Ortiz, Dolores Rivera García, Ruth Carmona Vigo, Raquel Cabrera Díaz-Saavedra, Magnolia Fleitas Suárez, Pedro José Macías Aranda, Yurena Ortega González
Hospital Universitario de Gran Canaria Doctor Negrín. Las Palmas de Gran Canaria
Introducción: el cáncer de cabeza y cuello a pesar de no ser una neoplasia muy frecuenta es una de las localizaciones tumorales que peores consecuencias conlleva a nivel nutricional, estableciendo que entre el 30-50% de los pacientes presentan algún grado de malnutrición.
Objetivo: el objetivo de este estudio es analizar la prevalencia y grado de malnutrición en pacientes con cáncer de cabeza y cuello, así como la efectividad del uso de recomendaciones dietéticas y de los suplementos nutricionales siguiendo las condiciones de la práctica cotidiana en la intervención nutricional.
Material y métodos: la población diana fueron los pacientes con CCC que durante el año 2015 recibieron radioterapia en el Servicio de Oncología Radioterápica en el HUGC Dr. Negrín. Semanalmente se les realizó una valoración nutricional, se les proporcionaron recomendaciones dietéticas y en caso necesario suplemento nutricional. Los datos se recogieron en la plataforma NutrA la cual contiene todas las variables de la VGS-GP. ]]>
P.132 Diferencias en la microbiota intestinal, parámetros nutricionales e inflamatorios en pacientes con enfermedad inflamatoria intestinal (EII). Estudio casos-control
Isabel M. Cornejo-Pareja1, Beatriz García-Muñoz2, Eduardo Romero-Pérez2, Guillermo Alcaín-Martínez2, Silviana Tapia-Paniagua3, Miguel Ángel Moriñigo-Gutiérrez3, José Manuel García-Almeida1
1UCG Endocrinología y Nutrición. Hospital Universitario Virgen de la Victoria. Málaga. 2UCG Aparato Digestivo. Hospital Universitario Virgen de la Victoria. Málga. 3Departamento de Microbiología. Facultada de Ciencias. Universidad de Málaga. Málaga
Introducción: en EII el patrón de desnutrición y los cambios en la microbiota juegan un papel importante.
Objetivo: relacionar estado nutricional, déficit nutricional con actividad y evolución de EII. Analizar modificaciones de microbiota intestinal y su asociación con el estado de EII.
Material y métodos: estudio observacional 56 sujetos (44 con EII y 12 controles). Recogemos características clínicas, analíticas (nutricionales, inflamatorios...), antropometría (impedanciometría), registro dietético (3 días) y microbiota por electroforesis en gel gradiente desnaturalizante (DGGE).
Resultados: edad media 44,7 ± 2,1 años, con 108,7 ± 16,1 meses de evolución. Ratio varones/mujeres 24/20; enfermedad Crohn (EC)/colitis ulcerosa (CU) 23/21 (26.1% de EC y 42.9% CU sin enfermedad activa actualmente). IMC medio 23.6 ± 0,7 kg/m2, con IMC < 18,5 kg/m2 en 14.5%. Calprotectina fecal y PCR son diferentes entre EII y grupo control, siendo PCR peor en desnutridos (p = 0,006). Vitamina D inferior en EC respecto CU y controles, relacionándose con desnutrición y mayor actividad de la enfermedad. El 56,5% de pacientes con EC estaban desnutridos frente 19% con CU. Valoración-Subjetiva-Global resultó peor en EC 66,7%, vs 40% en CU. Descenso de vitamina B12 (p = 0.039) y albúmina (p = 0.006) en EC, sin otras diferencias significativas entre EC-CU. Registro dietético de 44sujetos: menor ingesta de pescado en EC respecto CU y controles, también menor de carbohidratos (pan, cereales) respecto CU. En CU menor en verduras respecto controles. EII inactiva más leche, pan, patata y grasas, sin cambios en ingesta global. En el análisis de la microbiota (44 sujetos) se detectó una diferencia del 60% entre EII y controles. En el análisis de lactobacillus y bacteroidetes se distingue un clúster en sanos (grupoB) respecto a otros dos clúster en EII (grupos AyC). El análisis de bacteroidetes no mostró agrupaciones tan evidentes, encontrando predominancia de grupo B en controles.
Conclusión: existen diferencias en el patrón de microbiota y situación nutricional en pacientes con EII respecto a controles, evidenciándose cambios analíticos y en patrones de ingesta que podrían relacionarse.
P.133 Soporte nutricional de los pacientes sometidos a trasplante de progenitores hematopoyéticos en el ICO-Badalona
M.ª José Sendrós Madroño1,2, José Manuel Sánchez-Migallón Montull1,2, Eva Martínez López2, Mariona Martin Giol2, Montserrat Cachero Triadú2, Clara Joaquim Ortiz2, Rocío Puig Piña2, Christelle Ferrà3
1Unitat de Suport Integral. Institut Català d'Oncologia. Hospital Universitari Germans Trias i Pujol. Badalona, Barcelona. 2Unidad de Nutrición Clínica y Dietética. Servicio de Endocrinología y Nutrición. Hospital Universitari Germans Trias i Pujol. Badalona, Barcelona. 3Servicio de Hematología. Institut Català d'Oncologia. Hospital Universitari Germans Trias i Pujol. Badalona, Barcelona
Objetivos: analizar el estado nutricional de los pacientes sometidos a trasplante de progenitores hematopoyéticos (TPH) y el soporte nutricional empleado durante la hospitalización.
Material y métodos: se valoró el estado nutricional de todos los pacientes sometidos a TPH durante los años 2015 y 2016, mediante la Valoración Global Subjetiva - Generada por el Paciente (VGS-GP), en el momento del ingreso, al alta y al cabo de un mes del alta hospitalaria. Se recogió el tipo de soporte nutricional empleado durante el ingreso (dieta hospitalaria adaptada a preferencias (D), dieta combinada con soporte nutricional vía oral (D+SNO) o necesidad de Nutrición Parenteral (NP). Se analizaron los datos mediante el programa estadístico SPSS versión 15.0 para Windows.
Resultados: 93 pacientes, 45,2% eran mujeres. Edad media 52,6 ± 12,7 años. Al 47,3% de los pacientes se les practicó un Auto-TPH. EL 15,9% de los pacientes presentaron desnutrición moderada al ingreso, 94,2% al alta hospitalaria y el 37,8% en la valoración post-TPH, de los pacientes que acudieron a consultas externas. El soporte nutricional empleado fue una adaptación de la dieta en el 100% de los pacientes, de los cuales el 8,9% realizó únicamente D, el 62.6% D+SNO y el 28,6% NP. Los pacientes que fueron sometidos a Alo-TPH requirieron más NP que los auto-TPH (43,9% vs 20,4%) sin presentar diferencias en el estado nutricional al alta.
Conclusiones: el elevado porcentaje de desnutrición en los pacientes sometidos a TPH justifica su valoración y monitorización nutricional desde el ingreso. La mayoría de los pacientes no presentaron desnutrición al ingreso pero casi la práctica totalidad la presentaron al alta hospitalaria. El tipo de soporte nutricional más empleado en los pacientes valorados fue la dieta combinada con soporte nutricional oral, seguido de la NP. La prevalencia de desnutrición al mes del alta hospitalaria justifica el seguimiento de estos pacientes en consultas externas.
P.134 Gastrostomía percutánea radiológica y su repercusión en el estado nutricional en pacientes con esclerosis lateral amiotrófica (ELA)
]]> Anna Prats Fulla, Inmaculada Jiménez García, Elisabeth Romero Gangonells, Verónica Herrera Rodríguez, Mònica Povedano Panadés, Andrés Paipa, Monica Montserrat i Gil de Bernabe, Núria Virgili CasasHospital Universitari de Bellvitge. Universidad de Barceclona. L'Hospitalet de Llobregat, Barcelona
Introducción: la ELA es una enfermedad neurodegenerativa que conlleva un estado de malnutrición asociado por un hipermetabolismo y/o disfagia por lo que la colocación de una gastrostomía percutánea (GP) está indicada para corregir esta situación.
Objetivo: describir la indicación de GP, la evolución ponderal y la repercusión en el estado nutricional de la demora entre la indicación y colocación de GP.
Material y método: estudio descriptivo retrospectivo. Se incluyeron pacientes con diagnóstico de ELA sometidos a GP radiológica (GRP) entre enero 2012 y diciembre 2015 tratados en la unidad multidisciplinar, con seguimiento clínico 6 meses post-colocación.
Resultados: 87 pacientes (54% hombres), edad al diagnóstico 63 años. Inicio espinal 57%, bulbar 41%; respiratorio 1%. La capacidad vital (CVF) media en el momento del diagnóstico fue 73% ± 19% disminuyendo hasta 55% ± 18% a la colocación de la GRP. El 61% recibían ventilación mecánica no invasiva. La indicación fue un 73.6% por disfagia y 26.4% respiratorio. El tiempo medio desde la indicación a la colocación de GRP fue de 16,97 meses (DS 16,65). La evolución ponderal desde la primera visita hasta la indicación de GRP fue: 34,5% no pérdida de peso, 27.6% pérdida entre un 0-5%, el 21,8% 5-10% y 16,1% > 10%. Se halla una correlación significativa positiva entre la demora en aceptación y la pérdida de peso (p = 0,003) con una media de retraso de 5.4; 1.9; 5.09 y 5,9 meses respectivamente. El peso se mantuvo estable durante los 6 meses posteriores a la colocación de la GRP (-0,3%- +0,71%).
Conclusión: la indicación más frecuente de GRP en la ELA es la disfagia. Un mayor retraso en su colocación se relaciona con un incremento de pérdida de peso. Son necesarios más estudios para dar una mayor robustez a los resultados obtenidos.
P.135 Intervención nutricional precoz y evolución del estado nutricional en pacientes oncológicos
José Álvaro Romero Porcel, Isabel María García Padilla, Ignacio Fernández Peña, Manuela Rubio Atienza, David Pérez Martínez, Francisco de Jesús Ortiz López, María del Pilar Ortiz López, María del Pilar Benito de Valle Galindo, José Antonio Irles Rocamora, Fernando Pérez García
]]> Hospital Universitario Virgen de Valme. SevillaIntroducción: el tratamiento nutricional precoz es importante para evitar el deterioro con los tratamientos de quimio y de radioterapia.
Objetivo: conocer la aplicabilidad y resultados de un sistema de seguimiento nutricional (NUTRA) coordinado con la Unidad de Nutrición. Conocer el perfil de pacientes subsidiarios de soporte nutricional en una Unidad de Día.
Material y métodos: estudio descriptivo prospectivo durante 12 meses de los pacientes nuevos de una consulta nutricional atendida por una dietista-nutricionista y situada dentro de la Unidad de Día de Oncología. Los pacientes son derivados y valorados por enfermería coincidiendo con el inicio de la quimio o radioterapia. Tras cribado y evaluación reciben, si lo precisan, consejo dietético y/o soporte nutricional. Las variables analizadas son: riesgo nutricional, tipo de cáncer y de tratamiento, soporte nutricional y evolución.
Resultados: fueron incluidos 165 pacientes. Edad = 63 ± 12,1 años; varones (68%); IMC al inicio del tratamiento: 26,12 ± 5,4 kg/m2 y 25,75 ± 5,2 kg/m2 al final; tipo de tumor: digestivo (44%), ORL (14%), pulmón (26%), otros (16%); Valoración Subjetiva Global al inicio/fin (%): A (15/13), B (77/78), C (8/9); Toxicidad del tratamiento al inicio/fin (%): baja (8/13), moderada (50/59), alta (42/27); Quimioterapia paliativa de entrada (8%); Recibieron consejo dietético (100%) y además suplementación nutricional oral (47%); La evolución fue: continúan en seguimiento (88%), alta (0%), exitus (11%).
Conclusiones: el sistema de seguimiento nutricional incluido en la Unidad de Día de Oncología facilita el soporte nutricional precoz y el consejo dietético. Una mayoría de pacientes son candidatos a soporte nutricional precoz, y este permite minimizar el deterioro nutricional a pesar de la toxicidad de los tratamientos.
P.136 Relación entre el índice de masa corporal y las comorbilidades de un colectivo de pacientes adultos con fibrosis quística no hospitalizados
Beatriz Pelegrina Cortés1,2, Laura María Bermejo1,2,3, Bricia López-Plaza1,2,3, Marlhyn Valero-Pérez1,2,3, Marina Morato Martínez1,2,3, C. Montes Castillo1, Samara Palma Milla1,2,3, N. Alarcón Quinte1, Carmen Gómez Candela1,2,3
1Universidad Autónoma de Madrid. Madrid. 2Instituto de Investigación Sanitaria. Madrid. 3Hospital Universitario La Paz. Madrid
]]> Objetivo: analizar el IMC de pacientes con Fibrosis Quística (FQ) que acuden regularmente a revisión en nuestra unidad y relacionarlo con algunos parámetros de gravedad.
Conclusiones: el IMC de nuestros pacientes se encuentra dentro del rango de recomendación (> 22 y > 23 kg/m2 en mujeres y hombres, respectivamente). Los pacientes con afectación pulmonar grave y en espera de trasplante pulmonar se encuentran en mayor riesgo de desnutrición, por lo que su tratamiento nutricional debe estar siempre optimizado.
P.137 Efectos del estado nutricional en la esclerosis múltiple: revisión sistemática
]]> Irene Ródenas Esteve1, Carmina Wanden-Berghe2,3, Javier Sanz-Valero1,3,41Universidad Miguel Hernández. Sant Joan d'Alacant. Alicante. 2Hospital Universitario de Alicante. Alicante. 3Instituto de Investigación Sanitaria y Biomédica de Alicante (ISABIAL). Alicante. 4Universidad de Alicante. Alicante
Introducción: si bien es imprescindible una correcta alimentación en cualquier enfermedad, no es hasta el año 1950 cuando Swank estableció una primera relación entre la dieta y la esclerosis múltiple (EM). A pesar de ello, aún a día de hoy, el tratamiento de la EM no incluye la combinación de fármacos con recomendaciones dietéticas o cambios en el estilo de vida.
Objetivo: revisar los posibles efectos del estado nutricional en la esclerosis múltiple.
Métodos: revisión sistemática de la literatura científica recogida en las bases de datos MEDLINE (PubMed), Scopus, Cochrane Library y Web of Science, hasta abril de 2016. Los términos utilizados, como descriptores y texto libre, fueron: "Multiple Sclerosis" y "Nutritional Status". La calidad de los artículos se evaluó mediante el cuestionario STROBE. Se completó la búsqueda con la consulta a expertos y la revisión de la Bibliografía de los artículos seleccionados.
Resultados: de las 160 referencias recuperadas, tras aplicar los criterios de inclusión y exclusión, se seleccionaron para la revisión 29 artículos. La gran mayoría de los estudios determinaron los niveles de vitamina D. Otros centraron su búsqueda en averiguar qué déficits de nutrientes podrían estar relacionados con el desarrollo de la esclerosis múltiple.
Conclusiones: existen unos primeros indicios que señalan que la vitamina D puede influir en la mejora de la Esclerosis Múltiple. Además, la luz solar y la actividad física serían factores importantes, junto al estado nutricional, en el curso de dicha enfermedad. De todos modos, sería necesaria la generación de nuevos trabajos específicos que profundizaran en el tema para verificar la relación existente entre el estado nutricional y la esclerosis múltiple.
P.138 Valoración del estado nutricional en pacientes con enfermedad renal crónica avanzada (ERCA) no en diálisis
Asunción Pedrón Megías1, Llanos García Arce1, María Martínez Villaescusa2, Mercedes Martínez Díaz2, Clara García Martínez2, Susana Abigail Azaña Rodríguez2, Ana Belén González Martínez2, César Gonzalvo Díaz1, Miguel León Sanz3, Francisco Botella Romero1
]]> Servicios de 1Endocrinología y Nutrición, y 2Servicio de Nefrología. G.A.I. Albacete. 3Servicio de Endocrinología y Nutrición. Hospital 12 de Octubre. MadridIntroducción: la malnutrición en pacientes con ERCA es muy prevalente y puede aumentar la morbimortalidad aunque existen pocos estudios al respecto.
Objetivos: valorar el estado nutricional de los pacientes con ERCA prediálisis.
Material y métodos: estudio descriptivo y observacional mediante VGS, recuerdo de ingesta de 24 horas, parámetros bioquímicos y composición corporal mediante datos antropométricos y bioimpedancia.
Resultados: 76 pacientes: 43 hombres (56.6%) y 33 mujeres (43.4%). Edad media de 57 ± 13 años y un FG de 19 ± 5 ml/min/1.73 m2. Antropometría: peso medio 75.9 ± 14 kg. IMC 27.91 ± 4.8 kg/m2. Circunferencia abdominal 99.66 cm. Circunferencia muscular media 29.11 ± 3.6 cm. Pliegue tricipital 21.55 ± 8.4 mm. Fuerza prensil 22.45 ± 6.5 kg. Bioimpedancia: sobrehidratación de 0.38 l. ángulo de fase 5.6. Masa magra 41.25 kg (54.77%). Masa grasa 24.65 kg (32.5%). Parámetros bioquímicos: hemoglobina 12.5mg/dl, transferrina 237 mg/dl, linfocitos 1813, proteínas totales 6.9 g/dl, albúmina 4.2 g/dl, prealbumina 28 mg/dl y PCR 5.54 mg/l.
VGS: 72.4% buen estado nutricional, 25% malnutrición moderada o riesgo, 2.6% malnutrición grave. Recuento calórico total fue de 1636 kcal: carbohidratos 46,9%, proteínas 17,60%, grasas 35,7%, sodio 1352,8 mg, potasio 1674 mg, calcio 624,39 mg, fósforo 786 mg, hierro 15,09 mg y vitamina D 8 mg.
Conclusiones: la valoración nutricional realizada nos indica que la población con ERCA no en diálisis presenta una malnutrición en forma de sobrepeso. Sin embargo, teniendo en cuenta las ingestas recomendadas, la dieta de nuestros pacientes es pobre energéticamente, con una mala distribución de macronutrientes (exceso de grasas y proteínas), probablemente por las restricciones en especial de potasio, alejándonos de la dieta mediterránea recomendada por el alto riesgo cardiovascular en estos pacientes. Esta apreciación, coincide con el exceso de grasa corporal encontrado mediante bioimpedancia. Los parámetros bioquímicos han mostrado poca relevancia en la valoración nutricional de los pacientes con ERCA no en diálisis.
P.139 Evolución de los niveles de albúmina y prealbúmina tras la cirugía citorreductora y quimioterapia hipertérmica intraperitoneal. Impacto sobre las complicaciones postquirúrgicas
Marta Ventosa Viña, José María Palacio Mures, Cristina Crespo Soto, M.ª Concepción Terroba Larumbe, Luis Cuéllar Olmedo, Tomás Martín González, David Pacheco Sánchez, Soledad Sañudo García, Gloria Cabezas García, Felipe Núñez Ortega
]]> Hospital Universitario Río Hortega. ValladolidIntroducción: la cirugía citorreductora con quimioterapia hipertérmica intraperitoneal (CCR-HIPEC) tiene importante repercusión sobre el estado nutricional, con morbilidad elevada.
Objetivos: valorar la evolución de la albúmina y prealbúmina tras CCR-HIPEC y su relación con la aparición de complicaciones.
Material y métodos: estudiamos 44 pacientes con CCR-HIPEC, 39 mujeres (88,6%) y 5 varones (11,4%), con edad 58 ± 8,5 años. Se determinaron albúmina y prealbúmina antes y 1 semana después de la CCR-HIPEC. Valoramos las complicaciones infecciosas (COI) y no infecciosas (CONI) en el postoperatorio. El análisis estadístico se realizó con el programa SPSS (v15).
Resultados: antes de la cirugía el IMC fue de 27.1 ± 6,4 kg/m2. Todos los pacientes precisaron nutrición parenteral. La evolución de la albúmina y prealbúmina se muestra en la tabla I. Un 68,2% de los pacientes presentaron complicaciones postintervención; 25% desarrollaron COI y 52,3% CONI. El subgrupo con albúmina tras 1 semana < 2 g/dl tuvo un porcentaje de complicaciones totales (100%) y de CONI (87,5%) significativamente mayor (p = 0,01); sin diferencias en las COI (25%). La albúmina tras 1 semana fue menor en el grupo con complicaciones, como se aprecia en la tabla I. La estancia media fue 23,4 ± 18 días. COI más frecuente: absceso abdominal. CONI más frecuentes: dehiscencia de suturas, fístulas biliares/intestinales, reingreso por abdominalgia.
Conclusiones: La CCR-HIPEC produce un rápido y marcado descenso en los niveles de albúmina y prealbúmina. La morbilidad de esta técnica es elevada, especialmente en el subgrupo de pacientes con niveles de albúmina muy bajos tras la CCR-HIPEC.
P.140 Evaluación psicológica y calidad de vida en el paciente candidato a cirugía bariátrica
]]> Susana García Calvo1,2, Cristina Serrano Valles1,2, Juan José López Gómez1,2, Fernando de Uribe3, Beatriz Torres Torres1,2, Emilia Gómez Hoyos1,2, Ana Ortolá Buigues1,2, María Ángeles Castro Lozano1, David Pacheco2,4, Daniel A. de Luis Román1,21Servicio de Endocrinología y Nutrición. Hospital Clínico Universitario de Valladolid. 2Centro de Investigación de Endocrinología y Nutrición. Hospital Clínico Universitario de Valladolid. 3Servicio de Psiquiatría. Hospital Clínico Universitario de Valladolid. 4Servicio de Cirugía General y del Aparato Digestivo. Hospital Universitario Río Hortega. Valladolid
Introducción: la obesidad constituye una enfermedad influida por factores biológicos, ambientales y psicológicos. La cirugía bariátrica es un tratamiento efectivo en el paciente obesomórbido, pero es necesaria una intervención multidisciplinar.
Objetivos: a) describir el estado psicológico de pacientes candidatos a cirugía bariátrica; y b) comparar en función del sexo y grado de obesidad los parámetros de calidad de vida y estado anímico en dichos pacientes.
Material y métodos: estudio descriptivo transversal realizado entre 2013-2016 sobre 55 pacientes adultos candidatos a cirugía bariátrica. Se realizó estudio antropométrico, análisis de calidad de vida (Cuestionario SF-36) e Inventario de Depresión de Beck (IDB).
Resultados: de los 55 pacientes, 74,5% fueron mujeres, con edad media de 42,81(8,59) años e índice de masa corporal (IMC) de 46,18 (5,92) kg/m2. El 47,3% obtuvo una puntuación > 10puntos en el IDB (alteración del estado de ánimo), el 19,24% de los cuales se encontraban en rango de depresión moderada. Se observó en la muestra un deterioro en todas las esferas del SF-36, excepto rol emocional y salud mental, respecto a los estudios de población general española. En cuanto a la distribución por IMC, el 20% de los pacientes presentaban IMC mayor de 50 kg/m2. En ellos se observó disminución significativa en las esferas actividad física [38,18 (21,01) vs 58,18 (26,85), p < 0,05], salud general [39,54 (11,06) vs 51,14 (19,88), p < 0,05] y vitalidad [37,73 (16,18) vs 52,50 (20,67), p < 0,05], sin encontrarse diferencia significativa en el IDB. No se encontraron diferencias en cuanto a la distribución por sexo, si bien se observó que las mujeres presentaban mayor alteración del estado de ánimo, así como en las esferas dolor, salud general, vitalidad y función social del SF-36.
Conclusiones: el paciente obeso mórbido presenta mayor alteración del estado de ánimo y repercusión en la calidad de vida comparado con la población general, siendo más acentuado en mujeres y pacientes con IMC más elevado. Estos condicionantes pueden influir sobre el abordaje y evolución pre y post cirugía bariátrica.
P.141 Hipertrigliceridemia asociada a la nutrición parenteral en el paciente oncohematológico
Diana Boj Carceller1, Olga Manero Castillo1, Vicente Gimeno Ballester2, Lissete Costilla Barriga3, Isabel Azcona Moneral1, Alejandro Sanz Paris1
]]> 1Unidad de Nutrición, 2Servicio de Farmacia y 3Servicio de Hematología. Hospital Universitario Miguel Servet. ZaragozaObjetivos: determinar la prevalencia de hipetrigliceridemia (HTG) asociada a la nutrición parenteral (NP) en pacientes trasplantados de médula ósea. Estudiar los posibles factores que influyen en la aparición de HTG.
Material y métodos: estudio retrospectivo de una cohorte de pacientes trasplantados de médula ósea en el Hospital Universitario Miguel Servet de Zaragoza entre enero de 2013 y diciembre de 2015.
Resultados: se incluyeron 67 pacientes (38.8% mujeres), con una media de edad de 53.2 +/- 13.3 años. El 82.1% de los trasplantados desarrolló mucositis. El 50.7% de los pacientes precisó NPT (n=34). La concentración plasmática media de triglicéridos fue 356.8 +/- 240.9 mg/dL, mediana 280 mg/dL (RIC 187.5-440). El 58.8% de los pacientes con NP desarrolló HTG (≥ 200 mg/dL). En la cohorte, el 100% (13/13) de los pacientes que tomaron citarabina desarrolló HTG (p= 0.013). El antecedente personal de diabetes mellitus se asoció a HTG (100% de individuos con diabetes vs 50% en individuos sin DM, p = 0.031). El tratamiento con insulina también se asoció a HTG (86.7% vs 36.8%, p =0.005). No se encontraron diferencias estadísticamente significativas en relación al empleo de corticoterapia (no 46.2% vs sí 66.7%, p=0.238) ni a la composición específica de la NP. Los pacientes que presentaron HTG tenían niveles más altos de fosfatasa alcalina (56.5 vs. 107.5 U/L, p = 0.002), GGT (30 vs. 90 U/L, p = 0.002) y colesterol total (125.5 vs. 191.1 mg/dL, p = 0.002). Ningún paciente sufrió un episodio de pancreatitis aguda.
Conclusiones: la prevalencia de HTG asociada a la NP en el enfermo oncohematológico sometido a trasplante de médula ósea es alta. La hiperglucemia, la elevación de las enzimas de colestasis y del colesterol total se identifican como factores asociados al desarrollo de HTG.
P.142 Pacientes oncológicos: beneficios de la intervención nutricional
Ana Hernández Moreno1, Alfonso Vidal Casariego1, Begoña Pintor de la Maza1, M.ª Concepción Guindel Jiménez2, Manuela Pedraza Lorenzo3, M.ª Asunción Rodríguez García3, Ana Urioste Fondo1, Rocío Villar Taibo1, Isidoro Cano Rodríguez1, María D. Ballesteros Pomar1
1Sección de Endocrinología y Servicios de 2Nutrición y 3Farmacia Hospitalaria. Complejo Asistencial Universitario de León. León
Objetivos: determinar si la intervención nutricional mejora el estado nutricional, la ingesta y la calidad de vida (CV) de los pacientes oncológicos. ]]>
Material y métodos: estudio prospectivo en 106 pacientes remitidos a consulta de Nutrición entre marzo-2013 y junio-2016, tras un cribado de desnutrición positivo mediante Malnutrition Screening Tool. Se recogieron los siguientes datos: tipo de tumor, parámetros antropométricos, ingesta dietética y dinamometría. Se emplearon los criterios del Cancer-Cachexia Study Group para determinar la presencia de caquexia, la Valoración Global Subjetiva para definir el estado nutricional y el cuestionario EORTC-QoL30 para evaluar la CV.
P.143 Uso de una dieta con fibra fermentable en pacientes que reciben radioterapia pélvica
Eduardo Sánchez Sánchez
Hospital Punta Europa. Algeciras, Cádiz
Introducción: la radioterapia afecta principalmente a las células que se dividen con rapidez, como las del revestimiento o las que conforman la mucosa del intestino grueso y delgado. Un número elevado de dichas células mueren provocando una carencia de las mismas en las paredes del intestino, alterándose la función de este. Es por ello, que la radioterapia pélvica puede ocasionar enteritis aguda y con ello episodios de diarreas, lo que pueda dar lugar a pérdida de peso.
Objetivo: evaluar el uso de una dieta con fibra fermentable para el tratamiento de las diarreas en la radioterapia pélvica.
Material y métodos: se realiza un estudio cuasiexperimental, tomando como referencia los pacientes que acuden a tratamiento de Radioterapia, para tratamiento pélvico, en un intervalo de tiempo de enero a noviembre de 2016. ]]>
P.144 Hiperglucemia asociada a nutrición parenteral e insuficiencia renal
Sara Ortiz Pérez1, María Maíz Jiménez2, Juan Carlos Romero Rodríguez2, Isabel Escuer Núñez2, José Miguel Ferrari Piquero1, María Ángeles Valero Zanuy2, José Manuel Moreno Villares2, Miguel León Sanz1
1Servicio de Farmacia Hospitalaria. 2Unidad de Nutrición Clínica. Hospital 12 de Octubre. Madrid
Introducción: la hiperglucemia es una complicación frecuente en los pacientes que reciben nutrición parenteral total (NPT). La presencia de insuficiencia renal (IR) complica su manejo.
Objetivos: conocer la incidencia de IR entre los pacientes que presentan hiperglucemia asociada a la NPT y cómo influye en la composición de la nutrición, en el grado de control glucémico y en las complicaciones asociadas a la misma. Se realizó estadística descriptiva mediante comparación de medias y porcentajes de significación p < 0,05.
Resultados: de una muestra total de 560 pacientes, 96 pacientes presentaron hiperglucemia. 18 de ellos (18%) tuvieron IR. 44% eran mujeres. La edad media fue de 70±15 años. La mayoría eran diabéticos tipo II. Los pacientes con IR recibieron menos calorías (1606 ± 173 Kcal/24 h vs 1771 ± 213 Kcal/24 h p = 0,03) y menos aminoácidos (75 ± 16 g/24 h vs 87 ± 16 g/24 h p = 0,006) comparado con los pacientes con normofunción renal. No hubo diferencias en cuanto al aporte de glucosa (183 ± 40 g/24 h vs 208 ± 54 g/24 h p = 0,07), lípidos (54 ± 7 g/24 h vs 59 ± 11 g/24 h p = 0,97), insulina (32 ± 10 vs 31 ± 11 p = 0,67), ratio insulina/glucosa (0,16 ± 0,06 UI/g vs 0,13 ± 0,06 UI/g p = 0,15) ni ratio insulina/peso (0,44 ± 0,15 UI/kg vs 0,38 ± 0,19 UI/kg p = 0,59). El grado de control fue similar entre los dos grupos. No hubo diferencias en el número de hipoglucemias, cetoacidosis, situación hiperosmolar o mortalidad entre los dos grupos. ]]>
P.145 Estudio comparativo de la evolución nutricional de pacientes tratados con quimioterapia y/o radioterapia suplementados con nutrición hiperproteica-hipercalórica frente a inmunomoduladora
Carmen Sánchez Álvarez, M.ª Bienvenida Gómez Sánchez, Noelia Victoria García-Talavera Espín, Antonia Inmaculada Zomeño Ros, Tamara Monedero Sáiz, Mercedes Nicolás Hernández, Fátima Martínez-Lozano Aranaga, M.ª Jesús Gómez Ramos, Lucía Vera Pacheco, M.ª Teresa Gallego García
Hospital General Universitario Reina Sofía. Murcia
Objetivos: comparar evolución nutricional de pacientes en quimioterapia y/o radioterapia suplementados con nutrición hiperproteica-hipercalórica frente a inmunomoduladora (Atempero).
Material y métodos: estudio realizado en pacientes desnutridos con cáncer gastrointestinal tratados con quimioterapia y/o radioterapia. El grupo-A recibió dos suplementos/día inmunomoduladores, llamado Atempero (hiperprotéico-hipercalórico+omega-3+L-arginina) y el grupo-B dos suplementos/día hiperproteico-hipercalórico sin ingredientes inmunomoduladores. Se comparó evolución nutricional y tolerancia digestiva en ambos grupos. Para analizar resultados utilizamos los programas SPSS-V18 y Microsoft-Excel. ]]>
P.146 Relación del ángulo de fase con el estado de hidratación de pacientes oncológicos en cuidados paliativos del Hospital Universitario La Paz
Marlhyn Valero-Pérez1,2,3, Bricia López-Plaza1,2,3, Beatriz Pelegrina1,2,3, Samara Palma Milla1,2,3, Laura María Bermejo1,2,3, Marina Morato-Martínez1,2,3, C. Montes Castillo2, M. Zapatero Larrauri2, Carmen Gómez-Candela1,2,3
1Hospital Universitario La Paz. Madrid. 2Instituto de Investigación Sanitaria del Hospital Universitario La Paz (IdiPAZ). Madrid. 3Universidad Autónoma de Madrid. Madrid
Objetivo: el ángulo de fase (AF) es un marcador pronóstico útil en diferentes condiciones clínicas poco estudiado en pacientes oncológicos. Por este motivo se ha evaluado el estado de hidratación y el AF de pacientes oncológicos en cuidados paliativos con un PapScore A o B.
Materiales y métodos: se realizó un estudio trasversal y descriptivo en pacientes adultos ingresados de en la Unidad de Cuidados Paliativos del HULP (de enero a mayo de 2016) y con un índice pronóstico paliativo de supervivencia a 30 días (PapScore A= Probabilidad >70% o B= Probabilidad entre 30-70%). Se determinó su edad, género, riesgo de desnutrición (RD) (CONUT de 0-4 puntos=Bajo; 5-8=Moderado; ≥9=Alto), estado de hidratación y ángulo de fase (AF) mediante bioimpedancia eléctrica (ElectrofluidGraph®).
Resultados: se evaluaron 15 pacientes (60% hombres) con una edad de 66±13 años. Todos los pacientes evaluados tuvieron un PapScore=B. A pesar de ser clasificados como normopeso según el IMC (22 ± 4 kg/m2) la pérdida media de peso fue del 6,6 ± 6.8%. El 66,7% de la población estaba sobre-hidratada (SH) mientras que el 33,3% restante estuvo bien hidratada. Los varones presentaron más SH que las mujeres (53,3 vs. 13,3%; p=0,025). La media del AF fue de 4,4±1,3º, sin embargo, los pacientes hidratados tuvieron un AF cercano a la normalidad (6-8º) mientras que los SH estuvieron claramente por debajo de esta cifra (5,6±0,8 vs. 3,8±1,1º; p = 0,07). El 30,8% de los pacientes bien hidratados tuvieron un RD-bajo mientras que los pacientes SH tuvieron un RD moderado-alto (46,2%). ]]>
P.147 Predictores del fracaso en la pérdida de peso en pacientes obesos mórbidos candidatos a cirugía bariátrica
Lucía Visiedo Rodas, Laura Rey Fernández, Cristóbal López Rodriguez, Verónica Abilés Osinaga, Isabel Muñoz Gómez-Millán, Begoña Tortajada Goitia, Jimena Abilés Osinaga
Hospital Costa del Sol. Marbella, Málaga
Introducción: a pesar de que la cirugía bariátrica (CB) es el tratamiento más eficaz para la obesidad mórbida (OM), existe un porcentaje variable de fracaso postoperatorio, producido por varios factores predictores como el patrón alimentario previo y la comorbilidad psicológica. En el Hospital Costa del Sol es imprescindible que el paciente cumpla con un programa de pérdida de peso y modificación de la conducta alimentaria con terapia cognitivo-conductual (TCC) para obtener aptitud quirúrgica para CB.
Objetivo: analizar cambios en la psicopatología y el patrón nutricional de pacientes con OM candidatos a CB tras aplicación de TCC estudiando su influencia en la pérdida peso.
Material y métodos: se incluyeron 70 pacientes candidatos a CB [77%mujeres; con edad de 42,3 ± 10años e IMC 47 ± 8kg/m2] que recibieron TCC preoperatoria. Se evaluó tanto pre como post-TCC la pérdida de peso así como la comorbolidad psicológica general (ansiedad, autoestima) y específica (trastorno por atracón-TA). Asi como la adherencia a la dieta mediterránea mediante cuestionario MEDIMED.
Resultados: basalmente los pacientes mostraron altos índices de ansiedad (5,6 ± 3,2 vs. 4,8 ± 2,3) y baja autoestima (24,9 ± 2,6 vs. 27 ± 2,8). La prevalencia del TA fue del 27%. La puntuación del cuestionario MEDIMED fue de 8,6 ± 2,0. La pérdida de peso fue de 10±8kg. El 46% de los pacientes perdió >10% del peso. Aquellos pacientes con menor pérdida de peso tenian mayor ansiedad y mayores índices de TA basales.
Conclusiones: la TCC es efectiva en el tratamiento de la comorbilidad psicológica y cambios en el patron alimentario, identificándose la ansiedad y la presencia de TA como factores predictores de resistencia de pérdida de peso, por tanto, es necesario un abordaje de la piscopatología para asegurar el éxito de la CB.
P.148 Eficacia de la nutrición parenteral total en el abordaje terapéutico inicial del quilotórax
Laura Pedraza Nieto1, Álvaro Corral Alaejos1, María Victoria Calvo Hernández1, Lucía Rodríguez Cajaraville1, Rosalía Fernández Caballero1, Noemí Rebollo Díaz1, María Teresa Gómez Hernández2
Servicios de 1Farmacia y 2Cirugía Torácica. Complejo Asistencial Universitario de Salamanca. Salamanca
Objetivo: la nutrición parenteral total (NPT) puede constituir el tratamiento conservador de primera elección en el quilotórax. El objetivo de este estudio fue evaluar la eficacia de la NPT en una serie de casos, antes de recurrir a la pleurodesis.
Material y métodos: estudio retrospectivo en el que se revisaron las historias clínicas de los pacientes diagnosticados de quilotórax en los últimos 8 años y que recibieron NPT como tratamiento inicial precoz. Se recogieron datos relativos al origen del quilotórax, método de resolución, drenajes de líquido quiloso y estancia hospitalaria. Los requerimientos energéticos se calcularon mediante Harris-Benedict, aportando 80-100 Kcal por gramo de nitrógeno.
Resultados: durante el periodo de estudio fueron diagnosticados de quilotórax y tratados con NPT 18 pacientes. La edad media (DE) fue de 64,7 (10,8) años, siendo un 36.8% mujeres. En el 88,9% de los casos (N=16) el quilotórax fue diagnosticado tras una intervención de cirugía torácica, en el 11,1% restante estaba asociado a linfoma. 4 de los pacientes recibieron octreótido incorporado en la bolsa de NPT. En el 44,4% de los pacientes (N=8) la NPT fue efectiva, no necesitando estos la ligadura del conducto torácico. Al inicio de la NPT el volumen medio de drenaje linfático fue de 1170 (436) mL diarios, siendo de 900 (506) mL en el momento de la pleurodesis en los pacientes no respondedores. La NPT tuvo una duración media (DE) de 7,7 (3,3) días y de 6,4 (1,7) días en la población total y en los pacientes que sí respondieron a la NPT, respectivamente. La estancia hospitalaria estuvo comprendida entre 7 y 43 días.
Conclusiones: la NPT es una medida terapéutica eficaz en un porcentaje elevado de los pacientes con quilotórax, garantizando además el soporte nutricional adecuado al paciente. Es una opción que debería ser considerada en el tratamiento inicial.
P.149 Nutrition Day en una planta de onco-hematología
]]> Ana Sancho Gómez, Carolina Puiggros Llop, Gemma Pons Ciprés, Guillermo Cárdenas Lagranja, Victoria Avilés Parra, Marta Martínez Comas, Belén Sarto Guerri, Hegoi Segurola Gurrutxaga, Cleofé Pérez-Portabella Maristany, Rosa Burgos PeláezUnidad de Soporte Nutricional. Hospital Universitario Vall d'Hebrón. Barcelona
Introducción: la desnutrición (DSN) en el paciente oncológico es altamente prevalente mientras que en el onco-hematológico no está bien documentada. La DSN impacta negativamente sobre la inmunosupresión, así como en la evolución y calidad de vida.
Objetivos: presentar los resultados obtenidos en el Nutrition Day (ND) en la planta de hospitalización de hematología en un hospital de tercer nivel.
Material y métodos: estudio observacional prospectivo. Se incluyeron todos los pacientes ingresados en hematología el día ND realizándoles el cuestionario establecido por ESPEN (evalúa riesgo de DSN e ingesta dietética), que incluye datos médicos, motivo ingreso, parámetros antropométricos y bioquímicos, tratamiento nutricional y valoración de ingesta.
Resultados: 19 pacientes (12 hombres) edad media: 58,2 ± 18,2a (r: 30-89). Motivo de ingreso: 36,8% mal estado de salud, 31,6% administración tratamiento, 26,3% complicaciones derivadas del tratamiento y solo 1 paciente para diagnóstico. 8 pacientes diagnosticados de linfoma, 8 con leucemia y 3 con otras patologías. IMC medio 23,7 kg/m2, albúmina 3g/dL y PCR 7,3mg/dL. El 68,4% perdieron peso de forma involuntaria (media de 6,9%). Ingesta dietética: 47,4% prescripción de menú normal hospitalario y el 52,6% dieta especial (50% bajo contenido microbiano). En ND el 52,6% realizó una ingesta menor a la mitad (causas más relevantes: hiporexia y aversión a comida ofrecida). El 63% añadieron otros alimentos extra-hospitalarios destacando dulces y fruta. El 58% de pacientes disminuyeron la ingesta durante el ingreso. NRS-2002: 79% pacientes con DSN. Todos referían falta de apetito en ND y el 80% consideraban importante la inclusión de la nutrición en su plan terapéutico individual. Estancia hospitalaria media: 17días ± 24. Al mes de ND 63,2% alta domiciliaria, 31,6% hospitalizados y 1 exitus.
Conclusiones:
- El elevado riesgo de DSN y la baja ingesta detectada en nuestro centro justifica el cribado nutricional precoz de los pacientes hematológicos y la intervención dietético-nutricional temprana para mejorar el estado nutricional de éstos así como la calidad asistencial.
- La prevalencia de DSN en la planta de hematología es elevada, repercutiendo negativamente en la evolución del paciente.
]]> P.150 Pertinencia del seguimiento e intervención dietético-nutricional en pacientes de una unidad de hospital de día de oncología
Enrique Marín Bernard1,2, M.ª Luisa Sánchez Dueñas2, Gabriela Lobo Tamer1, Antonio J. Pérez de la Cruz1,2, Camila A. Guscovish Lanyon2, Antonio Sorroche Antolín2, Sara García2
1Hospital Universirtario Virgen de las Nieves. Granada. 2Facultad de Farmacia, Nutrición Humana y Tecnología de los Alimentos (UGR). Granada
Objetivo: determinar la necesidad de seguimiento e intervención dietético-nutricional en una Unidad de Hospital de día de oncología.
Material y métodos: para determinar el estado nutricional y necesidad de intervención se utilizó como única herramienta la encuesta de Valoración Global Subjetiva Generada por el Paciente (VGS-GP) elaborada por Ottery DF. cols. 2000, entendiendo que esta era la más adecuada para los pacientes en el momento del tratamiento. Para la realización del trabajo estadístico se ha utilizado el software IBM SPSS Stadistics 22. Se incluyeron todos los pacientes que de forma voluntaria así lo manifestaron. Metodología: durante un mes se acudió al Hospital de Día de Oncología del HUVN donde un Dietista-Nutricionista intervino con pacientes que recibían tratamiento cumplimentando la encuesta de VGS-GP. Los participantes lo hicieron de forma voluntaria tras ser informados (104 pacientes, 67 H - 37 M en edades comprendidas entre 22 y 85 años y distintos tipos de cáncer con diferentes estadíos) y fueron excluidos los que no quisieron participar (2 pacientes).
Resultados: el 55,8% (58 pacientes, 38H-20M) alcanzaban puntuaciones superiores a 9 en la VGS-GP, el 34,6% (22H-14M) se encontraban entre el 4-8 de puntuación en la VGS-GP, el 7,7% (6H-2M) estaban entre el 2-3 puntos en la VGS-GP. El 1,9 (1H-1M) se encontraban entre el 0-1 en la VGS-GP.
Conclusiones: los resultados son abrumadores. El 90,4% de los pacientes requieren una intervención crítica o educación nutricional. La asistencia de los pacientes al HDO, para recibir el tratamiento farmacológico, es un momento y sitio pertinente e idóneo para realizar un seguimiento e intervención dietético-nutricional. Se ve necesario elaborar, por parte de un equipo multidisciplinar, un protocolo para el seguimiento en el HDO a fin de evitar o minimizar, en la medida de lo posible, el deterioro y la desnutrición.
P.151 Estado nutricional en pacientes con esclerosis lateral amiotrófica sometidos a gastrostomía endoscópica percutánea
María Dolores García Torres1, Cristina Campos Martín1, Miguel Ángel Díaz Guerrero2, Juana M.ª Rabat Restrepo1, Matilde Triviño Pozo1, Tomás Martín Hernández1
]]> 1Hospital Universitario Virgen Macarena. Sevilla. 2Hospital de la Merced. Osuna, SevillaIntroducción: la malnutrición es un factor frecuente dentro de la evolución en los pacientes afectos de Esclerosis Lateral Amiotrófica (ELA). Cuando no se consigue mantener un buen estado nutricional por vía oral, la sonda PEG es la modalidad de elección.
Objetivos: evaluar el estado nutricional de los pacientes diagnosticados de ELA en el momento de la colocación de la sonda PEG y que han sido valorados por la Unidad de Nutrición Clínica y Dietética.
Material y métodos: estudio retrospectivo en el que se incluyeron todos los pacientes con ELA valorados en nuestra Unidad durante el periodo de 2011 a 2016. Se excluyeron aquellos pacientes que rechazaron soporte nutricional con sonda PEG. Analizamos variables demográficas como edad y sexo; Parámetros nutricionales como albúmina, proteínas totales, IMC,%PPC y MUST.
Resultados: 29 pacientes; 55,1% hombres, 44,8% mujeres; edad media 62 años; 24,13% con IMC < 20; 100% MUST ≥ 2; 24,13% con proteínas totales < 6g/dl; 20,68% con albúmina < 3,5 g/dl; 51,72% PPC > 10%; 93,1% necesitaron soporte nutricional enteral antes de la colocación de la sonda PEG; 62,06% se les colocó la PEG antes de los 12 meses posteriores al diagnóstico de ELA.
Conclusiones: se evidencia la gran pérdida de peso en la mayoría de estos pacientes, cuya consecuencia es la existencia de una desnutrición hipocalórica, y en menor medida hipoprotéica. Casi la totalidad de los pacientes requirió soporte nutricional enteral antes de la implantación de la sonda PEG. Destacar el porcentaje alto de pacientes a los cuales se les colocó la PEG antes de los 12 meses posteriores al diagnóstico de ELA; un porcentaje alto en comparación con otros estudios realizados en años anteriores; pero insuficiente si se tiene en cuenta el grado de desnutrición.
P.152 Valoración nutricional mediante plataforma de seguimiento en una consulta de enfermería radioterápica
Eduardo Sánchez Sánchez, Francisco Martín Estrada, Elizabeth Ariza Cabrera
Hospital Punta Europa. Algeciras, Cádiz
]]> Introducción: la desnutrición juega un papel negativo en el cáncer y en los tratamientos. Por ello es necesario realizar un diagnóstico precoz que evite las consecuencias derivadas de la misma. El uso de una plataforma de seguimiento nutricional ayuda al profesional a llevar a cabo este diagnóstico de manera sencilla y fiable.
P.153 Antropometría y composición corporal de pacientes oncológicos previos a tratamiento de radioterapia
Eduardo Sánchez Sánchez, Elizabeth Ariza Cabrera, Francisco Martín Estrada
Hospital Punta Europa. Algeciras, Cádiz
Introducción: La valoración nutricional ha de ser una parte importante dentro de la actuación que debe realizar el personal de enfermería en un Servicio de Radioterapia, ya que el estado nutricional influye en la tolerancia al tratamiento y en la aparición de toxicidades e interrupciones del mismo, lo que repercute en el control tumoral.
]]> Objetivo: conocer el estado nutricional y composición corporal de nuestros pacientes.
P.154 Valorar la adecuación de la dieta en pacientes psiquiátricos ingresados en una unidad de subagudos
F. Margarita Lozano Fuster1,2, Ana Isabel Martínez Domingo1,2, Natalia Ruiz Padrino1, José Benigno Jiménez1
Servicio de Psiquiatría y Servicio General. Hospital Universitario Son Espases. Palma de Mallorca
Introducción: la dieta debe formar parte del tratamiento de los pacientes psiquiátricos, estos presentan cifras de obesidad alta especialmente los que sufren patologías del espectro esquizofrénico. La dieta adecuada es importante dada la frecuencia de aparición de factores de riesgo cardiovascular, y a la presencia trastornos de los hábitos alimenticios asociados a su patología.
Objetivo: analizar si la dieta prescrita a los pacientes ingresados en unidad subagudos del Hospital Psiquiátrico, era adecuada según patología, IMC, actividad física y medicación. ]]>
PEDIATRÍA
P.155 Comparación entre nutriciones parenterales estándar de inicio para prematuros elaboradas en distintos hospitales
Andrés Sánchez Ruiz, Isabel Caba Porras, Macarena Merino Almazán, Ana María López López
Complejo Hospitalario de Jaén. Jaén
]]> Objetivos: recopilar las diferentes fórmulas de nutrición parenteral estándar de inicio, para primer día (NPSI) en recién nacidos pretérmino (RNPT), analizar su composición, compararla con la diseñada por nuestro Servicio de Farmacia y detectar posibles puntos de mejora.Conclusiones: existe variabilidad en la composición de las NPSI, sobre todo debido al volumen en el que están contenidos los nutrientes y al aporte de micronutrientes, que es deficitario. Sería necesario un mayor consenso a nivel interhospitalario en la elaboración de NPSI, con una mayor adecuación a las recomendaciones de las principales guías.
P.156 Aportes de vitamina K en nutrición parenteral pediátrica post-trasplante hematopoyético en prevención del síndrome de obstrucción sinusoidal hepático
Ariadna Comes Escoda, Ferran Bossacoma Busquets, Joëlle Arrojo Suárez, Mónica Sánchez Celma, Miquel Villaronga Flaqué, Joan Vinent Genestar, Rosa Farré Riba
Hospital Sant Joan de Déu. Esplugues de Llobregat, Barcelona
]]> Introducción: el trasplante de progenitores hematopoyéticos (TPH) es la principal causa del síndrome de obstrucción sinusoidal (SOS) hepático, atribuido principalmente al acondicionamiento con altas dosis de quimioterapia. El SOS es la complicación precoz con mayor morbilidad-mortalidad del TPH, por este motivo, reviste especial interés la búsqueda de medidas destinadas a prevenir esta complicación. Con este objetivo, sé inició la suplementación con vitamina K de las Nutriciones Parenterales (NP) a dosis suprafisiológicas como profilaxis del SOS hepático, siguiendo un protocolo de un centro de referencia Europeo.
P.157 Adecuación de una solución glucoproteica estándar con calcio en recién nacidos prematuros
María Henar García Lagunar, Amelia María Chica Marchal, José Luis Leante Castellanos, Iris Muñoz García, José Pedregosa Díaz, Mónica Martínez Penella, Alice Charlotte Viney, Andrés García Márquez, Sara Núñez Bracamonte, Elena Conesa Nicolás
Hospital General Universitario Santa Lucía. Cartagena, Murcia
Objetivo: examinar la adecuación de una solución glucoproteica (SGP) estándar con calcio a las necesidades de recién nacidos pretérmino (RNPT). ]]>
Material y métodos: estudio observacional retrospectivo de marzo a octubre de 2016 en el que se incluyeron los RNPT de < 32 semanas de edad gestacional o < 1500 gramos de peso al nacimiento que recibieron la nueva SGP estándar con calcio en las primeras horas de vida. Se obtuvieron las siguientes variables del programa informático de historia clínica Selene®: edad gestacional, sexo, peso, talla, perímetro cefálico, duración de la SGP estándar, niveles de calcio iónico tras el nacimiento y tras 24 horas con la SGP y evolución nutricional. Los datos se analizaron con una base de datos Excel®. El calcio iónico se analizó por gasometría de sangre capilar en la Unidad de Cuidados Intensivos de Neonatología (valores de referencia: 4.3-5.4 mg/dL).
P.158 Evaluación de la influencia del uso de lípidos omega-3 en la evolución de daño hepático por nutrición parenteral domiciliaria: serie de casos en población pediátrica
Consuelo Pellicer Franco, Amelia de la Rubia Nieto
Hospital Clínico Universitario Virgen de la Arrixaca. Murcia
Objetivo: evaluar si la administración de nutrición parenteral (NP) con lípidos omega-3 (ω-3), influye en la aparición y desarrollo de hepatopatía relacionada con NP domiciliaria en población pediátrica.
Material y método: se recogieron del programa informático de NP todos los pacientes pediátricos a tratamiento con NP domiciliaria, tipo de lípido utilizado y su duración. Mediante historia clínica electrónica se recogieron datos de género, edad, diagnóstico, desarrollo y evolución de hepatopatía, y tratamiento con nutrición enteral (NE) y ácido ursodexosicólico.
Resultado: se recogieron 5 pacientes pediátricos entre los años 2009-2016, 4 de ellos varones, 3 comenzaron con 1-3 días de edad con la NP, y el resto con 4 y 11 meses. La duración media de la NP fue de 314.4 días (313-380). El diagnóstico predominante fue intestino corto, afectando a 4 pacientes y siendo secundario a enterocolitis necrotizante (NEC) en 3 pacientes y atresia en otro. En 3 de los 4 pacientes con NEC, se desarrolló hepatopatía, llevando uno de ellos lípidos LCT-MCT y el resto lípidos Smoff® con ω-3, siendo también tratados con ácido ursodesoxicólico y NE, resolviendose todos ellos satisfactoriamente. El cuarto paciente con NEC, desarrolló una fibrosis hepática grave, no se pudo introducir NE precoz ni tratar con ácido ursodesoxicólico por intolerancia, siendo incluido en lista de espera de trasplante. El quinto paciente, de 4 meses, presenta desnutrición debido a mala absorción intestinal a estudio, no ha desarrollado hepatopatía y se le administra un soporte nutricional mixto con nutrición oral, sin necesidad de ácido ursodesoxicólico. ]]>
P.159 Diseño de dos nutriciones parenterales estándar sin lípidos para neonatos
Pau Riera Armengo1, Gemma Garrido Alejos1, Joana Cardenete Ornaque1, Elisenda Moliner Calderón1, M.ª José García Borau1, Gemma Ginovart Galiana1, Noé Garin Escrivá1, Daniel Cardona Pera1
1Hospital de la Santa Creu i Sant Pau. Barcelona
Objetivos: la nutrición parenteral (NP) es vital para los neonatos prematuros, así como para los que padecen trastornos gastrointestinales tales como la enterocolitis necrotizante. Las soluciones con glucosa y aminoácidos (AA) suelen administrarse separadamente de las emulsiones lipídicas. Paralelamente, las NP estándar ofrecen las ventajas de ser más seguras y fáciles de preparar en relación a las individualizadas. El objetivo de este estudio era diseñar dos NP estándar sin lípidos de acuerdo con el peso del recién nacido y que permitieran cubrir sus requerimientos nutricionales.
Material y métodos: para el diseño se consideraron las recomendaciones del ESPEN Blue Book (2011), especialmente en relación a la cantidad recomendada de AA (3-4 g/kg/día para menores de 1,5 kg; 1,5-3 g/kg/día para mayores de 1,5 kg). Los nutrientes fueron: glucosa, AA (Trophamine®), electrolitos (sodio, potasio, calcio orgánico, magnesio, cloruro, acetato, fosfato inorgánico), vitaminas (Infuvite® Pediatric), elementos traza (Peditrace®) y carnitina.
Resultados: se diseñaron dos soluciones estándar de NP sin lípidos acordes con el peso neonatal (inferior/superior a 1,5 kg). El contenido de AA fue de 88 g en 3200 ml y de 59 g en 2700 ml, respectivamente. Respecto a los otros nutrientes, ambas soluciones incluyeron las mismas cantidades en sus respectivos volúmenes (300 g glucosa, 45 mmol sodio, 90 mmol potasio, 21 mmol calcio, 5 mmol magnesio, 63 mmol cloruro, 105 mmol acetato, 30 mmol fosfato, 25 ml Infuvite® Pediatric, 20 ml Peditrace® y 1 g carnitina). Esta decisión fue tomada para asegurar un soporte nutricional adecuado, así como para facilitar los procedimientos técnicos.
Conclusiones: con la finalidad de cubrir los requerimientos diferenciales de AA en función del peso se precisan dos soluciones estándar de PN sin lípidos, con un mayor contenido proteico en la dirigida a menores de 1,5 kg. Ambas soluciones cubren todos los demás requerimientos nutricionales.
]]> P.160 Complicaciones electrolíticas en pacientes neonatos con nutrición parenteral
Emma Ramos Santana, Carmen Fraile Clemente, Paloma González Carretero, Nuria Ramos Santana, Sara Hernández Rojas, Inmaculada Plasencia García, Raquel Mesa Expósito, Javier Merino Alonso
Hospital Universitario Nuestra Señora de la Candelaria. Santa Cruz de Tenerife
Objetivo: analizar la variaciones electrolíticas y metabólicas en pacientes neonatos alimentados mediante nutrición parenteral (NP).
Material y métodos: recién nacidos ingresados en la Unidad de Cuidados Intensivos Neonatales (UCIN) durante un año (octubre de 2015 a octubre de 2016), a los que se les administró nutrición parenteral. Se estudia la evolución durante 10 días de los siguientes parámetros: sodio, potasio, calcio, fósforo, magnesio, y glucosa. Los datos se extraen del programa Innovian® y de la historia clínica electrónica.
Resultados: total de 46 neonatos, edad gestacional media 28.9 semanas y peso medio nacimiento 1.135 mg. Duración media NP fue 10,76 días. La tabla I muestra número de pacientes que sufre alteración frente al total de las pruebas solicitadas.
Conclusiones: el aporte de sodio desde el día 0 no parece perjudicar, solo una hipernatremia y ninguna hiponatremia. La NP sin potasio y sin magnesio se adecua a las necesidades del día 0. No se puede evaluar eficacia de fósforo aportado actualmente desde primer día, por un bajo número de pruebas solicitadas (16 de 46 neonatos). Es necesario, por tanto, estandarizar la solicitud de pruebas bioquímicas en neonatos tratados con nutrición parenteral. La instauración de la NP precoz evita hipoglucemias. Sin embargo, parece que al no individualizar por peso se produce un considerable número de hiperglucemias (24%).
]]> P.161 Estudio de excipientes de fármacos polivitamínicos en pacientes pediátricos con dieta cetogénica
Marco Antonio Navarro Dávila, Carmen Fraile Clemente, Emma Ramos Santana, Inmaculada Plasencia García, Raquel Mesa Expósito, Sara Hernández Rojas, Javier Merino Alonso
Hospital Universitario Nuestra Señora de la Candelaria. Santa Cruz de Tenerife
Objetivos: analizar el contenido de excipientes no recomendados en pacientes pediátricos con dieta cetogénica debido al déficit de vitaminas habitual en estos pacientes.
Materiales y métodos: estudio descriptivo del contenido en lactosa, sacarosa, glicerol, almidón y/o almidón de maíz, sorbitol, dextrosa, manitol, glucosa y sacarina sódica. Se estudiaron los excipientes descritos en los fármacos para administración vía oral incluidos en el grupo ATC A11 de la Base de Datos de Medicamentos del Consejo General de Colegios Farmacuticos (BOT). El servicio de pediatría seleccionó los fármacos polivitamínicos más utilizados en este tipo de pacientes. La información se obtuvo a partir de la incluida en la Ficha Técnica y en los casos en los que se especifica que el excipiente estaba incluido pero no se describía la cantidad del mismo se contactó con los laboratorios fabricantes (Tabla I).
Resultados: se describe la composición en excipientes de polivitamínicos en distintas presentaciones disponibles.
]]> P.162 Indicaciones de las nutriciones parenterales en un hospital pediátrico terciario
Ferrán Bossacoma Busquets, Joëlle Arrojo Suárez, Mónica Sánchez Celma, Ariadna Comes Escoda, Miquel Villaronga Flaqué, María Goretti López Ramos, Anna Mas Comas, Joan Vinent Genestar, Cristina Latre Gorbe
Hospital Sant Joan de Déu. Esplugues de Llobregat, Barcelona
Introducción: la nutrición parenteral (NP) en pediatría puede ser utilizada en todo niño desnutrido o con riesgo de desnutrición para cubrir sus necesidades nutricionales y mantener su salud y/o crecimiento cuando no se pueda emplear la vía enteral, según el documento de consenso SENPE/SEGHNP/SEFH sobre Nutrición Parenteral Pediátrica (DCNPP).
Objetivos: analizar las indicaciones de NP en un hospital pediátrico de tercer nivel.
Material y métodos: a partir del registro de NP elaboradas durante el último año se analizan las solicitadas según unidad peticionaria y su indicación. Se clasifican siguiendo una adaptación de las indicaciones descritas en el DCNPP:
- Patología digestiva:
• Intervenciones quirúrgicas digestivas (D1)
• Malformaciones digestivas (D2).
• Malabsorción intestinal (D3). ]]>
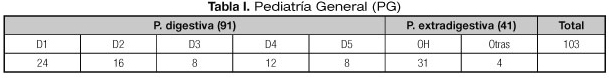
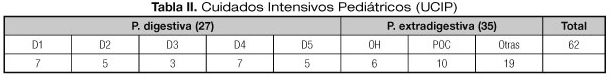
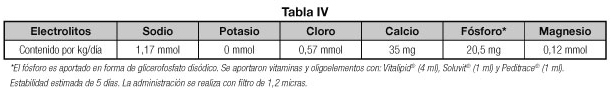
Conclusiones: en pediatría general la indicación principal es la patología digestiva, en concordancia con otros trabajos publicados, a diferencia de las unidades UCIP y UCIN en las que priman las patologías extradigestivas. El mayor número de NP se solicitó en la UCIN, siendo PCIR su indicación principal. Este trabajo nos permite una clasificación inicial de las indicaciones de NP en nuestro centro, que nos permitirá seguir trabajando en el análisis por subpoblaciones de NP pediátrica y así mejorar el conocimiento y manejo de las NP en estos pacientes.
P.163 Estudio de excipientes de fármacos laxantes utilizados en pacientes pediátricos con dieta cetogénica
]]> Marco Antonio Navarro Dávila, Carmen Fraile Clemente, Emma Ramos Santana, Inmaculada Plasencia García, Raquel Mesa Expósito, Sara Hernández Rojas, Javier Merino AlonsoHospital Universitario Nuestra Señora de la Candelaria. Santa Cruz de Tenerife
Objetivos: analizar el contenido de los excipientes no recomendados de fármacos laxantes utilizados en pacientes pediátricos con dieta cetogénica.
Materiales y métodos: estudio descriptivo del contenido en lactosa, sacarosa, glicerol, almidón y/o almidón de maíz, sorbitol, dextrosa, manitol, glucosa y sacarina sódica. Se estudiaron los excipientes descritos en los fármacos para administración vía oral,rectal incluidos en el grupo ATC A06A de la Base de Datos de Medicamentos del Consejo General de Colegios Farmacuticos (BOT) disponibles en la guía farmacoterapéutica del hospital. La información se obtuvo a partir de la incluida en la Ficha Técnica y en ausencia de datos se contactó con los laboratorios fabricantes.
Resultados: los resultados se exponene en la tabla I.
Conclusiones:
P.164 Importancia de los hábitos orales parafuncionales en el desarrollo intrabucal y consecuencias para la salud
Álvaro Domínguez-García1, Jorge Molina-López1, Lourdes Herrera-Quintana1, Beatriz Leiva-García2, Paloma Planells2, Elena Planells1
1Departamento de Fisiología. Instituto de Nutrición "José Mataix". Granada. 2Departamento de Odontopediatría. Universidad Complutense de Madrid. Madrid
Introducción: los niños con Síndrome de Down y con Trastorno del Espectro Autista (TEA) padecen comúnmente problemas de deglución atípica, alteración bucal deformante más frecuente en población infantil, y unido a una insuficiente estimulación orofacial deriva en desarrollo oral inadecuado y en alteraciones dentofaciales que podrían desembocar en estados de malnutrición.
Sujetos/Metodología: 45 niños control (n= 15), con TEA (n= 15), y con Síndrome de Down (n =15), a cuyos padres/tutores que se les aplicó un cuestionario de salud especializado.
Resultados: los resultados obtenidos en los casos fueron estadísticamente significativos respecto a los controles (p < 0.05) en todos los síntomas descritos. A mayor probabilidad de deglución atípica mayor el porcentaje de alteraciones anatómicas bucales y hábitos respiratorios negativos derivando en problemas que repercutirán directamente en el estado nutricional y la salud (ej.- para dormir) (Tabla I).
P.165 El método SWEP (Study of Water Exercise during Pregnancy) y la duración del parto en embarazadas con sobrepeso/obesidad
María José Aguilar Cordero1, Raquel Rodríguez Blanque2, Juan Carlos Sánchez García2, Norma Mur Villar3, Antonio Manuel Sánchez López2
1Departamento de Enfermería. Universidad de Granada. Granada, España. 2Grupo de Investigación CTS 367. Universidad de Granada. Granada, España. 3Facultad de Ciencias Médicas de Cienfuegos. Cienfuegos, Cuba
Introducción: la obesidad se caracteriza por una acumulación excesiva de grasa o hipertrofia general del tejido adiposo en el cuerpo, que durante el embarazo puede poner en riesgo la salud de la madre y del bebé. Se ha realizado un programa de actividad física moderada en el agua. El medio acuático ofrece múltiples ventajas, debido a la flotación que produce una disminución del peso del cuerpo que facilita el movimiento y evita sobrecargas en las articulaciones, disminuye las demandas de oxígeno, ayuda a trabajar partes concretas con ejercicios de resistencia y permite trabajar la respiración de forma consciente, siendo todo ello muy útil para afrontar las distintas etapas del trabajo de parto.
Objetivo: analizar los beneficios del método SWEP, en mujeres embarazadas con sobrepeso/obesidad, durante el parto.
Material y métodos: ensayo clínico aleatorizado con 140 mujeres gestantes sanas, con edades entre 21 y 43 años y divididas en dos grupos, Intervención (GI=70) y Control (GC=70). En cada grupo se las categorizó según el IMC, según el cual 21 mujeres del GC y 20 mujeres del GI presentaban sobrepeso/obesidad en el tercer trimestre.
Resultados: se obtuvieron datos válidos de 19 mujeres del GC y 14 mujeres del GI. Tiempo total del parto en horas fue; GC = 8,86; min 2,83 - max 16,25 y GI = 6,24; min 1,75 - max 10,92. Destacando fundamentalmente el Tiempo de dilatación, GC = 6,64; min 1,75 - max 15 y GI = 3,90; min 0,01 - max 7,5.
Conclusión: la actividad física acuática moderada disminuye el tiempo del parto en las mujeres con sobrepeso/obesidad, en comparación con mujeres con las mismas características que no habían hecho ninguna actividad.
P.166 Optimización de la fórmula de nutrición parenteral estándar de inicio para prematuros
Andrés Sánchez Ruiz, Isabel Caba Porras, Macarena Merino Almazán, Ana María López López
Complejo Hospitalario de Jaén. Jaén
Objetivos: revisar las recomendaciones en cuanto a aportes de macro y micronutrientes en el primer día de vida del prematuro de las principales guías clínicas, a fin de optimizar el diseño de la fórmula de nutrición parenteral estándar de inicio (NPSI) para recién nacidos pretérmino (RNPT) elaborada en nuestro hospital.
Material y métodos: búsqueda en bases de datos (PubMed, Cochrane). Se tomaron como referencia diferentes guías de práctica clínica de sociedades científicas de pediatría y neonatología. Se utilizó la aplicación Nutriwin® para el diseño de la NPSI.
Resultados: las recomendaciones de aportes descritos en las guías de neonatología de publicación más reciente, expresados en kg/día, son: volumen: 80-100 ml en RNPT < 1000 g, y 60-90 ml para RNPT < 1500 g, en guías americanas no diferencian por peso: 60-90 ml en RNPT < 1500 g y (Tablas I y II). Se recomienda el aporte de vitaminas y oligoelementos aunque sin evidencia clara de su cantidad. La NPSI diseñada por nuestro servicio contiene un volumen de 50,4 ml (se preparan 72 ml para cubrir los requerimientos de un RNPT de 1,5 kg) y 42 kcal por kg/día, con la composición que se muestra en las tablas III y IV.
Conclusiones: se diseñó una NPSI que se adecuara lo máximo posible a los requerimientos nutricionales recomendados en las guías, con un aporte de nutrientes equilibrado y cumpliendo además con los parámetros de estabilidad y seguridad establecidos.
P.167 Relación entre actividad física e índice de masa corporal en escolares de 6-12 años
]]> María José Menor Rodríguez1, María José Aguilar Cordero2, Francisco Santos González31Direccion Enfermería. Hospital Comarcal Valdeorras. El Barco de Valdeorras, Ourense. 2Departamento de Enfermería. Facultad de Ciencias de la Salud. Universidad de Granada. Granada. 3Ephyslab Environmental Physics Laboratory. Facultad de Ciencias. Universidad de Vigo. Vigo
Introducción: la literatura reporta que un estilo de vida activo se asocia a una mejor salud. Igualmente se describe asociación positiva del índice de masa corporal (IMC) con el sedentarismo, o bien, asociaciones inversas con la práctica de ejercicio.
Objetivo: identificar la influencia de la actividad física sobre el índice de masa corporal en escolares.
Métodos: se realizó un estudio descriptivo transversal durante el año 2015. La muestra estuvo constituida por 479 escolares de Orense y Vigo con edades de 6 a 12 años. Se estudiaron los niveles de I.M.C. y actividad física, esta última se evaluó mediante un cuestionario. Se realizó un análisis descriptivo de los datos. En todos los casos se consideró estadísticamente significativo los valores de p<0,05. Los análisis se realizaron usando SPSS 22.
Resultados: un 24,2% de los escolares presentaron un I.M.C. de sobrepeso-obesidad y el 56,8% no realizaban actividades físicas. No se encontró relación entre realización de actividad física e IMC (p=0,226). Solo un 6.7% de los niños realizan actividad física en los desplazamientos cuando acuden al centro escolar. Un 21.9% de los niños que acudían al centro a pie presentaban valores de IMC superiores a la normalidad, frente al 24,4% de los niños que acudían en coche o autobús, siendo estas diferencias no significativas. Un 15,5% de los niños que ayudaban a diario en las tareas del hogar presentaban niveles de IMC superiores a la normalidad cifra inferior a aquellos que a veces o nunca ayudaban en casa (25,1% y 16,6% respectivamente).
Conclusiones: la mayoría de los escolares no realizan actividad física y esto guarda relación con el porcentaje elevado de obesidad/ sobrepeso en estas edades. Se evidencia la necesidad de fomentar hábitos de vida saludables desde edades tempranas mediante intervenciones educativas para modificar comportamientos sedentarios.
ALIMENTACIÓN ORAL
P.168 Valoración de energía y macronutrientes en una población urbana de mujeres adultas
]]> M.ª José Cao Torija1,2, M.ª José Castro Alija1,2, José María Jiménez Pérez1,2, María López Vallecillo1, Ana García del Río1, Emiliano Quinto Fernández21Facultad de Enfermería. Universidad de Valladolid. Valladolid. 2Centro de Investigación de Endocrinología y Nutrición Clínica. Valladolid
Introducción: la OMS prevé que la proporción de enfermedades crónicas no transmisibles aumente a un 57% en 2020 (OMS 2003). La intervención sobre el estilo de vida es fundamental aunque presente dificultad y requiera un gran esfuerzo (Franklin et al 2008). Se observan diferencias entre mujeres y hombres que evidencian sesgos de género en salud (Castro Alija 2005). Valorar el aporte de energía y macronutrientes permitirá aportar información sobre factores de riesgo en la aparición de alteraciones en la salud de las mujeres adultas, colectivo poco estudiado en investigaciones precedentes.
Objetivo: establecer los valores medios de ingesta de energía y macronutrientes en el grupo objeto de estudio.
Metodología: estudio descriptivo transversal; población universo: 38.455 mujeres; seleccionamos por muestreo aleatorio simple muestra proporcional y representativa: 500 mujeres de entre 40 y 60 años; se someten a un cuestionario de frecuencia de consumo de alimentos, validado, (Martin Moreno et al 1999) y se cuantifica la ingesta de energía y nutrientes aplicando tablas de composición de alimentos, Ortega Anta et cols., 2008.
Resultados: los resultados se recogen en la tabla I. Comparados con recomendaciones para la media de edad, peso y actividad según recomendaciones dela FESNAD 2010, considerando actividad leve resultante en la valoración del grupo, las desviaciones son, además de un exceso calórico de 135 Kcal/día, un porcentaje de protéinas del 18,04%, hidratos de carbono 40,10%, grasas 41,90%, de las cuales ácidos grasos saturados 11,90%, ácidos grasos monoinsaturados 17,60% y ácidos grasos poliinsaturados 7,06%.
Conclusiones: la dieta resulta ligeramente hipercalórica, hipocarbonada, hiperproteica e hipergrasa a expensas de grasa saturada, con el consiguiente riesgo para la salud de estas mujeres. Conviene implementar programas de Educación de la Salud encaminados a corregir los errores detectados.
]]> P.169 Adherencia y efectividad en el tratamiento dietético de la obesidad en el ámbito hospitalario
Fiorella Palmas Candia, Nuria de la Morena Saltó, Carme Marti Mezcua, Alba Guasch Sintes
Hospital Universitari de Tarragona Joan XXIII. Tarragona
Introducción: la obesidad es un problema de salud que se asocia a unos hábitos alimentarios y un estilo de vida inadecuados. En nuestro centro, se realizan dos tipos de intervenciones; la terapia grupal (TG) y la individual (TI), para mejorar ambos aspectos.
Objetivo: valoración retrospectiva de los resultados en relación a pérdida de peso y abandono del tratamiento en la terapia individual (TI) y grupal (TG).
Pacientes y métodos: se incluyen un total de 193 pacientes (51 hombres y 142 mujeres) con una edad media de 52 ± 15,7 años y un IMC ≥ 30 kg/m2, que iniciaron tratamiento dietético en 2014. La TI se basa en visitas individualizadas y de frecuencia bimensual y la TG se realiza en grupos de máximo 10 personas y su frecuencia es mensual. El 33,2% de los pacientes realizaron TI y el 66,8% asistieron a TG.
Resultados: la pérdida de peso fue mayor y estadísticamente significativa en la TG (6,19 kg) vs. TI (2,48 kg) a los 4 meses de tratamiento (p = 0.090) y a la cuarta visita: 2.28 kg en TI y 6,19 kg en TG (p = 0.003). Al analizar el subgrupo de pacientes activos al año, vemos una pérdida de 1.001 kg/m2 en TI vs. 2.8085 kg/m2 en TG (p < 0.01). La media de abandonos después de la primera visita fue del 28% en ambos grupos (p > 0.01). Al año, continúan activos un 21.9% de pacientes en TI vs. 4.7% en TG (p < 0.01).
Conclusiones: la TG permite realizar una intervención dietética con mayor efectividad y sin aumentar la tasa de abandonos respecto a la TI. Por este motivo, ante el aumento de la prevalencia de obesidad y la necesidad de optimizar los recursos humanos disponibles, creemos que la utilización de la TG es más coste-efectiva que la individual para el tratamiento de la obesidad.
P.170 Relación entre el consumo de la dieta oral y la situación nutricional en el paciente hospitalizado
]]> María Jesús San Ceferino Rodríguez1,2, María Ángeles Castro Lozano1,2 Juan José López Gómez1,2, Manuel Martín Sánchez1,2, Silvia Rodríguez Gómez1,2, Lourdes de Marcos White1,2, Beatriz Torres Torres1,2, Emilia Gómez Hoyos1,2, Ana Ortolá Buigues1,2, Daniel A. de Luis Román1,21Hospital Clínico Universitario Valladolid. Valladolid. 2Centro Investigación Endocrinología y Nutrición. Universidad de Valladolid. Valladolid
Introducción: la dieta hospitalaria es uno de los pilares del tratamiento médico durante el ingreso. El ajuste de la misma a los requerimientos nutricionales del paciente influye sobre su evolución nutricional.
Objetivos: a) conocer la adherencia a la dieta oral de un grupo de pacientes hospitalizados; b) valorar la relación entre el ajuste de la dieta a los requerimientos energéticos y el estado nutricional del paciente.
Material y métodos: estudio transversal de 806 pacientes hospitalizados en los que se solicitó soporte nutricional. Se analizó edad, parámetros antropométricos y demora en la solicitud de soporte nutricional. Se valoró el tipo de dieta prescrita, su contenido calórico diario y el consumo de la misma por los pacientes. Se estimaron los requerimientos calóricos (RC) mediante la ecuación de Harris-Benedict. Se analizó el estado nutricional mediante el test Mini-Nutritional Assessment® (MNA).
Resultados: la mediana de edad de los pacientes fue de 75 (64-83) años. La mediana de consumo de la dieta oral fue de 50 (40-80%) con un ajuste a los requerimientos de 67,99 (38,68%). Las dietas más prescritas fueron las específicas de enfermedad (41,2%). No se observaron diferencias significativas entre los porcentajes de consumo de las distintas dietas. Se observó una puntuación de MNA más baja en aquellos pacientes con un consumo por debajo del 50% de la dieta (15,5 (12,5-18,4) vs 18,25 (15,5-21); p < 0,01). Se observó que los pacientes con una ingesta por debajo del 75% de los requerimientos energéticos tenían una puntuación de MNA más baja (16(13-19) vs. 17,5 (14,5-20,5); p < 0,01). El índice de masa corporal (IMC) era más elevado (23,24 (20,7-26,48) vs. 22,22 (19,61-25,10) kg/m2; p < 0,01) y, se solicitaba posteriormente la valoración nutricional (6(2-14) vs. 4(1-11) días; p < 0,01).
Conclusiones: en el paciente hospitalizado:
- El consumo disminuido de la dieta oral y el no ajuste a los requerimientos se relaciona con una peor situación nutricional.
- A pesar del deterioro de la ingesta en estos pacientes se solicita con retraso la valoración nutricional.
]]> P.171 Características inmunológicas de la leche materna. Revisión sistemática
Laura Baena García1, Silvia Sánchez Hernández2, Laura Cobo Viedam3, Ignacio Valverde Benítez3, María José Aguilar Cordero3
1Grupo de Investigación CTS 367. Universidad de Granada. Granada. 2Becaria FPU Universidad de Granada. Granada. 3Departamento de Enfermería. Universidad de Granada. Granada
Introducción: la leche es un fluido complejo formada por macronutrientes, micronutrientes y moléculas inmunes. La Organización Mundial de la Salud (OMS) establece que las madres deben dar el pecho de forma exclusiva los 6 primeros meses y suplementarla con otros alimentos durante los dos primeros años. Sin embargo, la adhesión a la lactancia materna (LM) exclusiva se encuentra por debajo de estas recomendaciones. Según estudios recientes, la composición de la leche materna está íntimamente relacionada con el estado de salud del niño, ya que, incluso, aumenta la producción de anticuerpos ante una infección activa del lactante.
Objetivo: realizar una revisión sistemática de la literatura científica sobre las propiedades inmunológicas de la leche humana y de sus efectos en la salud de la madre y el niño.
Material y métodos: se lleva a cabo una búsqueda sistemática y se seleccionan 21 artículos específicos sobre el tema, siguiendo las directrices PRISMA.
Resultados: los estudios analizados demuestran que la leche materna posee beneficios físicos y psicológicos tanto para la madre como para el niño. Además, poseen una gran cantidad de componentes inmunológicos que aumentan ante las necesidades del bebé y disminuyen su morbilidad, lo que supone un ahorro económico al disminuir los ingresos hospitalarios de los lactantes.
Conclusiones: los bebés que reciben LM tienen menos probabilidades de padecer enfermedades gastrointestinales, respiratorias, alérgicas o asma, y obesidad infantil. Además, la LM disminuye el riesgo de la madre de padecer cáncer de mama, enfermedades cardiovasculares y síndrome metabólico. Se deben aumentar las tasas de lactancia materna exclusiva hasta al menos los 6 meses de vida.
P.172 Adherencia a la dieta mediterránea en pacientes con diabetes tipo 1 frente a pacientes sin diabetes
]]> María Molina Vega, Carmen Hernández García, Cristina Díaz Perdigones, Miguel Damas Fuentes, Isabel Cornejo Pareja, José Manuel García Almeida, Francisco Tinahones MadueñoHospital Virgen de la Victoria. Málaga
Objetivo: explorar las diferencias en adherencia dieta mediterránea (ADM) entre pacientes con diabetes tipo 1 (DM1) y sin diabetes (DM) y la influencia de factores clínicos y sociodemográficos.
Material y métodos: analizamos datos de 148 pacientes, 74 DM1 y 74 DM, atendidos en las consultas de Endocrinología y Nutrición del Hospital Virgen de la Victoria de Málaga que rellenaron la encuesta de ADM. Comparamos variables clínicas y sociodemográficas entre pacientes con y sin ADM DM1 y DM y el porcentaje de pacientes DM1 vs. DM que puntúa en cada pregunta (P).
Resultados: 148 pacientes: 37,3 ± 12,5 años, IMC 26,1 ± 6,3 kg/m2, 65,8% mujeres. Situación laboral: 71,5% activos, 28,5% inactivos. Estudios: 70% obligatorios, 30% superiores. Zona residencia: 88,3% urbana, 11,7% rural. ADM: 59,9% (puntuación 8,9 ± 1,9). No diferencias en variables clínicas y sociodemográficas entre pacientes con y sin ADM en DM1 ni DM (Tabla I).
Conclusiones:
P.173 Efectividad de una charla sobre alimentación en la pérdida de peso preoperatoria del paciente candidato a cirugía bariátrica
Oihana Monasterio Jiménez1, Natalia Covadonga Iglesias Hernández1, Amaia Larrinaga Landa1, Laura Araceli Calles Romero1, Eider Etxeberria Martin1, María Cristina Moreno Rengel1, Amelia Oleaga Alday1, Fernando Goñi Goicoechea1, Javier Ortiz Lacorzana2, Cristina Arrizabalaga Arriazu1
Servicios de 1Endocrinología y Nutrición, y 2Cirugía General y Digestiva. Hospital Universitario Basurto. Bilbao
Introducción: la cirugía bariátrica supone un tratamiento efectivo en la pérdida de peso del paciente obeso. Una de las medidas más utilizadas para optimizar los resultados de esta cirugía es la pérdida de peso preoperatoria ya que produce una disminución del tamaño hepático y de la grasa intraabdominal, lo que disminuye el riesgo de complicaciones, estancias y costes. Proponemos un programa en el que el dietista-nutricionista tiene un papel esencial en la educación y el seguimiento del paciente obeso.
Objetivo: determinar el efecto de una charla sobre el tratamiento dietético preoperatorio en la pérdida de peso del paciente candidato a cirugía bariátrica.
Metodología: se cita a los pacientes el mes anterior a la cirugía a una charla grupal impartida en el hospital, orientada a conocer el tratamiento dietético que seguirá a lo largo de todo el proceso terapéutico y la dieta específica previa a la operación para conseguir una pérdida de peso. Al finalizar la charla se pesa a todos los pacientes y después se compara este peso con el peso que presentan el día de la intervención.
Resultados: desde enero de 2016 acuden a la charla 33 pacientes, de los 68 pacientes que se citan. 17 son mujeres y 16 hombres con una edad media de 46 años. El peso medio entre los hombres el día de la charla fue de 149.9 kg y entre las mujeres de 121.3 kg. El 90% de los pacientes perdió peso y el 10% restante aumentó 0.3-0.6 kg. La pérdida de peso media entre los hombres fue de 8.12 kg y en mujeres de 2 kg.
Conclusión: el programa supone una intervención eficaz en la pérdida de peso preoperatoria de estos pacientes y en la educación nutricional a largo plazo que se ve complementada con las consultas posteriores en la unidad de nutrición.
]]> P.174 La gestión de la información alimentaria al usuario en un hospital regional
Ángel Manuel Caracuel García, Gabriel Olveira Fuster, María José Tapia Guerrero, Valentín Cobalea Vico, Montserrat Gonzalo Marín
Hospital Regional Universitario de Málaga. Málaga
Introducción: el Reglamento 1169/2011, obliga a que en alimentos sin envasar para colectividades, sea obligatoria la indicación de ingredientes alergénicos recogidos en el Anexo II. La información nutricional no será obligatoria en los alimentos sin envasar.
Objetivos: a) desarrollar un procedimiento para que la información alimentaria (alérgenos) llegue al paciente para que tome decisiones con conocimiento y alcance un nivel de protección de la salud elevado; b) garantizar al paciente que la información sobre alérgenos alimentarios es veraz y que los alimentos puestos a su disposición son seguros; y c) formar a los trabajadores en las obligaciones exigidas en este Reglamento.
Método: se ha trabajado para adaptarnos a la normativa, concretándose diferentes actuaciones, avaladas por la Comisión de Alimentación:
- Aplicación web: que podrá ser consultada por los profesionales y por los pacientes del hospital.
- Etiquetado: para informar al paciente se ha optado por hacerlo en la etiqueta que acompaña a la bandeja.
- Información: En cada puesto de control de enfermería, Zona de Distribución y en la Cocina Central, existirá en formato pdf, un listado actualizado de todos los platos con indicación expresa de los ingredientes del Anexo II.
- Formación: al personal sanitario y del servicio de alimentación en las novedades. ]]>
]]> P.175 Tratamiento dietético en un grupo de pacientes oncológico
Silvia Mato Solana1, Isabel Higuera Pulgar2, Nuria Gil-Furnier Esquerra2, Leopoldo García-Valdecasas Vázquez2, Gloria Gómez Porteiro2, Clotilde Vázquez Martínez2
1Facultad de Medicina. Universidad Complutense de Madrid. Madrid. 2Hospital General de Villalba. Collado Villalba, Madrid
Introducción: es frecuente que el paciente oncológico (PO) presente riesgo de desnutrición, y que a lo largo del tratamiento pueda precisar modificaciones dietéticas y diferentes soportes nutricionales. Es de interés conocer como una consulta monográfica de desnutrición (CMD) puede ayudar a la realización del tratamiento dietético.
Objetivos: a) describir nuestra experiencia en el tratamiento dietético del PO que se remite a consulta externa de dietista-nutricionista (DN); y b) evaluar la evolución del tratamiento.
Materiales y métodos: estudio retrospectivo de PO remitidos a la CMD semanal de una DN durante el periodo: enero-septiembre del 2016. Se recogieron las siguientes variables: número de consultas totales y de PO, edad, sexo, tratamiento oncológico activo si hubiese, peso (basal-3 meses), talla, dieta oral (basal-3 meses), la presencia de suplementación oral (SO) o enteral (NE). Los resultados se expresan en frecuencias (%) y mediana [rango intercuartílico]. Se usó prueba Wilcoxon del programa IBM-SPSS21.0©. Significación < 0.05.
Resultados: se realizaron un total de 361 CMD, el 25.48% fueron PO, con edad 66[57-74] años, 55.2% hombres e IMC 22.3 [19-26.7] kg/m2. El 69% presentaba tratamiento oncológico activo, un 48% recibió SO y solo el 3.4% NE, en función de indicación y criterios de financiación. Durante la evolución los pacientes presentaron una diferencia de peso no significativa de 1[-2.3-2.4] kg, que no se relacionó con la presencia de tratamiento oncológico activo, ni la presencia de SO. La pauta dietética se observa en la tabla I y no hubo cambios significativos a los 3 meses.
Conclusiones: para el mantenimiento del peso los pacientes oncológicos precisan de dietas hipercalóricas-hipercalóricas. Durante la evolución las dietas bajas en grasa parecen resultar útiles. ]]>
P.176 Evaluación dietética nutricional en el cáncer de mama antes de iniciar el tratamiento con radioterapia
Bianca Muresan1, Alegría Montoro Pastor2, Natividad Sebastià Fabregat3, José Soriano del Castillo4, Alejandro Tormo Micó5, Ana Artero Fullana6
1Fundación Quaes -Doctoranda en el Servicio de Oncología Radioterápica ERESA GHUV. Valencia. 2Protección Radiológica. Hospital Universitario y Politécnico La Fe. Valencia. 3Hospital Universitario y Politécnico La Fe. Valencia. 4Facultat de Farmacia Departamento de Salud Pública. Valencia. 5Servicio Oncología Radioterápica. Hospital Universitario y Politécnico La Fe. Valencia. 6Servicio de Endocrinología y Nutrición. Hospital General de Valencia. Valencia
Introducción y objetivos: la ingesta de alimentos radioprotectores con capacidad antioxidante y antiinflamatoria, a través de suplementos orales o ingesta de alimentos, puede incidir en las complicaciones relacionadas con la radioterapia. Nuestro objetivo fue evaluar el consumo de alimentos y suplementos dietéticos en pacientes con cáncer de mama previo al tratamiento con radioterapia, así como conocer su estado nutricional y hábitos de vida.
Material y métodos: estudio observacional transversal realizado en 50 mujeres adultas, que acudieron al servicio de Oncología Radioterápica del Hospital Universitario y Politécnico la Fe de Valencia. Se realizó una entrevista clínica y nutricional detallada por grupos de alimentos y el estudio antropométrico.
Resultados: la edad media fue de 54,88 ± 12,48 años. Las pacientes presentaban un IMC medio de 26,52 ± 5,15 kg/m2 y mínima pérdida de peso previa al tratamiento (0,68 kg). Sin embargo, al evaluar su dieta encontramos una carencia de ciertos nutrientes, sustancias radioprotectoras y compuestos antioxidantes naturales presentes en los alimentos, así como una elevada ingesta de complementos nutricionales orales no prescritos y sin control, en un 74% de los casos.
Conclusiones: las pacientes con cáncer de mama en radioterapia presentan una ingesta deficiente en ciertos alimentos ricos en vitaminas, minerales, fibra y sustancias radioprotectoras, tendiendo a ser sustituidos por complementos nutricionales orales sin control como los complejos mutivitamínicos, omegas y plantas terapéuticas. La figura del dietista nutricionista como parte de un equipo multidisciplinar en un servicio de oncología podría ser útil para cierto control dietético-nutricional también en el cáncer de mama.
P.177 Pictogramas como sistema alternativo de comunicación para mejorar la ingesta del paciente anciano hospitalizado
]]> Tamara Monedero Saiz1, Marta Pascual Sola1, M.ª Jesús Gómez Ramos1, M.ª Magdalena Soler Nicolás1, Jorge Reverter Sánchez2, Daniel Martínez Zamora2, Gloria Gracia Ortega2, Noelia Victoria García-Talavera Espín1, M.ª Bienvenida Gómez Sánchez1, Carmen Sánchez Álvarez11Unidad de Nutrición. Hospital General Universitario Reina Sofía. Murcia. 2Catering AMG Servicios Integrados S.L. Hospital General Universitario Reina Sofía. Murcia
Introducción: envejecer conlleva un declive cognitivo asociado a la edad. Los deterioros cognitivos subyacentes que afectan a la memoria, la atención o la percepción visual afectan también a la capacidad para comunicarse. Además, pueden resultar engañosos; las capacidades básicas del lenguaje parecen intactas cuando se hace un exámen superficial. La falta de cuidadores de su entorno y las escasas ayudas económicas y prestaciones sociales sitúan al anciano en una posición de inferioridad y marginación. Esta situación se agrava en momentos de estrés como son la enfermedad y el ingreso hospitalario. Sabido es el alto índice de desnutrición hospitalaria en el paciente anciano y sus repercusiones en su morbimortalidad. Por ello consideramos muy importante la comprensión por parte del anciano de la oferta alimentaria hospitalaria para la elección de un menú que, dentro de la indicación médica, se adapte mejor a sus hábitos alimentarios.
Objetivo: mejorar la ingesta mediante la comprensión real que tienen los ancianos de los menús ofertados y su influencia en la aceptación de la dieta hospitalaria.
Material y método: se incluyeron 60 pacientes pasándoles primero en Minimental test (MMSE). A 30 se les ofreció el menú habitual (grupo A) y a 30 se les ofrecieron los pictogramas (grupo B).
Resultados: del grupo A: 16,7% dejó 3/4 partes de residuos en la bandeja, 46,7% la mitad y 26,7% 1/4 parte. Del grupo B: 3,4% se dejó 3/4 partes, 23,4% desperdició la mitad y 4% dejó 1/4 parte del alimento. Usando menú convencional, un 10% se lo comió todo y escogiendo con pictogramas esta cifra aumenta a un 33,4%.
Conclusiones: los pacientes que eligen por pictogramas dejan menos residuos en la bandeja, por lo tanto hemos mejorado su ingesta consiguiendo así el objetivo de nuestro trabajo. A la vista de nuestros resultados, los pictogramas como herramienta parece ser una buena opción para este tipo de pacientes.
P.178 Nuevas dietas para el paciente intervenido de obesidad mórbida intolerante a la lactosa
]]> Oihana Monasterio Jiménez1, Amaia Larrinaga Landa1, Laura Calles Romero1, Eider Etxeberria Martin1, Natalia Covadonga Iglesias Hernández1, María Cristina Moreno Rengel1, Fernando Goñi Goicoechea1, Amelia Oleaga Alday1, Javier Ortiz Lacorzana2, Cristina Arrizabalaga Arriazu1Servicios de 1Endocrinología y Nutrición, y 2Cirugía General y Digestiva. Hospital Universitario Basurto. Bilbao, Vizcaya
Introducción: la intolerancia a la lactosa tiene una elevada prevalencia entre la sociedad. En la pauta dietética poscirugía utilizada en nuestro hospital para los pacientes intervenidos de cirugía bariátrica la mayor parte del contenido proteico proviene de los lácteos (46.4 g de un total de 65 g). Este contenido proteico es fundamental, ya que facilita la cicatrización de las heridas quirúrgicas y preserva la masa magra durante el período de pérdida de peso. Por lo tanto, nos vemos en la necesidad de elaborar una dieta especial apta para estos pacientes.
Metodología: estudiamos mediante las bases de datos "Pubmed" y "Google Scholar" las posibles fuentes de proteínas y decidimos que podrían ser útiles las utilizadas en alimentación vegetariana. Después, realizamos una comparativa de bebidas vegetales disponibles en el mercado para estudiar su perfil proteico, así como de las distintas opciones de proteína en polvo vegetal.
Resultados: obtenemos una pauta dietética en la que incluimos 1 litro de bebida de soja que aporta prácticamente la misma cantidad de proteína que la leche de vaca (3.2 g de proteína/100 ml frente a 3.8 g, según datos de la Base de Datos Española de Composición de Alimentos). Por otra parte, la utilización de proteína en polvo del guisante nos servirá como sustitutivo de la leche en polvo utilizada en las dietas tradicionales, aportando más del doble de proteína por cada cucharada (8 g de proteína/10 g frente a 2.98 g proteína/10 g).
Conclusiones: con la elaboración de esta nueva dieta conseguimos cubrir las necesidades proteicas de los pacientes intervenidos de cirugía bariátrica intolerantes a la lactosa y además, es válida también para alérgicos a las proteínas de leche de vaca.
PACIENTE QUIRÚRGICO
P.179 Suplementación oral en el perioperatorio de duodenopancreatectomía cefálica. Influencia sobre complicaciones postoperatorias y evolución nutricional. Estudio multicéntrico
Carmen Aragón Valera1, M.ª Ángeles Valero2, Dolores del Olmo3, Emilia Cancer4, Olga Sánchez-Vilar1, Patricia Díaz Guardiola5, Belén Vega6, Julia Álvarez7
]]> 1Hospital Universitario Fundación Jiménez Díaz. Madrid. 2Hospital Universitario 12 de Octubre. Madrid. 3Hospital Universitario Severo Ochoa. Leganés, Madrid. 4Hospital Universitario de Fuenlabrada. Fuenlabrada, Madrid. 5Hospital Universitario Infanta Sofía. San Sebastián de los Reyes, Madrid. 6Hospital Universitario Ramón y Cajal. Madrid. 7Hospital Universitario Príncipe de Asturias. Alcalá de Henares, MadridIntroducción: la duodenopancreatectomía cefálica (DPC) es una de las técnicas quirúrgicas con mayor repercusión sobre el estado nutricional. La mayoría de los pacientes sometidos a DPC presentan desnutrición previa, requieren soporte nutricional postoperatorio o, debido a la malabsorción que condiciona, tienen riesgo de desnutrición a largo plazo. Los suplementos orales (SO) han mostrado utilidad en el tratamiento de la desnutrición y en la prevención de complicaciones perioperatorias.
Objetivos: describir la utilización de SO en pacientes sometidos a DPC, así como su influencia en el postoperatorio y en la evolución nutricional posterior a la cirugía.
Material y métodos: estudio multicéntrico descriptivo longitudinal, restrospectivo y prospectivo, de pacientes sometidos a DPC en 7 hospitales de la Comunidad Autónoma de Madrid entre junio 2012 y junio de 2014. Estadística descriptiva y Chi2. Significación p < 0,05.
Resultados: han sido estudiados 106 pacientes, edad media de 65,5 años (38,1% > 70 años), 51,9% varones. El 63,4% presentaban desnutrición precirugía pero solo 36 fueron valorados antes de la misma. De ellos 23 recibieron soporte nutricional preoperatorio, 21 SO (mayoría fórmula inmunomoduladora) y 2 nutrición parenteral (NP). No hubo diferencias en cuanto a complicaciones postoperatorias (p = 0,294), ni en mortalidad perioperatoria (p = 0,252), entre los que recibieron o no SO, si bien en el grupo de no SO hubo 4 fallecimientos frente a ninguno entre los que recibieron SO. La estancia media fue significativamente menor en los que recibieron SO (22,17 vs 33,29 días p= 0,028). Al alta se prescribió SO a 34 pacientes (35,1%). Solo 12% de los pacientes ganaron peso durante los 12 meses siguientes a la cirugía, siendo la media 1,2% (respecto al peso precirugía), sin relación con la prescripción de SO (p = 0,649). La mortalidad a los 30 días fue del 3% y tampoco hubo diferencias relacionadas con el soporte nutricional (p = 0,649).
Conclusiones: el uso de SO preoperatorios en DPC es poco frecuente a pesar de ser una indicación sujeta a financiación y recomendada por diferentes sociedades científicas. Los SO preoperatorios reducen estancia media pero no complicaciones o mortalidad. La ganancia ponderal tras DPC es escasa y no se ve influida por el uso de SO en nuestra muestra.
P.180 Impacto de la cirugía bariátrica en pacientes diabéticos y obesos. Análisis evolutivo de la pérdida ponderal y de las comorbilidades mayores
Alicia Moreno Borreguero1, Emilia Cancer Minchot1, Pedro López Fernández2, Álvaro Gancedo Quintana3, José Bastida Mera3
1Sección de Endocrinología y Nutrición. Hospital Universitario de Fuenlabrada. Fuenlabrada, Madrid. 2Servicio de Cirugía General y del Aparato Digestivo. Hospital Virgen de la Luz. Cuenca. 3Facultad CCSS. Universidad Rey Juan Carlos. Hospital Universitario de Fuenlabrada. Fuenlabrada, Madrid
]]> Introducción: la cirugía bariátrica (CB) ha demostrado ser muy eficaz en la reducción ponderal y en la mejora de las comorbilidades en pacientes con obesidad, así como en la prevención y tratamiento de la diabetes tipo 2 (DM) en pacientes adecuadamente seleccionados.
P.181 Inmunonutrición como parte de la terapia prehabilitadora en cirugía oncológica de colon
Javier Longás Valién, Julia Guillén Antón, Julia Ocón, Raquel Murillo Pina, Clara Marín Zaldívar, Carlos Albendea Calleja, Marta Franco Abad, Tamara Rivero Salvador, Javier Peligero Deza
Hospital Clínico Universitario Lozano Blesa. IACS Aragón. Zaragoza
Introducción: la prehabilitación tiene como objetivo la optimización del paciente en el periodo preoperatorio con el fin de mejorar la tolerancia al daño quirúrgico y facilitar así su recuperación. Todo programa de prehabilitación trimodal actúa sobre tres pilares: capacidad funcional, capacidad cognitiva y estado nutricional. ]]>
Objetivo: el objetivo del presente trabajo fue evaluar el impacto de un programa de prehabilitación trimodal incluyendo nutrición inmunomoduladora en la semana anterior y posterior a la cirugía en los pacientes sometidos a cirugía de colon y abordados bajo programas de recuperación intensificada.
P.182 Características maternas y perinatales tras la cirugía bariátrica
María Rosa Alhambra Expósito, Aura Dulcinea Herrera Martínez, Inmaculada Prior Sánchez, María José Molina Puerta, María Ángeles Gálvez Moreno
Hospital Universitario Reina Sofía. Córdoba
Introducción: la cirugía bariátrica (CB) es cada vez más frecuente entre las mujeres en edad fértil, algunos autores proponen que la gestación tras pérdida de peso con CB es incluso más segura que en embarazos en pacientes obesas.
Objetivo: evaluar las características de las embarazadas y su descendencia tras la CB y compararlos con una muestra de población normal. ]]>
P.183 Ensayo prospectivo y aleatorizado de nutrición enteral (inmunonutrición vs. nutrición hipercalórica) perioperatoria en cirugía colorrectal bajo régimen de rehabilitación multimodal "fast track". "Premio SENPE-Vegenat"
Antonio Arroyo, Ana Murcia, Pedro Moya, Andrés Navarro, Leticia Soriano, María del Mar Aguilar, Elena Miranda, José Luis Muñoz, Luis Herrero
Hospital General Universitario de Elche. Elche, Alicante
Introducción: a pesar de los avances en los últimos años en el manejo de los pacientes quirúrgicos (programas ERAS), las complicaciones postoperatorias son frecuentes. Los suplementos nutricionales enriquecidos con inmunonutrientes han sido introducidos recientemente en la práctica clínica, sin embargo, se desconoce hasta qué punto la combinación de protocolos ERAS e inmunonutrición beneficia a los pacientes sometidos a cirugía de cáncer colorrectal.
Objetivo: comparar el uso de preparados nutricionales con inmunonutrientes versus preparados estándares hipercalóricos en pacientes sometidos a resección colorrectal electiva dentro de un programa de recuperación intensificada (ERAS).
Método: este estudio es un ensayo prospectivo y aleatorizado con dos grupos de tratamiento paralelos que reciben preparado nutricional enriquecido con inmunonutrientes (ATEMPERO) o el preparado estandar hipercalórico (NUTAVANT) durante 7 días antes de la cirugía colorrectal y 5 días después de la intervención. ]]>
P.184 Riesgo de reintervención y mortalidad en duodenopancreatectomía cefálica, relación con el soporte nutricional y la desnutrición previa: estudio multicéntrico de la Comunidad de Madrid
María Ángeles Valero Zanuy1, M.ª Dolores del Olmo2, Carmen Aragón3, Emilia Cancer4, Patricia Díaz-Guardiola5, Raquel Mateo6, Julia Álvarez7
1Hospital 12 de Octubre. Madrid. 2Hospital Severo Ochoa. Leganés, Madrid. 3Hospital Universitario Fundación Jiménez Díaz. Madrid. 4Hospital de Fuenlabrada. Fuenlabrada, Madrid. 5Hospital Infanta Leonor. Madrid. 6Hospital Universitario Ramón y Cajal. Madrid. 7Hospital Universitario Príncipe de Asturias. Alcalá de Henares, Madrid
Introducción: la duodenopancreatectomía cefálica (DPC) es el tratamiento quirúrgico de elección del cáncer de cabeza del páncreas, vía biliar, ampolla de Váter o duodeno. Se considera una cirugía mayor por su elevado índice de complicaciones, necesidad de reintervención y mortalidad.
Objetivos: estudiar factores de riesgo de reintervención y mortalidad relacionados con desnutrición y soporte nutricional postoperatorio.
Material y métodos: estudio multicéntrico descriptivo longitudinal, restrospectivo y prospectivo, sobre las historias de los pacientes sometidos a DPC en 7 hospitales de la Comunidad Autónoma de Madrid durante 2 años. Estadística descriptiva, Chi2 y riesgo relativo (RR). Significación p < 0,05. ]]>
P.185 Riesgo de complicaciones y su relación con el soporte nutricional en pacientes sometidos a duodenopancreatectomía cefálica: estudio multicéntrico de la Comunidad de Madrid
María Ángeles Valero Zanuy1, M.ª Dolores del Olmo2, Carmen Aragón3, Juana Olivar4, Emilia Cancer5, Belén Vega6, Julia Álvarez7
1Hospital 12 de Octubre. Madrid. 2Hospital Universitario Severo Ochoa. Fuenlabrada, Madrid. 3Hospital Universitario Fundación Jiménez Díaz. Madrid. 4Hospital Infanta Leonor. Madrid. 5Hospital de Fuenlabrada. Fuenlabrada, Madrid. 6Hospital Universitario Ramón y Cajal. Madrid. 7Hospital Universitario Príncipe de Asturias. Alcalá de Henares, Madrid
Introducción: La duodenopancreatectomía cefálica (DPC) es el tratamiento quirúrgico de elección de tumores de cabeza del páncreas, vía biliar, ampolla de Váter o duodeno. La DPC continúa siendo una de las intervenciones con un porcentaje de complicaciones y de mortalidad mayor (40-60% y 4-7%, respectivamente).
Objetivos: estudiar los factores de riesgo de complicaciones y mortalidad relacionados con desnutrición y soporte nutricional en DPC.
Método: estudio multicéntrico descriptivo longitudinal, retrospectivo y prospectivo, sobre las historias de pacientes con DPC en 7 hospitales de la Comunidad de Madrid durante 2 años. Estadística descriptiva, Chi2 y riesgo relativo. Significación p < 0,05.
Resultados: incluye 106 pacientes de 65 ± 10 años (38.1% >70 años); 51.9% varones; IMC 25.8 ± 10.6kg/m2. El 44,8% referían pérdida de peso > 5% en el preoperatorio, con una media de peso perdido 7.4 ± 4.8kg. Antes de la cirugía se realizó valoración nutricional en 36 pacientes, de ellos el 63,4% presentó riesgo de desnutrición. 23 pacientes (34,3% de los desnutridos) recibieron suplementos nutricionales orales en el preoperatorio y 93,3% soporte nutricional en el postoperatorio: 75,5% nutrición parenteral (NP) y 24,5% nutrición enteral (NE). El 55.8% presentaron alguna complicación postquirúrgica: 19.8% abscesointrabdominal, 11,3% fístula pancreática, 11,3% dehiscencia de anastomosis y 10,6% fístula biliar. El 18,8% requirió reintervención. La pérdida de peso preoperatoria aumentó el riesgo (RR 1,30, IC 95% 1,11-1,50, p = 0,037) y el recibir soporte nutricional en el postoperatorio disminuyó el riesgo (RR 3,80, IC 95% 1,73-5,87, p = 0,048) de complicaciones, sin diferencias entre NE o NP (p = 0,087). ]]>
P.186 Estado nutricional en pacientes gastrectomizados por neoplasia gástrica
Montserrat Marques Pamies1, Rocío Puig Piña1, Clara Joaquim Ortiz1, José Manuel Sánchez-Migallón Montull1,2, María José Sendrós Madroño2, Elisenda Garsot Savall1, Marta Viciano Martin1, Albert Font Pous2
1Hospital Universitario Germans Trias i Pujol. Badalona, Barcelona. 2Institut Català d'Oncologia. L'Hospitalet de Llobregat, Barcelona
Objetivos: analizar la evolución nutricional de pacientes sometidos a cirugía por neoplasia gástrica.
Métodos: estudio observacional retrospectivo de pacientes intervenidos entre 2012-2016. Se evaluaron pre-cirugía y se siguieron 36 meses. Se analizó el% pérdida de peso (%PP), remisión a la unidad de nutrición, adyuvancia, mortalidad y parámetros analíticos.
Resultados: 66 pacientes (59,1% hombres), edad (66,9 ± 11,6años). Cirugía: 40,9% gastrectomía total + yeyunostomía (GT), 46,9% gastrectomía subtotal (GST), 9,1% antrectomía, 6,1% otras. 40% realizaron quimioterapia neo-adyuvante, 43,1% adyuvante y 6,2% quimioterapia+radioterapia adyuvantes. Tiempo de uso de yeyunostomía: 7,9 ± 6,7meses (motivo de retirada más frecuente: cubrir requerimientos vía oral; 13% por complicaciones locales). A 3 años de seguimiento: recidiva de enfermedad 23,5% (tiempo libre de enfermedad 10 ± 4 meses); mortalidad 31,5%. El 83,3% tenían determinación de albúmina pre-operatoria y el 74,1% a los 6 meses, siendo normal en un 72,6% y 60,3% respectivamente. El%PP fue 8,2±8,1% al diagnóstico y 15,6±6,5% a 3 meses, manteniéndose estable hasta 3 años. El 66,7% siguió control pre y post-quirúrgico por Nutrición. El%PP pre-cirugía en los controlados por Nutrición fue del 8,1±9,1% vs el 11,9±8% en los no controlados. El%PP al año fue significativamente superior en los pacientes sometidos a GT vs GST (17,78±7,3% vs 8,5±7,2%) manteniéndose la diferencia al realizar el análisis multivariante. El 53,6% de los pacientes con GT o GST recibían B12. De los no suplementados, un 53,8% habían completado 1 año de seguimiento, y de estos solo en el 14,3% se había determinado B12. Se determinó 25O HvitaminaD en el 43,9% de los pacientes (<10 ng/mL: 31%; 10-20 ng/mL: 31%).
Conclusiones: El factor más influyente en el%PP fue el tipo de cirugía. La albúmina preoperatoria fue normal en la mayoría de pacientes. La suplementación con B12 no se realizó de forma sistemática. La prevalencia de déficit de 25OHvitaminaD fue elevada en los pacientes estudiados.
]]> P.187 Valoración y soporte nutricional en cirugía colorrectal basado en el protocolo perioperatorio ERAS
María Luisa Fernández Soto, Carmen Yeste Doblas, Verónica Ávila Rubio, Socorro Leyva Martínez
Complejo Hospitalario Universitario de Granada. Granada
Objetivos: implantar dentro del protocolo ERAS (Enhanced Recovery After Surgery) un plan de intervención nutricional perioperatorio en pacientes con ca colorrectal. Evaluar la prevalencia de riesgo/desnutrición y aplicar un soporte nutricional (SN) oral inmunomodulador. Conocer si el SN discrimina morbi-mortalidad.
Pacientes y métodos: estudiamos 64 pacientes con ca colorrectal desde Enero del 2016, procedentes de Cirugía. Se realiza valoración y SN prequirúrgico (SNpq), con fórmula inmunomoduladora (AtemperoR) cuando riesgo/desnutrición, carga de HC (SugarmixR), y nutrición enteral precoz en el post operatorio (PO). Se analizan comorbilidades, datos clínicos y analíticos. Evaluamos el curso PO según SNpq.
Resultados: edad 67 ± 12 años. 58% varones. Comorbilidades: dislipemia 36%, HTA 62%, DM 31%, EPOC 12%, cardiopatía 19%. Presentan un IMC: 28±4 kg/m2; el 79% pierden peso en los últimos 6 meses (%PP: 7.8 ± 5%, > 10%: 23%; el 46% no cubren requerimientos C-P. Tienen albúmina ≤ 3.5 g/dl en el 20% (media 3.7 ± 0.5 g/dl), colesterol total ≤150 mg/dl en el 25% (175 ± 43 mg/dl), transferrina ≤ 175 mg/dl en el 4% (275 ± 75 mg/dl), ferritina < 15 ng/ml en el 20% (95 ± 149 ng/ml), el 47% no presenta ningún parámetro alterado, el 39% solo uno y el 14% dos o más. Los niveles de 25OHD fueron de 16 ± 10 ng/ml, presentando el 88% cifras < 30 ng/ml. Se estableció SNp en el 68%.No hubo diferencias significativas según SNpq (si/no) en la estancia hospitalaria 13 ± 8/14 ± 8 (p = 0.72), pero casi significativa en la mortalidad 0/ 5% (p = 0.13).
Conclusiones: la implantación del ERAS es complejo por su multidisciplinaridad, pero ha conseguido un alto porcentaje de VN en nuestro medio (98%). Hay riesgo de desnutrición en el 45% y desnutrición grave en el 23%. La alta prevalencia de déficit/insuficiencia de vitamina D, hace necesaria su medida y debería formar parte de las estrategias de soporte nutricional. El pronóstico en términos de morbi-mortalidad del SN requerirá ampliar la muestra para resultados más concluyentes.
P.188 Influencia de una dieta hipocalórica modificada sobre los parámetros de metabolismo óseo en mujeres obesas postmenopáusicas
Juan José López Gómez1,2, Olatz Izaola Jáuregui1,2, Beatriz de la Fuente Salvador1,2, Beatriz Torres Torres1,2, Emilia Gómez Hoyos1,2, Ana Ortolá Buigues1,2, David Primo1,2, Gonzalo Díaz Soto1,2, Miguel Ángel Martín Ferrero3, Daniel A. de Luis Román1,2
]]> 1Servicio de Endocrinología y Nutrición. Hospital Clínico Universitario de Valladolid. Valladolid. 2Centro de Investigación de Endocrinología y Nutrición. Facultad de Medicina. Valladolid. 3Servicio de Traumatología. Hospital Clínico Universitario Valladolid. ValladolidIntroducción: la obesidad interviene sobre el perfil de masa ósea. Las dietas hipocalóricas en ocasiones pueden influir sobre la salud del hueso, por tanto, es importante una adecuada elección del tipo de dieta.
Objetivos: valorar el efecto de una dieta hipocalórica modificada en mujeres obesas postmenopáusicas en: a) la modificación de los parámetros relacionados con el metabolismo óseo; y b) la influencia del descenso de peso y de la vitamina D plasmática sobre el metabolismo óseo.
Material y métodos: estudio de intervención de una rama en 103 mujeres postmenopáusicas con índice de masa corporal (IMC) > 35 kg/m2 con artropatía degenerativa. Los pacientes recibieron educación nutricional y una dieta modificada con dos tomas de Vegestart (1035 kcal (25% proteína)). Se determinaron al inicio y a los tres meses: parámetros antropométricos y bioquímica con péptido amino-terminal del procolágeno P1NP), crosslaps, osteocalcina, PTH y 25OHvitamina D.
Resultados: la edad media fue 64,62 (6,79) años. Tras los tres meses de tratamiento se observó un porcentaje de pérdida de peso del 8 (3,88)%. Se observó un descenso del peso y PTH; y un aumento de parámetros de resorción ósea y de los niveles de 25OHvitaminaD. No se observó cambio significativo en los parámetros de formación ósea (Tabla I). Se observó una correlación negativa entre peso y los parámetros de resorción ósea (crosslaps) (r = -0,26; p < 0,01). Esta relación entre la modificación de crosslaps se mantenía al ajustar por cambio en la vitamina D (OR1, 15 (1,03-1,30); p < 0,01).
Conclusiones: en mujeres obesas postmenopáusicas tratadas con una dieta hipocalórica modificada:
P.189 Uso de inmunonutrición enteral en el postoperatorio de neoplasia de cabeza y cuello en el Complejo Asistencial Universitario de León
David Emilio Barajas Galindo, Alfonso Vidal Casariego, Mirian Alejo Ramos, Paula Fernández Martínez, Tania Ramos Martínez, Rocío Villar Taibo, Ana Urioste Fondo, Begoña Pintor de la Maza, María Ballesteros Pomar, Isidoro Cano Rodríguez
Complejo Asistencial Universitario de León, UNCyD. León
Introducción: el postoperatorio de los pacientes con neoplasias de cabeza y cuello presenta una elevada tasa de complicaciones que aumentan potencialmente la morbilidad de los mismos.
Objetivo: comparar las posibles consecuencias de la utilización de inmunofórmulas de nutrición enteral enriquecidas con L-arginina, ácidos grasos ω3, nucleótidos y antioxidantes con fórmulas estándar de nutrición enteral.
Material y métodos: estudio retrospectivo en pacientes sometidos a cirugía de cabeza y cuello que recibieron soporte nutricional con administración de nutrición enteral por sonda nasogástrica entre enero de 2012 y septiembre de 2016. Se tuvieron en cuenta variables sociodemográficas, antropométricas, de intervención nutricional y de parámetros nutricionales durante el postoperatorio inmediato, así como la aparición de complicaciones (fístulas), estancia hospitalaria, reingresos y mortalidad a un máximo de 3 meses.
Resultados: 87 pacientes (87,80% varones), edad 65,65 (DE 10,74) años. 90,20% con algún tipo de desnutrición al ingreso. Comparamos pacientes con inmunofórmula (37) con pacientes con fórmulas estándar (40) valorando parámetros nutricionales (Tabla I), además parece existir tendencia a una menor aparición de fístulas en la nutrición con inmunofórmula, 13,5% vs. 28,6% (p= 0,09), así como una tendencia a la reducción de la estancia hospitalaria 26,00 (DE 2,23) vs. 32,52 (DE 2,95) días (p= 0,12), sin resultar estadísticamente significativa.
P.190 Evaluación de complicaciones metabólicas y nutricionales en pacientes portadores de ileostomía terminal
Emma García Iranzo, Alberto Martí Llorca, Ana C. Murcia López, Francisco J. Rodríguez Lucena, Ana Sánchez García, Andrés Navarro Ruiz
Hospital General Universitario de Elche. Elche, Alicante
Introducción: una ileostomía es la exteriorización del íleon a la pared abdominal a través de un orificio con heces líquidas y frecuentes que suponen pérdidas entre 500-800 ml/24 h y de alto contenido en electrolitos. La educación nutricional al paciente es fundamental para evitar complicaciones.
Objetivo: describir y evaluar las complicaciones metabólicas y nutricionales en pacientes portadores de ileostomía.
Material y métodos: estudio observacional prospectivo de un año de duración, enero-diciembre de 2016. Se incluyen todos los pacientes con ileostomía terminal, a los que el Servicio de Farmacia elabora un plan nutricional. Se recogen datos demográficos (edad y sexo), diagnóstico y complicaciones precoces del postoperatorio inmediato (producidas en < 30 días tras alta hospitalaria) como: reingresos, diarreas, deshidratación, desnutrición, pérdida de peso, alteraciones hidroelectrolíticas y función renal. La evaluación de las complicaciones se realiza mediante la clasificación de la escala de STROC. Grado 1(no requieren tratamiento farmacológico o quirúrgico) Grado 2 (requieren tratamiento farmacológico o nutrición parenteral) y Grado 3 (necesitan intervención quirúrgica).
Resultados: se incluyen 14 pacientes, 10 (71,4%) hombres, edad media 67,21 ± 12,51años y diagnóstico prevalente carcinoma de recto en 6 (48,8%) pacientes. Reingresaron 6 (48,8%) pacientes por complicaciones precoces (Grado 2), con una estancia media hospitalaria de 11.6 ± 10.1 días: 1 paciente por infección de la ostomía y 5 (35,7%) por alteraciones hidroelectrolíticas (hiperpotasemia, hipermagnesemia e hipercalcemia) acompañadas de deshidratación e insuficiencia pre-renal. De estos 5 pacientes, las pérdidas diarias por la ileostomía fueron de media 1140 ml ± 224 mL y necesitaron reposición de fluidos con administración de tratamiento farmacológico antidiarreico. Además, en 3 (21,4%) pacientes se detectaron alteraciones nutricionales: hipoproteinemia, hipoalbuminemia y valores de trasntiretina por debajo del intervalo, severa deshidratación con pérdida de peso que requirieron administración de Nutrición Parenteral Total. 1 paciente fue sometido a reintervención quirúrgica por obstrucción de la ileostomía (Grado 3).
Conclusiones: casi un 36% de los pacientes ileostomizados ha sufrido complicaciones precoces de origen metabólico y nutricional (Grado 2 y 3). Se debe reforzar el seguimiento analítico y nutricional las semanas posteriores al alta hospitalaria.
P.191 Evolución ponderal de pacientes con obesidad mórbida sometidos a gastrectomía tubular vs. derivación biliopancreática
Ana Urioste Fondo, María Ballesteros Pomar, Begoña Pintor de la Maza, Mirian Alejo Ramos, Luis González-Herráez García, José María Canga Presa, David Barajas Galindo, Alfonso Vidal Casariego, Rocío Villar Taibo, Isidoro Cano Rodríguez
Complejo Asistencial Universitario de León. León
Introducción: la gastrectomía tubular es una técnica quirúrgica bariátrica restrictiva que se asocia a un porcentaje de pérdida de exceso de peso (PPEP) de un 50-60% a 5 años con un riesgo potencial de complicaciones bajo.
Objetivo: comparar los resultados de evolución ponderal en pacientes sometidos a gastrectomía tubular laparoscópica (GTL) frente a los sometidos a derivación biliopancreática (DBP).
Material y métodos: estudio de cohortes retrospectivo de pacientes sometidos a cirugía bariátrica en el Complejo Asistencial Universitario de León mediante DBP y GTL entre enero 2014 y diciembre 2015. Se analizaron variables sociodemográficas (edad, sexo) y antropométricas (peso, IMC) y se comparó PPEP y porcentaje de pérdida de IMC (PPIMC) mediante U de Mann Whitney.
Resultados: se intervinieron 52 pacientes, 25 de ellos mediante DBP y 27 GTL. El 73% eran mujeres y la edad media fue 44,9 (DE 8,9) años. En el grupo de pacientes sometidos a DBP el Índice de Masa Corporal (IMC) medio fue 48 kg/m2 (5,27) frente a 45,2 (5,95) en el grupo GTL (p 0,079). El PPEP a un año de los pacientes DBP fue del 66,9% frente a un 64,19% en los GTL (diferencia no significativa). En el grupo de 19 pacientes que se evaluó a los dos años, la diferencia aumenta con un PPEP de 73,77% para DBP frente a 57,96% para GTL. A los 12 meses un 28,6% de las DBP y 20% de GTL pierden menos del 50% de PPEP, sin diferencias significativas, pero a los 24 meses el 16,7% de las DBP pierden menos de 50% de PPEP frente al 57,1% de GTL.
Conclusión: el porcentaje de pérdida de exceso de peso a un año es similar entre los pacientes sometidos a GTL y DBP, con una tendencia a ser mayor en la DBP a partir del segundo año.
]]> P.192 Evaluación del preparado estándar de nutrición parenteral en pacientes quirúrgicos
Miguel Lamas López, Ana Fernández González, Lucas Macia Fuentes, Claudia Orallo Luna, Nieves González Sánchez, Perpetua Puente Martínez
Hospital Universitario San Agustín. Avilés, Asturias
Objetivos: analizar la adecuación del preparado estándar de nutrición parenteral (NP) utilizados por el Servicio de Cirugía General a las necesidades nutricionales del paciente quirúrgico.
Material y métodos: estudio observacional, retrospectivo (2015-2016) de pacientes quirúrgicos que requirieron NP en un Hospital Comarcal. Variables registradas (Selene® y MedicalOneParenteral®): edad, sexo, índice de masa corporal (IMC), diagnóstico y NP (tipo y composición). Se calcularon los requerimientos energéticos teóricos por paciente (Harris-Benedict ajustada al grado de estrés metabólico). Fue asignado un aporte proteico teórico de 1,5g/kg/día y un reparto de Kcal no proteicas de 60% glúcidos y 40% lípidos. Se compararon requerimientos teóricos frente al aporte recibido. Datos analizados con Spss-stadistics®.
Resultados: 63 pacientes, 26 mujeres y 37 hombres, edad media de 69 años [29-91] e IMC medio de 26 ± 4,9. Diagnósticos principales: neoplasia digestiva (60,3%), obstrucción intestinal (11,1%), perforación intestinal (6,3%). 24 pacientes se adecuaron a las necesidades de Kcal/día teóricas. En los 39 restantes el aporte calórico fue inferior (48,7%) y superior (51,3%). De media se administraron 84 ±1 6,9g/día de proteínas, 197 ± 53,6g/día de glúcidos y 59,43 ± 14,7g/día de lípidos frente unas necesidades teóricas de 103,7 ± 20 g/día de proteínas, 184 ± 26,2 g/día de glúcidos y 53,73 ± 9,9 g de lípidos. El 65,1% de los pacientes no cubrió sus requerimientos teóricos de proteínas, el 33,3% de glúcidos y el 34,9% de lípidos. No cubrieron sus requisitos nutricionales el 100% de los 16 pacientes con NP.Estándar-I (por déficit proteico), el 56,2% de los 16 pacientes con NP.Estándar-II (77% por déficit proteico), el 57,1% de los 14 pacientes con NP.Estrés-I (50% por déficit proteico) y el 58,8% de los 17 pacientes con NP.Estrés-II (por déficit proteico).
Conclusiones: aproximadamente 1/3 de los pacientes recibió un aporte adecuado de Kcal/día. El aporte proteico fue la razón principal del déficit de macronutrientes. La NP.Estándar-I fue la que menos se ajustó a los requerimientos nutricionales. Sería necesario revisar los protocolos de NP.
P.193 Protocolo de seguimiento y elaboración de un plan nutricional en pacientes con ileostomía terminal
Emma García Iranzo, Alberto Martí Llorca, Francisco J. Rodríguez Lucena, Ana C. Murcia López, Ana Sánchez García, Andrés Navarro Ruiz
]]> Hospital General Universitario de Elche. Elche, AlicanteIntroducción: las ileostomías pueden presentar pérdidas con heces líquidas, superiores a 1L diario y acompañarse de complicaciones derivadas de la deshidratación, como trastornos electrolíticos y desnutrición.
Objetivo: diseñar un protocolo de seguimiento y plan nutricional aplicado en pacientes portadores de ileostomía terminal.
Método: desde el Servicio de Farmacia (SF) se realizó una búsqueda bibliográfica y junto con los servicios médicos implicados (Cirugía General y Digestiva, Medicina Digestiva, Unidad de Corta Estancia, Hospitalización a Domicilio y Atención Primaria) se redactó y aprobó el siguiente protocolo.
Resultados: se definió en las tres partes siguientes:
1.º. Hospitalización: Cirugía General avisa de la realización de una ileostomía al área de nutrición del SF.El farmacéutico realiza una valoración del paciente (tolerancia, ingesta, balance hídrico y recomendaciones nutricionales). Junto con cirugía, se indicará la necesidad de tratamiento antidiarreico, suplementos electrolíticos y/o fluidos. Posteriormente el supervisor de enfermería de la unidad de hospitalización realizará la educación sanitaria al paciente y cuidadores.
2.º. Alta hospitalaria: el farmacéutico del área de nutrición le entregará al paciente un documento de control y seguimiento nutricional en domicilio (ingesta de líquido, pérdidas por íleostomía, diuresis y peso), y un documento con una selección de alimentos adecuados para aumentar la consistencia de las heces y reducir la liberación de gases. Además se recomiendan 6 comidas al día de alimentos pobres en grasas, no gaseosos, ricos en fibra soluble y proteicos. Por último, se solicitará analítica a los 7 días del alta para control de función renal y electrolitos (incluidos magnesio, fosfato y zinc).
3.º. Domicilio: Enfermería citará en 7 días para seguimiento de la ileostomía y el farmacéutico revisará la analítica. Si se observa elevación de urea, creatinina o alteración electrolítica:
- Leve: se indicará fluidoterapia intravenosa.
- Grave: reposición hidroelectrolítica e ingreso. ]]>
P.194 Cambios antropométricos y metabólicos en pacientes con obesidad mórbida tras cirugía bariátrica
Diana Guadalupe Ariadel Cobo1, José Luis Pereira2, Pilar Serrano2, Salvador Morales3, David Cano4, Ainara Madrazo4, Dolores Tatay2, Pedro Pablo García-Luna2
1Hospital Universitario Virgen del Rocío, NTDE. Hospital Quiron Salud. Sevilla. 2Unidad de Nutrición Clínica. Unidad de Gestión de Endocrinología. Hospital Universitario Virgen del Rocío. Sevilla. 3Unidad de Cirugía. Hospital Universitario Virgen del Rocío. Sevilla. 4IBIS de Hospital Universitario Virgen del Rocío. Sevilla
Objetivo: determinar los cambios antropométricos, de impedanciometría y calorimetría indirecta (CI) en pacientes con obesidad mórbida antes y un año después de ser sometidos a cirugía bariátrica.
Material y métodos: estudiamos 36 pacientes con obesidad Mórbida, vistos en la consulta de Nutrición. Se determinaron datos de peso, altura, masa libre de grasa, masa grasa y GEB medido por CI antes y un año después de la cirugía bariátrica. Las variables categóricas se expresan en frecuencias y porcentajes analizadas Chi Cuadrado o Fisher; las cuantitativas con media y desviación estándar o mediana y cuartiles según distribución, analizadas mediante T de Student, o U de Mann-Whitney. Significación estadística p < 0,05. Se utilizó SPSS versión 20.
Resultados: la edad media fue de 41,53 ± 10,47 años, 28 mujeres, y 8 hombres. La pérdida de peso establecida es de 47,25 ± 18 kg (p=0,00001) en 1 año; la reducción en IMC es de 17, 31 ± 5,9 kg/m2 (p=0,00001), con porcentaje de pérdida de 33,4 ± 10,6%. Antes de la cirugía bariátrica 61,1% (22 pacientes) presentaban síndrome metabólico y tras estas 13 pacientes mantienen síndrome metabólico. Se determinó una reducción de 38,64 kg de grasa corporal (15,08%), y la masa libre de grasa con un aumento tras la cirugía bariátrica de 8,76 kg ± 15,89 (16,68%). Antes de la cirugía el IMC es > 40 kg/m2 y tras la cirugía bariátrica la mayoría presentan sobrepeso y obesidad grado 1: 25,5% sobrepeso, 33,33% obesidad grado 1, 30,55% obesidad grado 2. El GEB antes de la cirugía bariátrica es de 2599,72 ± 503,14 Kcal, al año de la cirugía bariátrica la reducción del GEB es de 774,72 ± 501,96 Kcal/día (p=0,000).
Conclusiones: está claro que tras la cirugía bariátrica se encuentran multitud de cambios, con mejoría de los datos antropométricos, de impedanciometría y una reducción del GEB medido por CI.
P.195 Diferencias en la situación nutricional y demora en la solicitud de soporte enteral en pacientes ingresados en un hospital de tercer nivel
Silvia Rodríguez Gómez1,2, Manuel Martín Sánchez1,2, Lourdes de Marcos White1,2, María Ángeles Castro Lozano1,2, Juan José López Gómez1,2, Beatriz Torres Torres1,2, Emilia Gómez Hoyos1,2, Ana Ortolá Burgués1,2, Gonzalo Díaz Soto1,2, Daniel A. de Luis Román1,2
1Servicio de Endocrinología y Nutrición. Hospital Clínico Universitario de Valladolid. 2Centro de Investigación Endocrinología y Nutrición. Universidad de Valladolid. Valladolid
Introducción: la ingesta insuficiente puede producir un empeoramiento de los indicadores de evolución clínica en el paciente ingresado. La alimentación enteral por sonda es la vía nutricional de elección cuando se alteral la capacidad de ingesta, pero se suele retrasar su inicio.
Objetivos: a) conocer la situación nutricional en el momento del inicio de la nutrición enteral en pacientes hospitalizados; b) determinar las diferencias en la situación nutricional y la demora en la solicitud de soporte entre pacientes ingresados en servicios médicos y quirúrgicos.
Material y métodos: estudio transversal de 842 pacientes hospitalizados que iniciaron soporte nutricional artificial por sonda. Se analizaron edad, parámetros antropométricos y demora en la solicitud de soporte nutricional. Se valoró el tipo de nutrición artificial prescrita. Se analizó el estado nutricional mediante el Mini-Nutritional Assessment (MNA) y el índice de riesgo nutricional (IRN) previos al inicio del soporte nutricional.
Resultados: del total de individuos analizados un 59,5% eran hombres y 40,5% eran mujeres. Un 78,9% de los pacientes estaban ingresados en servicios médicos (M) y un 21,1% en quirúrgicos (Q). La mediana de edad fue 76(65-85) años (M: 79(67-86) años vs Q:68 (57.75-75,25) años; p < 0,01). El servicio médico que solicitó más soporte enteral fue Medicina Interna (36,6%) y el quirúrgico fue Otorrinolaringología (10,5%). La demora de petición de soporte fue 3 (1-10) días. Con respecto a la situación nutricional, la mediana del MNA fue 16 (11-21,5) puntos y del IRN 88,57(81-99,92). Al comparar los servicios médicos y quirúrgicos no hubo diferencias significativas en la demora de petición de soporte nutricional (M:3 (1-9)vsQ:4 (1-18); p = 0,07). Se observó una puntuación de MNA más bajo en servicios médicos (M:14,5 (10,5-20) vs Q:20,5 (15-23,5) puntos; p < 0,01), aunque la diferencia no fue significativa en cuanto al IRN (M:88,11 (79,7-99,73) v sQ:91,78(85,07-101,13); p = 0,20).
Conclusiones: el paciente con soporte nutricional enteral:
- Es más frecuente entre pacientes ingresados en servicios médicos. ]]>
P.196 Análisis descriptivo de resultados del protocolo fast-track en resecciones de colon y recto
Laia Arcas Sempere, Neus Sunyer Esquerrà, Cristina Toro Blanch, Irina Aguilar Barcons, Mireia Vila Currius
Hospital Universitari Doctor Josep Trueta. Gerona
Objetivo: evaluar los resultados del protocolo quirúrgico de rápida recuperación en pacientes sometidos a resecciones de colon o recto.
Material y métodos: estudio observacional, retrospectivo en el que se incluyeron los pacientes sometidos a resección de colon o recto a los que se prescribió el protocolo fast-track entre enero y junio de 2016.
Resultados: se evaluaron 59 pacientes con una edad media de 64,8 años. Un 62,7% eran hombres. Los valores de riesgo anestésico, según el sistema de clasificación de la Sociedad Americana de Anestesia (ASA), fueron: 32,2% ASA II, 62,7% ASA III y 5,1% ASA IV. El 50,9% de los pacientes fueron sometidos a cirugía por neoplasia de recto, el 27,1% por neoplasia de colon y el 8,5% por neoplasia de la unión recto-sigmoidal. Otros motivos de intervención fueron: neoplasias de sigma y ciego, colitis ulcerosa, diverticulitis y hernia ventral. El 96,6% de las intervenciones se realizaron por vía laparoscópica. Al día siguiente de la intervención, el 83,1% de los pacientes habían iniciado tolerancia oral (el porcentaje de dieta oral precoz en otros estudios es del 84,3%). Un paciente no toleró la dieta y otro necesitó nutrición parenteral por íleo paralítico al séptimo día de la intervención. Un 28,8% de los pacientes presentaron complicaciones, porcentaje similar al que se recoge en la literatura (28,5%). Principalmente, fueron náuseas, vómitos, distensión abdominal y rectorragias. Un paciente fue éxitus (ASA IV). Ningún paciente precisó ingreso en UCI. La estancia hospitalaria media fue de 7,3 días (otros estudios reportan una media de 8 días). La tasa global de reingresos fue del 3,4%, similar a la observada en otros estudios (3,3%). ]]>
P.197 Aumento de los tiempos de coagulación por déficit de vitamina K en dos poblaciones de riesgo
José Alberto Morales Barrios, Carmen Fraile Clemente, Emma Ramos Santana, Eduardo Gómez Melini, Marta Suárez González, María del Pilar Díaz Ruiz, Javier Merino Alonso
Hospital Universitario Nuestra Señora de la Candelaria. Santa Cruz de Tenerife
Objetivo: los preparados vitamínicos utilizados en la nutrición parenteral (NP) no incluyen vitamina K, por lo tanto debe ser proporcionada exógenamente. Por ello pretendemos cuantificar el riesgo real de deficiencia de vitamina K y la influencia en el tiempo de protrombina en dos poblaciones de riesgo: pacientes quirúrgicos y neonatos con NP.
Material y métodos: los datos analíticos se obtuvieron a partir de la historia clínica electrónica de los pacientes. La duración y características de la NP fue obtenida del software MedicalOneParenteral®. Se estudiaron dos grupos: adultos y neonatos quirúrgicos con NP del 01/01/16 al 01/04/16. Los criterios de inclusión fueron: dieta absoluta y NP durante al menos una semana, y no estar en tratamiento con antagonistas de la vitamina K. Se registraron valores de tiempo de protrombina (PT) desde el inicio de NP hasta que el paciente comenzó a tolerar la vía enteral.
Resultados: Se incluyeron 45 pacientes en el estudio, 21 quirúrgicos y 24 neonatos. En el grupo de pacientes adultos quirúrgicos hubo un 52%(11) de pacientes con TP por encima de la normalidad (10-13s), de estos, un 54%(6) tenían elevaciones graves por encima de 15s. En el grupo de recién nacidos, el 50%(12) no tenía datos analíticos con TP, un 20%(5) tenían elevaciones anormales del TP, todos ellos por encima de 15 segundos a pesar de la administración temprana de vitamina K.
Conclusiones: los resultados confirman una subestimación del riesgo de deficiencia de vitamina K en pacientes quirúrgicos y neonatos con NP de larga duración y su influencia en el TP. Es importante el porcentaje de neonatos que no tienen resultados TP después de largos períodos de NP. El pobre desarrollo hepático así como la dieta absoluta de estos pacientes, obliga a recomendar la instauración de un protocolo de control de los tiempos de coagulación.
]]> P.198 Diseño e implantación por un equipo interdisciplinar de un protocolo perioperatorio en pacientes de alto riesgo
Álvaro Medina Guerrero, Mónica Montero Hernández, Eloína Casanoves, Marta Bellver Albertos, Juan Carlos Pérez Pons, Enrique Soler Company
Hospital Arnau de Vilanova-Lliria. Valencia
Introducción: la desnutrición en el paciente quirúrgico se relaciona con el aumento de morbimortalidad, hospitalización más prolongada, aumento de reingresos e incluso el incremento de costes sanitarios. Otras comorbilidades también deben ser tenidas en cuenta para evitar complicaciones post-operatorias, siendo necesaria una colaboración interdisciplinaria.
Objetivo: diseñar e implementar un protocolo para mejorar la situación clínica perioperatoria del paciente de alto riesgo quirúrgico al menos10 días previos a la cirugía programada.
Material y métodos: se programan reuniones bimensuales los jueves de una hora de duración con cirugía general, intensivos y farmacia desde junio a noviembre 2016. Revisión bibliográfica: PubMed, UptoDate y criterios ASPEN y ESPEN.
Resultados: población: pacientes con neoplasia de páncreas, de estómago o desnutrición (NutricScore≥5). Ámbito: pacientes pre-quirúrgicos programados al menos con 10 días para permitir la actuación. Lugar de actuación: consulta de cirugía compartida con intensivos y farmacia los viernes. Registro: historia clínica informatizada del hospital (OrionClinic®). Métodos de cribado: NutricScore y Mini Nutritional Assessment (MNA). Procedimiento: Paso 1. Valoración por cirujano: antropometría básica (peso y talla), NutricScore y criterios establecidos para DM (HbA1c), EPOC (FEV1, oxigeno domiciliario), insuficiencia cardiaca (NHYA), función renal (ClCr) y solicitud de control analítico. Interconsulta a intensivos. Paso 2. Valoración global del paciente por intensivista: rehabilitación respiratoria y ajuste de tratamiento farmacológico. Valoración antropométrica completa (impedancia, pliegue tríceps, perímetro abdominal). Interconsulta a Farmacia. Paso 3. Valoración nutricional específica por farmacéutico: estimación de necesidades de suplementos nutricionales idóneo, nutrición complementaria o completa. Seguimiento nutricional.
Conclusiones: se ha establecido un cribado nutricional interdisciplinar para detectar y abordar las potenciales complicaciones en pacientes quirúrgicos. Se pretende mejorar la asistencia sanitaria y reducir la morbi-mortalidad. Puesto en marcha desde noviembre 2016, está pendiente de resultados en parámetros bioquímicos (proteínas, albúmina, hemoglobina) y clínicos (fiebre, días de estancia hospitalaria) durante la evolución post-quirúrgica.
P.199 Valoración nutricional del paciente candidato a cistectomía radical incluido en un protocolo de rehabilitación multimodal (ERAS)
]]> M.ª Dolors Muns, Gemma Llauradó, Gloria Nohales, Montse Villatoro, Ángels Millán, Laia Fontané, Marta Corcoy, Lluis Cecchini, Juana Flores-Le RouxHospital del Mar. Barcelona
Introducción: la cistectomía radical (CR) es un procedimiento con una elevada tasa de complicaciones. Los protocolos de rehabilitación multimodal (ERAS) optimizan al paciente para acelerar la recuperación postquirúrgica combinando estrategias en el pre, intra y postoperatorias. Ello requiere de la participación de un equipo multidisciplinar donde la Unidad de Nutrición es fundamental para asegurar un buen estado nutricional tanto en la fase prehabilitación, así como, durante todo el proceso de recuperación.
Objetivos: analizar el estado nutricional del paciente candidato a CR incluido en un protocolo de rehabilitación multimodal.
Método: estudio descriptivo retrospectivo, se incluyeron de forma consecutiva pacientes afectados de cáncer de vejiga des de Noviembre del 2015 a noviembre del 2016. En el momento del diagnóstico, en todos ellos se realizó, de forma protocolizada, una valoración nutricional que incluía: medidas antropométricas (peso actual, talla, pliegue tricipital, circunferencia braquial), valoración de parámetros bioquímicos (albumina plasmática, proteínas totales y transferrina), pruebas funcionales (Impedanciometría y dinamometría) y contestación del cuestionario VSG-GP (Valoración Subjetiva Global Generada por el Paciente).
Resultados: se analizaron 17 pacientes, hombres el 82,4% (n=14), edad media de 72,4±7,5 años. En el momento del según la VSG (Buen estado nutricional: 41,2%, moderada sospecha de malnutrición: 47,1%, malnutrición severa: 11,8%). Todos ellos, de forma protocolizada se les recomendó un suplemento hecho de forma casera (20 g/proteínas y 400 kcal) quince días previos a la intervención. A demás el 35,3% de los pacientes recibieron recomendaciones nutricionales para enriquecer la dieta y el 11,8% necesitó suplementación enteral (Tabla I).
Conclusiones: observamos que según la VGS el 41,2% de los pacientes está moderadamente malnutrido y un 11,8% con malnutrición severa en el momento del diagnóstico, siendo necesaria una intervención nutricional por parte de la USN en el 47,1% de los pacientes para optimizar el estado nutricional antes de la cirugía.
]]> P.200 Valoración nutricional preoperatoria en pacientes con cáncer de esófago y de estómago
Omar Abdel-Lah Fernández, Felipe Parreño, Mariana Caraballo, Emmanuel Sánchez, Sara Alonso, Luis Muñoz Bélvi
Complejo Asistencial Universitario de Salamanca. Salamanca
Introducción: la desnutrición en el paciente quirúrgico tiene consecuencias en la evolución postoperatoria, morbi- mortalidad y aumento de la estancia hospitalaria. La incidencia de malnutrición en pacientes quirúrgicos se cifra en 30-50% cifra que no ha variado en los últimos 30 años. Siendo grave hasta en el 15% y presentando empeoramiento durante su ingreso en el 25-30%. La Valoración nutricional tiene como propósito Identificar los pacientes desnutridos con mayor riesgo de sufrir complicaciones de su enfermedad o de algunos de sus tratamientos (Cirugía, QT...).
Objetivo: conocer el estado nutricional preparatorio de los pacientes que van a ser intervenidos diagnosticado de patología maligna esófago gástrica.
Material y método: estudio prospectivo observacional, experiencia inicial de pacientes con enfermedad maligna esofago-gastrica que se intervinieron en el Sº de Cirugía General y del Aparato digestivo unidad gastro-esofágica del Complejo Asistencial Universitario de Salamanca. La Valoración nutricional se realizó en las 1ª 24h de su ingreso, se utilizó la VGS < 65 años y MiniMNA > 65 años, ademas de parámetros analíticos (albumina y nº total de linfocitos) y antropométricos. Además se calculo el IRN.
Resultados: se analizó la experiencia inicial con 34 pacientes, con una mediana de edad de 67,5 años. 8 mujeres 26 varones, 13 Esófagos y 21 Estómagos con una estancia media de 17 días e IMC: 25.3. Del total de los pacientes 18 (58%) presentaron algún grado de desnutrición y de ellos 5 (15%) el grado fue severo.
Conclusión: los enfermos con cáncer esófago gástrico presentan algún grado de desnutrición con mayor frecuencia que el resto de los pacientes quirúrgicos antes de la intervención.
P.201 Adaptaciones al ejercicio físico en el perfil lipídico y la salud cardiovascular de obesos mórbidos candidatos a cirugía
]]> Pedro Delgado, Cristian MartínezDepartamento de Educación Física. Universidad de La Frontera. Temuco, Chile
Introducción: la obesidad mórbida en Chile ha duplicado su prevalencia en la última década.
Objetivo: el propósito de esta investigación fue evaluar los efectos de un programa de ejercicio físico sobre el perfil lipídico, estado ponderal y la salud cardiovascular de obesos candidatos a cirugía bariátrica.
Material y métodos: veintidós obesos mórbidos participaron de un programa de ejercicio físico de 6 meses de duración. Dieciséis formaron el grupo adherente (asistencia ≥80%, edad: 37,81 ± 11,90 años) y seis el grupo no adherente (asistencia < 80%, edad: 45,83 ± 14,23 años). Antes y 72 h después de la última sesión se evaluaron: peso, índice de masa corporal (IMC), contorno cintura (CC), presión arterial, glicemia basal, capacidad cardiorrespiratoria, colesterol y triglicéridos.
Resultados: el peso, el IMC y el CC, presentaron cambios significativos (p < 0,05), en ambos grupos, siendo mejores los resultados del grupo adherente. En el grupo adherente, además aumentó la capacidad cardiorrespiratoria (p = 0,001), en cambio la presión diastólica (p = 0,011), la glicemia basal (p = 0,021) y los triglicéridos disminuyeron significativamente (p < 0,001). El grupo no adherente no presentó cambios significativos en estas variables (p ≥ 0,05).
Conclusión: la intervención fue factible de realizar sin efectos negativos para los participantes, por tal motivo se puede recomendar para mejorar la salud cardiovascular de este tipo de pacientes.