Vías de acceso en nutrición parenteral pediátrica
Venous access for pediatric parenteral nutrition
Iñaki Irastorza Terradillos
Sección de Gastroenterología, Hepatología y Nutrición Pediátrica. Servicio y Departamento de Pediatría. Hospital Universitario Cruces. Universidad del País Vasco - E.H.U. Barakaldo, Bizkaia
]]> INTRODUCCIÓN
El uso habitual de dispositivos para la administración intravenosa de sustancias se remonta a hace aproximadamente 70 años. Su utilización para cubrir las necesidades nutricionales y de hidratación se inició a finales de los años 30 del siglo pasado. Pero no fue hasta los años 60 cuando la administración de nutrición parenteral (NP) pasó a convertirse en la práctica clínica habitual (1).
TIPOS DE ACCESOS VENOSOS
Accesos venosos periféricos
El acceso venoso central es la vía de elección para la administración de la NP en la mayoría de los pacientes.
En ciertas circunstancias la NP puede administrarse de forma segura por una vía venosa periférica, por ejemplo cuando se usan soluciones de NP de baja osmolaridad utilizando una alta proporción de lípidos en su composición, aunque se trata siempre de NP hipocalóricas.
Una NP normocalórica, como la NP domiciliaria (NPD), no debe administrarse nunca por vías venosas periféricas puesto que entraña un riesgo seguro de extravasación, desnutrición, flebitis, etc. (GdE 3).
Se recomienda que por vía venosa periférica la solución de NP no supere los 850 mOsm/L (GdE 3), aunque la posibilidad de aparición de eventos adversos va a depender también, además de la osmolaridad, del pH de la solución, la velocidad de infusión (2) o de la utilización concomitante de otros fármacos o soluciones (3).
En los últimos años se han comenzado a utilizar catéteres venosos percutáneos periféricos largos, fabricados con poliuretano o silicona (midline catheters) que, a pesar de no ser centrales, disminuyen significativamente el riesgo de flebitis y extravasaciones y pueden ser utilizados con seguridad durante periodos de hasta 30 días. Estos catéteres son los idóneos para administrar NP periférica en el medio hospitalario (GdE 2), sin embargo, por sus características comerciales actuales su uso está limitado a niños mayores. Se deben colocar en vías periféricas profundas con control ecográfico y sus resultados son muy superiores a los obtenidos con los clásicos catéteres cortos de teflón.
]]> En cualquier caso, las vías periféricas deben utilizarse solo por cortos periodos de tiempo dado el riesgo de flebitis y a que solo permiten la administración de NP hipocalóricas (GdE 3).Accesos venosos centrales
Los catéteres venosos centrales (CVC) se pueden clasificar según vayan a ser utilizados durante un corto, medio o largo periodo de tiempo.
- NP a corto plazo (< 3 semanas): los CVC utilizados a corto plazo no están tunelizados, son de poliuretano, miden entre 10 y 30 cm y se insertan percutáneamente directamente en una vía central (vena subclavia, yugular interna, vena innominada o vena femoral). Pueden ser de una o varias luces, están pensados para un uso continuado y solo deben ser utilizados en pacientes hospitalizados por cortos espacios de tiempo (días a semanas) (4) (GdE 3). Los catéteres de una sola luz son preferibles a los de varias luces para la administración de NP. En caso de utilizar un catéter de varias luces se debe reservar el uso de una de ellas, habitualmente la distal, para la administración exclusiva de la NP.
- NP a medio plazo (3 semanas a 3 meses): los CVC no tunelizados utilizados a medio plazo lo suelen ser para un uso discontinuo o transitorio. Los hay de dos tipos: los catéteres venosos centrales de inserción periférica (PICC, por sus siglas en inglés peripherally inserted central catheters) y los CVC percutáneos no tunelizados, tipo Hohn. Los PICC son vías centrales no tunelizadas que se insertan en una vía periférica del brazo (basílica, braquial o cefálica), del tórax (vena axilar o mamaria interna) o del cuello (vena yugular externa) que drena directamente en una vena central, en la cual se sitúa la punta del catéter. Suelen ser de poliuretano o, preferiblemente, de silicona. Los CVC percutáneos no tunelizados tipo Hohn miden entre 10 y 20 cm, suelen ser de silicona y se colocan percutáneamente en la vena subclavia, yugular interna o femoral. Ambos tipos de catéteres se pueden utilizar tanto en pacientes hospitalizados como en pacientes domiciliarios hasta 3 meses aunque no son una solución óptima para la administración de NPD (GdE 2).
La vía de acceso periférica más habitual del catéter tipo PICC es el brazo, lejos de la flexura del codo para no limitar la autonomía del paciente. También se pueden colocar en el tórax utilizando la vena mamaria interna o la axilar. Aunque no existen datos concluyentes sobre la superioridad de las PICC o los CVC tipo Hohn, parece que la tasa de infecciones es menor con la utilización de vías tipo PICC (5). También se pueden utilizan CVC tunelizados que se describen en el siguiente apartado.
- NP a largo plazo (más de 3 meses): especialmente para pacientes en NPD. Requieren CVC tunelizados y fijados tipo Broviac, Hickman, etc. La utilización de NP, y especialmente de NPD, durante más de 3 meses requiere la colocación de accesos venosos permanentes, preferiblemente CVC tunelizados (GdE 2). Los catéteres totalmente implantados subcutáneamente tipo Port-a-Cath están pensados para ser utilizados durante largos periodos de tiempo pero de forma discontinua, por ejemplo para la administración de quimioterapia, y no son idóneos para la administración de NPD (GdE 3). Las fístulas arteriovenosas se han utilizado esporádicamente para la administración de NPD sOlo como alternativa ante la ausencia de accesos venosos centrales viables.
- Catéteres umbilicales: son catéteres centrales de corta duración que se introducen a través de la vena o de la arteria umbilical. Son catéteres con una duración limitada. Se colocan en las primeras horas de vida, posteriormente los vasos umbilicales se colapsan, y se deben retirar siempre que funcionen inadecuadamente o estén infectados, y en cualquier caso antes del día 14 los catéteres venosos y antes del 5º día los arteriales debido al riesgo de las complicaciones trombóticas e infecciosas que su utilización prolongada conlleva (6) (GdE 1).
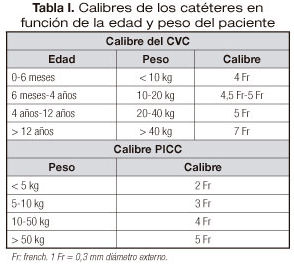
En la tabla I se indican los calibres recomendables de los CVC y PICC en función del peso y edad de los pacientes.
]]>INSERCIÓN DEL CVC
Los CVC no tunelizados se insertan percutáneamente en las venas centrales. La técnica puede ser "a ciegas", basada en señales anatómicas y táctiles, o guiada por ecografía.
La punción a ciegas permite canalizar la vena subclavia, la vena yugular interna y la vena femoral. La vena femoral es la más sencilla de canular y la punción de la vena yugular interna es la que se asocia con una menor iatrogenia por punción.
La venopunción guiada por ecografía amplía las posibilidades de canulación a la vena innominada y a la vena axilar.
La inserción de CVC en el lado izquierdo del cuerpo se asocia con mayor frecuencia a errores en la colocación que cuando se colocan en el lado derecho.
Dado que en el paciente adulto el acceso por vía femoral no tunelizada se asocia a una mayor incidencia de complicaciones infecciosas y trombóticas, también existe una cierta tendencia a evitar la vía femoral en el niño aunque estos peores resultados no se han constatado en la edad pediátrica (8) (GdE 2).
El cuidado y limpieza de los CVC no tunelizados en la zona alta del cuello es complicado por lo que se recomienda que el abordaje de la vena yugular interna sea lo más bajo posible, justo sobre la clavícula, para minimizar el riesgo de infección (9) (GdE 3).
La inserción y cuidado de CVC en la vena subclavia, vena axilar y vena innominada son los que presentan menores complicaciones en pacientes adultos. La vena subclavia es la vía de acceso de elección para la administración de NPD en la edad pediátrica.
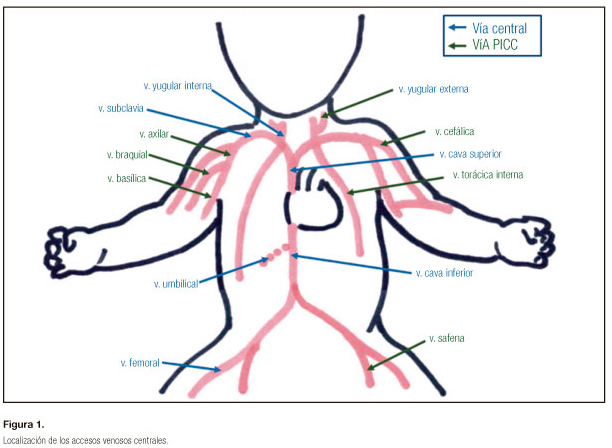
Para los PICC, en adultos se utilizan generalmente las venas basílica, braquial o cefálica del brazo no dominante, en los pacientes pediátricos, además de estas también se utilizan la vena mamaria interna y la vena safena, lo que proporciona mayor autonomía al paciente (Fig. 1).
]]>
TÉCNICA DE ELECCIÓN PARA LA COLOCACIÓN DEL CATÉTER
La técnica de elección para la colocación de PICC es la canulación percutánea utilizando la técnica de microintroducción guiada por ecografía (10) (GdE 3).
Para los CVC no tunelizados, no cabe ninguna duda de que los catéteres deben ser colocados guiados por ecografía. La venopunción guiada ecográficamente se asocia a una menor tasa de complicaciones (11): menor incidencia de trombosis, menor incidencia de infecciones de catéter, menor tasa de complicaciones locales por punción y mayor supervivencia de los catéteres (GdE 1).
Incluso en situaciones de emergencia es preferible la canulación venosa central con control ecográfico que la venopunción "a ciegas" guiada por señales anatómicas (12).
Los CVC de larga duración (tunelizados o totalmente implantados subcutáneamente) suelen ser catéteres de silicona de gran calibre que con gran facilidad funcionan incorrectamente o se estropean si se comprimen contra la clavícula o las costillas. Por lo tanto, cuando se coloca en la vena subclavia un catéter de larga duración, la técnica de venopunción "a ciegas" está contraindicada. Estos problemas no aparecen cuando la canalización se realiza con control ecográfico.
Para canalizar la vena axilar o la innominada es imprescindible la utilización de la guía ecográfica.
La colocación de CVC por venopunción "a ciegas" o por abordaje quirúrgico no es aconsejable desde una perspectiva económica (13) ni funcional (14) (GdE 1).
En base a los conocimientos actuales, la colocación de CVC con soporte ecográfico es la técnica de elección (15,16).
]]> Consultar el capítulo de "Complicaciones de la nutrición parenteral pediátrica" para otras consideraciones relacionadas con este apartado.
UBICACIÓN DE LA PUNTA DEL CATÉTER
La elevada osmolaridad de las soluciones de NP obliga a que, para evitar problemas de flebitis y trombosis, la punta del catéter se sitúe en el tercio inferior de la vena cava superior en la unión entre la cava y la aurícula o en la parte superior de aurícula derecha (GdE 1).
Las ubicaciones anatómicas recomendadas para cada rango de edad son las siguientes:
- Lactantes pequeños: 0,5 cm por encima de la carina.
- Lactantes mayores: 1 cm por encima de la carina.
- Niño mayor: carina.
Si el abordaje se realiza por la vena femoral la punta del catéter deberá quedar por encima del diafragma y en ningún caso a la altura de las venas renales (GdE 2).
Si el catéter ha sido colocado con control ecográfico, la misma técnica permitirá comprobar la adecuada localización de la punta del catéter al final del procedimiento. Si el catéter se ha colocado "a ciegas" o quirúrgicamente se deberá realizar una radiografía de tórax al final del procedimiento, no solo para comprobar la localización de la punta del catéter sino para descartar iatrogenias durante la inserción como el neumotórax (GdE 2).
]]> La localización demasiado proximal de la punta de un catéter introducido hacia la vena cava superior puede provocar que la alta osmolaridad de la NP produzca flebitis de la vena subclavia, yugular interna, axilar o innominada y se acabe trombosando la vena e inutilizándola. En el caso de los catéteres introducidos por vía femoral, la localización de la punta del catéter adyacente a la desembocadura de las venas renales puede producir trombosis de las mismas con el daño renal correspondiente.Un catéter introducido en la aurícula derecha podría lesionar la válvula tricúspide, inducir arritmias o provocar una lesión por decúbito sobre la pared atrial y producir un taponamiento cardiaco.
Cuanto más pequeño sea el paciente más distalmente es conveniente que se localice la punta del catéter para evitar que con el crecimiento la punta acabe situándose en la vena subclavia, en la yugular interna o, en el caso de los abordajes femorales, a la altura de la entrada de las venas renales provocando complicaciones trombóticas u obligando a recambios innecesarios del CVC (Fig. 2).
MANIPULACIÓN DE LOS CVC Y SUS CONEXIONES
Se deben seguir estrictas medidas antisépticas tanto en el lavado de las manos como en la manipulación de las conexiones y los CVC para evitar las complicaciones infecciosas que se tratan en el capítulo de "Complicaciones de la nutrición parenteral pediátrica".
La utilización de heparina para lavar la luz de los CVC antes o después de su utilización o para el sellado de los CVC durante los periodos que no se utilizan no aporta beneficios desde el punto de vista de la prevención de complicaciones infecciosas, de complicaciones mecánicas como la obstrucción de la luz del CVC o de complicaciones tromboembólicas (GdE 3).
Es preferible usar suero salino 0,9% tanto para lavar como para sellar la luz de los CVC (17) (GdE 2).
La causa más frecuente de obstrucción de los CVC son los coágulos de fibrina. Estos coágulos se pueden disolver utilizando urokinasa o activador tisular del plasminógeno recombinante (rTPA). La obstrucción también puede ser debida a agregados lipídicos de la NP que se disuelven con etanol, o la precipitación de fármacos o componentes de la NP que pueden ser disueltos con hidróxido sódico o ácido clorhídrico (GdE 3) (ver capítulo de "Complicaciones de la nutrición parenteral pediátrica").
]]> Para la administración de cualquier solución en los CVC no se deben utilizar jeringuillas de menos de 10 ml con el fin de evitar daños por presión que puedan dañar los catéteres.Los CVC no tunelizados dañados deben retirarse. Para los tunelizados existen kits específicos para su reparación.
COMPLICACIONES DEL USO DE CATÉTERES
Se detallan en el capítulo de "Complicaciones de la nutrición parenteral pediátrica".
RECOMENDACIONES
- La NP prolongada se debe administrar a través de un CVC tunelizado y fijado (GdE 2).
- Los catéteres venosos percutáneos periféricos largos se pueden utilizar en el medio hospitalario para la administración de NP normocalórica durante periodos de varias semanas (GdE 2).
- Se debe evitar la administración por vías periféricas de soluciones de NP con una osmolaridad superior a 850 mOsm/L (GdE 3).
]]> - Los catéteres venosos umbilicales deben retirarse antes del día 14 los venosos y antes del 5º día los arteriales (GdE 1).- La técnica de elección para la colocación de CVC y PICC es la canulación percutánea guiada por ecografía (GdE 1).
- La punta del CVC se debe situar en el tercio inferior de la vena cava superior en la unión entre la cava y la aurícula o en la parte superior de la aurícula derecha (GdE 1).
- La punta del CVC femoral deberá quedar por encima del diafragma y en ningún caso a la altura de las venas renales (GdE 2).
- Se deben seguir estrictas medidas antisépticas tanto en el lavado de las manos como en la manipulación de las conexiones al manipular los CVC (GdE 1).
- Para el lavado y sellado de los CVC se usará suero salino 0,9% (GdE 2).
- Las obstrucciones trombóticas se pueden disolver utilizando urokinasa o rTPA; las obstrucción por agregados lipídicos de la NP con etanol; y las obstrucciones por precipitación de fármacos o NP con hidróxido sódico o ácido clorhídrico (GdE 3).
BIBLIOGRAFÍA
1. Vinnars E, Wilmore D. History of parenteral nutrition. JPEN J Parenter Enteral Nutr 2003;27:225-31.
]]> 2. Timmer JG, Schipper HG. Peripheral venous nutrition: the equal relevance of volume load and osmolarity in relation to phlebitis. Clin Nutr 1991;10:71-5.3. Kuwahara T, Asanami S, Kubo S. Experimental infusion phlebitis: tolerance osmolality of peripheral venous endothelial cells. Nutrition 1998;14(6):496-501.
4. Ryder M. Evidence-based practice in the management of vascular access devices for home parenteral nutrition therapy. JPEN J Parenter Enteral Nutr 2006;30:S82-93.
5. Raad I, Davis S, Becker M, Hohn D, Houston D, Umphrey J, et al. Low infection rate and long durability of nontunneled silastic catheters. A safe cost-effective alternative for long-term venous access. Arch Intern Med 1993;153:1791-6.
6. O'Grady N, Alexander M, Burns L, Dellinger E, Garland J, Heard S, et al. Guidelines for the Prevention of Intravascular Catheter-related Infections. Clin Infect Dis 2011;52:e162-93.
7. Pittiruti M, Buononato M, Malerba M, Carriero C, Tazza L, Gui D, et al. Which is the easiest and safest technique for central venous access? A retrospective survey of more than 5,400 cases. J Vasc Access 2000;1:100-7.
8. Venkataraman ST, Thompson AE, Orr RA. Femoral vascular catheterization in critically ill infants and children. Clin Pediatr (Phila) 1997;36:311-9.
9. Pittiruti M, Migliorini I, Emoli A, Dolcetti L, Pomponi M, Scoppettuolo G, et al. Preventing central venous catheter related infections: catheter site selection and insertion technique significantly affect the chances of adequate catheter site care. 20th Annual Congress European Society of Intensive Care Medicine, Berlin, 2007. Intensive Care Med Suppl 2007:S13.
10. Simcock L. No going back: advantages of ultrasound guided upper arm PICC placement. J Ass Vasc Access 2008;13:191-7.
11. NICE 2002 - National Institute for Clinical Excellence: Guidance on the use of ultrasound locating devices for placing central venous catheters. September 2002. Published and diffused by National Institute for Clinical Excellence, 11 Strand, London. Available at: www.nice.org.uk and on www.evanetwork.info.
]]> 12. Leung J, Duffy M, Finckh A. Real-time ultrasonographically-guided internal jugular vein catheterization in the emergency department increases success rates and reduces complications: a randomized, prospective study. Ann Emerg Med 2006;48:540-7.13. Calvert N, Hind D, McWilliams R, Davidson A, Beverley CA, Thomas SM, et al. Ultrasound for central venous cannulation: economic evaluation of cost-effectiveness. Anaesthesia 2004; 59:1116-20.
14. Hind D, Calvert N, McWilliams R, Davidson A, Paisley S, Beverley C, et al. Ultrasonic locating devices for central venous cannulation: meta-analysis. Br Med J 2003;327(7411):361.
15. LeDonne J. The age of reason: the end of blind sticking. Annual Congress of the Association for Vascular Access, Phoenix, 2007. Handout on www.avainfo.org
16. Pittiruti M, Hamilton H, Biffi R, MacFie J, Pertkiewicz M; ESPEN. ESPEN Guidelines on Parenteral Nutrition: central venous catheters (access, care, diagnosis and therapy of complications). Clin Nutr 2009;28:365-77.
17. Goode CJ, Titler M, Rakel B, Ones DS, Kleiber C, Small S, Triolo PK. A meta-analysis of effects of heparin flush and saline flush: quality and cost implications. Nurs Res 1991;40(6):324-30.
]]>