HIPOPITUITARISMOS
| Manifestaciones psiquiátricas secundarias a las principales enfermedades endocrinológicas B. Valera Bestard, M. A. Soria Dorado1, G. Piédrola Maroto2, Servicios de Medicina Interna, 1Psiquiatría y 2Endocrinología. Hospital Universitario Virgen de las Nieves. Granada
|
| PSYCHIATRIC MANIFESTATIONS DUE TO MOST COMMON ENDOCRINE DISEASES
|
Valera Bestard B, Soria Dorado MA, Piédrola Maroto G, Hidalgo Tenorio MC. Manifestaciones psiquiátricas secundarias a las principales enfermedades endocrinológicas. An Med Interna (Madrid) 2003; 20: 206-212.
Trabajo aceptado: 7 de mayo de 2002
Correspondencia: Bárbara Valera Bestard. C/ Torre del Capitán, 10, 4ª D. 18008. Granada. e-mail: bvalera@eresmas.net
INTRODUCCIÓN
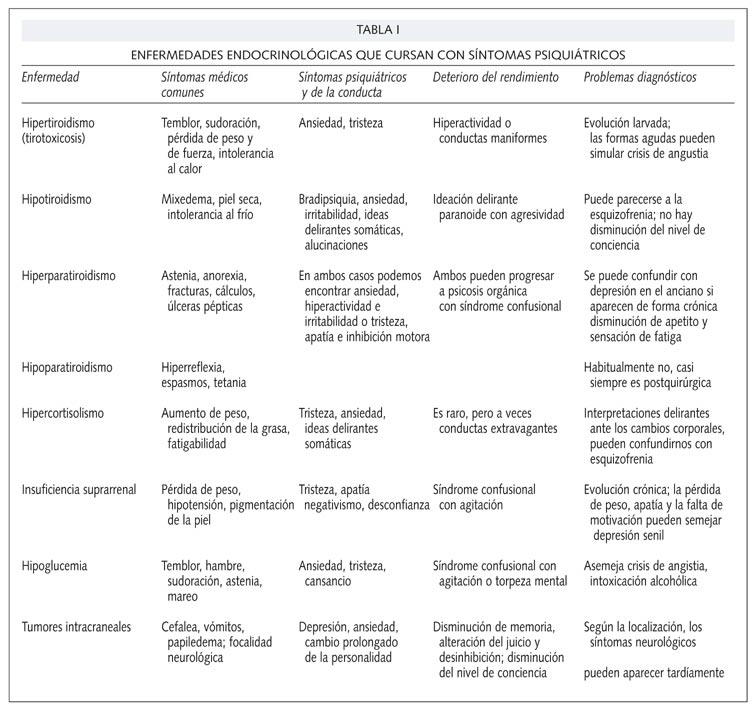
]]> Variaciones en los niveles hormonales pueden cursar con diversos grados de alteración neuropsiquiátrica, expresándose de muy diversas maneras. Estas incluyen cambios de personalidad, en las funciones mentales y la memoria, así como anormalidades neurológicas. Dichas alteraciones son frecuentemente el primer síntoma de disfunción hormonal y en otros casos representan manifestaciones importantes de la misma. La importancia de detectar estos síntomas radica en que la corrección del problema endocrino subyacente invierte generalmente estos cambios. Vamos a repasar cuales son las alteraciones más frecuentes con las que se acompañan cada uno de los síndromes de disfunción hormonal (Tabla I) (1).

HIPOPITUITARISMOS
Las manifestaciones clínicas del hipopituitarismo dependen de la edad de presentación y de la magnitud de la deficiencia hormonal. Independientemente de su etiología, el hipopituitarismo puede manifestarse como déficit aislado de una hormona (ACTH, TSH, GH, gonadotrofinas) o como combinación de varias de ellas: Panhipopituitarismo.
Son habituales los síntomas psicológicos. Ya el clásico estudio de Kind en 1958 concluyó que el 90% de los pacientes con hipopituitarismo tienen síntomas psicológicos, la mitad de ellos de gravedad (2).
]]> Los síntomas principales son depresión, apatía, carencia de iniciativa y somnolencia. En ocasiones, el deterioro cognitivo es de tal gravedad que puede conducirnos al diagnóstico erróneo de demencia. La pérdida de apetito y de peso, que puede aparecer en algunos casos, no debe confundirse con la anorexia nerviosa, la cual se caracteriza por no asociar pérdida del vello axilar, pubiano y por presentar distorsión de la imagen corporal. También hay que descartar las depresiones leves.Los síntomas psicológicos responden bien, en general, cuando se trata el hipopituitarismo con la correspondiente terapia hormonal sustitutiva.
En los casos cuya etiología sea un adenoma de hipófisis, puede combinarse clínica secundaria a la hiperfunción de una hormona con la de la hipofunción del resto (3).
Trastornos mentales más frecuentes (4,5):
1. Delirium. Relacionado con las alteraciones metabólicas propias del cuadro.
2. Demencia.
3. Trastorno psicótico. Poco frecuente, con ideas delirantes de contenido paranoide y/o alucinaciones.
4. Trastorno del estado del ánimo. El más frecuente con síntomas depresivos.
5. Trastornos sexuales.
ACROMEGALIA
]]> Debido a exceso de GH que se manifiesta como acromegalia en el adulto y gigantismo en el prepúber. En el 99% de los casos es consecuencia de un adenoma hipofisario secretor de GH (3).Es importante realizar el diagnóstico diferencial con la anorexia nerviosa y algunas deficiencias nutricionales, donde pueden estar elevados los niveles de GH sin que se acompañe de acromegalia/gigantismo.
Son tumores de crecimiento lento por lo que suelen transcurrir más de diez años entre el comienzo de la enfermedad y el establecimiento del diagnóstico. Los síntomas más frecuentes son cefaleas y alteraciones visuales. Sin embargo el comienzo de la enfermedad puede acompañarse de apatía y pérdida de iniciativa,y menos frecuentemente de labilidad emocional, alteraciones de la memoria reciente, somnolencia, impotencia y disminución de la libido (4).
Una vez establecida la enfermedad pueden aparecer diferentes reacciones de tipo adaptativo al cambio de imagen corporal y también debido a las numerosas algias acompañantes. El paciente puede mostrarse reservado, irritable y triste. Pueden existir tanto cuadros depresivos como maniformes (4).
HIPERTIROIDISMO
Debido al exceso de secreción de hormonas tiroideas (T3 y T4), bien primario (tiroideo, el más frecuente) o secundario (hipofisario, muy raro) (6). Especialmente frecuente en la segunda y tercera década de la vida, con mayor incidencia en las mujeres (6:1). Puede acompañarse o no de bocio. La enfermedad de Graves Basedow es la causa más frecuente (4).
La semiología psíquica acompaña siempre al hipertiroidismo. La mayoría de los pacientes tienen una sensación de fatigabilidad fácil y debilidad generalizada. Es frecuente el insomnio, la pérdida de peso a pesar de un aumento de apetito, temblor, palpitaciones, hiperhidrosis, hipercinesia, disminución en la capacidad de concentración y en el rendimiento escolar y laboral. El paciente puede mostrarse ansioso e inquieto, y en los primeros estadios se puede confundir con un trastorno de ansiedad. En ancianos es frecuente el hipertiroidismo apatético caracterizado por indiferencia afectiva y confusión mental, sin temblor ni hiperactividad, que puede progresar hacia el estupor y el coma (4).
En algunos pacientes se desarrollan alteraciones mentales prominentes, como deterioro de la memoria, de la orientación y el juicio (delirium) e incluso síntomas maníacos y esquizofreniformes con ideas delirantes y alucinaciones.
Trastornos mentales más frecuentes:
1. Delirium. La crisis tiroidea puede acompañarse de una reacción orgánica aguda con confusión, obnubilación y delirium (generalmente acompañados de otros síntomas somáticos como la fiebre). ]]>
2. Demencia.El hipertiroidismo puede agravar una enfermedad bipolar primaria, apareciendo ciclos rápidos (Se define como cicladores rápidos aquellos pacientes que presentan en un año cuatro o más ciclos, es decir, cuatro o más episodios maníacos o depresivos). No obstante, lo más frecuente es que se asocien a hipotiroidismo (7), como veremos más adelante.
La evolución de los trastornos mentales es por lo general satisfactoria cuando se consigue el eutiroidismo. La inestabilidad emocional residual es, en la mayoría de los casos, atribuible a rasgos premórbidos. Los episodios de delirium remiten cuando se controla la tirotoxicosis. Los trastornos del estado de ánimo y los psicóticos presentan un curso más variable y pueden requerir un tratamiento adicional para su resolución.
HIPOTIROIDISMO
El déficit de hormonas tiroideas siempre produce efectos mentales. Los síntomas psiquiátricos pueden ser el inicio de la enfermedad. Es más frecuente en mujeres (8:1) en la edad media de la vida (4).
]]> Al comienzo de la vida, provoca retraso del desarrollo mental (cretinismo), que puede ser irreversible si no se trata a tiempo. Cuando se inicia en la edad adulta, la sintomatología psiquiátrica está marcada por un enlentecimiento psicomotor difuso, con deterioro de las funciones cognoscitivas y alteraciones del humor tales como apatía, pérdida de interés y de iniciativa (8).El hipotiroidismo se ha considerado la causa metabólica más frecuente de deterioro intelectual somático reversible. La demencia cursa con un desarrollo insidioso, indistinguible de una demencia presenil primaria, que puede progresar durante años hasta que se realice el diagnóstico correcto (9). La alteración mental más grave es la psicosis, de curso agudo o subagudo y con predominio de actitud paranoide.
Los errores diagnósticos más frecuentes son el de demencia y depresión resistente. En menor proporción se confunden con trastornos de personalidad de características distímicas e hipocondríacas.
La semiología somática se caracteriza por debilidad, piel seca, pelo áspero y quebradizo, lenguaje lento, voz ronca, edema palpebral, intolerancia al frío, estreñimiento, hipersomnia, ganancia de peso sin aumento de la ingesta, dismenorrea y retraso del crecimiento en niños.
Trastornos mentales más frecuentes:
1. Delirium. Es la alteración más frecuente.
2. Demencia. Desarrollo insidioso indistinguible de una demencia presenil primaria.
3. Trastorno amnésico
4. Trastorno psicótico. Habitualmente en el contexto de un delirium.
5.-Trastorno del estado de ánimo. Apatía, astenia, inhibición, ideas suicidas, labilidad emocional, lentitud psicomotora, disminución de la libido. Es frecuente que el ánimo deprimido se acompañe de síntomas psicóticos, agitación. ]]>
Con la normalización de los niveles de hormonas tiroideas el delirium suele remitir de forma rápida y completa. El resto de los trastornos mentales pueden precisar de un tratamiento adicional.
En los casos de larga evolución pueden persistir defectos del intelecto y de la memoria. Hay que usar los psicofármacos a menores dosis iniciales, ya que puede estar alterada su excreción. Pueden utilizarse antidepresivos y antipsicóticos, si bien las fenotiacinas, en especial la clorpromacina (Largactil), están contraindicadas dado el riesgo existente de aparición de coma hipotérmico (9).
La existencia de hipotiroidismo en un trastorno bipolar (maníaco-depresivo) es un factor de riesgo importante para el desarrollo de ciclos rápidos (7). La adición de tiroxina forma parte del tratamiento.
En los casos de manías resistentes sin antecedentes de enfermedad mental previa, hay que descartar también Tiroiditis de Hashimoto (Sd. de Prasad: manía en tiroiditis de Hashimoto). La buena respuesta al tratamiento con tiroxina justifica la petición de anticuerpos antimicrosomales y anticuerpos antitiroideos en este tipo de pacientes (7).
HIPOPARATIROIDISMO
Debido a déficits en la producción de la paratohormona (PTH, secretada en la glándula paratiroides). Las causas más frecuentes son la quirúrgica por ablación del tiroides y/o paratiroides (80-90%) y la de origen autoinmune.
La hipocalcemia resultante del trastorno, al margen de la causa, es la máxima responsable de los signos clínicos que acompañan al hipoparatiroidismo. La clínica depende de la rapidez de instauración de la hipocalcemia. Denko y Kaelblind revisaron la literatura sobre hipoparatiroidismo concluyendo que al menos la mitad de los casos atribuibles a la cirugía tenían síntomas psiquiátricos, en forma de síndromes orgánicos agudos. En los casos idiopáticos, eran más frecuentes los síndromes psiquiátricos crónicos (10).
La semiología psíquica de hipocalcemia aguda más frecuentes es el delirium y la psicosis. En la hipocalcemia crónica son más frecuentes los síntomas de ansiedad, irritabilidad, labilidad emocional, depresión, psicosis, alteración de la memoria y de la concentración, deterioro cognitivo y a veces retraso mental en función de la edad de comienzo. El compromiso intelectual aparece en el 50% de los casos de hipoparatiroidismo (4).
La semiología somática característica consiste en irritabilidad neuromuscular (parestesias, calambres musculares, tétanos, laringoespasmo y broncoespasmo), alteraciones cardiovasculares (arritmias, bradicardia, hipotensión y alteraciones en la contractilidad cardiaca), crisis comiciales, síntomas extrapiramidales. En la hipocalcemia de larga evolución pueden aparecer además cataratas, calcificación de tejidos blandos y piel seca.
]]> Trastornos mentales más frecuentes: 1. Delirium. Aparece en los casos de instauración aguda de la hipocalcemia.
2. Demencia.
3. Trastorno psicótico.
4. Trastorno del estado de ánimo. Abarca desde la distimia a la depresión mayor con síntomas psicóticos.
5. Trastorno de ansiedad. Ansiedad con crisis de angustia.
6. Trastornos del sueño. Terrores nocturnos, especialmente en niños.
La normalización de la calcemia mejora rápidamente la sintomatología psiquiátrica. La remisión suele ser completa, excepto en los casos de larga evolución, con calcificaciones difusas en el SNC y deterioro intelectual manifiesto, donde existe riesgo de cronificación o incluso agravamiento.
HIPERPARATIROIDISMO
Debido a exceso en la parathormona. Constituye una de las patologías endocrinológicas más frecuentes, que además suele no ser diagnosticado hasta estadios avanzados. Es más frecuente en mujeres (2:1) entre 50 y 60 años. El 85% de los casos se debe a adenoma paratiroideo, el 15% restante a hiperplasia que puede ir asociada a una neoplasia endocrina múltiple de tipos I o II (3).
]]> La clínica psíquica depende del grado de hipercalcemia y no parecen contribuir los cambios en la PTH, fósforo, magnesio y fosfatasa alcalina (4,18). La sintomatología psiquiátrica está presente en más de 2/3 de los casos y en ocasiones es el único síntoma del hiperparatiroidismo.La manifestación psiquiátrica más común es ánimo depresivo con debilidad e irritabilidad. Otros síntomas que pueden aparecer son: falta de iniciativa y espontaneidad, retardo psicomotor generalizado y ansiedad. En las crisis paratiroideas pueden producirse reacciones psicóticas agudas con aluciaciones, paranoia, agresividad y delirium.
La semiología somática consiste en cefalea, debilidad muscular, estreñimiento, anorexia con pérdida de peso, náuseas y vómitos, úlcera péptica, pancreatitis aguda, HTA, arritmias cardiacas, poliuria y polidipsia, nefrocalcinosis, urolitiasis, prurito, queratopatía en banda y osteopenia.
Trastornos mentales más frecuentes:
1. Delirium. En las crisis paratiroideas.
2. Demencia.
3. Trastorno amnésico. Especialmente de la memoria reciente.
4. Trastorno psicótico.
5. Trastorno del estado de ánimo. Predominan los síntomas de cansancio y flojedad. Menos frecuentemente agitación y síntomas psicóticos.
6. Trastorno de ansiedad. Destacan los síntomas obsesivoides e hipocondríacos. ]]>
La posibilidad de un hiperparatiroidismo debe descartarse en los casos de presencia de trastorno afectivo crónico con deterioro cognoscitivo progresivo y cambios de personalidad inespecíficos sin antecedentes personales ni familiares de trastorno del humor. En estas situaciones, una cuidadosa exploración clínica y la presencia de los síntomas somáticos antes mencionados nos deben ayudar a orientar el proceso.
La normalización de los niveles de calcio produce generalmente una remisión completa de la psicopatología descrita.
INSUFICIENCIA SUPRARRENAL PRIMARIA (ENF. DE ADDISON)
La insuficiencia suprarrenal primaria se debe a la falta de glucocorticoides y/o mineralcorticoides, por destrucción bilateral casi completa (más del 90%) de las glándulas suprarrenales.
La etiología más frecuente es la adrenalitis autoinmune (70%), la tuberculosis representa del 10 al 20 % (11). La adrenalitis autoinmune puede asociarse a otros procesos como diabetes mellitus, hipotiroidismo, hipoparatiroidismo, hipogonadismo y anemia perniciosa.
La insuficiencia suprarrenal se manifiesta en forma de síndrome agudo o crónico. La insuficiencia suprarrenal crónica se desarrolla de forma progresiva a lo largo de varios años, y su curso varía en duración y gravedad, dependiendo de la magnitud del proceso destructivo. La debilidad se presenta en todos los casos y, en principio, aparece como propensión a la fatiga de predominio vespertino, para irse incrementando hasta llegar a un profundo agotamiento que limita la actividad normal. La pérdida de peso es muy frecuente, acompañada de anorexia o de náuseas y vómitos.
En algunos casos la enfermedad de Addison comienza con síntomas psiquiátricos, pero esta presentación no es tan frecuente como en los cuadros tiroideos y el síndrome de Cushing. Las alteraciones psicopatológicas en forma de cambios de conducta y de personalidad están presentes en la mayoría de los casos. Por este motivo es fácil el diagnóstico erróneo de trastorno histriónico de la personalidad y trastorno somatoforme de características hipocondríacas. Los síntomas psicológicos de aislamiento, apatía, fatiga, trastorno del estado de ánimo, afectación de la memoria y pobreza global del pensamiento son precoces, por lo que se puede confundir la enfermedad de Addison con una demencia o con una depresión. En la crisis suprarrenal aguda puede desarrollarse un síndrome cerebral con psicosis (alucinaciones) y delirium.
Las manifestaciones somáticas consisten en debilidad, astenia, anorexia y pérdida de peso en la totalidad de los casos, también son frecuentes síntomas gastrointestinales (dolor abdominal, náuseas y vómitos, estreñimiento o diarrea), hipotensión ortostática, hipoglucemia, hiperpigmentación cutáneomucosa, mialgias, artralgias y amenorrea. Diversas situaciones de estrés como infecciones, traumatismos o cirugía, pueden precipitar una crisis suprarrenal aguda con fiebre, deshidratación, náuseas, vómitos, hipotensión y shock.
Trastornos mentales más frecuentes:
]]> 1. Delirium.La mejoría de la sintomatología psiquiátrica no se relaciona directamente con la corrección del balance hidroelectrolítico, salvo en los casos de síndrome cerebral orgánico secundario a hiponatremia severa (3). Los glucocorticoides son más importantes que las sales y los mineralcorticoides para revertir la sintomatología mental y abolir las anormalidades en el EEG (ondas lentas de gran amplitud). Esto sugiere la importancia que adquieren los niveles bajos de corticoides cerebrales en la aparición de la psicopatología descrita (4).
Destacar que los pacientes addisonianos son muy proclives a presentar elevación del humor tras el tratamiento con esteroides, pudiendo provocar incluso una psicosis. Hay que ser prudente con la administración de fármacos psicotropos que podrían acentuar la hipotensión (11).
SÍNDROME DE EXCESO DE GLUCOCORTICOIDES. SÍNDROME DE CUSHING
Englobamos en esta denominación las manifestaciones clínicas derivadas de una exposición prolongada y excesiva al cortisol, o a sus análogos de síntesis. La etiología más común de este síndrome es exógena, causada por la administración de glucocorticoides sintéticos. Entre las causas endógenas diferenciamos:
]]> 1. Síndrome de Cushing hipofisario (enfermedad de Cushing). Es la responsable del 68% de los casos, generalmente por tumor hipofisario productor de ACTH.Aunque en algunos aspectos la fisiopatología del síndrome de Cushing endógeno es opuesta a la de la enfermedad de Addison, los perfiles psiquiátricos son frecuentemente indistinguibles. En el 50% de los casos existe algún trastorno mental. La manifestaciones más frecuentes son la depresión y el insomnio. La gravedad de los síntomas depresivos no se relaciona de una forma directa con las concentraciones plamáticas de cortisol; serían la personalidad premórbida y los acontecimientos vitales estresantes los factores más decisivos en la aparición de dicho trastorno depresivo (8,17).
Otras manifestaciones mentales son las alucinaciones, los síntomas paranoides (sobre todo en casos de enfermedad física grave), la fatiga, la irritabilidad, el descenso de la libido, la pérdida de memoria, la disminución de la capacidad de concentración, el incremento de la ansiedad y la labilidad emocional.
En el síndrome de Cushing exógeno, a diferencia del endógeno, son más frecuentes los síntoma maníacos, con euforia, aumento del apetito y de la libido, insomnio e irritabilidad (3,12). La psicosis con alucinaciones e ideas deliroides paranoides es rara, se asocia a altas dosis de corticoides y los pacientes con antecedentes de enfermedad mental no serían más propensos.
Las alteraciones cognoscitivas se han asociado en una considerable proporción de pacientes a atrofia cerebral y cerebelosa, con ensanchamiento ventricular y atrofia cortical puestas de manifiesto en las necropsias. Estos hallazgos son especialmente habituales en los grupos de más edad y se atribuyen a cambios hídricos y electrolíticos así como a pérdida proteica. Por otra parte, se han intentado relacionar las alteraciones mnésicas con signos de atrofia en el hipocampo y sistema límbico, observado en necropsias y en estudios con técnicas de radiodiagnóstico (4).
Semiología somática. Los cuatro hallazgos clínicos más comunes de Síndrome de Cushing son la obesidad central, la hipertensión arterial, la fascies enrojecida y la intolerancia a la glucosa. Son también habituales las estrías purpúreas, el hirsutismo, el acné, la disfunción menstrual, la debilidad muscular, los hematomas, la osteoporosis y la hiperpigmentación. Bioquimicamente destaca la alcalosis hipopotasémica.
Trastornos mentales más frecuentes:
1. Delirium. Por el propio síndrome o por sus posibles manifestaciones secundarias (desequilibrio hidroelectrolítico, cetoacidosis diabética, encefalopatía hipertensiva). ]]>
2. Trastorno psicótico.Las alteraciones mentales mejoran paralelamente a la normalización del hipercortisolismo. La atrofia cortical descrita revierte sólo parcialmente con el tratamiento. En algunos casos los síntomas depresivos persisten más de un año, precisando tratamiento antidepresivo como en los trastornos afectivos primarios (4). La suspensión rápida de corticoides puede producir letargia, debilidad y dolor muscular. En algunos casos se han descrito delirium después de la suspensión de tratamientos prolongados (8).
HIPERGLUCEMIA. DIABETES MELLITUS
La diabetes mellitus es debida a la insuficiencia absoluta o relativa de la secreción de insulina e insensibilidad o resistencia de los tejidos al efecto metabólico de la insulina. La hiperglucemia es la consecuencia de estas deficiencias de secreción y de acción de la insulina.
Las complicaciones psiquiátricas pueden dividirse en las derivadas de la adaptación a la enfermedad, a su curso crónico y a sus complicaciones, y las secundarias a la propia diabetes mellitus.
En el inicio de la enfermedad, cuando la instauración es progresiva, los síntomas de falta de energía, fatigabilidad, visión borrosa y poliuria pueden hacernos pensar en un cuadro neurótico. En los casos en que debuta con cetoacidosis o síndrome hiperosmolar la presentación puede ser un cuadro de delirium con riesgo de evolución a coma.
]]> En adolescentes y adultos jóvenes los factores vitales estresantes pueden desencadenar episodios de “rebelión explosiva”, con abandono de la dieta, las pautas de insulina, las condiciones de esterilidad en el tratamiento insulínico e inicio de ingesta de alcohol u otros tóxicos. En algunos casos este abandono encubre una conducta suicida. En el adulto las frecuentes alteraciones sexuales pueden afectar a la relación de pareja que, junto a otras limitaciones laborales, pueden contribuir a la presencia de complicaciones emocionales (4,13).El tratamiento psiquiátrico en la diabetes tiene como objetivo ayudar a conseguir el mejor control metabólico posible. El tratamiento psicofarmacológico puede ser necesario tanto en las complicaciones psiquiátricas agudas (delirium) como en las de instauración progresiva. El abordaje de los trastornos de ansiedad y depresión, así como cualquier otro trastorno mental que pueda aparecer en el curso de la enfermedad, colabora a mantener un buen control metabólico y optimizar la calidad de vida de los pacientes.
El trastorno depresivo, debido a su gran incidencia e impacto en el curso de la diabetes, requiere una especial atención. Según estudios recientes, la prevalencia de depresión es cercana al 33%, mucho más alta que en otras enfermedades médicas crónicas (11). La mayoría de los pacientes que padecen un episodio depresivo lo presentan en el primer año tras el diagnóstico de diabetes. El impacto de la depresión sobre la diabetes se ha relacionado con una dificultad para mantener un peso apropiado, una tendencia a la hiperglucemia, un mayor número de complicaciones, con mayor número de alteraciones cognoscitivas e intensidad del dolor en la neuropatías, así como una mayor frecuencia de ideación y conductas suicidas. Se aconseja como tratamiento farmacológico el uso de los ISRS (inhibidores selectivos de la recaptación de serotonina) por su escasa repercusión ponderal, menor grado de efectos antimuscarínicos y menor compromiso mnésico, no obstante, al igual que los tricíclicos facilitan la hipoglucemia (11,14-16).
HIPOGLUCEMIA
Se considera hipoglucemia a las concentraciones plasmáticas de glucosa inferiores a 50 mg/dl o mayores en presencia de síntomas típicos. Las causas más frecuentes son: diabéticos tratados con insulina o sulfonilureas y alcohólicos, generalmente desnutridos, tras la ingesta aguda de alcohol. Otras causas menos frecuentes son el insulinoma, tumores extrapancreáticos, insuficiencia renal o hepática y la insuficiencia suprarrenal (3).
Los síntomas de la hipoglucemia se pueden dividir en dos grupos sintomáticos, los relacionados con el aporte insuficiente de glucosa al cerebro o neuroglucopenia y los síntomas adrenérgicos que dependen de la activación del sistema nervioso vegetativo y de la secreción de catecolaminas.
1. Síntomas neuroglucopénicos.
Semiología somática: cefalea, diplopia, convulsiones, hemiplejía, arreflexia, afasia, acinesia.
— Semiología psíquica: amnesia, dificultad de concentración, excitación, ansiedad, alteraciones del comportamiento, síntomas obsesivos-compulsivos, histrionismo, depresión, psicosis con alucinaciones, ataques de violencia, intentos de suicidio, delirium, estupor, coma y demencia. En general, los comportamientos agresivos dominan en los casos de hipoglucemia ligera, mientras que la apatía es más propia de la hipoglucemia severa.
La hipoglucemia puede aparecer en el ayuno o basal (que no es la más frecuente) y tras la ingesta. La causa más importante de hipoglucemia basal, de interés en psiquiatría, es el trastorno de las células b-pancreáticas. Este trastorno puede consistir en una hiperplasia, característica de la infancia, o en un tumor, más frecuente entre los 20 y los 50 años de edad, productor de insulina (insulinoma). En el insulinoma es característica la ausencia de manifestaciones vegetativas y las alteraciones de conducta pueden presidir el cuadro. Por este motivo un porcentaje elevado de enfermos han sido diagnosticados previamente de diversas enfermedades psiquiátricas tales como trastorno de pánico, trastorno de personalidad, demencia, psicosis, manía, depresión, etc. La existencia de síntomas transitorios, vagos y difusos, variables en el tiempo, con períodos asintomáticos, enlentecimiento psicomotor e incordinación motora al despertar por la mañana, que mejoran con el desayuno y que reaparecen antes de comer o de cenar, nos harán pensar en un insulinoma.
Los trastornos psíquicos no pueden ser sistematizados, son tan numerosos y variados como lo son las zonas cerebrales que sufren por la hipoglucemia. Manifestaciones tales como el negativismo, inquietud e insomnio, apatía y alteraciones de conducta pueden persistir durante horas e incluso semanas tras la recuperación de episodios de hipoglucemia. Tras un coma prolongado la recuperación puede ser incompleta, con alteración cerebral permanente y evolución hacia la demencia. La aparición de trastornos mentales como cuadros psicóticos y deterioro cognitivo previos al tratamiento, así como un tiempo de evolución prolongado, son de mal pronóstico y raramente revierten totalmente tras el tratamiento causal de la hipoglucemia (4,12).
Bibliografía
1. Kaplan HI, Sadock BJ. Factores psicológicos que afectan al estado físico. In: Kaplan HI, Sadock BJ, editors. Sinopsis de psiquiatría, 8ª edición. Madrid: Médica Panamericana, 1999. p. 906-44. [ Links ]
2. Kind D. Die psychiatrie der hypophyseninsuffizienz speziell der Simmondsschen Krankheit. Forschritte der Neurologie-Psychiatrie 1958; 26: 501-63. [ Links ]
3. Blanco C, Soto JA, García Toro M, Serrano P. Enfermedades endocrinas y metabólicas inductoras de psicopatología. In: García Toro M, González Guillén A, editors. Psicopatología y agentes biológicos. Barcelona: Masson, 1998. p. 89-124. [ Links ]
4. Urretavizcaya M, Marsal F, Crespo JM. Sistemas endocrino y metabólico. In: Rojo Rodes JE, Cirera Costa E, editors. Interconsulta psiquiátrica. Barcelona: Masson; 1997, p 233-71. [ Links ]
5. American Psychiatric Association. DSM-IV: Manual diagnóstico y estadístico de los trastornos mentales, 4ª ed. Barcelona: Masson, 1995. [ Links ]
6. Reed Larsen P, Davies TF, Hay ID. The thyroid gland. In: Wilson JD, Foster DW, Kronenberg HM, Reed Larsen P, editors. Williams textbook of endocrinology. Philadelphia: WB Saunders Company; 1998. p. 389-515. [ Links ]
7. Vila M, Villavicencio D, Guillem M. et al. La manía secundaria. In: Livianos L, Rojo L. El tipo clínico maníaco. Madrid: IM & C; 1999. p. 101-32. [ Links ]
8. Gelder M, Gath D, Mayou R. Psiquiatría orgánica. In: Gelder M, Gath D, Mayou R, editors. Psiquiatría, 2ª edición. México DF: Interamericana McGraw-Hill; 1993. p. 340-99. [ Links ]
9. Valls JJ, Dolz M. Psiquiatría orgánica II. Enfermedades médicas con presentación psiquiátrica. In: Cervilla J, García-Ribera C, editors. Fundamentos biológicos en psiquiatría. Barcelona: Masson; 2000. p. 117-30. [ Links ]
10. Denko JD, Kaelbling R. The psychiatric aspects of hypoparathyroidism. Acta Psychiatrica Scandinavica Suppl 1962; 164: 1-70. [ Links ]
11. Stern RA, Prange AJ. Aspectos neuropsiquiátricos de las neuroendocrinopatías. In: Kaplan HI Sadock BJ, editors. Tratado de psiquiatría, 6ª ed, Vol.1. Buenos Aires: Intermédica; 1997. p. 221-30. [ Links ]
12. Ey H, Bernard P, Brisset CH. Trastornos endocrinos y psiquiatría. In: Ey H, Bernard P, Brisset CH, editors. Tratado de psiquiatría, 8ª ed. Barcelona: Masson; 1992. p. 690-707. [ Links ]
13. Santiago JV, White NH. Diabetes in childhood and adolescence. In: Alberti KGMM, Zimmet P and Defronzo RA, editors. International textbook of diabetes mellitus. London: Wiley; 1998. p. 1095-122. [ Links ]
14. Jacobson AM. Psychological problems and management in patients with diabetes mellitus. In: Alberti KGMM, Zimmet P, Defronzo RA, editors. International textbook of diabetes mellitus. London: Wiley; 1998. p. 1177-90. [ Links ]
15. Polansky W, Anderson B, Lohrer P, Schwartz C, Welch G, Jacobson A. Assessment of diabetes specific distress. Diabetes Care 1995; 18: 754-60. [ Links ]
16. Goodnick PJ, Henry JH, Buki VMV. Treatment of depression in patients with diabetes mellitus. J Clin Psych 1995; 56: 126-36. [ Links ]
17. Dornd LD, Burgess ES, Dubbert B, et al. Psycopathology in patients with endogenous Cushing’s syndrome: ‘atypical’ or melancholic features. Clin Endocrinol 1995; 43: 433-42. [ Links ]
18. Richard Bringhurst F, Demay MB, Kronenberg HM. Hormones and disorders of mineral metabolism. Williams textbook of endocrinology. Philadelphia: WB Saunders Company; 1998. p. 1155-209. [ Links ] ]]>