Absceso epidural espinal con espondilitis. Descripción de un caso
Spinal epidural absceso with spondylitis. Case report
Sr. Director:
El absceso epidural espinal (AEE) es una colección purulenta localizada en el interior del canal raquídeo entre la duramadre y la columna vertebral adyacente. Es una patología poco frecuente, representa entre uno a dos casos de cada 10.000 ingresos hospitalarios en instituciones terciarias (1-3) y su incidencia está aumentando significativamente. Puede presentarse en cualquier edad con moderado predominio masculino en la sexta década de la vida (4).
Se produce generalmente por siembra hematógena directa del espacio epidural a partir de un foco infeccioso lejano (2). El Staphylococcus aureus es el germen causal más frecuente (60-70%) seguido de Streptococcus, gramnegativos y Mycobacterium tuberculosis (25%) como señalan diferentes series (2-3,5-7). El primer mecanismo se registra en pacientes con lesiones penetrantes por extensión (úlceras de decúbito, abscesos paravertebrales, osteomielitis, traumatismos de espalda) y la inoculación e intervención directa al espacio epidural (inyecciones analgésicas, anestesia, cirugía, colocación de catéter y punciones) que ha supuesto un incremento en la incidencia de los abscesos iatrogénicos especialmente en la columna lumbar (2,4). También se registra en procesos infecciosos orofaríngeos, cutáneos, de tejidos blandos, tracto urinario, respiratorio y endocarditis; en pacientes con enfermedades subyacentes predisponentes (diabetes, insuficiencia renal crónica, alcoholismo, VIH) y usuarios de drogas intravenosas. Asienta con mayor frecuencia en la columna dorsal distal (50-80%) y lumbar (17-38%), preferentemente en localización posterior (80%) (2,6) evidenciando discitis u osteomielitis concomitante en la mayoría de los casos (80%) (4). La infección epidural puede producir lesión de la médula espinal por compresión mecánica o indirectamente por trombosis del plexo venoso leptomeníngeo. La clínica habitual es dolor vertebral focal, fiebre, seguida de déficit motor y disfunción neurológica. El diagnóstico clínico de sospecha se confirma con resonancia magnética (RM) con gadolinio porque muestra la localización y extensión del absceso, la capacidad multiplanar, la posibilidad de mostrar tejidos blandos y la gran definición de la lesión con sensibilidades próximas al 100% (1,6,8). El pronóstico depende del cuadro neurológico al ingreso, del diagnóstico precoz y de la instauración de una descompresión quirúrgica temprana mediante laminectomía para preservar la función neurológica (1,6,8), la fijación posterior de la columna para evitar inestabilidad de la misma (9) y, en casos seleccionados, drenaje quirúrgico que permita la tipificación del germen para tratamiento antibiótico (2,7). Presentamos un caso de absceso epidural espinal con espondilitis asociada.
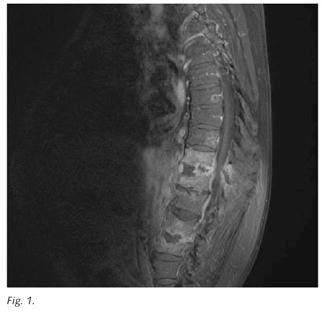
Varón de 68 años con antecedentes de hipertensión arterial, broncopatía crónica, diabetes tipo 2 y consumidor de alcohol de 120 gramos/día. Ocho meses antes presentó un proceso febril con hemocultivos positivos para Staphilococcus aureus betalactamasa positivo. Ingresó por presentar desde dos meses antes y de forma progresiva febrícula de predominio vespertino, dolor dorsolumbar mecánico, parestesias y debilidad en extremidades inferiores, estreñimiento con control esfintéreo, anorexia y adelgazamiento manifiesto. En la exploración física, la palpación de las apófisis espinosas dorsolumbares era dolorosa sin otros hallazgos ni déficits neurológicos. En los análisis practicados destacaba: leucocitos, 12,6 x 109/l, neutrófilos, 84%; hematíes 3,6 x 1012/l; hemoglobina, 9,2 g/dl; hematócrito, 29,4%; plaquetas 550 x 109/l. Glucosa, 170 mg/dl; GGT, 314 U/l. VSG, 120 mm/h; PCR, > 160 mg/l; fibrinógeno, 420 mg/dl; ferritina, 635 ng/ml; haptoglobina, 360 md/d. Proteínas totales, 7,30 g/dl. Inmunofijación policlonal. La radiografía convencional de la columna dorsolumbar evidenció desestructuración severa discal en T10T11 y L1L2. La RM dorsolumbar puso de manifiesto espondilitis en T10T11 y L1L2 y, en nivel T10T11 masa epidural de predomio posterior con destrucción del disco intervertebral (Fig. 1). Se intervino quirúrgicamente con abordaje posterior, practicándose laminectomía con descompresión medular, osteosíntesis en los pedículos T8T9, L3 y drenaje del absceso. Se aspiró abundante material purulento y se aisló Staphylococcus aureus betalactamasa positivo. El dolor mejoró de manera inmediata. Se trató con cloxacilina intravenosa durante dos semanas, prosiguiéndose por vía oral durante otras seis más. A los tres meses del alta hospitalaria se documentó mediante RM con resolución completa del absceso, así como la normalización de los reactantes.
]]> Consideramos de interés el caso por tratarse de una patología infrecuente (0,5 por 10.000 ingresos en nuestro hospital), grave y de no fácil reconocimiento. También por tratarse de un paciente con factores predisponentes y la posible fuente potencial de infección por Staphylococcus aureus con un episodio bacteriémico previo documentado (10). Por la rápida mejoría tras el tratamiento quirúrgico y antibiótico con evolución satisfactoria. Por tratarse de una urgencia neuroquirúrgica e infectológica es importante conocer el AEE para poder sospecharlo y diagnosticarlo precozmente, si es posible en su estadio inicial cuando suele ser oligosintomático. El diagnóstico clínico de sospecha de dolor raquídeo y fiebre, sobre todo en pacientes con factores predisponentes, se confirmará mediante una RM para la actuación neuroquirúrgica y la instauración antibioterapia sin demoras, esencial para evitar secuelas irreversibles.Agradecimiento: A José L. González Darder, neurocirujano, su disponibilidad y colaboración directa en el caso.
R. Monferrer Guardiola, I. Bonig Trigueros, M. Albert Coll, J. M. Marco Lattur
Servicio de Medicina Interna. Hospital General. Castelló
1. Hlavin ML, Kammski HJ, Ross JS, Ganz S. Spinal epidural abscess: A ten-year perspective. Neurosurgery 1990; 27: 177-84.
2. Darouiche RO, Hamill RJ, Greenberg SB, Weathers SW, Musher DM. Bacterial spinal epidural abscess. Review of 43 cases and literature survey. Medicine (Baltimore) 1992; 71: 369-85.
3. Rigamonti D, Liem L, Sampath P, Knoller N, Namaguchi Y, Schreibman DL et al. Spinal epidural abscess: contemporary trends in etiology, evaluation and management. Surg Neurol 1999; 52: 189-96.
4. Bleck TR, Greenlee JE. Absceso epidural. En: Mandell, Douglas, Bennet, editores. Enfermedades infecciosas. Principios y práctica. 5a ed. Madrid: Panamericana 2002; 1: 1252-4.
]]> 5. Danner RL, Hartman BJ. Update of spinal epidural abscess: 35 cases and review of the literature. Rev Infect Dis 1987; 9: 265-74.6. Numaguchi Y, Rigamonti D, Rothman MI, Sato S, et al. Spinal epidural abscess: eva-luation with gadolinium-enhanced MR imaging. Radiographics 1993; 13: 501-20.
7. Khanna RK, Malik GM, Rock JP, Rosemblun ML. Spinal epidural abscess: eva-luation of factors influencing outcome. Neurosurgery 1996; 39: 958-64.
8. Parkinson JF, Sekkon LH. Surgical managament of spinal epidural abscess: selection of approach based on MRI appareance. J Clin Neurosci 2004; 11: 130-3.
9. Rea GL, McGregor JM, Miller CA, Miner ME. Surgical treatment of the spontaneous spinal epidural abscess. Surg Neurol 1992; 37: 274-79.
10. Fernández Fernández FJ, Martínez Vázquez C, Conde Alonso C, Sousa Otero J, Al-faya Fernández B, Sopeña Pérez-Argüelles B. Absceso epidural espinal sin espondilo-discitis. Descripción de cuatro casos. Rev Clin Esp 2005; 205: 545-8.
]]>