ORIGINALES
Evaluación económica del tratamiento con ácido acetilsalicílico más esomeprazol comparado con clopidogrel en la prevención de la hemorragia gastrointestinal
Economic evaluation of the treatment of aspirin plus esomeprazole compared to clopidogrel in gastrointestinal bleeding prevention
Carme Piñol
Unidad de Farmacoeconomía y Relaciones Institucionales, Química Farmacéutica Bayer, S.A., Barcelona, España.
Dirección para correspondencia
]]>
RESUMEN
Objetivo: Evaluar la eficiencia del ácido acetilsalicílico (AAS) más esomeprazol frente a clopidogrel en la prevención de la hemorragia gastrointestinal.
Palabras clave: Ácido acetilsalicílico. Esomeprazol. Clopidogrel. Análisis coste-efectividad. Hemorragia gastrointestinal. Prevención de eventos cardiovasculares. Omeprazol.
ABSTRACT Objective: To evaluate the use of aspirin plus esomeprazole vs. clopidogrel in the prevention of gastrointestinal bleeding. ]]>
Methods: We performed a cost-effectiveness analysis (two-branch decision tree: aspirin plus esomeprazole or clopidogrel) of prevention of gastrointestinal bleeding over a 2-year period, as well as sensitivity analyses. Keywords: Aspirin. Esomeprazole. Clopidogrel. Cost-effectiveness analysis. Gastrointestinal bleeding. Cardiovascular events prevention. Omeprazole.
Results: The total cost of aspirin plus esomeprazole treatment (2,865S/patient free of hemorrhage) was lower than that of clopidogrel (2,965S). Aspirin treatment was dominant. The combination continued to be dominant in all sensitivity analyses. When esomeprazole 40 mg was substituted by omeprazole 40 mg, the cost of combination therapy decreased to 1,934 S/prevented hemorrhage.
Conclusions: The association of esomeprazole and aspirin is more cost-effective than clopidogrel in preventing gastrointestinal bleeding. Aspirin plus omeprazole was even more cost-effective.
Introducción
La eficacia del ácido acetilsalicílico (AAS) a bajas dosis (entre 75 y 300 mg) en la prevención de enfermedades cardiovasculares está bien establecida1, aunque el AAS, incluso a bajas dosis, puede doblar el riesgo de complicaciones gastrointestinales2, especialmente las hemorragias digestivas. En estudios comparativos con otros antiagregantes sólo clopidogrel ha demostrado una reducción relativa del riesgo de muerte por causa vascular, infarto agudo de miocardio (IAM) o ictus superior a la de AAS (-8,7%; p = 0,045), y las complicaciones hemorrágicas también fueron inferiores en el grupo tratado con clopidogrel3. Como consecuencia de ello, la mayoría de guías de actuación en la prevención secundaria de la enfermedad cardiovascular recomiendan el uso de clopidogrel en pacientes alérgicos o intolerantes al AAS4,5.
En los pacientes bajo tratamiento antiagregante, el uso simultáneo de inhibidores de la bomba de protones (IBP) es eficaz para inhibir la secreción de ácido y elevar el pH intragástrico6. Un ensayo clínico reciente ha mostrado que la adición de un IBP (esomeprazol) al tratamiento con AAS reducía sensiblemente la incidencia de complicaciones hemorrágicas respecto a clopidogrel7. El objetivo de este trabajo es realizar un análisis coste-efectividad, desde la perspectiva del Sistema Nacional de Salud (SNS) español, del uso de AAS a bajas dosis más esomeprazol comparado con clopidogrel en la prevención de la hemorragia gastrointestinal (HGI) en pacientes bajo tratamiento antiagregante para la prevención de enfermedades cardiovasculares.
Métodos
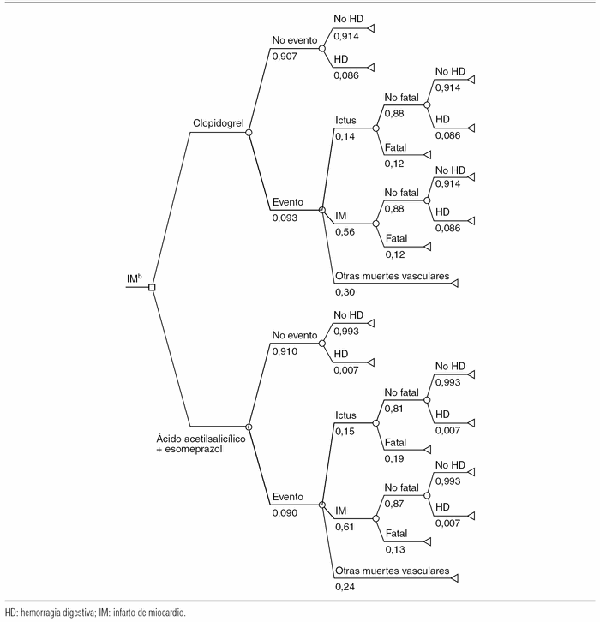
]]> Se realizó un análisis coste-efectividad basado en un árbol de decisión de 2 ramas (fig. 1): AAS más esomeprazol y clopidogrel. La unidad de eficacia fue el porcentaje de pacientes libres de HGI. Sólo se consideraron los costes directos para el SNS. El horizonte temporal fue de 2 años; la tasa de descuento fue del 3% para los costes y no se descontaron los resultados.Figura 1. Árbol de decisión.
Fuentes de información de resultados clínicos
La incidencia de HGI se obtuvo de los datos publicados por Chan et al7, que incluían 320 pacientes con antecedentes de ulcus sangrante que tomaban AAS para prevenir eventos cardiovasculares (CV). Una vez cicatrizadas las úlceras, se distribuyó aleatoriamente a los pacientes en dos grupos: en uno recibían 75 mg de clopidogrel al día más placebo de esomeprazol 2 veces al día, en otro tomaban 80 mg de AAS más 20 mg de esomeprazol 2 veces al día. El tratamiento duró 12 meses. La variable de eficacia fue la recurrencia en el sangrado de las úlceras. La incidencia acumulada de esta complicación fue del 8,6% (13 pacientes; intervalo de confianza (IC) del 95%, 4,1-13,1) en el grupo que recibió clopidogrel y del 0,7% (1 paciente; IC del 95%, 0-2,0) en el que recibió AAS más esomeprazol (diferencia entre grupos, 7,9%; IC del 95%, 3,4-12,4; p = 0,001). Para la incidencia de los eventos CV se utilizaron los datos del subgrupo de pacientes con IAM previo del estudio CAPRIE, que analizó 3.143 casos tratados con clopidogrel y 3.159 tratados con AAS3. El 9,3% (291 eventos) de los tratados con clopidogrel tuvo un evento CV, frente al 9,0% (283 eventos) de los tratados con AAS, sin diferencias estadísticamente significativas.
Fuentes de información sobre costes
Se utilizaron los costes directos del tratamiento de las hemorragias digestivas, del tratamiento agudo y del seguimiento de los dos primeros años de todos los eventos CV no mortales y del tratamiento agudo de los eventos mortales, y el coste de las diferentes terapias utilizadas. El coste de los fármacos se obtuvo del precio de la presentación en el mercado español (PVP con IVA, año 2004): 0,09 S /día para AAS (Adiro® de 300 mg, 30 comprimidos; 2,73 S ), 2,14 S /día para esomeprazol (Nexium® de 40 mg, 14 comprimidos; 29,74 S ) y 2,24 S /día para clopidogrel (Plavix® de 75 mg, 28 comprimidos; 62,79 S ). Se asumió que el SNS financiaba el 100% del tratamiento. Los costes del tratamiento agudo de las hemorragias digestivas y los IAM mortales se obtuvieron de los Grupos Relacionados con el Diagnóstico 174 (hemorragia gastrointestinal con complicaciones), 175 (hemorragia gastrointestinal sin complicaciones) y 123 (transtorno circulatorio con IAM y defunción), extraídos de la base de datos de costes sanitarios de SOIKOS 20058 (año base, 2004). Se asumió que los costes del tratamiento intensivo de los ictus mortales y de las otras muertes por causa vascular eran los mismos que los de las muertes por IAM, dado que no se disponía de estos datos. Los costes del tratamiento intensivo y del seguimiento en los dos años siguientes al acontecimiento, para el IAM y el ictus no mortal, se obtuvieron de Levy et al9 (datos de 1995-1997 que se actualizaron en 2004 usando el índice de precios al consumo (www.ine.es)).
Se realizó un análisis de sensibilidad univariante con diversas posibilidades: 100% de las hemorragias digestivas sin o con complicaciones, uso de esomeprazol de 20 mg, uso de omeprazol de 40 mg, coste del IAM no mortal un 35% inferior, coste del ictus no mortal un 50% superior, uso de AAS de 100 mg y copago del 40%.
Resultados
]]> En la tabla 1 se muestran los resultados del análisis en el caso base. El coste total del tratamiento con AAS más esomeprazol (2.865 S ) resultó ligeramente inferior al coste con clopidogrel (2.965 S ), y el AAS era la alternativa dominante (ahorro de 100,5 S por hemorragia digestiva evitada). El análisis del posible efecto de que el 100% de las hemorragias digestivas no tuviera complicaciones (1.753 S ) o sí las tuviera (2.620 S ), del efecto de los costes totales de los eventos no mortales utilizando los GRD de 20048 (un incremento aproximado del 50% del coste de los ictus y un descenso del 35% del IAM respecto a los datos de Levy et al9), del uso de 100 mg de AAS en lugar de 300 mg (dosis comercializada en España más parecida a la del estudio CAPRIE) y de considerar a toda la población susceptible del copago del 40% no supuso cambios remarcables en los resultados respecto al caso base, y la combinación AAS-esomeprazol fue la dominante en todos los casos.
El uso de esomeprazol 20 mg, sobre todo dada la diferencia de precio con el esomeprazol 40 mg (2,12 frente a 1,48 S /día), incrementó notablemente la diferencia en costes. Al utilizar omeprazol 40 mg en sustitución de esomeprazol 40 mg, el coste por hemorragia evitada en 2 años pasó de los citados 2.965 S (esomeprazol 40 mg más AAS 300 mg) a 1.834 S (omeprazol 40 mg más AAS 300 mg). Este cambio se debió al menor coste del omeprazol 40 mg (0,66 S /día frente a 2,24 S /día con esomeprazol 40 mg).
Discusión
La adición de un IBP al tratamiento con AAS representa una opción dominante frente a clopidogrel en la prevención de la HGI en pacientes con IAM previo, lo que indica que la combinación de un IBP y AAS a bajas dosis es una opción clínica y económicamente justificada en pacientes con antecedentes de hemorragia intestinal que requieran tratamiento antiagregante. Los análisis de sensibilidad realizados no alteran esta conclusión, y son más favorables al tratamiento combinado cuanto menor es el coste del IBP.
Aunque en el caso base de este estudio se utilizó el esomeprazol como IBP (el fármaco utilizado en el único ensayo clínico que analizó la comparación de interés para esta evaluación económica)7, su sustitución por omeprazol estaría justificada, ya que diversos trabajos han mostrado que no hay diferencias significativas entre ambos fármacos en cuanto a su eficacia para disminuir la secreción gástrica de ácido o en la erradicación del Helicobacter pylori10. Las posibles ventajas de añadir un IBP al clopidogrel parecen menores, ya que en un reciente trabajo11 que comparó la incidencia de úlceras no cicatrizadas en pacientes tratados con AAS o clopidogrel (129 pacientes con enfermedad ulcerosa inducida por el uso de AAS y tratados con omeprazol fueron aleatorizados a clopidogrel o seguir con AAS) no halló diferencias estadísticamente significativas (en pacientes con úlceras pépticas activas y un riesgo leve-moderado de sangrado o sangrado recurrente) entre los tratados con clopidogrel más omeprazol y los que siguieron con AAS más omeprazol, lo que sugiere que el tratamiento con clopidogrel más omeprazol no aporta beneficios clínicos frente al tratamiento con AAS más omeprazol (y aumentaría los costes desde 0,75 a 2,90 S /día).
Entre las limitaciones de este estudio cabe señalar que las estimaciones se han realizado partiendo de subgrupos de pacientes concretos (con antecedentes de hemorragia digestiva por ulcus gástrico para la estimación de la prevención del sangrado, y antecentes de IAM para la estimación de la incidencia de nuevos eventos cardiovasculares) y de información procedente básicamente de dos ensayos. Igualmente, se ha utilizado un horizonte temporal de 2 años asumiendo la misma incidencia de HGI que en el primer año, y no se han descontado los resultados.
El trabajo de Chan et al7, utilizado como fuente de datos en este trabajo, concluía que el uso de AAS más esomeprazol es superior al de clopidogrel en la prevención de sangrados recurrentes, aspecto que contradice las actuales recomendaciones de que los pacientes con intolerancia gastrointestinal al AAS sean tratados con clopidogrel4,5. Nuestro trabajo aporta la información añadida de que, desde la perspectiva del SNS, la adición de esomeprazol al tratamiento con AAS tiene una mejor relación coste-efectividad que el uso de clopidogrel, relación aún más favorable cuando se utiliza un IBP de menor coste que esomeprazol.
]]>Agradecimientos
La autora quiere expresar su agradecimiento a Jaume Puig-Junoy y Elena Guardiola, por su colaboración y comentarios.
Conflicto de intereses
La autora trabaja para Química Farmacéutica Bayer, fabricante de una de las marcas más conocidas de ácido acetilsalicílico. Dicha firma no comparte necesariamente los contenidos de este trabajo.
Bibliografía
1. Lanas A, Fernández A. ¿Deben administrarse protectores gástricos a los pacientes coronarios que toman dosis bajas de Aspirina® de forma crónica? Rev Esp Cardiol. 2001;54:1361-4. [ Links ] 2. García Rodríguez LA, Hernández-Díaz S, De Abajo FJ. Association between aspirin and upper gastrointestinal complications: systemic review of epidemiologic studies. Br J Clin Pharmacol. 2001;52:563-71. [ Links ] 3. CAPRIE Steering Commitee. A randomised, blinded, trial of clopidogrel versus aspirin in patients at risk of ischaemic events (CAPRIE). Lancet. 1996;348:1329-39. [ Links ] 4. Spinler SA, Hilleman DE, Cheng JWM, Howard PA, Mauro VF, López LM, et al. New recommendations from the 1999 American College of Cardiology/American Heart Association. Acute Myocardial Infarction Guidelines. Ann Pharmacother. 2001;35:589-617. [ Links ] 5. Patrono C, Bachmann F, Baigent C, Bode C, De Caterina R, Chambonnier B, et al. Expert consensus document on the use of antiplatelet agents. Eur Heart J. 2004;25:166-81. [ Links ] 6. Klotz U, Schwab M, Treiber G. CYP2C19 polymorphism and proton pump inhibitors. Basic Clin Pharmacol Toxicol. 2004;95:2-8. [ Links ] 7. Chan FKL, Ching JYL, Hung LCT, Wong VWS, Leung VKS, Kung NNS, et al. Clopidogrel versus aspirin and esomeprazole to prevent recurrent ulcer bleeding. N Engl J Med. 2005;352:238-44. [ Links ] 8. SOIKOS. Base de datos de costes sanitarios. Versión 2.2. Barcelona: SOIKOS; 2005. [ Links ] 9. Levy E, Gabriel S, Dinel J. The comparative medical costs of atherothrombotic disease in European countries. Pharmacoeconomics. 2003;21:651-9. [ Links ] 10. Vergara M, Vallve M, Gisbert JP, Calvet X. Meta-analysis: comparative efficacy of different proton-pump inhibitors in triple therapy for Helicobacter pylori eradication. Aliment Pharmacol Ther. 2003;18:647-54. [ Links ] 11. Ng FH, Wong BCY, Wong SY, Chen WH, Chang CM. Clopidogrel plus omeprazole compared with aspirin plus omeprazole for aspirin-induced symptomatic peptic ulcers/erosions with low to moderate bleeding/re-bleeding risk: a single-blind, randomised controlled study. Aliment Pharmacol Ther. 2004;19:359-65. [ Links ]
 Correspondencia:
Correspondencia:
Carme Piñol.
Unidad de Farmacoeconomía y Relaciones Institucionales.
Departamento de Investigación y Desarrollo.
Química Farmacéutica Bayer, S.A.
Pau Claris, 196. 08037 Barcelona. España.
Correo electrónico: carmen.pinol.cp@bayer.es
Recibido: 18 de mayo de 2005.
Aceptado: 29 de septiembre de 2005.