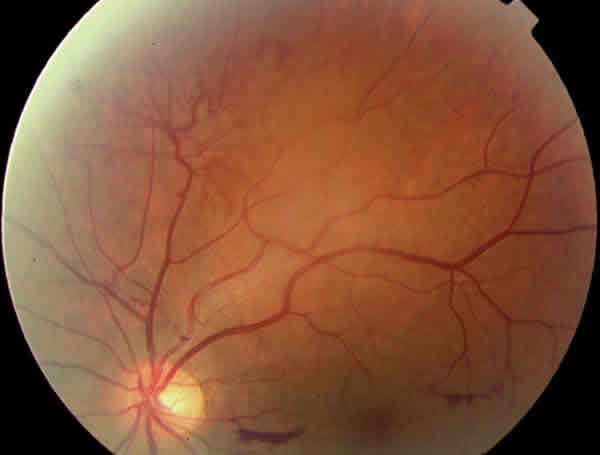
Fig. 1. Retinografía de OI con neovascularización extrapapilar y
hemorragias prerretinianas en polo posterior.
COMUNICACIÓN CORTA
RETINOPATÍA PROLIFERATIVA POR RADIACIÓN
PROLIFERATIVE RADIATION RETINOPATHY
SUÁREZ BARAZA J1, GARCÍA GONZÁLEZ J2, CALZADO HINOJOSA J1,
MIRALLES DE IMPERIAL J2
| RESUMEN Caso Clínico: Mujer de treinta años, tratada con radioterapia por un glioma frontal tres años atrás, que refería déficit de agudeza visual en el ojo izquierdo (OI). Presentaba una retinopatía isquémica proliferante en OI y no proliferante en el derecho, lo cual fue confirmado mediante angiografía fluoresceínica. La paciente fue panfotocoagulada, quedando estabilizada la agudeza visual Palabras clave: Radioterapia, retinopatía proliferativa. ]]> | SUMMARY Case report: A thirty year-old-woman that had received radiotherapy three years before for a frontal glyoma consulted because of diminished visual acuity in her left eye. Examination showed a proliferative radiation retinopathy in the left eye and non-proliferative radiation retinopathy in the right eye that was confirmed by fluorescein angiography. The patient was treated with panretinal photocoagulation, and her visual acuity remained stable. Key words: Radiation therapy, proliferative retinopathy. |
Recibido:26/12/02. Aceptado: 10/4/03.
Servicio de Oftalmología II. Hospital Universitario Virgen de la Arrixaca. Cátedra de Oftalmología. Universidad de Murcia.
Murcia. España.
1 Licenciado en Medicina. ]]>
2 Doctor en Medicina.
Correspondencia:
J. Suárez Baraza
C/. Infantas, 9, 4.º C
28300 Aranjuez (Madrid)
España
INTRODUCCIÓN
La retinopatía por radiación, a pesar de la mejoría de la localización y cálculo de las dosis a emplear, continúa siendo una seria complicación de la radioterapia. Puede aparecer muchos años después del tratamiento, por lo que es necesario un seguimiento riguroso de estos pacientes.
CASO CLÍNICO
]]> Mujer de treinta años que acudió a nuestro servicio por presentar un déficit de agudeza visual en el ojo izquierdo (OI).Entre los antecedentes personales destacaba un glioma frontal que fue tratado con radioterapia (teleterapia) tres años antes.
La agudeza visual corregida era de 0,8 en ojo derecho (OD) y movimiento de manos en OI. La presión intraocular, motilidad ocular extrínseca y examen con lámpara de hendidura fueron normales.
En la oftalmoscopia presentaba un hemovítreo en OI. Tras descartar desprendimiento de retina o tumor intraocular mediante ecografía-B se esperó a que se reabsorviera la hemorragia.
A las dos semanas la agudeza visual era 0,1. En la exploración del OI se observó una neovascularización a nivel de la arcada temporal superior y en el polo posterior dos hemorragias prerretinianas (figs. 1 y 2). En el OD presentaba microaneurismas periféricos, sin neovascularizaciones.

Fig. 1. Retinografía de OI con neovascularización extrapapilar y
hemorragias prerretinianas en polo posterior.
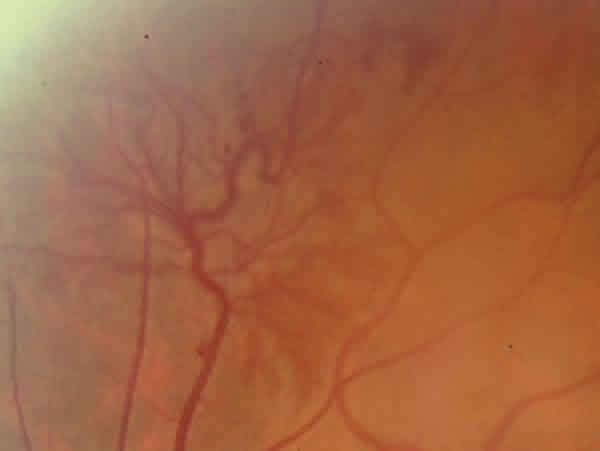
Fig. 2. Detalle de la neovascularización retiniana del OI.
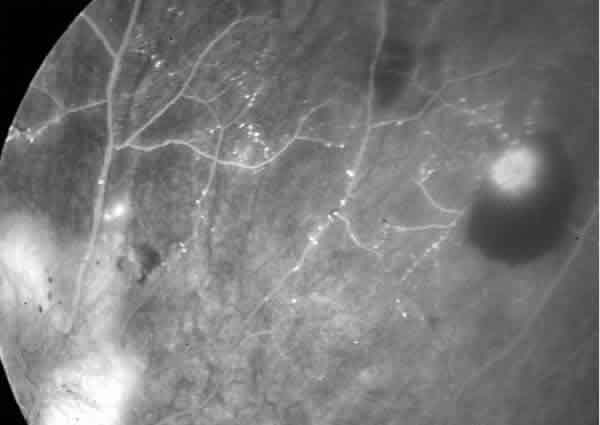
Figs. 3 y 4. Angiografía fluoresceínica (AFG) del OI donde se aprecian
las áreas de isquemia y las alteraciones microvasculares.
Se decidió panfotocoagular con láser argón ambos ojos, quedando la agudeza visual estabilizada en 0,2 (OI) y 0.8 (OD) a los dos meses del tratamiento (figs. 5 y 6).
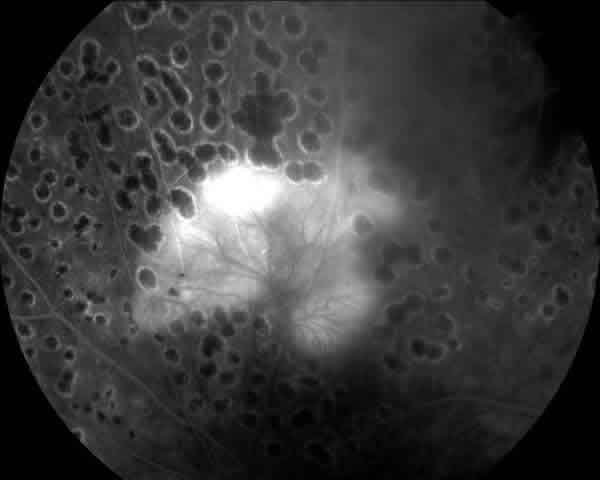
Fig. 5. Detalle de la AFG del OI tras la primera sesión de láser
rodeando la neovascularización.
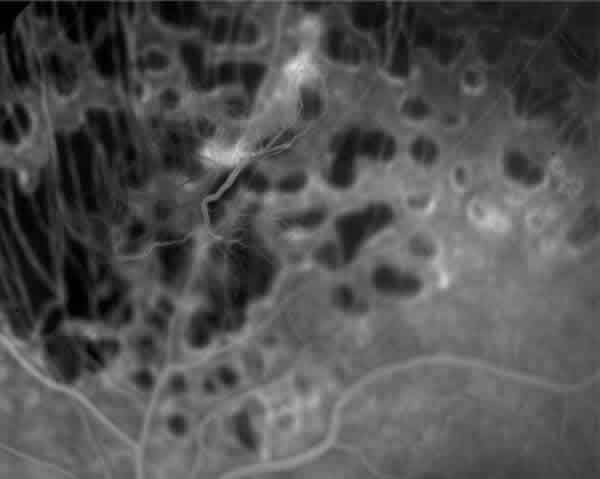 ]]>
Fig. 6. Detalle de la neovascularización después de fotocoagular
]]>
Fig. 6. Detalle de la neovascularización después de fotocoagular
el penacho neovascular.
DISCUSIÓN
La retinopatía por radiación es una microangiopatía oclusiva crónica. El daño primario ocurre a nivel de los capilares, produciéndose una pérdida focal de pericitos y células endoteliales, así como un acúmulo de fibrina que engrosa la pared vascular. Todo ello origina un déficit de perfusión capilar que, en caso de ser muy extenso, conduce a la formación de neovasos con la consiguiente posibilidad de desarrollar hemorragias vítreas (1).
Muchos autores afirman que la circulación coroidea juega un importante papel en la fisiopatología de esta enfermedad, habiéndose demostrado mediante verde de indocianina una hipoperfusión de la coriocapilar por afección de las arteriolas precapilares, así como la formación de colaterales de drenaje como medida compensatoria. Probablemente el daño obstructivo de la circulación coroidea anterior represente el factor crítico que desencadene el resto de acontecimientos (2,3).
Debido a la obstrucción de los vasos ciliares la neuropatía óptica acompaña frecuentemente a esta entidad (4).
La radiación también produce una atrofia del epitelio pigmentario retiniano y una alteración de los fotorreceptores, originando con ello una pérdida de células bipolares y ganglionares (5).
Los cambios clínicos más precoces son microaneurismas y telangiectasias producto de la incompetencia vascular. Estos cambios se demuestran angiográficamente mediante la aparición de amplias zonas de no perfusión capilar, que pueden ser indistinguibles de las de una retinopatía diabética. El daño producido por la radiación en la circulación ciliar, coroidea y retiniana es mucho más extenso que en la retinopatía diabética lo cual confiere un peor pronóstico a esta entidad (4).
Es una enfermedad dosis dependiente de evolución lentamente progresiva, necesitándose entre 11-60 GY de irradiación para que aparezca, aunque se han descrito casos con dosis menores. Los principales factores que influyen en su desarrollo y progresión son la dosis total, la fracción de dosis diaria, una microangiopatía previa o un tratamiento quimioterápico coadyuvante (1,4).
]]> Se han descrito intervalos entre la irradiación externa y la detección de la retinopatía de 1 y 8,5 años con una media de 4,7 años. En nuestro caso la paciente había sido tratada tres años atrás sin que fuera posible averiguar las dosis empleadas.El edema y la isquemia macular son las principales causas de déficit visual (3).
La mayoría de los autores consideran que estos enfermos se benefician de la fotocoagulación precoz del edema macular aunque no en la medida de la retinopatía diabética, debido a la mayor extensión de las áreas de no perfusión capilar (4).
Se ha documentado que la panfotocoagulación retiniana detiene y hace regresar los neovasos en la retinopatìa proliferativa, sin embargo la mayoría desarrollan agudezas visuales inferiores a 20/200 y ninguno obtiene agudezas superiores a 20/50, debido al carácter progresivo de esta patología y a la asociación de causas intratables de déficit visual como neuropatías ópticas e isquemias maculares (4). En nuestro caso se consiguió detener la proliferación en OI y evitar que apareciera en OD, pero no se pudieron revertir los efectos del edema macular.
Pensamos que los pacientes que reciben irradiación de cabeza y cuello deben ser vigilados por la posible aparición de una retinopatía proliferativa ya que un diagnóstico precoz de la misma puede beneficiarse del tratamiento con láser. Por otra parte, oncólogos radioterápicos y oftalmólogos deberíamos concienciarnos de que continúa siendo una seria complicación de la radioterapia.
BIBLIOGRAFÍA
1. Kinyoun JL , Lawrence BS , Barlow WE.Proliferative radiation retinopathy.Arch Ophthalmol 1996; 114: 1097-1100. [ Links ]
2. Kjoichi T, Shhogi K, Kanemitsu M, Takayuki T, Koichi S. Radiation choroidopathy with remodeling. Am J Ophthtalmol 1998; 125: 367-373. [ Links ]
3. Midena E, Segato T,Valenti M, Decli Angeli C, Bertoja E, Piermarocchi S. The effect of external eye irradiation on choroidal circulation. Ophthalmology 1996; 103: 1651-1660. [ Links ]
4. Kinyoun JL, Zamber RW, Lawrence BS, Barlow WE, Arnold AM. Photocoagulation treatment for clinically significant radiation macular oedema. Br J Ophthtalmol 1995; 79: 144-149. [ Links ]
5. Krebs IP, Krebs W, John C, Merriam JC, Gouras P, Jones IS. Radiation retinopathy:electron microscopy of retina and optic nerve. Histol Histopath 1992; 7: 101-110. [ Links ] ]]>