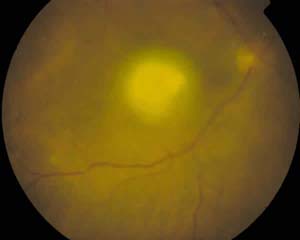
Fig. 1. Retinografía OD mostrando gran infiltrado
foveal subretiniano. ]]>
PANUVEÍTIS COMO POSIBLE MANIFESTACIÓN
OFTALMOLÓGICA DE LA ENFERMEDAD
DE KIKUCHI-FUJIMOTO
PANUVEITIS AS A POSIBLE OPHTHALMIC COMPLICATION
OF KIKUCHI-FUJIMOTO DISEASE
PÉREZ ÁLVAREZ MJ1, MORENO LÓPEZ M1
| RESUMEN Caso clínico: Se presenta el caso de una mujer de 37 años con enfermedad de Kikuchi-Fujimoto confirmada histológicamente, con panuveítis, vasculitis y edema macular con infiltrados subretinianos, posiblemente en el seno de una recidiva de la enfermedad, con buena respuesta al tratamiento inmunosupresor (metotrexate) que fue instaurado ante la falta de respuesta al tratamiento corticoideo sistémico y la importante amenaza visual por la afectación macular.
| SUMMARY Clinical case: A 37 year old female with histologically proven Kikuchi-Fujimoto disease is presented. She developed panuveitis, vasculitis and subretinal macular infiltrate, probably as a recurrence of the disease. Immunosuppressive treatment (methotrexate) was initiated in the absence of response to systemic steroid therapy and threat to vision owing to macular involvement. Key words: Kikuchi-Fujimoto, panuveitis, methotrexate. |
Recibido: 26/3/04. Aceptado: 24/1/05.
Hospital Universitario de Guadalajara. España.
1 Licenciado en Medicina.
INTRODUCCIÓN
La enfermedad de Kikuchi Fujimoto (EKF) o linfadenitis necrotizante subaguda es una enfermedad de curso benigno, habitualmente autolimitada, que se caracteriza por la presencia de adenopatías cervicales y fiebre (1-5).
Presentamos un caso de EKF con afectación ocular.
]]> CASO CLÍNICOMujer de 37 años que acude por pérdida de agudeza visual (AV) en ojo derecho (OD) enrojecimiento y dolor.
La paciente debutó dos años antes con fiebre, disuria y adenopatía axilar derecha.
Las pruebas complementarias fueron normales o negativas, por tanto se descartó enfermedad autoinmune asociada (hemograma, bioquímica, coagulación, sistemático orina, proteinograma, proteína C reactiva, factor reumatoide, ANA, ANCA, enzima convertidora de angiotensina-ECA, hemocultivo, urocultivo, HLA-B27; serologías de lúes, toxoplasma, hepatitis ByC, citomegalovirus, Epstein-Barr virus, brucelosis y fiebre Q; Ca125 y antígeno carcinoembrionario; radiografía tórax, abdomen, manos y pies, ecografía abdomen y tomografía axial computarizada toracoabdominal). El diagnóstico se confirmó por biopsia compatible con linfadenitis necrotizante, planteándose diagnóstico diferencial con linfoma, tuberculosis y neoplasia de mama. Estos cuadros se descartaron mediante análisis inmunohistoquímico y cultivo en medio Lowestein de la lesión, Mantoux, detección de bacilos ácido-alcohol resistentes en esputo y mamografía.
El tratamiento inicial fue indometacina oral (Flogoter Retard, Cáps., ESTEDI, Barcelona, España) sustituyéndose por prednisona 40 mg/24 h, tras la aparición de artritis carpo y metacarpofalángicas y adenopatías supraclavicular y torácica, posteriormente se añadió metotrexate (7,5 mg/semana), permaneciendo asintomática.
Acudió a nuestra consulta tras haber suspendido voluntariamente el tratamiento hacía 14 meses.
La exploración del OD presenta: AV: 0,1. Tyndall celular2+. Tonometría: 18 mmHg. Edema macular con infiltrado amarillo subretiniano foveal muy denso y envainamientos de arteriolas perifoveales, con vitritis1+ (fig. 1) La angiofluoresceingrafía (AFG) muestra fuga en arteriolas perifoveales desde tiempos precoces y efecto pantalla inicial del infiltrado, con hiperfluorescencia tardía. Tinción tardía de paredes venosas sin obstrucciones vasculares. Hiperfluorescencia papilar tardía (figs. 2 y 3). Siendo el OI normal.

Fig. 1. Retinografía OD mostrando gran infiltrado
foveal subretiniano. ]]>
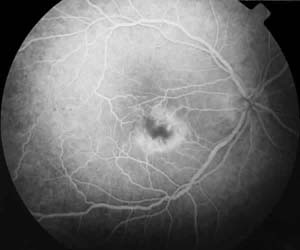
Fig. 2. Angiofluoresceingrafía OD en tiempos precoces
muestra fuga desde arteriolas perifoveales y efecto
pantalla inicial del infiltrado.
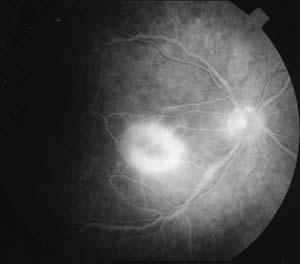
Fig. 3. Angiofluoresceingrafía OD con hiperfluorescencia
tardía del infiltrado subretiniano.
]]>
Todas las pruebas complementarias realizadas resultaron normales o negativas: hemograma, coagulación, bioquímica, factor reumatoide, proteína C reactiva, analítica de orina, ECA, ANCA, anticuerpos anticardiolipina, ANA, proteinograma, Mantoux, serología de toxoplasma, lúes y hepatitis B y C.La paciente rechazó tratamiento sistémico, por tanto se inició tratamiento con triamcinolona acetónido 40 mg (1 ml) subtenoniano, colirio ciclopléjico/8 h y colirio prednisolona/2 h.
En la primera semana, evolucionó de forma tórpida, con disminución de la AV hasta cuenta dedos a 70 cm, aumento de la exudación subretiniana y vitritis3+, por ello se instauró tratamiento con corticoides sistémicos 1 mg/kg/24 h (70 mg).
La uveítis anterior remitió a los 15 días del inicio de corticoides tópicos y tras 1 semana de prednisona 70 mg/24 h, por tanto se suprimió paulatinamente el tratamiento tópico. Tras un mes de tratamiento (50 mg/24 h) la AV descendió a cuenta dedos a 30 cm y la paciente comenzó a tener sensación de quemazón en el dorso de las manos, igual que en el episodio previo. En colaboración con medicina interna, se decidió reiniciar el tratamiento con metotrexate12,5 mg/sem vía oral y mantener la prednisona 50 mg/24 h, se asociaron carbonato cálcico 1 c/24 h, ácido fólico 1 c/24 h. Cada 4 semanas se realizaron los controles consistentes en hemograma y bioquímica hepática .
Durante los 3 meses siguientes la inflamación disminuyó progresivamente, con mejoría de la AV a cuenta dedos a 1,5 m (fig. 4). Por tanto se disminuyó la dosis de metotrexate a 7,5/sem y la de prednisona a 30 mg/24 h.
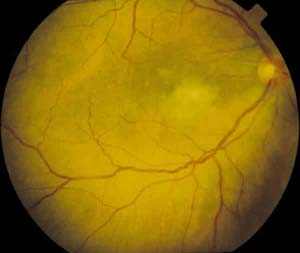
Fig. 4. Retinografía OD donde se aprecia la reducción
del infiltrado subretiniano.
En el momento actual, a los 11 meses, las artralgias han mejorado y la exploración es la siguiente: AV: 0,2 mácula con aspecto cicatricial con membrana epirretiniana sin vitritis (fig. 5). La AFG muestra hiperfluorescencia por tinción de la lesión cicatricial y leve distorsión vascular ocasionada por la membrana epirretiniana (fig. 6). Tratamiento de mantenimiento (metotrexate 7,5 mg/semana y prednisona 5 mg/24).
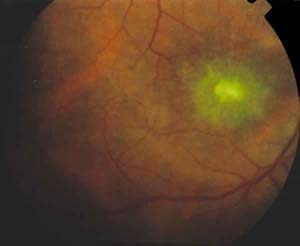
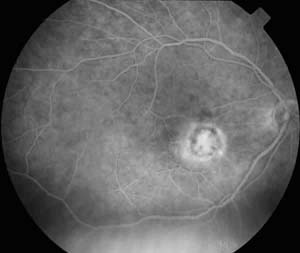
Fig. 6. Angiofluoresceingrafía OD la que no se
objetiva actividad.
DISCUSIÓN
Las manifestaciones oftalmológicas asociadas a la EKF son infrecuentes, en la bibliografía hemos encontrado tres casos: una mujer de 18 años (1) que debutó con adenopatía cervical y linfocitosis. Dos años más tarde presentó una uveítis anterior, que recidivó como panuveítis. Ambos episodios remitieron con corticoides tópicos. Una mujer de 18 años (2) que presenta edema palpebral, fiebre, artralgias y linfadenitis cervical. Los autores consideraron que el edema palpebral era debido a infiltración glándula lagrimal, y lo trataron con inyecciones locales de corticoesteroides. Un varón de 16 años (3) que presentó uveítis anterior bilateral, adenopatía cervical y fiebre. Su uveítis respondió al tratamiento tópico.
]]> El curso de la EKF es habitualmente benigno y autolimitado, por lo que destaca la agresividad del caso presentado tanto en su afectación sistémica inicial como la panuveítis con grave afectación de AV, ambas precisaron tratamiento inmunosupresor.Una de las principales dificultades de este cuadro reside en el diagnóstico diferencial en especial, LES y linfoma no Hodgkin. Además se ha asociado a otros procesos autoinmunes (4,5). En este caso la confirmación histológica de la lesión y las pruebas complementarias, permiten descartar otras causas de linfadenitis necrotizante o panuveítis con retinocoroiditis concomitantes.
Existen muy pocos casos de esta enfermedad con afectación ocular, por tanto posteriores publicaciones confirmarán si la panuveítis con vasculitis de esta paciente es una manifestación de la enfermedad o si sólo es una coincidencia. Aunque la aparición concomitante de artralgias similares al episodio previo, la normalidad de las pruebas complementarias y la buena respuesta al metotrexate sugieren que pudiera tratarse del mismo proceso.
BIBLIOGRAFÍA
1. Taguri AH, McIlwaine GG. Bilateral panuveitis: a posible association with Kikuchi-Fujimoto disease. Am J Ophthalmol 2001; 132: 419-421. [ Links ]
2. Roger M, Hopfner C, Loiselet G, Libbrecht E, Bressieux JM, Fur A. Eyelid edema revelating Kikuchis disease.Ann Dermatol Venereol 1999; 126: 826-828. [ Links ]
3. Kim SH, Kim SJ, Chung H, Lee HS, Kim HB, Park KH. Bilateral anterior uveitis as an unusual manifestation of Kikuchi-Fujimoto disease. Rheumatology 2004; 43: 1056-1057. [ Links ]
4. Mohanty SK, Arora R; Saha M. Kikuchi-Fujimoto disease: an overview. J Dermatol 2002; 29: 10-14. [ Links ]
5. Calvo Romero JM. Enfermedad de Kikuchi-Fujimoto (linfadenitis necrotizante histiocitaria). Rev Clin Esp 2002; 202: 94-95. [ Links ] ]]>