CELULITIS PRESEPTAL Y ORBITARIA EN LA INFANCIA: PRESEPTAL AND ORBITAL CELLULITIS IN CHILDHOOD: DURÁN-GIMÉNEZ-RICO MC1, BOTO-DE-LOS-BUEIS A2, ALBERTO MJ1, GONZÁLEZ-IGLESIAS MJ1, RESUMEN Objetivo: Evaluar retrospectivamente la respuesta al tratamiento antibiótico empírico de las celulitis preseptales y orbitarias en niños. ]]>
Método: Se incluyeron nueve pacientes (cinco hombres y cuatro mujeres) ingresados en nuestro hospital por celulitis preseptal u orbitaria desde octubre-02 a octubre-03. Palabras clave: Celulitis, orbitaria, infancia, tratamiento, antibióticos, dacriocistitis. ABSTRACT Purpose: To evaluate retrospectively the response of preseptal and orbital cellulitis in children to empiric antibiotic treatment. Key words: Cellulitis, orbital, childhood, treatment, antibiotics, dacryocystitis. Recibido: 12/4/04. Aceptado: 20/9/05. INTRODUCCIÓN Las celulitis orbitarias pueden ser preseptales u orbitarias. En ausencia de traumatismo periorbitario o infección local, el 90% de todos los casos de celulitis orbitaria esta causada por sinusitis paranasal (1). Casi todas las infecciones sinusales que se extienden a las regiones periorbitaria y orbitaria tienen su origen en el seno etmoidal, mientras que muy raramente, infecciones de los senos frontal o maxilar, o del saco lagrimal, se extienden a órbita o periórbita (2). La comunicación hematógena mediante venas avalvulares entre los senos y la órbita, y los orificios neurovasculares de los senos etmoidales favorecen que ésta sea la vía de infección orbitaria más común en la infancia (1). El compromiso del estado inmunitario local (IgA e IgG nasales) y sistémico (hipogammaglobulinemia, inmunosupresión por quimioterapia), favorece también que algunos niños sean más susceptibles a las complicaciones orbitarias de las sinusitis (2). La incidencia de celulitis orbitaria ha disminuído desde la introducción de la vacuna del Haemophilus influenzae tipo B (3). También la etiología bacteriana ha cambiado tras la introducción de esta vacuna. La vacuna del Haemophilus influenzae tipo B se introdujo en Estados Unidos de manera obligatoria en 1990, y sin embargo en España no fue obligatoria en las 17 comunidades autónomas hasta 1998. En la era pre-vacunal el germen más frecuentemente aislado era el H. influenzae tipo B, mientras que en la era post-vacunal los gérmenes productores de celulitis son presumiblemente los que originan sinusitis (4), de los cuales el más frecuente es el Streptococcus pneumoniae. H. Influenzae tipo B ha dejado de ser por tanto el patógeno más significativo en celulitis preseptal y orbitaria en niños, y su manejo debería modificar la pauta de antibióticos establecida (5,6). En nuestro país no existe consenso en el manejo de esta patología y nos planteamos el interés de contrastar nuestros casos con lo publicado hasta el momento. De esta manera el objetivo de este estudio fue valorar las características de los niños ingresados por infección orbitaria y su respuesta al tratamiento estandarizado en nuestro centro (cefuroxima o cefotaxima iv).
RESPUESTA A ANTIBIOTERAPIA INTRAVENOSA
RESPONSE TO INTRAVENOUS ANTIBIOTICS
GABARRÓN-HERMOSILLA MI1, ABELAIRAS-GÓMEZ J2
Resultados: Cuatro pacientes (44,4%) respondieron al tratamiento antibiótico empírico (R), y cinco (55,5%) no respondieron (NR) y necesitaron la asociación de un segundo antibiótico para resolver la infección.
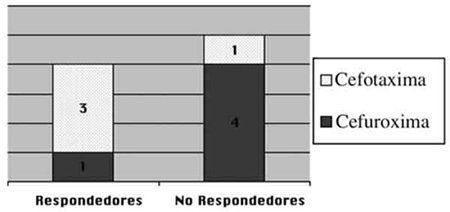
La presencia de infección respiratoria aguda de vías altas (IRA), fue la enfermedad más comunmente asociada en ambos grupos (R y NR). Sin embargo encontramos dos casos de dacriocistitis aguda en el grupo NR. Cuatro pacientes (44,4%) fueron tratados con cefotaxima iv, y cinco (55,5%) con cefuroxima iv como primera opción empírica. Conseguimos resolución de la infección en tres de cuatro pacientes tratados con cefotaxima. Sin embargo sólo un paciente de los cinco tratados con cefuroxima respondió.
Conclusiones: Se ha encontrado una alta prevalencia de dacriocistitis aguda como causa potencial de la celulitis. Los niños con celulitis preseptal y orbitaria respondieron mejor a cefotaxima que a cefuroxima. La presencia de dacriocistitis aguda se asoció a falta de respuesta a la cefuroxima.
Method: We included nine patients (five male and four female) admitted to our hospital between October 2002 and October 2003 because of preseptal or orbital cellulitis.
Results: Four patients (44.4%) responded to empiric antibiotic treatment (R); five (55.5%) did not respond (NR) and required a second antibiotic to resolve the infection. The presence of an upper respiratory infection was the most common associated disease in both groups, R and NR. However we also found two cases of acute dacryocystitis in the NR.
Four patients (44.4%) were treated with cefotaxime intravenously with the infection resolving in three of these. Five patients (55.6%) were treated with cefuroxime intravenously as first empiric option, however only one patient responded. ]]>
Conclusions: We found a high prevalence of acute dacryocystitis as a potential cause of the cellulitis. Children with preseptal and orbital cellulitis responded better to cefotaxime than to cefuroxime. The presence of acute dacryocystitis was associated with a lack of response to cefuroxime (Arch Soc Esp Oftalmol 2005; 80: 511-516).
«Oculos». Hospital San Rafael. Madrid. España.
1 Licenciado en Medicina.
2 Doctor en Medicina.
Correspondencia: - ]]>
Ana Boto de los Bueis
C/. O'Donnell, 32, 1.º B
28009 Madrid
España
E-mail: anaboto@wanadoo.es
Se ha recogido retrospectivamente los datos de los niños ingresados por infección orbitaria en nuestro centro en un año, desde octubre de 2002 hasta octubre de 2003. Los niños que respondieron al tratamiento antibiótico en régimen ambulatorio y no requirieron ingreso no se incluyeron en este estudio. Se estableció el diagnóstico de celulitis preseptal cuando se trataba de una inflamación periorbitaria, no acompañada de disminución de la agudeza visual, proptosis u oftalmoplegia, y de celulitis orbitaria (postseptal) cuando sí aparecían estos signos (2).
Los niños ingresaban en el Servicio de Pediatría del hospital, donde se les extraían hemocultivos si su temperatura superaba los 38,2ºC, y se les trataba inicialmente con una cefalosporina de segunda (cefuroxima) (Zinnat; Glaxosmithkline, S.A.; Madrid; España) o de tercera generación (cefotaxima) (Cefotacima Normon EFG; Laboratorios Normon, S. A.; Madrid; España) por vía intravenosa (iv) independientemente de las características de la celulitis o del niño. Como analgésico-antipirético se utilizaba ibuprofeno oral. Diariamente eran valorados por un pediatra y por un oftalmólogo, y se realizaba inicialmente una valoración otorrinolaringológica. Si la evolución clínica era favorable, en el momento en que desaparecía la fiebre y los síntomas locales, el niño continuaba el tratamiento en su domicilio con cefuroxima oral (15 mg/kg/día) al menos siete días más. Si a las 24 horas de iniciada la antibioterapia iv no se objetivaba mejoría se realizaba una tomografia axial computerizada (TAC) orbitaria, y se asociaba un segundo antibiótico iv hasta la resolución de los síntomas.
Se definieron como Respondedores (R) a los niños con mejoría clínica a las 24 h de instaurada la antibioterapia iv, y como No Respondedores (NR) a los niños con estabilidad o empeoramiento clínico tras 24 h de antibioterapia iv.
RESULTADOS
Nueve niños (cinco hombres y cuatro mujeres), con una edad media de 3,22 años (1-8 años) ingresaron en nuestro centro desde octubre de 2002 hasta octubre de 2003. Todos los ingresos se realizaron en los meses de febrero (dos niños), marzo (un niño), abril (cinco niños), y mayo (un niño). La mayoría de los niños (7 casos) habían presentado una IRA los días previos a la infección orbitaria, y de estos cinco niños presentaron moco en cavum como hallazgo significativo de la exploración otorrinolaringológica. Un caso presentó secreción conjuntival, y un caso no presentó ningún antecedente. En dos niños, uno de 3 años y otro de 4 años, fue mayor la inflamación del párpado inferior que del superior por lo que se valoró como posible origen una dacriocistitis aguda. Ninguno de estos dos niños tenía antecedentes de obstrucción congénita de vía lagrimal o de epífora previamente.
Se realizaron hemocultivos en dos niños y cultivo de exudado conjuntival en 1 niño, que fueron negativos. En uno de los niños con dacriocistits aguda se realizó un drenaje del saco y el cultivo del exudado también fue negativo. Las recogidas de estas muestras se realizaron después de iniciado el tratamiento antibiótico.
Siete de los niños cumplían criterios de celulitis preseptal y dos de los niños presentaron a su ingreso limitación en la supraducción del ojo afectado. Sin embargo sólo uno de los niños con limitación presentó un absceso subperióstico en la TAC, localizado en la pared medial orbitaria.
El antibiótico utilizado inicialmente fue cefuroxima iv (15 mg/kg/día) en cinco niños, y cefotaxima iv (150 mg/kg/día) en cuatro niños. De los nueve niños ingresados, cinco fueron NR y requirieron la asociación de un segundo antibiótico iv, que fue elegido entre vancomicina (dos casos) (40 mg/kg/día) y metronidazol (3 casos) (30 mg/kg/día) sin atender a criterios clínicos. Las dosis empleadas fueron las estandarizadas por el servicio de pediatría del hospital, y en ningún caso se objetivaron reacciones adversas a los antibióticos empleados. Como tratamiento asociado se utilizó colirio de gentamicina 0,6%/4 h (Colorcusí Gentamicina 0,6%; Alcon Cusí, S. A.; Barcelona; España) durante una semana en el niño con conjuntivitis asociada. No se utilizaron corticoides en ningún caso. Los otros cuatro niños si respondieron a la pauta inicial y fueron considerados como R. Entre los NR encontramos una mayoría de hombres (4:1), respecto a los R (2:2). La edad media en los NR fue de 4 años y de los R de 2 años. El 40% de los NR presentó fiebre frente al 25% de los R, y la media de leucocitosis en los NR fue de 19.384 x mm3 frente a 11.750 x mm3 en los R. Los dos casos de celulitis por dacriocistitis aguda estan en el grupo NR. En la tabla I se presentan las características de los nueve niños.
La mayoría de los niños NR fueron tratados inicialmente con cefuroxima (80%), mientras que en los niños R sólo un 25% habían recibido inicialmente este tratamiento (fig. 1).
]]>
DISCUSIÓN
La celulitis preseptal y orbitaria en la infancia es una patología potencialmente peligrosa no sólo para la función visual, sino también para la vida por sus posibles complicaciones intracraneales, estas últimas más frecuentes en las celulitis orbitarias. Por ello su diagnóstico y tratamiento precoces son muy importantes y deben hacerse interdisciplinariamente fundamentalmente entre pediatras, oftalmólogos y otorrinolaringólogos.
En esta serie se observa una alta prevalencia de dacriocistitis como causa de la celulitis. Es una proporción elevada, si se tiene en cuenta que sólo el 11% de las dacriocistitis agudas (DA) en edad pediátrica desarrollan una celulitis. La mayoría de las dacriocistitis en niños son crónicas (66%) y no suelen complicarse con celulitis (7). La DA se origina fundamentalmente por dos mecanismos en los niños: bien por obstrucción congénita de la vía lagrimal, típica de recién nacidos, o por contigüidad desde una sinusitis etmoidal, típica de niños más mayores. Los dos casos de DA parecen encuadrarse en este último mecanismo ya que ninguno de los dos presentaba historia de epífora previa ni conjuntivitis de repetición. Sin embargo en uno de estos dos casos en la TAC no se evidenció la presencia de sinusitis.
En esta serie la respuesta a tratamiento antibiótico fue mejor con la cefotaxima que con la cefuroxima. Como en todas las infecciones potencialmente peligrosas el tratamiento inicial de la celulitis ha de ser empírico, basándose en los gérmenes supuestamente más frecuentes. El hemocultivo se realizará para establecer un diagnóstico microbiológico específico, pero es poco sensible y su positividad en la celulitis es cada vez menor (1).
Antes de la introdución de la vacuna del H. influenzae tipo B, en niños menores a 4 años los hemocultivos eran positivos entre un 37 y un 47%, siendo el H. influenzae tipo B el gérmen más frecuente seguido del S. pneumoniae (4). El H. influenzae representaba en los años 80 entre el 66% y el 84% de todos los aislamientos positivos (8,9). En España no se dispone de datos prevacunales de celulitis por H. Influenzae tipo B, aunque si hay referencias que nos indican una incidencia de enfermedad invasora de 9,6 a 33/100.000, y una incidencia de meningitis de 7,6-24/100.000 por este microorganismo (10).
Los estudios post-vacunales realizados entre 1990 y 1995 encuentran entre un 3,8% (5) y un 10% (6) de bacteriemia en niños con celulitis orbitaria, con un 0% de aislamientos de H. influenzae. Ambati (3) además de confirmar la disminución de la celulitis orbitaria por H. influenzae tipo B, sugiere que también se asiste a una disminución de la incidencia global de celulitis, y se basa en la hipótesis de que esta bacteria, además de ser un gérmen activo, facilitaría la penentración de otros organismos en la órbita como copatógenos.
]]> Por todo esto, en la era pre-vacunal el tratamiento iba dirigido a tratar no sólo la celulitis sino la bacteriemia producida por el H. influenzae tipo B, y la droga de elección era la cefuroxima, una cefalosporina de 2.ª generación, con una estabilidad significativamente mayor ante las [beta]-lactamasas de H. Influenzae (11). En nuestro centro esta tendencia a utilizar cefuroxima se mantenía en algunos casos.En los niños sin evidencia de traumatismo o de una infección local (dacriocistitis, orzuelos...), la celulitis preseptal suele acompañarse de una IRA y debe ser tratada como una celulitis orbitaria precoz (4). En ambos casos el tratamiento inicial debe ser seleccionado basándose en los gérmenes supuestamente responsables, que son los mismos gérmenes que con mayor frecuencia causan las sinusitis agudas (75% entre S. pneumoniae y H. Influenzae no tipable, y Moraxella catarrhalis en tercer lugar) (12), y basándose en su tasa de resistencias. El gérmen más problemático en cuanto a resistencias es el neumococo. En España el porcentaje de cepas de neumococo con resistencia parcial a la penicilina es del 25%, y con resistencia de alto nivel es superior al 20% (13). La resistencia del neumococo a la penicilina no se debe a la enzima [beta]-lactamasa, por lo que antibióticos como la amoxicilina-clavulánico no ofrecen seguridad en el tratamiento de infecciones graves como las celulitis preseptales u orbitarias, donde únicamente cefalosporinas de 3.ª generación o vancomicina pueden ser eficaces (ya existen neumococos resistentes a la ceftriaxona en Estados Unidos, pero esta tasa es menor al 5%) (12). Por todo esto la pauta aconsejada de forma general es el uso de una cefalosporina de 3.ª generación (cefotaxima o ceftriaxona). Estas drogas cubrirían organismos gram-negativos, H. influenzae no tipable, M. catharralis, y lo más importante, neumococo resistente a penicilina. En cuanto a la preferencia entre las cefalosporinas de 3.ª generación, no hay datos definitivos. La cefotaxima es un poco más activa que la ceftriaxona frente a Staphilococo (14). Se ha descubierto sin embargo, que «in vitro» algunos neumococos resistentes a la penicilina, responden a ceftriaxona y no responden a cefotaxima (15). En la tabla II se muestran las pautas de antibióterapia propuestas actualmente en el tratamiento de las celulitis preseptal y orbitaria.
En nuestra serie sólo hubo un NR dentro de los niños tratados con cefotaxima.
La pauta anteriormente propuesta puede aplicarse en niños menores de 9 años. En ellos las infecciones orbitarias son sobre todo causadas por un único organismo aerobio, que es además el causante de la sinusitis aguda. Sin embargo los niños más mayores tienden a tener infecciones polimicrobianas con aerobios y anaerobios, más compatibles con exacerbación de una sinusitis crónica (4). En estos casos se aconseja añadir a la cefalosporina de 3.ª generación un anaerobicida. En general se prefiere asociar anaerobicidas que crucen la barrera hemato-encefálica para prevenir la extensión intracraneal de la infección, estos son el metronidazol y la vancomicina (12). La ventaja del metronidazol es su efecto bactericida rápido. Respecto a los glucopéptidos, vancomicina y teicoplanina, además de su actividad anaerobicida, hay datos que sugieren que la asociación de cefalosporinas de 3.ª generación con vancomicina puede ser sinérgica frente a cepas de neumococo resistente a cefotaxima (13). En nuestra serie el único niño que no respondió a la cefotaxima fue el niño de mayor edad, que presentó una celulitis preseptal asociada a sinusitis etmoidal, maxilar y frontal, y que evolucionó satisfactoriamente al asociar vancomicina.
Otra peculiaridad a tener en cuenta al elegir el antibiótico incial es el origen de la celulitis. Si hay evidencia clara de que la celulitis es secundaria a una dacriocistis aguda, es conveniente añadir a la cefalosporina de 3.ª generación una cloxacilina iv, altamente activa frente a los gérmenes más frecuentes hallados en esta entidad; Streptococcus pyogenes, S. aureous, y S. epidermidis (7). Esto explicaría la falta de respuesta de nuestros dos casos con DA tratados empíricamente con monoterapia. El manejo de las DA asociadas a celulitis difiere si estan causadas por obstrucción congénita de la vía lagrimal, en cuyo caso se realizaría un sondaje a las 48 h de inciada la antibioterapia iv (7), o si la DA es secundaria a una etmoiditis (mecanismo probablemente responsable en nuetros dos niños), en el que bastaría la antibioterapia.
En la actualidad en nuestro centro la cefuroxima ha dejado de ser un antibiótico de primera elección como tratamiento de esta patología, y la pauta se elige teniendo en cuenta tanto la causa más probable de la celulitis preseptal u orbitaria, como la severidad del cuadro.
BIBLIOGRAFÍA
1. Jain A, Rubin PA. Orbital cellulitis in children.Int Ophthalmol Clin 2001; 41: 71-86. [ Links ]
2. Chandler JR, Langenbrunner DJ, Stevens ER. The pathogenesis of orbital complications in acute sinusitis. Laryngoscope 1970; 80: 1414-1428. [ Links ]
3. Ambati BK, Ambati J, Azar N, Stratton L, Schmidt EV. Periorbital and orbital cellulitis before and after the advent of Haemophilus influenzae type B vaccination. Ophthalmology 2000; 107: 1450-1453. [ Links ]
4. Lessner A, Stern GA. Preseptal and orbital cellulitis. Infect Dis Clin North Am 1992; 6: 933-952. [ Links ]
5. Barone SR, Aiuto LT. Periorbital and orbital cellulitis in the Haemophilus influenzae vaccine era. J Pediatr Ophthalmol Strabismus 1997; 34: 293-296. [ Links ]
6. Donahue SP, Schwartz G. Preseptal and orbital cellulitis in childhood. A changing microbiologic spectrum. Ophthalmology 1998; 105: 1902-1905. [ Links ]
7. Campolattaro BN, Lueder GT, Tychsen L. Spectrum of pediatric dacryocystitis: medical and surgical management of 54 cases. J Pediatr Ophthalmol Strabismus 1997; 34: 143-153. [ Links ]
8. Powell KR. Orbital and periorbital cellulitis. Pediatr Rev 1995; 16: 163-167. [ Links ]
9. Israele V, Nelson JD. Periorbital and orbital cellulitis. Pediatr Infect Dis J 1987; 6: 404-410. [ Links ]
10. Arístegui Fernández J. Manual de vacunas en Pediatría. I edición. Madrid: Editorial Médica Panamericána; 2001; 119-130. [ Links ]
11. Mandell GL, Douglas GR, Bennett JE. Enfermedades infecciosas. Principios y práctica. IV edición. Buenos Aires: Editorial Médica Panamericana; 1998; I: 284. [ Links ]
12. Durand ML. Intravenous antibiotics in sinusitis. Current Opinion in Otolaryngology & Head & Neck Surgery 1999; 7: 7. [ Links ]
13. Mensa J, Gatell JM, Jiménez MT. Guía terapéutica antimicrobiana. Barcelona: Masson; 2003; 259. [ Links ]
14. Mensa J, Gatell JM, Jiménez MT. Guía terapéutica antimicrobiana. Barcelona: Masson; 2003; 63. [ Links ]
15. Karlowsky JA, Jones ME. Importance of using current NCCLS breakpoints to interpret cefotaxime and ceftriaxone MICs for Streptococcus pneumoniae. J Antimicrob Chemother 2003; 51: 467-468. [ Links ]
16. Gomez Campdera J, Aranguez Moreno G, Escamilla Carpintero Y, Uran MM, Garcia-Mon Maranes F. Celulitis orbitaria en la infancia. Tratamiento médico-quirúrgico. Acta Otorrinolaringol Esp 2000; 51:113-119. [ Links ]
17. Starkey CR, Steele RW. Medical management of orbital cellulitis. Pediatr Infect Dis J 2001; 20: 1002-1005. [ Links ] ]]>